Анатомия легких
Врачи подчеркивают, что рак легких остается одной из самых распространенных и опасных форм онкологических заболеваний. Основными причинами его возникновения являются курение, воздействие токсичных веществ и генетическая предрасположенность. Симптомы, на которые стоит обратить внимание, включают постоянный кашель, одышку, боли в груди и потерю веса. На ранних стадиях болезнь может протекать бессимптомно, что затрудняет диагностику. Врачи рекомендуют регулярные обследования, особенно для людей с высоким риском. Диагностика включает рентгенографию, компьютерную томографию и биопсию. Лечение зависит от стадии заболевания и может включать хирургическое вмешательство, химиотерапию и радиотерапию. Важно помнить, что раннее выявление значительно повышает шансы на успешное лечение.

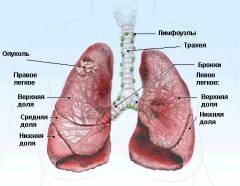
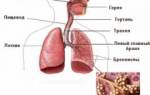
Топографическая анатомия легких
Легкие — парный орган, отвечающий за дыхание, насыщают кровь кислородом и удаляют углекислый газ. Они занимают около 80% грудной клетки.
| Причина | Симптом | Стадия | Диагностика | Лечение |
|---|---|---|---|---|
| Курение (самая распространенная причина) | Кашель (часто с кровью) | I (опухоль ограничена легким) | Рентген грудной клетки | Хирургическое удаление опухоли |
| Пассивное курение | Одышка | II (опухоль распространяется на близлежащие лимфатические узлы) | КТ грудной клетки | Химиотерапия |
| Воздействие асбеста | Боль в груди | III (опухоль распространяется на другие органы) | Биопсия | Лучевая терапия |
| Воздействие радона | Хрипы | IV (метастазы) | ПЭТ-КТ | Таргетная терапия |
| Семейная предрасположенность | Утомляемость | Бронхоскопия | Иммунотерапия | |
| Генетические факторы | Потеря веса | Анализ крови | Паллиативная помощь | |
| Загрязнение воздуха | Лихорадка |
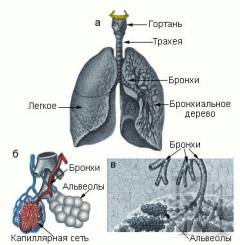
Строение легких
Скелет легких — это бронхиальное дерево, включающее трахею, главные бронхи (левый и правый), долевые и сегментарные бронхи.
Легочная ткань состоит из долек, формируемых из ацинусов, участвующих в дыхании.
Легкие покрыты плеврой, защищающей их от трения во время дыхания. Плевра состоит из двух листков (париетального и висцерального), между которыми образуется плевральный мешок. В норме через поры плевры выделяется небольшое количество секрета, уменьшающего трение между листками.
При заболеваниях плевры может наблюдаться экссудат:
- серозная, серозно-гнойная и гнойная жидкости — плеврит;
- кровь (геморрагический экссудат) — гемоторакс;
- воздух — пневмоторакс.
Корень легкого соединяет легкое со средостением и включает:
- главный бронх;
- легочные артерии и вены;
- бронхиальные артерии и вены;
- лимфатические сосуды и узлы.
Корень окружен соединительной тканью и покрыт плеврой.
Средостение — это группа анатомических структур между плевральными полостями. Для описания процесса и объемов хирургических вмешательств средостение делится на верхний и нижний этажи.
К верхнему средостению относятся:
- вилочковая железа (тимус);
- сосуды: часть верхней полой вены, дуга аорты, плечеголовные вены;
- трахея;
- пищевод;
- грудной лимфатический сосуд;
- нервные стволы: блуждающий, диафрагмальный и нервные сплетения.
К нижнему средостению относятся:
- сердце, аорта и другие сосуды;
- лимфатические узлы;
- перикард;
- трахея;
- пищевод;
- нервные стволы.
Рак легких — одно из самых распространенных онкологических заболеваний, о котором говорят многие. Основные причины его возникновения включают курение, воздействие токсичных веществ и генетическую предрасположенность. Симптомы могут проявляться в виде постоянного кашля, одышки, боли в груди и потери веса. На ранних стадиях болезнь часто протекает бессимптомно, что затрудняет диагностику. Важно регулярно проходить обследования, такие как рентгенография и компьютерная томография, для выявления заболевания на ранних этапах. Лечение рака легких зависит от стадии и может включать хирургическое вмешательство, химиотерапию и радиотерапию. Современные методы позволяют значительно улучшить прогноз и качество жизни пациентов.

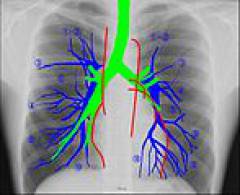
Рентгеноанатомия легких
Рентгенография — это наложение проекций органов на рентгеновскую пленку, создающее двухмерное изображение. Плотные ткани отображаются белым, воздушные пространства — черным. Чем плотнее ткани, органы или жидкости, тем ярче они выглядят на снимках.
При обзорной рентгенографии органов грудной клетки можно выявить:
- костный каркас (грудные позвонки, грудина, ключицы, ребра, лопатки);
- мышечный каркас (грудино-ключично-сосцевидные и грудные мышцы);
- правые и левые легочные поля;
- купола диафрагмы и плевро-диафрагмальные синусы;
- сердце и органы средостения;
- корни легких;
- молочные железы и соски;
- кожные образования (складки, родинки, папилломы, келоидные рубцы).
Легочные поля на рентгенограммах выглядят черными из-за воздуха и имеют структурный вид благодаря легочному рисунку, который включает сосуды и соединительную ткань.
Легочной рисунок ветвистый и менее разветвленный от центра к краям. Правое легочное поле шире и короче левого из-за смещения сердечной тени влево.
Затемнения в легочных полях (белые образования на снимках, вызванные повышением плотности легочной ткани) считаются патологическими и требуют дальнейшей диагностики. При диагностике заболеваний легких и органов грудной полости важно учитывать изменения в корнях легких, расширение средостения, расположение органов, наличие жидкости или воздуха в плевральной полости, а также деформацию костных структур грудной клетки.
Патологические тени в легочных полях классифицируются по размерам, форме и структуре:
- Гипопневматозы (снижение воздушности легочной ткани):
- Линейные – тяжистые, ветвистые (фиброз, соединительная ткань), полосовидные (поражения плевры);
- Пятнистые – очаговые (до 1 см) и фокусы (более 1 см).
- Гиперпневматозы (повышение прозрачности легкого):
- Полости, окруженные анатомическими структурами – буллы, эмфизема;
- Полости с кольцевидной тенью – каверны;
- Полости, не ограниченные окружающими тканями.
- Смешанные.
По плотности теней выделяют:
- малоинтенсивные тени (более светлые, «свежие»);
- тени средней интенсивности;
- интенсивные тени (фиброзная ткань);
- кальцинаты (выглядят как костная ткань).
Лучевая анатомия рака легких
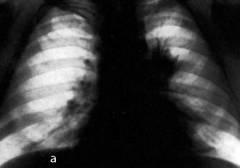
Лучевая диагностика рака легких критически важна для раннего выявления заболевания. На рентгеновских снимках можно увидеть тени различного размера, формы и интенсивности. Основной признак злокачественной опухоли — неровная поверхность и лучистые контуры.
В зависимости от рентгенологической картины выделяют следующие типы рака легких:
- центральный рак (изображение А);
- периферический рак (узловая, пневмониеподобная, плевральная, полостная формы) (изображение Б);
- медиастинальный рак (изображение В);
- верхушечный рак (изображение Г).
А
Б
В
Г

Патологическая анатомия при раке легких
Онкологические опухоли легких формируются из тканей бронхов или альвеол. Чаще всего рак возникает в сегментарных бронхах и затем распространяется на более крупные бронхи. На ранних стадиях опухоль может быть небольшой и не видимой на рентгене, но со временем увеличивается, затрагивая лимфатические узлы и другие органы, чаще всего средостения и плевры, а также метастазируя в различные системы организма.
Способы распространения метастазов:
- Лимфогенный – через лимфатическую систему, включая регионарные лимфоузлы и другие органы.
- Гематогенный – через кровь, затрагивая такие органы, как головной мозг, кости, печень и щитовидная железа.
- Мелкоклеточный рак легкого – встречается в 20% случаев, отличается высокой агрессивностью и быстрым метастазированием в лимфатические узлы средостения.
- Немелкоклеточный рак легкого:
- Аденокарцинома – 50% случаев, развивается из железистой ткани бронхов и часто бессимптомен на ранних стадиях. Характеризуется обильным выделением мокроты.
- Плоскоклеточная карцинома – 20-30% случаев, образуется из плоских клеток в эпителии бронхов, растет и метастазирует медленно.
- Недифференцированный рак – высокая атипичность клеток.
- Другие виды рака:
- Бронхиальные карциноиды – формируются из гормон-продуцирующих клеток, часто бессимптомные и медленно растущие.
- Опухоли из окружающих тканей (сосудов, гладкой мускулатуры и др.).
- Метастазы из опухолей в других органах.
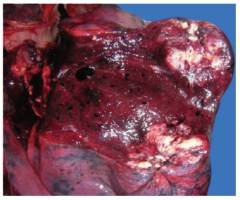
На изображении периферического рака левого легкого видно крупное новообразование под плеврой с нечеткими границами. Ткань опухоли плотная, серо-белая, с кровоизлияниями и некрозом. Плевра также вовлечена.
Легкое курильщика
На снимке легкого, пораженного центральным раком бронха, видно плотное образование, связанное с главным бронхом, серо-белого цвета, с нечеткими границами.
- Курение (включая пассивное).
- Загрязнение окружающей среды.
- Неблагоприятные условия труда.
- Повышенный уровень радиации.
- Генетическая предрасположенность.
- Хронические инфекционные заболевания.
- Другие факторы: неправильное питание, малоподвижный образ жизни, злоупотребление алкоголем и вирусные инфекции.
| Наличие никотиновой зависимости | Доляв заболеваемости раком легких | Риск развития рака легких | |
| У мужчин | У женщин | ||
| Курящие | 90% | 17,2% | 11,6% |
| Некурящие | 10% | 1,3% | 1,4% |
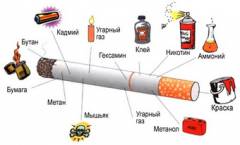
- Химическое воздействие на генотип клетки. Основная причина рака легких – попадание вредных веществ в легкие. В сигаретном дыме содержится около 4000 химических соединений, включая канцерогены. С увеличением количества выкуренных сигарет риск заболевания возрастает.
- Физическое воздействие высоких температур и дыма на слизистую бронхов. Температура тления сигареты достигает 800-900°C, что активирует канцерогены.
- Сужение бронхов и сосудов. Никотин вызывает сужение, что со временем снижает объем вдыхаемого кислорода.
- Увеличение выделения и сгущение мокроты. Никотин способствует увеличению и сгущению легочного секрета, затрудняя его выведение.
- Атрофия ворсинчатого эпителия бронхов. Сигаретный дым негативно влияет на ворсинки, что приводит к постоянному кашлю.
- Снижение уровня кислородонасыщения. Недостаток кислорода и токсическое воздействие табака снижают иммунитет, увеличивая риск рака.
-
Пассивное курение также опасно, так как выдыхаемый дым становится более концентрированным.
-
Генетическая предрасположенность. Исследования показывают, что предрасположенность к онкологическим заболеваниям может передаваться по наследству.
- Загрязнение окружающей среды. Выхлопные газы и промышленные выбросы негативно влияют на здоровье, как и пассивное курение.
- Асбест и другие канцерогенные вещества. Частицы асбеста оседают в бронхах и могут вызывать рак.
- Радон. Этот природный газ, образующийся при распаде урана, может попадать в легкие и вызывать мутации клеток.
- Инфекционные заболевания. Хронические воспаления могут способствовать развитию рака.
Важно выявить заболевание на ранних стадиях, когда симптомы могут быть неявными или отсутствовать. Симптомы рака легких могут быть неспецифическими и проявляться при других заболеваниях, но их наличие должно стать поводом для обращения к врачу.
| Симптом | Как проявляется | Причины |
| Кашель | Сухой, частый, затем влажный с выделением мокроты. | Опухоль бронха, сдавление, увеличение лимфоузлов. |
| Одышка | Проявляется при физической нагрузке, усиливается с ростом опухоли. | Сужение бронха, ателектаз, пневмония. |
| Кровохарканье | Редкое, может проявляться прожилками крови в мокроте. | Поражение сосудов опухолью. |
| Боль в грудной клетке | Различная по интенсивности, может отдавать в плечо или шею. | Поражение нервных структур, жидкость в плевре. |
| Повышение температуры | Может быть временным или повторяющимся симптомом. | Распад легочной ткани, воспаление. |
| Общие симптомы интоксикации | Снижение аппетита, похудение, утомляемость. | Интоксикация из-за распада ткани. |
В зависимости от анатомического расположения:
- Центральный рак – опухоль в главных бронхах.
- Периферический рак – поражает мелкие бронхи и альвеолы.
- Медиастинальный рак – метастазирование в лимфатические узлы без обнаружения первичной опухоли.
- Диссеминированный рак – множественные мелкие раковые очаги.
Стадии рака легких
| Стадия | Размеры | Поражение лимфатических узлов | Метастазы |
| Стадия 0 | Опухоль не распространяется | нет | нет |
| Стадия І А | Опухоль до 3 см | нет | нет |
| Стадия І Б | Опухоль 3-5 см | нет | нет |
| Стадия ІІ А | Опухоль до 3 см | Поражение единичных лимфоузлов | нет |
| Стадия ІІ В | Опухоль 3-5 см | Поражение единичных лимфоузлов | нет |
| Стадия ІІІ А | Опухоль до 5 см | Поражение лимфоузлов средостения | нет |
| Стадия ІІІ В | Опухоль любого размера | Поражение лимфоузлов | нет |
| Стадия IV | Опухоль любого размера | Поражение любых лимфоузлов | Метастазы присутствуют |
- Флюорография (ФГ) – массовый метод исследования органов грудной клетки. Преимущества:
- Выявление различных заболеваний, включая рак.
- Цифровая флюорография позволяет проводить ежегодный скрининг с минимальной радиационной нагрузкой. Недостатки:
- Малоинформативность, требует дальнейшего обследования.
- Рентгенография органов грудной клетки
Показания:- Жалобы на легочные симптомы.
- Выявление патологии на ФГ. Преимущества:
- Возможность индивидуального выбора проекций.
- Низкая рентгенологическая нагрузка. Недостатки:
- Недостаточная информативность из-за наложения изображений.
- Рентгеноскопия
Преимущества:- Оценка подвижности органов и проведение инвазивных манипуляций. Недостатки:
- Высокая лучевая нагрузка.
- Компьютерная томография (КТ)
Преимущества:- Высокая информативность и возможность трехмерного изображения. Недостатки:
- Более высокая лучевая нагрузка по сравнению с рентгенографией.
- Магнитно-резонансная томография (МРТ)
Преимущества:- Безопасность и отсутствие лучевой нагрузки. Недостатки:
- Наличие противопоказаний и высокая стоимость.
- Бронхоскопия
Преимущества:- Выявление опухолей и возможность взятия биопсии. Недостатки:
- Инвазивность и неприятные ощущения.
Определение клеточного состава опухоли и обнаружение раковых клеток с помощью микроскопии. Высокая специфичность и информативность.
Методы биопсии:
- Бронхоскопия.
- Торакоцентез.
- Тонкоигольная аспирационная биопсия.
- Медиастиноскопия.
- Торакотомия.
- Цитологическое исследование мокроты.
Выявляются в анализах крови на специфические белки, выделяемые раковыми клетками.
Показания:
* Дополнительный метод при выявлении новообразования.
* Контроль лечения и рецидивов.
Недостатки:
* Низкая специфичность и чувствительность.
Основные онкомаркеры рака легких:
- Раковоэмбриональный антиген (РЭА)
- Нейронспецифическая енолаза (NSE)
- Cyfra 21-1
Лечение онкологических заболеваний должно быть комплексным и последовательным. Чем раньше начнется лечение, тем выше его эффективность.
Методы лечения:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Народная медицина.
Выбор методов лечения осуществляется под наблюдением онколога. Эффективность лечения также зависит от психоэмоционального состояния пациента и поддержки близких.
- Химиотерапия – распространенный метод лечения рака легких, заключающийся в применении химиопрепаратов.
- Проводится курсами, количество которых зависит от эффективности терапии.
- Применяется при любых стадиях рака.
Эффективность химиотерапии:
При комбинированном лечении пятилетняя выживаемость достигает 65% на I стадии и снижается до 2% на IV стадии.
Метод лечения, использующий ионизирующее излучение для воздействия на раковые клетки. Дозировка и количество процедур определяются индивидуально.
Когда применяется:
* Для малых опухолей.
* Перед или после операции.
* При наличии метастазов.
Виды лучевой терапии:
* Дистанционная.
* Внутренняя (брахитерапия).
* Стереотаксическая.
Побочные действия:
* Повреждение кожи.
* Утомляемость.
* Кровотечения.
Операция по удалению опухоли – наиболее эффективный метод лечения, но возможна только на ранних стадиях. Эффективность выше при немелкоклеточном раке.
Неоперабельные случаи:
* Запущенные формы рака.
* Серьезные сопутствующие заболевания.
Виды операций:
* Частичная резекция.
* Лобэктомия.
* Пульмонэктомия.
Эффективность оперативного лечения зависит от стадии рака и состояния пациента.
Направлена на облегчение состояния пациентов с запущенными формами рака. Включает симптоматическое лечение и поддержку.
- Эффективность народных методов недостаточно изучена.
- Рекомендуется использовать в комплексе с традиционной медициной.
Примеры народных средств:
* Отвары и настойки из растений.
* Аппликации и специальные диеты.
Основные меры профилактики:
- Здоровый образ жизни.
- Борьба с загрязнением окружающей среды.
- Индивидуальная защита органов дыхания.
- Своевременные медицинские обследования.
Виды рака легких в зависимости от вида раковых клеток
-
Мелкоклеточный рак легкого – 20% случаев, отличается высокой агрессивностью, быстро развивается и метастазирует, рано поражая лимфатические узлы средостения.
-
Немелкоклеточный рак легкого:
- Аденокарцинома – 50% случаев, развивается из железистой ткани бронхов, на ранних стадиях часто бессимптомна, сопровождается значительным выделением мокроты.
- Плоскоклеточная карцинома – 20-30% случаев, формируется из плоских клеток эпителия бронхов и корня легких, растет и метастазирует медленно.
- Недифференцированный рак – характеризуется высокой атипичностью клеток.
-
Другие виды рака:
- Бронхиальные карциноиды – возникают из гормон-продуцирующих клеток, обычно бессимптомные, трудно диагностируемые, растут медленно.
- Опухоли из окружающих тканей – включают сосуды, гладкую мускулатуру, иммунные клетки и другие.
- Метастазы – возникают из опухолей других органов.
Как выглядит пораженное раком легкое?
На изображении периферического рака левого легкого под плеврой видно крупное новообразование без четких границ. Ткань опухоли плотная, серо-белого оттенка, с кровоизлияниями и некротическими участками. Плевра также вовлечена в процесс.
Легкие курильщика
На снимке легкого с центральным раком бронха представлено плотное образование, связанное с главным бронхом. Оно серо-белого цвета, границы размыты.
Причины рака легких
- Курение и пассивное курение.
- Загрязнение воздуха.
- Неблагоприятные условия труда.
- Уровень радиации.
- Генетическая предрасположенность.
- Хронические инфекционные заболевания.
- Другие факторы, способствующие раку: неправильное питание, недостаток физической активности, чрезмерное употребление алкоголя, вирусные инфекции и др.
| Зависимость от никотина | Доляв заболеваемости раком легких | Вероятность развития рака легких | |
| У мужчин | У женщин | ||
| Курящие | 90% | 17,2% | 11,6% |
| Некурящие | 10% | 1,3% | 1,4% |
Курение
T 800-900 °C
Опасности курения
-
Химическое воздействие на генетический материал клеток. Главной причиной рака легких является попадание в дыхательные пути вредных веществ из воздуха. В сигаретном дыме содержится около 4000 химических соединений, включая канцерогены. С увеличением числа выкуренных сигарет в день риск развития рака легких возрастает. Вдыхание сигаретного дыма приводит к повреждению генов клеток и превращению здоровых клеток в раковые.
-
Физическое воздействие высоких температур и дыма на бронхи.
Температура тления сигареты достигает 800-900 °C, что усиливает действие канцерогенов и увеличивает вероятность рака. -
Сужение бронхов и сосудов.
Никотин вызывает сужение бронхов и сосудов легких. Со временем бронхи теряют способность растягиваться при вдохе, что снижает объем вдыхаемого кислорода и ухудшает кислородное насыщение организма. -
Увеличение выделения и сгущения мокроты.
Никотин увеличивает секрецию мокроты, делает ее более густой и затрудняет выведение из бронхов, что уменьшает объем легких. -
Атрофия ворсинчатого эпителия бронхов.
Сигаретный дым повреждает ворсинки бронхов, которые помогают выводить мокроту, пыль и микробы. При их недостатке единственным способом избавления от мокроты становится кашель, поэтому курильщики часто кашляют. -
Снижение уровня кислородного насыщения.
Недостаток кислорода и токсическое воздействие табака негативно влияют на общую сопротивляемость организма и иммунную систему, увеличивая риск раковых заболеваний. -
Пассивное курение представляет такую же угрозу, как и активное. При выдохе курильщика никотиновый дым становится более концентрированным.
Причины рака легких у некурящих, механизмы развития
-
Генетический аспект
Исследования показывают, что предрасположенность к онкологическим заболеваниям может передаваться по наследству, включая не только общие риски, но и склонность к определённым формам рака. -
Экологические факторы, такие как выбросы от автомобилей и промышленных предприятий, оказывают влияние на организм, сопоставимое с пассивным курением. Проблема загрязнения почвы и водоемов канцерогенами остаётся актуальной.
-
Асбестовая пыль и токсичные вещества (мышьяк, никель, кадмий, хром) в промышленной пыли являются канцерогенными. Асбестовая пыль содержит тяжёлые частицы, оседающие в легких и трудно выводимые из организма. Эти частицы могут вызывать фиброз легких и длительное воздействие канцерогенов на ДНК здоровых клеток, что может привести к раку.
-
Радон – природный газ, образующийся при распаде урана.
Радон присутствует на производственных объектах, в воде, почве и пыли. При его распаде выделяются альфа-частицы, которые вместе с пылью попадают в легкие и могут воздействовать на ДНК клеток, вызывая их перерождение. -
Инфекционные заболевания дыхательной системы и неадекватное лечение могут привести к хроническому воспалению бронхов и легких, способствуя образованию фиброза. Развитие фиброзной ткани может привести к появлению раковых клеток. Аналогичный механизм возможен при образовании рубцов, возникающих в результате туберкулеза.
Симптомы и признаки рака легких
Раннее проявление рака легких
Ключевым моментом является раннее выявление заболевания на начальных стадиях опухоли, так как на этом этапе болезнь часто протекает без выраженных симптомов или с минимальными проявлениями.
Симптоматика рака легких не специфична и может наблюдаться при других заболеваниях. Однако сочетание этих симптомов может стать основанием для обращения к врачу для дальнейшего обследования на наличие онкологического процесса.
Симптомы могут варьироваться в зависимости от степени распространения поражения, его формы, локализации и стадии. Существует ряд признаков, которые могут насторожить и вызвать подозрение на рак легких.
| Симптом | Как проявляется симптом | Причины возникновения симптома |
| Кашель | Сухой, частый, надсадный, приступообразный, позже может стать влажным с обильным выделением густой мокроты (слизистой или гнойной). | Опухоль в бронхах, сжатие бронха извне, обильное выделение мокроты, увеличение лимфатических узлов в грудной клетке, токсико-аллергическое воздействие на бронхи. |
| Одышка | Проявляется даже при небольшой физической нагрузке: чем больше опухоль, тем сильнее одышка. Возможна одышка с свистящим дыханием. | Сужение бронхиального просвета, спадение сегмента или доли легкого (ателектаз), вторичная пневмония, наличие жидкости в плевральной полости (плеврит), распространение опухоли через лимфатическую систему, сжатие верхней полой вены и другие факторы. |
| Кровохарканье | Редко встречается, проявляется появлением в мокроте кровяных прожилок или сгустков, возможно обильное выделение пенистой или желеобразной мокроты, в редких случаях — массивное кровотечение. | Связано с повреждением кровеносного сосуда опухолью, что приводит к разрушению его стенки и попаданию крови в бронхи. |
| Боль в грудной клетке | Может варьироваться от периодической до острого приступообразного и постоянного характера. Иррадиирует в плечо, шею или живот. Усиливается при глубоком дыхании или кашле и не поддается облегчению обычными болеутоляющими. Интенсивность боли может свидетельствовать о степени поражения легких и других органов грудной клетки. | Поражение нервных структур опухолью, наличие жидкости в плевральной полости, сжатие органов средостения, вовлечение крупных сосудов и другие причины. |
| Повышение температуры тела | Часто встречается при раковых заболеваниях. Может быть временным (как при ОРВИ) или повторяющимся (иногда пациенты не обращают на него внимания). | Распад легочной ткани, воспалительные процессы в пораженном органе. |
| Общие интоксикационные симптомы | Снижение аппетита, потеря веса, повышенная утомляемость, расстройства нервной системы и другие проявления. | Интоксикация, вызванная распадом легочной ткани и метастазами. |
Стадии и виды рака легких
В зависимости от анатомического расположения:
- Центральный рак — опухоль в эпителиальных тканях главных бронхов.
- Периферический рак затрагивает мелкие бронхи и альвеолы.
- Медиастинальный рак проявляется метастазами в лимфатических узлах грудной полости, первичный очаг не определяется.
- Диссеминированный рак легких характеризуется множественными мелкими раковыми образованиями.
Стадии рака легких
В зависимости от распространения опухоли
| Стадия | Размеры | Поражение лимфатических узлов | Метастазы |
| Стадия 0 | Опухоль не проникает в окружающие ткани | отсутствуют | отсутствуют |
| Стадия І А | Опухоль до 3 см, не затрагивает главный бронх | отсутствуют | отсутствуют |
| Стадия І Б | Опухоль 3-5 см, не распространяется на другие участки легких, расположена ниже трахеи на 2 см и более | отсутствуют | отсутствуют |
| Стадия ІІ А | Опухоль до 3 см, не затрагивает главный бронх | Поражение отдельных региональных перибронхиальных лимфоузлов | отсутствуют |
| Стадия ІІ В | Опухоль 3-5 см, не распространяется на другие участки легких, расположена ниже трахеи на 2 см и более | Поражение отдельных региональных перибронхиальных лимфоузлов | отсутствуют |
| Опухоль любого размера, распространяющаяся на другие органы грудной клетки, кроме трахеи, сердца, крупных сосудов | отсутствуют | отсутствуют | |
| Стадия ІІІ А | Опухоль до 5 см, с/без поражения других участков легких | Поражение бифуркационных или других лимфоузлов средостения на стороне поражения | отсутствуют |
| Опухоль любого размера, затрагивающая другие органы грудной клетки, кроме трахеи, сердца, крупных сосудов | Поражение перибронхиальных, региональных или бифуркационных лимфоузлов средостения на стороне поражения | отсутствуют | |
| Стадия ІІІ В | Опухоль любого размера, затрагивающая средостение, сердце, крупные сосуды, трахею и другие органы | Поражение любых лимфатических узлов | отсутствуют |
| Опухоль любых размеров и распространенности | Поражение лимфатических узлов средостения на противоположной стороне, лимфоузлов верхнего плечевого пояса | отсутствуют | |
| Стадия IV | Опухоль любых размеров | Поражение любых лимфатических узлов | Наличие метастазов любого характера |
Диагностика рака легких
Рентгенологические методы диагностики
-
Флюорография (ФГ) — массовый рентгенологический метод для скрининга органов грудной клетки.
Что можно выявить:
- туберкулез;
- онкологические образования;
- паразитарные инфекции легких;
- заболевания сердечно-сосудистой системы;
- другие болезни органов дыхания.
Недостатки ФГ:
- низкая информативность: изменения на флюорографии не позволяют провести точную дифференциальную диагностику, требуя дополнительных обследований у специалистов.
Преимущества ФГ:
- цифровая флюорография позволяет проводить ежегодные скрининги с минимальной радиационной нагрузкой, а изображения сохраняются на цифровых носителях;
- доступный рентгенологический метод.
-
Рентгенография органов грудной клетки
Показания:
- жалобы на легочные или интоксикационные симптомы;
- патология на флюорографии;
- новообразования в других органах для исключения метастазов в легкие и средостение;
- индивидуальные показания.
Преимущества:
- выбор проекций для каждого случая;
- использование контрастных веществ для точной диагностики;
- выявление новообразований, определение их размеров и локализации;
- низкая радиационная нагрузка при одной проекции;
- экономичный метод.
Недостатки:
- недостаточная информативность из-за наложения трехмерного изображения на двухмерное рентгеновское изображение.
-
Рентгеноскопия
Метод рентгенологического исследования для наблюдения в реальном времени.
Недостатки: высокая лучевая нагрузка, но с цифровыми рентгеноскопами она значительно уменьшилась.
Преимущества:
- оценка состояния органа и его подвижности, движение контрастных веществ;
- контроль инвазивных процедур (например, ангиография).
Показания:
- выявление жидкости в плевральной полости;
- контрастные исследования и инструментальные манипуляции;
- скрининг состояния органов грудной клетки после операций.
-
Компьютерная томография (КТ)
Преимущества:
- высокая информативность;
- выполнение тонких срезов рентгеновскими лучами за короткое время (15-30 секунд);
- общее время исследования от 7 до 30 минут;
- получение трехмерного изображения органов, включая сосуды и лимфатические узлы;
- возможность контрастирования;
- решение о необходимости КТ принимает лечащий врач с рентгенологом.
Возможности:
- выявление опухолей;
- дифференциальная диагностика заболеваний органов грудной клетки;
- точное определение размеров и стадии образования.
Недостатки:
- лучевая нагрузка выше, чем при обычной рентгенографии;
- количество срезов и доза радиации зависят от аппарата;
- дорогостоящий метод.
Показания:
- выявление патологий, обнаруженных другими методами;
- мелкие метастатические очаги в органах грудной клетки;
- оценка объема операции при раке легких;
- оценка эффективности терапии;
- состояние окружающих тканей легкого;
- определение тактики лечения.
-
Магнитно-резонансная томография (МРТ)
Преимущества:
- высокая эффективность и безопасность;
- отображение структуры организма с помощью радиоволн;
- отсутствие лучевой нагрузки;
- высокая точность в выявлении новообразований.
Показания к МРТ:
- нежелательное использование рентгеновских лучей;
- подозрение на новообразования и метастазы;
- наличие жидкости в плевральной полости;
- увеличение внутригрудных лимфатических узлов;
- контроль за операциями в грудной полости.
Недостатки МРТ:
- противопоказания (кардиостимуляторы, металлические импланты);
- не рекомендуется при клаустрофобии и психическом возбуждении;
- дорогостоящий метод.
Ультразвуковые исследования (УЗИ) менее эффективны, но безопасны.
Показания:
- наличие жидкости или газов в плевральной полости, увеличенные лимфатические узлы;
- метастазы в органы брюшной полости и малого таза.
-
Бронхоскопия
Инвазивный метод исследования дыхательных путей с использованием бронхоскопа.
Преимущества:
- выявление опухолей, воспалительных процессов и инородных тел в бронхах;
- возможность взятия биопсии.
Недостатки:
- инвазивность и неприятные ощущения во время процедуры.
Показания:
- подозрение на новообразование в бронхе;
- необходимость взятия биопсийного материала.
Гистологические и цитологические методы исследования рака легких
Определение клеточного состава образования и выявление раковых клеток проводятся микроскопическим анализом тканевых срезов, что обеспечивает высокую специфичность и информативность.
Способы выполнения биопсии:
- бронхоскопия;
- торакоцентез – пункция плевральной области;
- тонкоигольная аспирационная биопсия – забор материала через грудную клетку;
- медиастиноскопия – получение образца из лимфоузлов средостения через прокол грудной клетки;
- торакотомия – хирургические процедуры с открытием грудной клетки;
- цитологическое исследование мокроты.
Онкомаркеры
Выявление рака осуществляется анализом крови на специфические белки, выделяемые опухолевыми клетками.
Показания:
- Подтверждение наличия опухоли, выявленной другими методами;
- Мониторинг эффективности лечения;
- Обнаружение рецидивов.
Недостатки:
- Низкая специфичность;
- Недостаточная чувствительность.
Основные онкомаркеры рака легких:
- Раковоэмбриональный антиген (РЭА)
до 5 мкг/л – норма;
5-10 мкг/л – возможные неспецифические заболевания;
10-20 мкг/л – риск рака;
более 20 мкг/л – высокая вероятность онкологического заболевания. - Нейронспецифическая енолаза (NSE)
до 16,9 мкг/л – норма;
более 17,0 мкг/л – высокая вероятность мелкоклеточного рака легких. - Cyfra 21-1
до 3,3 мкг/л – норма;
более 3,3 мкг/л – высокая вероятность немелкоклеточного рака легких.
Лечение рака легких
Лечение онкологических заболеваний должно быть продолжительным, комплексным и последовательным. Раннее начало терапии повышает ее эффективность.
Эффективность лечения зависит от:
- отсутствия рецидивов и метастазов в течение 2-3 лет (риск рецидивов значительно снижается после трехлетнего периода);
- пятилетней выживаемости после завершения лечения.
Основные методы лечения рака легких:
- химиотерапия;
- лучевая терапия;
- хирургическое вмешательство;
- народные средства.
Выбор стратегии обследования, диагностики и лечения осуществляется под контролем врача-онколога. Эффективность борьбы с раком также зависит от психоэмоционального состояния пациента, его веры в выздоровление и поддержки близких.
Химиотерапия
Химиотерапия (ХТ) — один из основных методов лечения рака легких, особенно в комплексной терапии. Она включает использование химиопрепаратов, воздействующих на опухолевые клетки.
Ученые активно разрабатывают новые химиопрепараты, что может повысить эффективность лечения онкологических заболеваний.
Химиотерапия проводится курсами, количество которых зависит от эффективности. В среднем требуется от 4 до 6 курсов. Тактика и схемы лечения варьируются в зависимости от типа рака легких — мелкоклеточного или немелкоклеточного.
Когда назначается:
- Химиотерапия эффективна при агрессивных формах рака, таких как мелкоклеточный рак.
- Применяется на любой стадии заболевания, включая запущенные случаи.
- Часто используется в сочетании с лучевой терапией или хирургическим лечением.
Эффективность химиотерапии:
В сочетании с лучевой терапией или хирургией пятилетняя выживаемость составляет до 65% на I стадии, до 40% на II стадии, до 25% на III стадии и всего 2% на IV стадии.
Радиотерапия (лучевая терапия)
Лучевая терапия — метод лечения онкологических заболеваний с использованием ионизирующего излучения для воздействия на злокачественные клетки. Дозировка, продолжительность и количество сеансов подбираются индивидуально.
Когда применяется:
- Небольшие раковые опухоли.
- Перед или после операции для воздействия на злокачественные клетки.
- Метастазы.
- Паллиативное лечение.
Типы лучевой терапии:
- Дистанционная лучевая терапия — проводится с использованием радиоактивных аппаратов.
- Внутренняя лучевая терапия (брахитерапия) — применение радиоактивных веществ непосредственно на опухоль в бронхах или верхних дыхательных путях.
- Стереотаксическая радиотерапия — используется, когда другие методы не подходят. Основывается на коротких пучках радиоактивных лучей, направленных на злокачественные клетки, минимально затрагивая здоровые ткани. Этот метод считается одним из наиболее эффективных в борьбе с раком.
- Гамма Нож и Кибер Нож — устройства для стереотаксической радиотерапии. Гамма Нож лечит раковые образования или метастазы в области головы и шеи, а Кибер Нож используется для терапии рака других органов, включая легкие.
Основные побочные эффекты лучевой терапии:
- Повреждение кожи в области облучения.
- Усталость.
- Выпадение волос.
- Кровотечения из пораженного органа.
- Пневмония, плеврит.
- Гипертермический синдром (повышение температуры).
Хирургическое лечение рака легкого
Удаление опухоли — один из самых эффективных способов борьбы с раком. Однако хирургическое вмешательство возможно лишь при раннем обнаружении заболевания (I – II и частично III стадии). Эффективность операции выше при немелкоклеточном раке легкого, чем при мелкоклеточном. В итоге только 10-30% пациентов с раком легких могут рассчитывать на операцию.
Неоперабельные случаи:
- Запущенные формы рака легких.
- Относительные противопоказания к хирургическому вмешательству:
- сердечная недостаточность II-III степени;
- серьезные сердечные заболевания;
- выраженные печеночная или почечная недостаточности;
- тяжелое общее состояние пациента;
- возраст больного.
При удалении только видимой опухоли существует риск оставления раковых клеток в окружающих тканях, что может привести к прогрессированию заболевания. Поэтому хирурги удаляют не только опухоль, но и часть окружающих тканей, лимфатические сосуды и регионарные лимфоузлы (лимфаденэктомия), что обеспечивает радикальность метода.
Виды операций:
- Частичная резекция легкого.
- Лобэктомия – удаление целой доли легкого.
- Пульмонэктомия – удаление всего легкого.
- Комбинированные операции – удаление пораженной части легкого и затронутых участков окружающих органов.
Выбор типа операции хирурги часто принимают во время вмешательства.
Эффективность хирургического лечения зависит от стадии и типа рака, общего состояния пациента, метода операции, квалификации команды и используемого оборудования.
- Трехлетняя выживаемость без рецидивов – до 50%.
- Пятилетняя выживаемость – до 30%.
Эффективность комплексной терапии (операция +/или химиотерапия +/или радиотерапия) позволяет излечить от рака легких в среднем 40% пациентов. Пятилетняя выживаемость составляет до 80% на I стадии, до 40% на II стадии, до 20% на III стадии и всего 2% на IV стадии. Без лечения в течение двух лет умирает около 80% пациентов.
Паллиативная помощь включает мероприятия, направленные на улучшение качества жизни пациентов с запущенными формами рака легких или при отсутствии эффекта от терапии.
Паллиативная помощь включает:
- Симптоматическое лечение, облегчающее проявления симптомов (анальгетики, противокашлевые средства, транквилизаторы и другие). Также применяются паллиативные операции (лучевая и химиотерапия).
- Поддержка психо-эмоционального состояния пациента.
- Профилактика инфекционных заболеваний.
- Индивидуальный подход к каждому пациенту.
Народные методы
- Эффективность народных методов лечения недостаточно исследована.
- Рекомендуется использовать эти методы в сочетании с традиционной медициной (после консультации с врачом).
- Народные средства могут служить паллиативной помощью для пациентов.
- Схемы лечения народными средствами зависят от типа, локализации, стадии и распространенности рака.
В терапии рака легких применяются:
- Настои и отвары из растений (чаще всего ядовитых трав).
- Аппликации с растительными настойками и лечебными камнями.
- Энергетическая медицина.
- Специальные диеты и физические упражнения.
Отвар из мухоморов. 250 мг мухоморов измельчают с корнями, заливают 250 мл водки и настаивают 5 дней. Затем отфильтровывают. Остатки грибов заливают тремя литрами кипятка и оставляют в теплом месте на 9 дней. Принимают по 100 мл ежедневно за 30 минут до завтрака.
Отвар корней аконита. 20 г корней заливают 1 литром воды и кипятят 2 часа. Употребляют по 30 мл перед сном ежедневно.
Мускусная настойка. 5 г мускуса заливают 200 мл водки и настаивают в темноте месяц. Начинают с 5 капель после еды, постепенно увеличивая дозу до 25 капель. После месяца лечения делают перерыв на 7 дней.
Настойка катарантуса розового. В полулитровую банку помещают листья и цветы катарантуса, заливают 70-процентным спиртом до полного объема 1 литра и настаивают в темном месте 2 недели. Принимают по 5 капель 3 раза перед едой, увеличивая дозу до 20 капель в течение месяца. После месяца лечения делают 7-дневный перерыв, затем курс повторяется. Лечение продолжается 8 месяцев.
Отвар цетрарии. 2 чайные ложки измельченной цетрарии заливают 250 мл холодной воды и настаивают 12 часов. Затем ставят на водяную баню и выпаривают до 2/3 объема. Принимают по 1-2 столовые ложки 3 раза в день. Каждые 3 недели делают перерыв на 7 дней.
Настойка листьев лавровишни. 250 г свежих листьев заливают 1 литром водки и настаивают в темноте 2-3 недели. Принимают по 10 капель 2 раза в день через 1 час после еды, постепенно увеличивая дозу до 20-25 капель, а затем до 7 и 10 мл. Курс длится месяц, затем следует 2 недели перерыва, после чего схему повторяют.
В лечении рака легких также используются отвары и настойки из шафрана, заманихи, шалфея, полыни, корней фиалок, скрипун-травы и других растений.
Профилактика рака легких
Основой профилактики рака легких и других онкологических заболеваний являются следующие аспекты:
-
Здоровый образ жизни
- Полный отказ от курения.
- Защита от пассивного курения.
- Ограничение или отказ от алкоголя.
- Избежание наркотиков.
- Активный образ жизни.
- Сбалансированное питание.
- Контроль веса.
- Избежание ненужных медикаментов без назначения врача.
- Профилактика инфекционных заболеваний, особенно передающихся через кровь и половым путем.
- Правильное применение антибиотиков при инфекциях легких и бронхов.
- Ограничение времени на солнце.
- Ведение здорового образа жизни во время беременности для снижения риска онкологических заболеваний.
-
Активная борьба с загрязнением окружающей среды.
-
Индивидуальная защита органов дыхания на опасных производствах.
-
Снижение воздействия радиации: улучшение вентиляции, проверка уровня радона в строительных материалах, избегание ненужных рентгенологических исследований.
-
Регулярные медицинские обследования.
Вопрос-ответ
Какие факторы риска способствуют развитию рака легких?
К основным факторам риска относятся курение, воздействие канцерогенов (например, асбест, радон), загрязнение воздуха, а также наследственная предрасположенность. Люди, работающие в определенных отраслях, таких как горнодобывающая или химическая промышленность, также подвержены повышенному риску.
Каковы основные симптомы, на которые следует обратить внимание?
Симптомы рака легких могут включать постоянный кашель, одышку, боль в груди, потерю веса, усталость и кровохарканье. Если вы заметили эти симптомы, особенно если они продолжаются более двух недель, важно обратиться к врачу для диагностики.
Какие методы диагностики используются для выявления рака легких?
Для диагностики рака легких применяются различные методы, включая рентгенографию грудной клетки, компьютерную томографию (КТ), бронхоскопию и биопсию. Эти методы помогают определить наличие опухоли, ее размер и стадию заболевания.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как курение или наследственная предрасположенность. Раннее выявление рака легких значительно увеличивает шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на симптомы, такие как постоянный кашель, одышка, боль в груди или необъяснимая потеря веса. Если вы заметили что-то необычное, не откладывайте визит к врачу.
СОВЕТ №3
Измените образ жизни, чтобы снизить риск развития рака легких. Это включает в себя отказ от курения, соблюдение здоровой диеты, регулярные физические нагрузки и избегание воздействия токсичных веществ.
СОВЕТ №4
Обсуждайте с врачом возможные методы диагностики, такие как рентгенография, КТ или бронхоскопия, чтобы выбрать наиболее подходящий подход для вашего случая. Знание доступных методов поможет вам быть более вовлеченным в процесс диагностики и лечения.