Как работает иммунная система?
Иммунная система человека — это сложный механизм, обеспечивающий функционирование организма и обмен веществ. Она защищает от инородных микроорганизмов и вредных факторов на клеточном уровне, а также от собственных клеток с антигенными свойствами. Иммунитет также поддерживает стабильность генетического фонда на протяжении жизни. Иммунитет — это защита от чуждых тел и веществ с инородной информацией.
Атопический дерматит у детей является распространенной проблемой, с которой сталкиваются многие семьи. Врачи отмечают, что основными причинами заболевания могут быть генетическая предрасположенность, аллергические реакции и воздействие внешних факторов, таких как климат и бытовая химия. Симптомы включают зуд, покраснение и сухость кожи, что может значительно ухудшать качество жизни ребенка.
Диагностика обычно основывается на клиническом осмотре и анализе истории болезни. Врачи подчеркивают важность комплексного подхода к лечению, который может включать увлажняющие средства, кортикостероиды и антигистаминные препараты. Также рекомендуется избегать триггеров, таких как аллергены и стрессовые ситуации. Правильное лечение и профилактика могут помочь детям справиться с этим заболеванием и улучшить их общее состояние.

Функции иммунитета
- Борьба с инфекциями — иммунная система реагирует на инфекционное воздействие, предотвращая распространение и размножение патогенов.
- Противоопухолевая функция позволяет иммунным клеткам контролировать рост атипичных (раковых) клеток.
- Отторжение чуждых веществ происходит при аллергических реакциях, когда в организм проникает антиген.
- Гармоничное сосуществование матери и плода во время беременности. Плод, являясь чуждым телом, не отторгается благодаря механизмам иммунной регуляции.
- Противогельминтная функция помогает справляться с глистными инвазиями и предотвращает распространение паразитов из кишечника.
- Регуляция кроветворения.
Иммунитет — это триллионы клеток. По данным, вес иммунных клеток у среднестатистического человека может достигать 1 кг, и все они взаимодействуют, выполняя свои функции:
- распознавание «своего и чужого»,
- иммунологическая память,
- внутриклеточное поглощение компонентов чуждого агента,
- связывание с антигенами,
- уничтожение антигена,
- выведение продуктов распада чуждых тел,
- выделение активных веществ для иммунного ответа и многое другое.
Все иммунные клетки формируются в органах и тканях иммунной системы:
- красный костный мозг,
- тимус (вилочковая железа),
- селезенка,
- лимфатические узлы, миндалины, пейеровы бляшки кишечника,
- кровь.
| Признак/Характеристика | Симптомы и признаки атопического дерматита у детей | Диагностика и лечение |
|---|---|---|
| Причины | Генетическая предрасположенность (аллергические заболевания в анамнезе у родителей или родственников), дисфункция кожного барьера, нарушение иммунной системы, воздействие аллергенов (пищевых, пыльцевых, контактных), инфекции. | Анамнез (сбор информации о симптомах, семейном анамнезе, контактах с аллергенами), физикальное обследование (оценка кожных высыпаний), аллергологические тесты (при необходимости), исключение других кожных заболеваний. |
| Симптомы (младенческий возраст) | Сухая, шелушащаяся кожа, эритема (покраснение), зуд, экзема на щеках, волосистой части головы, разгибательных поверхностях конечностей, мокнутие, образование корочек. | Эмоллиенты (смягчающие кремы и мази), местные кортикостероиды (в случае выраженного воспаления), антигистаминные препараты (для снятия зуда), контроль за аллергенами (исключение контакта с потенциальными аллергенами). |
| Симптомы (детский и подростковый возраст) | Сухая, шелушащаяся кожа, зуд, экзема в сгибах локтей и коленей, на шее, запястьях, лодыжках, лихенификация (утолщение и огрубение кожи), интенсивный зуд, особенно ночью. | Эмоллиенты, местные кортикостероиды (в случае обострения), ингибиторы кальциневрина (такролимус, пимекролимус), фототерапия (УФ-облучение), системные препараты (в тяжелых случаях), иммуномодуляторы. |
| Диагностика | Клиническая картина (характерные высыпания, локализация, течение заболевания), исключение других дерматозов. | Контроль за аллергенами, избегание раздражающих факторов (мыло, шерсть, синтетическая одежда), увлажнение кожи, регулярное применение эмоллиентов. |
| Лечение | Направлено на уменьшение воспаления, зуда, предотвращение осложнений. | Психологическая поддержка (для ребенка и родителей), обучение родителей уходу за кожей ребенка, регулярные осмотры у дерматолога. |
Виды иммунных клеток:
| Классификация иммунных клеток | Тип иммунных клеток | Место образования иммунных клеток | Функции иммунных клеток |
| Лейкоциты | Количественные и качественные характеристики лейкоцитов служат основой для общего анализа крови. По результатам анализа врач может выявить воспалительные процессы, аллергии, стадии заболеваний и их возможные исходы. | ||
| Агранулоциты: | |||
| * лимфоциты Т-лимфоциты В-лимфоциты клетки-киллеры плазматические клетки (СD-клетки) | тимус лимфатические узлы селезенка | * Синтез иммуноглобулинов, * распознавание патогенов, * формирование иммунологической памяти. | |
| * моноциты | красный костный мозг | Фагоцитоз инородных частиц. | |
| Гранулоциты: | красный костный мозг | * Фагоцитоз, * уничтожение микробов, * выделение веществ, убивающих бактерии. | |
| * нейтрофилы палочкоядерные, сегментоядерные | |||
| * базофилы | * Не всегда обнаруживаются, * выделяют гистамин, серотонин, простагландины, * участвуют в аллергических реакциях. | ||
| * эозинофилы | * Фагоцитоз, * ограничение иммунного ответа, * участие в аллергии, * иммунный ответ на гельминтозы. | ||
| Иммуноглобулины (антитела) | Иммуноглобулины образуются после вакцинации или перенесенных инфекций, обеспечивая стойкий иммунитет. Такой иммунитет формируется при некоторых заболеваниях (корь, краснуха, ветряная оспа и др.), позволяя людям болеть ими лишь один раз в жизни. | ||
| Иммуноглобулин А | Вырабатываются лимфоцитами | Важен для новорожденных, обладает противовирусными и антибактериальными свойствами. Содержится в грудном молоке. | |
| Иммуноглобулин G | * Формируются в ответ на предыдущий иммунный ответ, появляются во время выздоровления, сохраняются при хронических инфекциях. * Участвуют в иммунном ответе, усиливая и регулируя его, * обеспечивают пассивный иммунитет у новорожденных, * передаются от матери к ребенку. | ||
| Иммуноглобулин М | * Вырабатываются первыми при иммунном ответе, их количество уменьшается к концу острого периода заболевания. * Образуются у новорожденных, * активируют иммунный ответ. | ||
| Иммуноглобулин Е | * Участвуют в аллергических реакциях, * способствуют выделению базофилов. | ||
| Иммуноглобулин D | * Участвуют в дифференцировке лимфоцитов. | ||
| Макрофаги и дендритные клетки | * гистиоциты * эндотелиальные клетки * эпидермальные клетки * клетки Лангерганса * базофилы * тучные клетки и другие | Предшественники макрофагов (моноциты) образуются в красном костном мозге | Эти клетки располагаются в слизистых оболочках дыхательных путей, легких, сосудах, эпидермисе и во всех тканях организма. Их задача – быть «передовой» линией защиты, первыми поглощая инородные агенты. Дендритные клетки Лангерганса играют ключевую роль в аллергических реакциях. |
| Другие неспецифические элементы иммунной системы | Неспецифические факторы иммунитета представлены ферментами, белковыми соединениями и клетками. Ниже перечислены некоторые из них: | Являются белками, вырабатываемыми различными системами и органами, выделяются иммунными клетками и являются результатом эволюции специфических клеток | Обладают широким спектром функций, служат помощниками в иммунном ответе. Ниже представлены некоторые функции отдельных неспецифических факторов. |
| интерфероны | Обладают противовирусной активностью | ||
| С-реактивный белок | Является фактором воспаления | ||
| комплемент | Участвует в реакции антиген-антитело. | ||
| лизоцим | Уничтожает микробные организмы | ||
| NK-клетки (естественные киллеры) | Эффективно защищают от инородных агентов независимо от клеточного иммунитета. | ||
| Гормоны и медиаторы иммунной системы | Интерлейкины (IL-1, IL-2, IL-3 и т. д.), цитокины, гистамин, серотонин, факторы некроза опухоли, тимический фактор (TF), фактор, активирующий макрофаги (MAP), медиатор костного мозга САП и другие. | Координируют деятельность иммунных клеток во время иммунного ответа, выступая в роли «посредников» химических реакций. Гистамин – медиатор иммунной системы, который в норме неактивен. При аллергических реакциях и попадании токсинов гистамин высвобождается, регулируя микроциркуляцию. |
Атопический дерматит у детей вызывает много обсуждений среди родителей и специалистов. Это хроническое воспалительное заболевание кожи, которое проявляется зудом, покраснением и сухостью. Причины его возникновения могут быть связаны с генетической предрасположенностью, аллергиями и воздействием внешних факторов, таких как климат или бытовая химия. Симптомы часто появляются в раннем возрасте и могут варьироваться от легких до тяжелых.
Диагностика включает осмотр дерматолога и анализы на аллергены. Лечение обычно комплексное: назначаются увлажняющие средства, кортикостероиды и антигистаминные препараты. Важно также учитывать диету и избегать триггеров, способствующих обострению. Родители отмечают, что ранняя диагностика и правильный уход помогают значительно улучшить качество жизни ребенка и снизить проявления заболевания.

Механизмы развития атопического дерматита у детей
Факторы риска и причины развития атопического дерматита у детей
-
«Неподходящие гены» и аллергии у родителей часто встречаются у детей с атопией. Это может проявляться не только в атопическом дерматите, но и в бронхиальной астме, экземе, крапивнице, аллергическом рините и других заболеваниях.
-
Проблемная экология связана с ростом аллергических заболеваний на фоне цивилизационного прогресса: загрязнение водоемов, почвы и воздуха, а также употребление продуктов с синтетическими и генетически модифицированными веществами.
-
Нарушение питания матерью во время беременности и грудного вскармливания, а также заболевания и осложнения в этот период, могут способствовать развитию аллергий.
-
Искусственное вскармливание все чаще заменяет грудное. У детей на искусственном вскармливании атопический дерматит встречается чаще, чем у тех, кто получает грудное молоко. Даже качественные смеси не могут соперничать с грудным молоком, так как не содержат необходимые иммуноглобулины.
-
Частые вирусные и хронические инфекции могут вызывать сенсибилизацию к инфекционным агентам. Неправильное использование иммуномодулирующих препаратов может привести к аллергическим реакциям.
-
Дефицит витаминов группы В, А, микроэлементов (особенно цинка) и ненасыщенных жирных кислот также может способствовать аллергиям.
-
Незрелость ЖКТ у младенцев или патологии пищеварительной системы (дисбактериоз, аномалии, ферментная недостаточность) могут приводить к неполной усвояемости белков, что делает их аллергенами.
-
Глистные инвазии могут вызывать поражение ЖКТ и выделение токсинов, что провоцирует иммунные реакции.
-
В развитии атопического дерматита важным фактором является перекармливание: избыток белка может превышать возможности ферментов, что приводит к образованию токсинов и аллергическим реакциям. Родители часто беспокоятся о недостаточном наборе веса, не замечая, что переедание может быть более серьезной проблемой.
-
Избыточное количество соли и сахара может способствовать развитию атопического дерматита, так как они усиливают брожение в кишечнике и нарушают усвоение белка, а соль повышает всасывание аллергенов.
-
Выведение вредных веществ через кожу: потение и контакт с подгузниками или некачественной одеждой, а также использование косметики могут вызывать сыпь.
-
Конституциональные особенности вегетативной нервной системы влияют на развитие атопического дерматита. У детей с лабильной вегетативной системой он встречается чаще.
-
Стресс может способствовать развитию атопии, нарушая работу нервной и иммунной систем.
Чуждые агенты – это вещества, вызывающие иммунный ответ, делятся на:
Экзогенные аллергены:
- Биологические (бактериальные и вирусные инфекции, гельминты, грибы, вакцины).
- Лекарственные (любой медикамент).
- Пищевые (любой продукт с белком или гаптеном).
- Бытовые (пыль, бытовая химия, косметика).
- Аллергены животного и растительного происхождения (цветочная пыльца, перхоть, шерсть животных, яд насекомых).
- Промышленные (лаки, краски, металлы).
- Физические факторы (температура, механические воздействия).
- Негативные климатические условия (сухость воздуха, солнечное излучение, мороз, ветер).
Эндогенные аллергены возникают при повреждении нормальных клеток, распознаваемых как «чуждые», что может привести к аутоиммунным заболеваниям. Они также могут включать атопические или опухолевые клетки.
По химическому составу аллергены классифицируются на:
- Антигены – белковые вещества,
- Гаптены – низкомолекулярные соединения, которые, попадая в кровь, связываются с белками и становятся аллергенами.

Как аллерген попадает в организм ребенка
- с продуктами питания
- через дыхательные пути
- при контакте с кожей, а также через укусы насекомых или грызунов
- парентерально, например, при введении лекарств или компонентов крови
Что чаще всего вызывает атопический дерматит у детей?
- Белки коровьего молока
- Яйца
- Рыба и морепродукты
- Пшеничная мука
- Бобовые: фасоль, горох, соя, какао и другие
- Некоторые фрукты: персики, абрикосы, цитрусовые и другие
- Овощи: морковь, свекла, помидоры и другие
- Ягоды: клубника, малина, смородина и другие
- Продукты пчеловодства: мед, прополис, пчелиная пыльца
- Сладости
- Мясо: курица, утка, говядина
- Избыточное содержание соли, сахара и специй может усиливать аллергические реакции
- Антибиотики пенициллиновой (амоксиклав, аугментин, бициллин) и тетрациклиновой (тетрациклин, доксициклин) групп
- Аспирин
Аллергены из бытовой, медицинской, химической, животной и промышленной среды могут вызывать атопический дерматит. У детей чаще наблюдается пищевая аллергия.
Инфекции, особенно грибковые, а также стафилококки и стрептококки, играют важную роль в сенсибилизации кожи. При атопическом дерматите может присоединяться патогенная флора, что усугубляет кожные проявления.
Патогенез развития атопического дерматита
- Клетки Лангерганса, или дендритные клетки, находятся в эпидермисе и имеют рецепторы к иммуноглобулину Е, которые играют важную роль в развитии атопического дерматита, не встречаясь при других формах аллергии.
- При встрече с антигеном клетки Лангерганса связываются с ним и передают информацию Т-лимфоцитам, которые затем способствуют выработке иммуноглобулина Е.
- Иммуноглобулины Е связываются с тучными клетками и базофилами.
- При повторном контакте с аллергеном активируется иммуноглобулин Е, что приводит к высвобождению защитных факторов, таких как гистамин и серотонин. Это инициирует немедленную фазу аллергической реакции с острыми симптомами.
- Замедленная фаза аллергии зависит от иммуноглобулина Е, и в эпидермис приходят различные лейкоциты, особенно эозинофилы и макрофаги, что проявляется в хронических воспалительных процессах кожи.
Атопические процессы снижают количество Т-лимфоцитов и выработку иммуноглобулинов, что уменьшает защитные силы организма против инфекций.
Интересный факт! У детей с иммунодефицитом аллергические реакции почти не встречаются из-за недостатка иммунных клеток, необходимых для аллергического ответа.
Клинические проявления атопического дерматита зависят от возраста, продолжительности и тяжести заболевания.
Существуют периоды течения атопического дерматита:
- Острый период (начало атопии),
- Ремиссия (отсутствие клинических проявлений, длится от месяцев до лет),
- Период рецидивов.
| Симптом | Механизм возникновения | Как проявляется |
| Эритема | Под воздействием защитных факторов расширяются капилляры, что улучшает «доставку иммунных клеток» к месту воспаления. | Покраснение кожи и капиллярная сетка. |
| Зуд | Причины зуда при атопическом дерматите не до конца изучены. Возможные факторы: * сухость кожи и эритема повышают чувствительность, * местные раздражители (синтетическая одежда, косметика, остатки стирального порошка, температурные колебания и др.), * реакция нервных окончаний кожи на большое количество иммунных клеток. | Интенсивный зуд, приводящий к расчесам. Пациенты становятся раздражительными и агрессивными. |
| Сухость кожи | Возникает из-за уменьшения кератидов, липидов и аминокислот, отвечающих за здоровье кожи. Воспаление повреждает клетки, вырабатывающие вещества для липидного слоя кожи. | Мелкие шелушения на пораженных и непораженных участках кожи. |
| Высыпания | Сыпь возникает в результате воспалительного процесса. Эритема и сухость снижают защитные функции кожи от инфекций. При зуде и других механических раздражениях кожа может инфицироваться, появляются везикулы, пустулы и корки. | Локализация сыпи. Может возникать на любом участке кожи, но чаще у детей на щеках, разгибательных поверхностях конечностей, в физиологических складках, на волосистой части головы и за ушами. У взрослых чаще локализуется на руках. Элементы сыпи: * пятна – красные неправильной формы, * мокнутия, * папулы – небольшие уплотнения кожи измененного цвета, * везикулы – маленькие пузырьки с водянистым содержимым, * пустулы – образования с гнойным содержимым, * корки формируются над пустулами, * бляшки – слияние нескольких элементов сыпи, * рубцы и пигментация могут остаться после заживления пустул. |
| Лихенификация | Возникает из-за длительного зуда и расчесывания кожи при тяжелом течении заболевания. | Утолщение всех слоев кожи. |
| Нарушение работы нервной системы | 1. Влияние гистамина, серотонина и других факторов иммунитета на нервную систему. 2. Изнурительный зуд. | Раздражительность, агрессия, депрессия, тревожность, нарушения сна. |
| Повышение уровня иммуноглобулина Е в крови | Во время аллергической реакции из тучных клеток и базофилов выделяется большое количество иммуноглобулина Е. При многих клинических случаях атопии уровень иммуноглобулина Е в крови повышается, хотя этот симптом не является обязательным. | Лабораторное исследование сыворотки венозной крови на Иммуноглобулин Е – норма: до 165,3 МЕ/мл. При атопическом дерматите уровень иммуноглобулина может увеличиваться в 10-20 раз. |
Фото ребенка с атопическим дерматитом. На коже лица малыша наблюдаются эритема, сухость, везикулы, пустулы, корки и пигментация.
Фото рук ребенка с длительным атопическим дерматитом. На разгибательных поверхностях рук видны симптомы лихенификации и пигментации.
Течение атопического дерматита может быть:
- Острым – отек, эритема, пятна, папулы и везикулы,
- Подострым – пустулы, корки и шелушения,
- Хроническим – выраженные шелушения, лихенификация и пигментация.
С возрастом проявления атопического дерматита могут усиливаться, но при правильном лечении и профилактике рецидивов обострения становятся реже или исчезают.
Если атопический дерматит не проходит до подросткового возраста, он может сохраняться на протяжении всей жизни. Однако у взрослых старше 40 лет заболевание встречается редко.
При прогрессировании атопического дерматита возможен «атопический марш», то есть присоединение других атопических заболеваний (бронхиальная астма, аллергический ринит, конъюнктивит и др.).
Формы атопического дерматита в зависимости от возраста:
- Младенческая форма (до 3 лет)
- Детская форма (от 3 до 12 лет)
- Подростковая форма (от 12 до 18 лет)
- Взрослая форма (старше 18 лет).
С увеличением возраста пациента площадь поражения атопическим дерматитом увеличивается, усиливаются зуд, нарушения нервной системы, появляются пигментация и лихенификация.
На этом фото младенческая форма атопического дерматита легкой степени (эритема, сухость, мелкие пятна и папулы на коже щек).
Фото взрослого с тяжелой формой атопического дерматита. На коже шеи на фоне пигментации наблюдается полиморфная сыпь с мокнутиями, расчесами и признаками лихенификации.
Неспецифические симптомы, которые могут наблюдаться при атопическом дерматите:
- «Географический язык» — воспаление слизистой оболочки языка. Язык становится ярко-красным с участками белых ободков (отслоившиеся клетки слизистой), напоминает географическую карту.
- Белый дермографизм – при проведении штрихов палочкой по пораженной коже появляются белые полосы, сохраняющиеся несколько минут. Это связано со спазмом капилляров под действием гистамина.
- Подчеркнутые складки нижнего века (складки Денье — Моргана) связаны с сухостью кожи.
- «Атопические ладони» — исчерченные ладони или усиление рисунка линий ладони, связано с сухостью кожи.
- Пигментные пятна, сохраняющиеся после сыпи, встречаются при тяжелых формах атопического дерматита. Их появление связано с интенсивным воспалительным процессом, в результате которого вырабатывается больше меланоцитов.
- Атопический хейлит – заеды в уголках рта, возникающие из-за сухости кожи и инфекций.
Фото: географический язык
Фото: атопические ладони
Консультация врача-аллерголога обязательна при появлении сыпи на теле ребенка после обращения к педиатру. При необходимости можно также посетить дерматолога.
Диагностические критерии атопического дерматита:
- Семейный анамнез – наличие аллергических заболеваний у близких родственников.
-
Анамнез болезни:
- хроническое течение,
- начало первых симптомов в младенческом возрасте,
- появление симптомов после контакта с аллергенами,
- обострения зависят от времени года,
- с возрастом проявления становятся более выраженными,
- наличие у ребенка других аллергических заболеваний (бронхиальная астма, аллергический ринит и др.).
- Осмотр ребенка:
- Наличие эритемы, сухости кожи и зуда (в младенческой форме может отсутствовать) – обязательные симптомы атопического дерматита.
- Полиморфная сыпь,
- Локализация сыпи на лице, разгибательных поверхностях конечностей, над крупными суставами.
- Наличие лихенификации, расчесов,
- Признаки вторичного бактериального и грибкового поражения кожи. Самые тяжелые бактериальные осложнения – герпетические поражения.
- Неспецифические симптомы атопического дерматита (белый дермографизм, «географический» язык и другие вышеупомянутые симптомы).
Диагноз атопического дерматита устанавливается на основании семейного анамнеза, истории болезни, наличия покраснения, сухости и зуда кожи, а также других признаков атопического дерматита.
-
Анализ крови на иммуноглобулин Е (IgE).
Для анализа берется венозная кровь. Это иммунохемилюминесцентное исследование.
Кровь необходимо сдавать натощак, накануне исключить жирную пищу, контакт с аллергенами и прием антигистаминных препаратов. Препарат Фенитоин может повлиять на уровень IgE.
При атопическом дерматите выявляется повышенный уровень иммуноглобулина Е. Чем выше уровень IgE, тем более выражены клинические проявления.
Норма: 1,3 – 165,3 МЕ/мл.
- Общий анализ крови:
- Умеренное повышение числа лейкоцитов (более 9 Г/л)
- Эозинофилия – уровень эозинофилов более 5% от общего числа лейкоцитов
- Ускорение скорости оседания эритроцитов – более 10 мм/ч,
- Небольшое количество базофилов (до 1 – 2%).
- Иммунограмма – определение показателей основных звеньев иммунитета:
- Снижение уровня сывороточного интерферона (норма от 2 до 8 МЕ/л)
- Снижение уровня Т-лимфоцитов (норма СД4 18-47%, СД8 9-32%, СД3 50-85% от всех лимфоцитов)
- Снижение уровня иммуноглобулинов А, М, G (норма IgA – 0,5 – 2,0 г/л, норма IgM 0,5 – 2,5 г/л, IgG 5,0 – 14,0)
- Повышение уровня циркулирующих иммунных комплексов (норма до 100 условных единиц).
- Анализы, необходимые для оценки общего состояния организма и выявления возможных причин развития атопического дерматита:
Биохимический анализ крови может указывать на нарушения функции печени и почек:
- Повышение уровня трансаминаз (АлТ, АсТ)
- Повышение тимоловой пробы,
- Повышение уровня мочевины и креатинина.
Общий анализ мочи может изменяться при нарушении функции почек (появление белка, повышенное содержание солей, лейкоцитурия).
Анализ кала (посев и микроскопия на яйца/глисты). Атопический дерматит может развиваться на фоне дисбактериоза и глистной инвазии, поэтому важно выявить и пролечить эти заболевания для профилактики рецидивов.
Анализ крови на ВИЧ для дифференциального диагноза, так как при СПИДе часто проявляются схожие кожные симптомы.
Аллергопробы рекомендуется проводить детям старше 4 лет, так как до этого возраста атопический дерматит часто развивается из-за неправильного введения новых продуктов и несовершенства ЖКТ. У детей до 4-5 лет пробы на аллерген могут показать реакцию на практически все пищевые продукты.
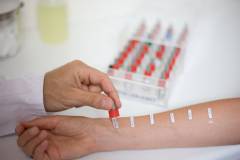
Кожные пробы на аллергены in vivo основаны на нанесении небольшого количества аллергена на кожу и определении активности иммунной системы в ответ на него.
При попадании аллергена на кожу происходит быстрый иммунный ответ в виде местной реакции (покраснение, инфильтрация, везикула).
Где проводят? Данные пробы выполняются в амбулаторных или стационарных условиях, в основном в аллергологических центрах.
Преимущества:
- Более точный метод, чем определение аллергенов в сыворотке крови
- Доступный и недорогой метод
Недостатки:
- Организм сталкивается с аллергеном, что может привести к обострению заболевания.
- За одно исследование можно провести пробу на ограниченное количество аллергенов (в среднем 5), а детям до 5 лет – не более двух.
- Возможны болезненные ощущения во время процедуры.
Подготовка к кожной пробе:
- Пробу проводят в период ремиссии атопического дерматита (отсутствие симптомов более 2-3 недель).
- Нельзя принимать противоаллергические препараты (антигистаминные, гормональные) как минимум за 5 дней.
- Накануне проведения проб лучше придерживаться гипоаллергенной диеты, не использовать косметику и лекарственные мази.
Противопоказания к проведению кожных проб:
- Возраст до 4-5 лет (иммунная система еще формируется).
- Перенесенные тяжелые аллергические реакции (анафилактический шок).
- Тяжелое течение сахарного диабета.
- Острые инфекционные и вирусные заболевания.
- Обострение хронических заболеваний.
Техника проведения зависит от вида кожных проб:
- Прик-тест. На коже предплечья наносят каплю аллергена и проводят поверхностный прокол. Результат оценивают через 15 минут. При наличии реакции наблюдается покраснение, инфильтрация, везикула.
- Капельные или аппликационные накожные пробы (проводятся в тяжелых случаях аллергии). Аппликация должна воздействовать на кожу в течение 30 минут. Любое покраснение указывает на иммунный ответ к аллергену.
- Скарификационная проба аналогична прик-тесту, но вместо прокола делается неглубокий надрез.
- Внутрикожные пробы применяются для определения инфекционных аллергенов. У детей не используются из-за риска анафилаксии.
Оценка кожных проб: негативная реакция – отсутствие реакции,
- Сомнительная реакция – покраснение до 2 мм,
- Положительная – покраснение, инфильтрация размером от 3 до 12 мм,
- Гиперергическая – любая кожная реакция размером более 12 мм или проявление аллергии.
Для лабораторного исследования на аллергены используется венозная кровь.
Преимущества:
- Отсутствие контакта организма с аллергеном
- Возможность определения степени гиперчувствительности
- Быстрое определение гиперчувствительности к неограниченному числу аллергенов
- Возможность исследования независимо от наличия симптомов аллергии.
Недостатки:
- Метод менее точный, чем кожные пробы
- Метод недешевый.
В лабораториях аллергены группируются по планшеткам. Это удобно, так как не обязательно оплачивать исследование на пыль, если у ребенка пищевая аллергия. В каждой лаборатории предлагаемый набор аллергенов различен, но выделяют основные группы:
- Пищевые аллергены
- Аллергены растительного происхождения
- Аллергены животного происхождения
- Лекарственные препараты
- Бытовые аллергены.
Подготовка к сдаче анализа:
- Нельзя принимать противоаллергические препараты (антигистаминные, гормональные) как минимум за 5 дней.
- Избегать контактов с аллергенами.
Положительный результат на аллерген учитывается при выявлении иммуноглобулинов G, специфических к определенному аллергену.
- Лечение атопического дерматита требует комплексного подхода.
- Необходимо исключить аллергены из рациона и быта,
- Местное лечение кожи,
- Системное (общее) лечение.
Местное лечение атопического дерматита направлено на:
- Уменьшение воспаления, сухости кожи и зуда,
- Восстановление водно-липидного слоя и нормальной функции кожи,
- Восстановление поврежденного эпителия,
- Профилактику и лечение вторичной инфекции кожи.
Принципы наружной терапии:
- Устранить раздражающие факторы: обрезать ногти, очищать кожу нейтральным мылом, использовать смягчающие косметические средства.
- Использовать противовоспалительные, кератолитические и кератопластические пасты, мази, болтушки.
- Перед нанесением кремов и мазей пораженные участки кожи обрабатывать антисептическими средствами (раствор бриллиантового зеленого, хлоргексидин и др.).
- При атопическом дерматите рекомендуется обязательное использование топических гормонов (глюкокортикоидов).
Начинать следует с препаратов с низкой проникающей способностью (І и ІІ класс), если эффект не достигнут, переходят на более сильные топические гормоны. Топические гормоны ІV класса не применяются для детей из-за серьезных побочных эффектов.
При правильном применении глюкокортикоидов системные побочные эффекты не возникают. - При наличии вторичной бактериальной инфекции к гормональным препаратам добавляют антибактериальные наружные средства. При грибковой инфекции – наружные антимикотические (клотримазол, низорал и др.), при герпетической инфекции – противовирусные препараты (герпевир, ацикловир).
Актуально использование комбинированных препаратов (гормон + антибиотик), которые широко представлены в аптечной сети.
Эффективность наружных средств зависит от лекарственной формы.
- Мазь обладает наилучшей проникающей способностью и увлажняет кожу. Эффективна при подостром и хроническом течении атопического дерматита.
- Жирная мазь (адвантан) имеет наибольшую проникающую способность. Применяется при хроническом течении дерматита.
- Крем менее эффективен, чем мазь, но подходит для острого и подострого течения дерматита.
- Эмульсии, лосьоны и гели легко использовать, но обладают подсушивающим эффектом. Удобны для кожи волосистой части головы. Применяются при остром течении атопии.
- Примочки, растворы, пасты, аэрозоли – используются только при остром течении.
Виды препаратов для наружного лечения атопического дерматита у детей
| Группа препаратов | Лечебный эффект | Препарат | Лекарственная форма | Способ применения |
| Топические гормоны* | Глюкокортикостероиды – универсальное противоаллергическое средство. Эффекты от лечения: * Снятие воспаления, * Устранение зуда, * Уменьшение пролиферации кожи, * Сосудосуживающее действие. | І классгидрокортизоновая мазь | мазь | Наносится тонким слоем на поврежденные участки 3 раза в сутки, курс до 1 месяца. Можно детям до 6 месяцев. |
| ІІ классЛокоид (гидрокортизона бутират) | мазь | 1-3 раза в сутки, курс до 1 месяца. | ||
| Афлодерм (алклометазона дипропионат) | мазь, крем | 1-3 раза в сутки, курс до 1 месяца. | ||
| ІІІ классАдвантан (метилпреднизолона ацепонат) | мазь, крем, эмульсия, жирная мазь | 1 раз в сутки, курс до 1 месяца. | ||
| Элоком (мометозона фуроат) | мазь, крем, лосьон | 1 раз в сутки. Не рекомендуется детям до 2 лет! | ||
| Нестероидные противовоспалительные средства | Селективный ингибитор синтеза медиаторов воспаления. | Элидел (пимекролимус) | крем | 2 раза в сутки, курс лечения – до выздоровления, возможен длительный прием (до 1 года). Рекомендован детям от 3 месяцев. |
| Комбинированные глюкокортикоиды * | Содержат глюкокортикоид, антибиотик и противогрибковое средство. | Пимафукорт (гидрокортизон, неомицин, натомицин) | мазь, крем | 2-4 раза в сутки, курс до 1 месяца |
| Сибикорт (гидрокортизона бутират, хлоргексидин) | мазь | 1-3 р/сут. | ||
| Тридерм (бетаметазон, гентамицин, клотримазол) | мазь, крем | 2 р/сут., курс до 1 месяца. | ||
| Целестодерм-В (бетаметазон, гентамицин) | мазь | 1-2 р/сут., курс до 1 месяца. | ||
| Индифферентные средства комбинированного действия | Обладают слабым противовоспалительным эффектом, кератолитическими и кератопластическими действиями. | Препараты цинка, косметика для педиатрической практики Скин-Кап | растворы, крема, мази, эмульсии, болтушки | Можно использовать как протирание, компрессы и примочки. |
| Салициловая кислота | растворы, крема, мази | |||
| Пантенол | крем, эмульсия, мазь и др. | |||
| Мочевая кислота | крема, мази, болтушки | |||
| Жидкость Бурова | раствор | |||
| танин | раствор | |||
| Препараты дегтя | крема, мази, эмульсии, растворы | |||
| Антигистаминные препараты наружного действия | Блокаторы гистаминовых рецепторов. | Фенистил (диметинден) | гель | 2-4 раза в сутки до полного выздоровления |
| Псило-бальзам (дифенгидрамина гидрохлорид) | гель | Наносят тонким слоем 3-4 раза в сутки до снятия воспаления. | ||
| Увлажняющая косметика | Увлажнение кожи за счет питания и восстановления клеток кожи | Мюстелла,Атодерм и др. | мыло, крем, спрей, лосьон, гель, мусс и др. | Используют в качестве средств ежедневной гигиены кожи. |
*Топические гормоны и антибактериальные средства для наружного применения в данной таблице представлены препаратами, которые признаны самыми безопасными для лечения детей старше 6 месяцев.
| Группа препаратов | Механизм действия | Препарат | Способ применения |
| Антигистаминные препараты | Блокаторы гистаминовых рецепторов. Обладают противоаллергическим и противовоспалительным действием. | 1 поколениеФенистил (капли, таблетки) | Для детей от 1 месяца до года по 3-10 кап., 1-3 года — 10-15 кап., 4-12 лет — 15-20 кап., старше 12 лет — 20-40 кап. 3 раза в сутки. |
| Супрастин (таб., растворы для инъекций) | Для детей старше 1 года. Инъекции – можно детям до 1 года, под наблюдением врача. 1-6 лет – ¼ — ½ таб. 2-3 р/сут., 6-14 лет – ½ — 1 таб. 3 р/сут. | ||
| Диазолин(таб.) | Детям от 2 до 5 лет по 50-150 мг/сут, 5-10 лет -100-200 мг/сут, старше 10 лет – 100-300 мг/сут. за 2-3 приема. | ||
| 2 поколениеДезлоратадин (сиропы, таблетки) | Детям от 1 года до 12 лет – 5 мг, старше 12 лет – 10 мг 1 р/сут. | ||
| 3 поколениеастемизол | Старше 12 лет – 10 мг, 6-12 лет по 5 мг, с 2 до 6 лет 0,2 мг/кг массы тела, 1 раз в сутки. Курс лечения – до 7 дней. | ||
| Мембраностабилизирующие препараты | Препятствуют выходу веществ воспаления из клеток. | Кетотифен (задитен) | Старше 3 лет — 1 мг 2 р/сут. Курс лечения не менее 3 месяцев, отмена препарата – постепенная. |
В тяжелых случаях можно использовать системные глюкокортикоиды только под контролем врача.
При тяжелых гнойных процессах на коже возможен прием антибиотиков.
Для более быстрого выздоровления полезен прием витаминов А, Е, группы В, препаратов кальция.
Нужна ли госпитализация для лечения атопического дерматита?
В большинстве случаев лечение атопического дерматита не требует госпитализации, однако тяжелые формы заболевания, не поддающиеся стандартной терапии, могут потребовать госпитализации для снятия острого периода и подбора адекватного лечения.
Принципы диетотерапии:
- Исключить продукты, которые, вероятнее всего, вызвали аллергию, согласно анамнезу и аллергопробам;
- Исключить продукты, содержащие потенциальные аллергены (клубнику, цитрусы, бобы, шоколад, морепродукты, мед и др.);
- Исключить жареное, жирное, острое, соленое, мясные и рыбные бульоны;
- Минимум соли и сахара;
- Пить только очищенную воду;
- При аллергии на белок коровьего молока и отсутствии грудного вскармливания у детей до 1 года – перевести на соевые смеси или смеси с расщепленным белком;
- Осторожное и постепенное введение прикормов.
Элиминационная диета рекомендуется на срок от 3 месяцев до 1 года.
- Соблюдение правильного питания и здорового образа жизни матерью во время беременности и кормления грудью;
- Предпочтение грудному вскармливанию детей до 1 года;
- Питание должно быть натуральным, свежим, качественным и сбалансированным;
- Не перекармливать детей;
- Постепенное и правильное введение прикормов и докормов детям до 1 года;
- Профилактика инфекционных заболеваний (вакцинация, меньше контактов с больными, общеоздоровительные процедуры, закаливание);
- Профилактика глистных инвазий (мытье рук, игрушек);
- Выявление и лечение заболеваний ЖКТ;
- Использование гипоаллергенных средств гигиены, косметики, порошков для стирки, средств для мытья посуды, предназначенных для детей;
- Использование только натуральных тканей в одежде;
- Индивидуальный подбор подгузников;
- Поддержание оптимальных условий в комнате ребенка (температура до 22°C, увлажнение воздуха);
- Поддержание чистоты в доме;
- Умеренные солнечные ванны;
- Купание в травяных отварах (ромашка, череда, шалфей), в воде с морской солью;
- Профилактика сухости кожи (использование защитных кремов от ветра, солнца и мороза, избегать мыльных средств, обезвоживающих кожу);
- При первых симптомах атопического дерматита – адекватное лечение и исключение аллергена в будущем;
- Поддержание нормального психо-эмоционального состояния ребенка;
- Не использовать самостоятельно лекарственные препараты, особенно те, что влияют на иммунную систему.
Пусть ваши дети будут всегда здоровыми!
Симптомы атопического дерматита
Клинические проявления атопического дерматита зависят от возраста пациента, продолжительности и тяжести заболевания, а также от распространенности кожного процесса.
Существуют этапы течения атопического дерматита:
- Острый этап (первое проявление атопии),
- Ремиссия (период отсутствия симптомов, длится от месяцев до лет),
- Период рецидивов.
| Симптом | Причина | Проявления |
| Эритема | Расширение капилляров под воздействием неспецифических защитных факторов улучшает «доставку иммунных клеток» к воспаленному участку. | Покраснение кожи, капиллярная сетка. |
| Зуд | Причины зуда не до конца выяснены. Возможные факторы: * сухость кожи и эритема повышают чувствительность, * местные раздражители (синтетическая одежда, косметика, остатки стирального порошка, температурные изменения и др.), * реакция нервных окончаний на большое количество иммунных клеток. | Постоянный спутник атопического дерматита. Дети чешут пораженные участки, что приводит к расчесам. Многие пациенты становятся раздражительными из-за зуда. |
| Сухость кожи | Возникает из-за уменьшения кератидов, липидов и аминокислот, необходимых для здоровья кожи. Воспаление повреждает клетки, отвечающие за выработку липидного слоя. | Небольшие шелушения на пораженных и непораженных участках. |
| Высыпания | Сыпь возникает в результате воспалительного процесса. Эритема и сухость снижают защитные функции кожи от инфекций. При зуде и других механических раздражениях кожа может инфицироваться, появляются везикулы, пустулы и корки. | Локализация сыпи. Может возникать на любых участках кожи, у детей «любимые» места – щеки, разгибательные поверхности конечностей, физиологические складки, волосистая часть головы и область за ушами. У взрослых чаще проявляется на руках. Элементы сыпи: * пятна – красные неправильной формы, * мокнутия, * папулы – небольшие уплотнения кожи, * везикулы – маленькие пузырьки с прозрачной жидкостью, * пустулы – образования с гнойным содержимым, * корки образуются над пустулами, * бляшки – слияние нескольких элементов сыпи, * рубцы и пигментация могут остаться после заживления пустул. |
| Лихенификация | Возникает из-за длительного зуда и расчесывания кожи при тяжелом течении заболевания. | Утолщение кожи. |
| Нарушение работы нервной системы | 1. Влияние гистамина, серотонина и других иммунных факторов на нервную систему. 2. Изнурительный зуд | Раздражительность, агрессия, депрессия, тревожность, бессонница и другие расстройства. |
| Повышение уровня иммуноглобулина Е в крови | При аллергической реакции из тучных клеток выделяется большое количество иммуноглобулина Е. Уровень может повышаться в 10-20 раз, хотя это не обязательный симптом. | Лабораторное исследование венозной крови на Иммуноглобулин Е – норма: до 165,3 МЕ/мл. |
Фото ребенка с атопическим дерматитом. На лице малыша наблюдаются эритема, сухость, везикулы, пустулы, корки и пигментация.
Фото рук ребенка, страдающего атопическим дерматитом. На разгибательных поверхностях рук проявляются симптомы лихенификации и пигментации.
Течение атопического дерматита может быть:
- Острым – отек, эритема, пятна, папулы и везикулы,
- Подострым – пустулы, корки и шелушения,
- Хроническим – выраженные шелушения, лихенификация и пигментация.
С возрастом проявления атопического дерматита могут усиливаться, однако при правильном лечении рецидивы могут становиться реже или исчезать.
Если атопический дерматит не проходит до подросткового возраста, он может сопровождать человека на протяжении всей жизни. Однако у взрослых старше 40 лет заболевание встречается редко.
При прогрессировании атопического дерматита возможен «атопический марш», когда к дерматиту присоединяются другие атопические заболевания (бронхиальная астма, аллергический ринит, конъюнктивит и др.).
Формы атопического дерматита в зависимости от возраста:
- Младенческая форма (до 3 лет)
- Детская форма (от 3 до 12 лет)
- Подростковая форма (от 12 до 18 лет)
- Взрослая форма (старше 18 лет).
С увеличением возраста площадь поражения атопическим дерматитом становится больше, усиливаются зуд, нарушения нервной системы, появляются пигментация и лихенификация.
На этом фото младенческая форма атопического дерматита легкой степени (эритема, сухость, мелкие пятна и папулы на щеках).
Фото взрослого с тяжелой формой атопического дерматита. На шее наблюдается полиморфная сыпь на фоне пигментации, мокнутия, расчесы и признаки лихенификации.
Некоторые неспецифические симптомы, которые могут наблюдаться при атопическом дерматите:
- «Географический язык» — воспаление слизистой языка. Язык становится ярко-красным с участками белых ободков (отслоившиеся клетки слизистой), напоминает географическую карту.
- Белый дермографизм – при проведении палочкой по пораженной коже появляются белые полосы, сохраняющиеся несколько минут. Этот симптом возникает из-за спазма капилляров под действием гистамина.
- Подчеркнутые складки нижнего века (складки Денье — Моргана), связаны с сухостью кожи.
- «Атопические ладони» — исчерченные ладони или усиление рисунка линий, также связано с сухостью кожи.
- Пигментные пятна, остающиеся после сыпи, встречаются при тяжелых формах атопического дерматита. Их появление связано с интенсивным воспалением, в результате которого вырабатывается больше меланоцитов (пигментосодержащих клеток).
- Атопический хейлит – трещины в уголках рта, возникающие из-за сухости кожи и присоединения инфекций.
Фото: географический язык
Фото: атопические ладони
Диагностика аллергического дерматита.
Консультация аллерголога требуется при сыпи на коже ребенка после визита к педиатру. При необходимости стоит обратиться и к дерматологу.
Критерии диагностики атопического дерматита:
- Семейная предрасположенность – аллергические заболевания у родственников.
-
История болезни:
- хроническое течение,
- начало симптомов в раннем возрасте,
- появление симптомов после контакта с аллергенами,
- сезонные обострения,
- усиление симптомов с возрастом,
- наличие других аллергических заболеваний (например, бронхиальная астма, аллергический ринит).
-
Осмотр пациента:
- Эритема, сухость кожи и зуд (в младенческой форме симптомы могут отсутствовать) – ключевые признаки атопического дерматита.
- Полиморфная сыпь,
- Локализация на лице, разгибательных поверхностях конечностей, в области крупных суставов.
- Признаки лихенификации, расчесы,
- Симптомы вторичных бактериальных и грибковых инфекций кожи, включая герпетические инфекции.
- Неспецифические симптомы (белый дермографизм, «географический» язык и другие).
Диагноз атопического дерматита ставится на основе семейного анамнеза, истории болезни, наличия покраснения, сухости и зуда кожи, а также других характерных признаков.
Лабораторная диагностика атопического дерматита
-
Исследование крови на уровень иммуноглобулина Е (Ig E)
Для анализа берется венозная кровь с использованием иммунохемилюминесцентного метода. Кровь следует сдавать натощак, исключив жирные продукты, контакт с аллергенами и прием антигистаминов. Препарат Фенитоин (дифенин), применяемый при эпилепсии, может повлиять на уровень Ig E.
При атопическом дерматите уровень иммуноглобулина Е повышен. Чем выше Ig E, тем ярче клинические симптомы.
Нормальные значения: 1,3 – 165,3 МЕ/мл.
-
Общий анализ крови:
- Умеренное увеличение лейкоцитов (более 9 Г/л)
- Эозинофилия – уровень эозинофилов более 5% от общего числа лейкоцитов
- Ускорение скорости оседания эритроцитов – более 10 мм/ч
- Небольшое количество базофилов (до 1 – 2%).
-
Иммунограмма – анализ показателей иммунной системы:
- Снижение уровня сывороточного интерферона (норма от 2 до 8 МЕ/л)
- Снижение количества Т-лимфоцитов (нормы: СД4 18-47%, СД8 9-32%, СД3 50-85% от общего числа лимфоцитов, нормы могут варьироваться по возрасту)
- Снижение уровней иммуноглобулинов А, М, G (норма Ig А – 0,5 – 2,0 г/л, Ig М – 0,5 – 2,5 г/л, Ig G – 5,0 – 14,0 г/л, нормы могут изменяться по возрасту)
- Повышение уровня циркулирующих иммунных комплексов (норма до 100 условных единиц).
-
Перечисленные анализы необходимы для диагностики атопического дерматита и оценки общего состояния организма, а также выявления возможных причин.
Биохимический анализ крови при атопическом дерматите может указывать на нарушения в работе печени и почек:
- Увеличение уровня трансаминаз (АлТ, АсТ)
- Повышение тимоловой пробы
- Увеличение уровня мочевины и креатинина и другие показатели.
Общий анализ мочи может изменяться при нарушении функции почек (появление белка, повышенное содержание солей, лейкоцитурия).
Анализ кала (посев и микроскопия на яйца глист) важен, так как атопический дерматит может развиваться на фоне дисбактериоза и глистной инвазии. Выявление и лечение этих состояний помогут предотвратить рецидивы атопии.
Анализ крови на ВИЧ необходим для дифференциальной диагностики, так как при СПИДе могут проявляться схожие кожные симптомы, связанные с инфекциями, грибковыми и вирусными заболеваниями.
Лабораторная диагностика причин атопического дерматита (аллергопробы).
Рекомендуется проводить тесты на аллергены детям с 4 лет. До этого возраста атопический дерматит часто возникает из-за неправильного введения новых продуктов, переедания и незрелости желудочно-кишечного тракта. У детей младше 4-5 лет тесты могут показывать реакцию на почти все пищевые продукты.
Кожные пробы на аллергены in vivo основаны на нанесении небольшого количества аллергена на кожу и оценке иммунного ответа.
При контакте аллергена с кожей возникает быстрый иммунный ответ, проявляющийся покраснением, отеком и пузырьками.
Где проводятся? Пробы выполняются в амбулаторных или стационарных условиях, в основном в специализированных аллергоцентрах.
Преимущества:
- Высокая точность по сравнению с анализом сыворотки крови.
- Доступный и недорогой метод.
Недостатки:
- Контакт с аллергеном может обострить заболевание при тяжелой аллергии.
- За одно исследование можно протестировать ограниченное количество аллергенов (в среднем 5, для детей до 5 лет – не более двух).
- Возможны болезненные ощущения во время процедуры.
Подготовка к кожной пробе:
- Исследование проводится в период ремиссии атопического дерматита (отсутствие симптомов более 2-3 недель).
- Необходимо воздержаться от приема противоаллергических препаратов (антигистаминов, гормонов) минимум за 5 дней до теста.
- Накануне теста рекомендуется соблюдать гипоаллергенную диету и не использовать косметику или лекарственные мази.
Противопоказания для проведения кожных проб:
- Возраст до 4-5 лет (иммунная система еще формируется).
- Перенесенные тяжелые аллергические реакции (анафилактический шок, болезнь Лаела).
- Тяжелая форма сахарного диабета.
- Острые инфекционные и вирусные заболевания.
- Обострение хронических заболеваний.
Техника проведения зависит от типа кожных проб:
- Прик-тест. На кожу предплечья наносят капли аллергена и делают поверхностный прокол (до 1 мм). Результаты оцениваются через 15 минут. При реакции наблюдаются покраснение, отек и пузырьки.
- Капельные или аппликационные пробы (для тяжелых случаев аллергии, когда прик-тест может вызвать приступ бронхиальной астмы или анафилаксию). Аппликация должна находиться на коже 30 минут. Покраснение указывает на иммунный ответ.
- Скарификационная проба аналогична прик-тесту, но вместо прокола делается неглубокий надрез.
- Внутрикожные пробы применяются для определения инфекционных аллергенов, но не используются у детей из-за риска анафилаксии.
Оценка кожных проб:
- Негативная реакция – отсутствие реакции.
- Сомнительная реакция – покраснение до 2 мм.
- Положительная – покраснение и отек от 3 до 12 мм.
- Гиперергическая – любая реакция размером более 12 мм или проявление аллергии (приступ бронхиальной астмы, анафилаксия и т. д.).
Определение специфических иммуноглобулинов G к аллергенам in vitro.
Для лабораторного анализа на наличие аллергенов используется венозная кровь.
Преимущества:
- Исключается прямой контакт с аллергеном
- Оценивается уровень гиперчувствительности
- Быстро выявляется реакция на множество аллергенов
- Исследование возможно без наличия аллергических симптомов.
Недостатки:
- Метод менее точен, чем кожные тесты
- Высокая стоимость анализа.
В большинстве лабораторий аллергены организованы по планшеткам, что удобно: не нужно оплачивать тест на пыль при диагностированной пищевой аллергии и наоборот. Наборы аллергенов могут различаться, но обычно выделяют основные группы:
- пищевые аллергены
- растительные аллергены
- аллергены животного происхождения
- лекарственные средства
- бытовые аллергены.
Подготовка к сдаче анализа:
- Воздержитесь от приема противоаллергических препаратов (антигистаминов, гормонов) за 5 дней до анализа.
- Избегайте контактов с аллергенами.
Положительный результат на аллерген определяется наличием специфических иммуноглобулинов G, связанных с данным аллергеном.
Лечение атопического дерматита
В лечении атопического дерматита важен комплексный подход, включающий несколько ключевых аспектов. Необходимо исключить аллергены из питания и окружающей среды (диетотерапия), а также проводить местное и системное лечение.
Местное лечение атопического дерматита направлено на:
- снижение воспалительных процессов, сухости кожи и зуда,
- восстановление водно-липидного барьера и нормальных функций кожи,
- регенерацию поврежденного эпителия,
- профилактику и лечение вторичных инфекций кожи.
Принципы наружной терапии:
- Исключить раздражающие факторы: подрезать ногти, очищать кожу нейтральным мылом, использовать увлажняющие средства.
- Применение противовоспалительных, кератолитических и кератопластических мазей и паст (индифферентные средства комбинированного действия).
- Перед нанесением кремов и мазей обрабатывать пораженные участки кожи антисептиками (раствор бриллиантового зеленого, хлоргексидин, фукорцин и др.).
- Обязательно использовать топические гормоны (глюкокортикоиды). Начинать с препаратов с низкой проникающей способностью (І и ІІ класс). Если эффект отсутствует, переходить на более сильные топические гормоны. Топические гормоны ІV класса (дермовейт, хальцидерм, галцинонид) не применяются у детей из-за серьезных побочных эффектов. При правильном использовании побочные эффекты системного характера не возникают.
- При вторичной бактериальной инфекции добавлять антибактериальные наружные средства. При грибковой инфекции – антимикотические (клотримазол, ифенек и др.), при герпетической инфекции – противовирусные препараты (герпевир, ацикловир).
Актуально использование комбинированных препаратов (гормон + антибиотик), доступных в аптечной сети.
Эффективность наружных средств зависит от лекарственной формы.
- Мазь обладает высокой проникающей способностью и увлажняет кожу. Эффективна при подостром и хроническом течении дерматита.
- Жирная мазь (адвантан) имеет максимальную проникающую способность и применяется при хроническом дерматите.
- Крем менее эффективен, чем мазь, но подходит для острого и подострого течения.
- Эмульсии, лосьоны и гели удобны, но могут подсушивать кожу. Хороши для волосистой части головы. Применяются при остром течении.
- Примочки, растворы, пасты и аэрозоли используются только при остром течении.
Виды препаратов для наружного лечения атопического дерматита у детей
| Группа препаратов | Лечебный эффект | Препарат | Лекарственная форма | Способ применения |
| Топические гормоны* | Глюкокортикостероиды – противоаллергическое средство. Основное свойство – снижение активности иммунных клеток, участвующих в воспалении. Эффекты: * снятие воспаления, * устранение зуда, * уменьшение пролиферации кожи, * сосудосуживающее действие, * профилактика лихенификации и рубцевания. | І классгидрокортизоновая мазь | мазь | Наносятся тонким слоем на пораженные участки. Применяется 3 раза в сутки, курс до 1 месяца. Можно детям до 6 месяцев. |
| ІІ классЛокоид (гидрокортизона бутират) | мазь | 1-3 раза в сутки, курс до 1 месяца. | ||
| Афлодерм (алклометазона дипропионат) | мазь, крем | 1-3 раза в сутки, курс до 1 месяца. | ||
| ІІІ классАдвантан (метилпреднизолона ацепонат) | мазь, крем, эмульсия, жирная мазь | 1 раз в сутки, курс до 1 месяца. | ||
| Элоком (мометозона фуроат) | мазь, крем, лосьон | 1 раз в сутки. Не рекомендуется детям до 2 лет! | ||
| Нестероидные противовоспалительные средства | Селективный ингибитор синтеза медиаторов воспаления. | Элидел (пимекролимус) | крем | 2 раза в сутки, курс до выздоровления, возможен длительный прием (до 1 года). Рекомендован детям от 3 месяцев. |
| Комбинированные глюкокортикоиды * | Содержат глюкокортикоид, антибиотик и противогрибковое средство. Обладают противовоспалительным эффектом при вторичной инфекции. | Пимафукорт (гидрокортизон, неомицин, натомицин) | мазь, крем | 2-4 раза в сутки, курс до 1 месяца |
| Сибикорт (гидрокортизона бутират, хлоргексидин) | мазь | 1-3 р/сут. | ||
| Тридерм (бетаметазон, гентамицин, клотримазол) | мазь, крем | 2 р/сут., курс до 1 месяца. | ||
| Целестодерм-В (бетаметазон, гентамицин) | мазь | 1-2 р/сут., курс до 1 месяца. | ||
| Индифферентные средства комбинированного действия | Обладают слабым противовоспалительным эффектом, кератолитическими и кератопластическими свойствами. | Препараты цинка, косметика для педиатрической практики Скин-Кап | растворы, крема, мази, эмульсии, болтушки | Можно использовать для протирания, компрессов и примочек в зависимости от тяжести заболевания. |
| Салициловая кислота | растворы, крема, мази | |||
| Пантенол | крем, эмульсия, мазь и др. | |||
| Мочевая кислота | крема, мази, болтушки | |||
| Жидкость Бурова | раствор | |||
| танин | раствор | |||
| Препараты дегтя | крема, мази, эмульсии, растворы | |||
| Антигистаминные препараты наружного действия | Блокируют гистаминовые рецепторы, обладают сосудосуживающим действием, снимают отек и покраснение кожи | Фенистил (диметинден) | гель | 2-4 раза в сутки до полного выздоровления |
| Псило-бальзам (дифенгидрамина гидрохлорид) | гель | Наносят тонким слоем 3-4 раза в сутки до снятия воспаления. | ||
| Увлажняющая косметика | Обеспечивает увлажнение кожи за счет питания и восстановления клеток | Мюстелла,Атодерм и др. | мыло, крем, спрей, лосьон, гель, мусс и др. | Используется для ежедневной гигиены кожи. |
*Топические гормоны и антибактериальные средства для наружного применения в данной таблице представлены препаратами, считающимися наиболее безопасными для детей старше 6 месяцев.
Лекарственные препараты общего действия
| Классификация препаратов | Механизм действия | Наименование препарата | Способ применения |
| Антигистаминные средства | Блокируют гистаминовые рецепторы, оказывая противоаллергическое и противовоспалительное действие. Побочные эффекты могут затрагивать центральную нервную систему. Новые поколения антигистаминов имеют менее выраженные побочные действия на ЦНС. | 1 поколениеФенистил (капли, таблетки) | Для детей от 1 месяца до 1 года – 3-10 капель, от 1 до 3 лет – 10-15 капель, от 4 до 12 лет – 15-20 капель, старше 12 лет – 20-40 капель трижды в день. |
| Супрастин (таблетки, инъекционные растворы) | Для детей старше 1 года. Инъекции разрешены детям до 1 года только под наблюдением врача. Для детей 1-6 лет – ¼ — ½ таблетки 2-3 раза в день, 6-14 лет – ½ — 1 таблетка 3 раза в день. | ||
| Диазолин (таблетки) | Для детей от 2 до 5 лет – 50-150 мг в сутки, от 5 до 10 лет – 100-200 мг в сутки, старше 10 лет – 100-300 мг в сутки, разделенные на 2-3 приема. | ||
| 2 поколениеДезлоратадин (сиропы, таблетки, эриус, кларитин, лоратадин) | Для детей от 1 года до 12 лет – 5 мг, старше 12 лет – 10 мг один раз в день. | ||
| 3 поколениеАстемизол | Для пациентов старше 12 лет – 10 мг, от 6 до 12 лет – 5 мг, от 2 до 6 лет – 0,2 мг на килограмм массы тела, один раз в сутки. Курс лечения – до 7 дней. | ||
| Мембраностабилизирующие средства | Предотвращают выход воспалительных веществ из клеток. Эта группа препаратов считается достаточно безопасной. | Кетотифен (Задитен) | Для детей старше 3 лет – 1 мг дважды в день. Курс лечения – не менее 3 месяцев, отмена препарата должна быть постепенной. |
В тяжелых случаях возможно применение системных глюкокортикоидов под наблюдением врача. При серьезных гнойных процессах на коже может потребоваться антибиотикотерапия. Для ускорения выздоровления полезно принимать витамины А, Е, группы В и препараты кальция.
Требуется ли госпитализация для лечения атопического дерматита?
Лечение атопического дерматита обычно проводится амбулаторно. Однако в тяжелых и распространенных случаях, не поддающихся стандартной терапии, а также при наличии других атопических заболеваний (например, бронхиальной астмы), может потребоваться госпитализация для снятия острого состояния и подбора адекватного лечения.
Диета при атопическом дерматите.
Основные принципы диетотерапии:
- Исключить продукты, вероятно вызвавшие аллергическую реакцию, основываясь на анамнезе и аллергологических тестах.
- Убрать из рациона продукты с потенциальными аллергенами (клубника, цитрусовые, бобовые, шоколад, морепродукты, мед и др.).
- Исключить жареные, жирные, острые и соленые блюда, а также мясные и рыбные бульоны.
- Минимизировать потребление соли и сахара.
- Пить только очищенную воду.
- При аллергии на белок коровьего молока и отсутствии грудного вскармливания у детей младше 1 года перейти на соевые смеси или смеси с гидролизованным белком.
- Осторожно и постепенно вводить прикорм.
Эта элиминационная диета рекомендуется на срок от 3 месяцев до 1 года.
Профилактика атопического дерматита у детей
Фото: кормление грудью. Малышу вкусно, и это приносит пользу!
- Правильное питание и здоровый образ жизни матери во время беременности и грудного вскармливания.
- Предпочтение грудному вскармливанию до одного года.
- Питание должно быть натуральным, свежим, качественным и сбалансированным.
- Избегать перекармливания.
- Постепенное и правильное введение прикорма и докорма для детей до одного года.
- Профилактика инфекционных заболеваний (вакцинация, минимизация контактов с больными, закаливание).
- Профилактика глистных инвазий (регулярное мытье рук и игрушек).
- Выявление и лечение заболеваний желудочно-кишечного тракта.
- Использование гипоаллергенных средств гигиены и косметики для детей.
- Применение только натуральных тканей в одежде.
- Индивидуальный выбор подгузников.
- Создание оптимальных условий в детской комнате (температура до 22°C, увлажнение воздуха).
- Поддержание чистоты в доме.
- Умеренные солнечные ванны.
- Купание в отварах трав (ромашка, череда, шалфей) или в воде с морской солью.
- Профилактика сухости кожи (защитные кремы от ветра, солнца и холода, избегание пересушивающего мыла).
- При первых признаках атопического дерматита – своевременное лечение и исключение аллергена.
- Поддержание нормального психо-эмоционального состояния ребенка.
- Избегать самостоятельного применения лекарств, особенно влияющих на иммунную систему.
Пусть ваши дети будут здоровыми!
Вопрос-ответ
Каковы причины атопического дерматита у ребенка?
Причины возникновения детской экземы. Точно определить причину атопического дерматита пока не удалось, но существуют предрасполагающие факторы: генетика, пищевые аллергии, инфекции, раздражающее воздействие химических веществ, экстремальные температуры и влажность, а также стрессы.
Как диагностировать атопический дерматит у ребенка?
Диагностика атопического дерматита у ребенка основывается на клиническом осмотре и анализе истории болезни. Врач оценивает характер высыпаний, их локализацию, наличие зуда и сопутствующих аллергических заболеваний в семье. Дополнительно могут быть проведены аллергологические тесты для выявления триггеров, а также анализы для исключения других кожных заболеваний. Важно учитывать возраст ребенка и особенности проявлений болезни.
Чем опасен атопический дерматит у детей?
Возможные осложнения: атопия практически у половины детей приводит к астме в подростковом возрасте. У пациентов, переболевших в детстве атопическим дерматитом, наблюдается тяжелое воспаление кожи, особенно у тех, кто вынужден постоянно контактировать с водой или химическими веществами.
Советы
СОВЕТ №1
Обратите внимание на питание ребенка. Исключите из рациона потенциальные аллергены, такие как молочные продукты, яйца, орехи и цитрусовые. Ведение дневника питания поможет выявить продукты, которые могут вызывать обострение атопического дерматита.
СОВЕТ №2
Убедитесь, что кожа вашего ребенка всегда увлажнена. Используйте гипоаллергенные кремы и мази, которые помогут предотвратить сухость и зуд. Наносите увлажняющие средства сразу после купания, чтобы запечатать влагу.
СОВЕТ №3
Следите за состоянием окружающей среды. Избегайте контакта с аллергенами, такими как пыль, шерсть животных и цветочная пыльца. Регулярно проводите уборку в доме и используйте очистители воздуха, чтобы снизить уровень аллергенов.
СОВЕТ №4
Консультируйтесь с дерматологом или аллергологом для получения профессиональных рекомендаций по лечению. В некоторых случаях может потребоваться назначение медикаментов или специализированных процедур, которые помогут контролировать симптомы атопического дерматита.