Анатомия и физиология тонкого кишечника
При болезни Крона чаще всего поражается тонкий кишечник (в 80% случаев). Рассмотрим его анатомию и физиологию.
Врачи отмечают, что болезнь Крона является хроническим воспалительным заболеванием кишечника, причины которого до конца не изучены. Считается, что на развитие болезни влияют генетическая предрасположенность, иммунные реакции и экологические факторы. Симптомы могут варьироваться от abdominal pain и диареи до потери веса и усталости, что значительно ухудшает качество жизни пациентов. Современная диагностика включает эндоскопию, МРТ и анализы крови, что позволяет точно определить степень заболевания и его локализацию. В лечении болезни Крона применяются противовоспалительные препараты, иммуносупрессоры и биологическая терапия, что дает возможность контролировать симптомы и достигать ремиссии. Врачи подчеркивают важность индивидуального подхода к каждому пациенту для достижения наилучших результатов.

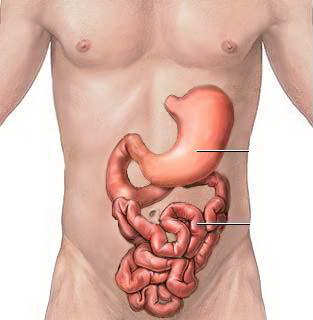
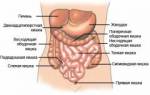
Анатомия тонкого кишечника
Тонкий кишечник начинается от привратника желудка и заканчивается в области подвздошно-слепокишечного отверстия. Он делится на три отдела: двенадцатиперстную, тощую и подвздошную кишки.
-
Двенадцатиперстная кишка — самый широкий и короткий участок тонкого кишечника, длиной около 20 сантиметров. В её просвет открываются протоки печени и поджелудочной железы, где продолжается переваривание пищи, начатое в желудке. Слизистая оболочка содержит железы, выделяющие слизь, защищающую стенки от повреждений.
-
Тощая кишка — отдел кишечника с ворсинками и множеством складок, что увеличивает поверхность для всасывания питательных веществ.
-
Подвздошная кишка — здесь находятся Перовы бляшки, лимфатические узлы, которые защищают кишечник от патогенных бактерий.
Тонкий кишечник состоит из четырех слоев:
— Серозная оболочка — наружный слой.
— Мышечная оболочка — состоит из гладкомышечных волокон.
— Подслизистый слой — включает соединительную ткань с сосудами и нервами.
— Слизистая оболочка — состоит из кишечного эпителия, участвующего в переваривании и всасывании питательных веществ.
None
Физиология тонкого кишечника
Функции тонкого кишечника:
-
Сократительная функция. Перистальтика продвигает пищу по тонкому кишечнику, деля ее на мелкие фрагменты для лучшего измельчения и смешивания с кишечным соком. Сократительная способность регулируется нейрогуморальными механизмами: нервная система через блуждающий нерв и симпатические волокна, а гуморальная регуляция — с помощью веществ, таких как мотилин, усиливающий перистальтику, и пептиды, снижающие ее активность.
-
Пищеварительная функция.
- Жиры расщепляются под действием поджелудочной липазы и желчи.
- Белки перевариваются протеазами (трипсином и химотрипсином), превращаясь в аминокислоты.
- Углеводы перевариваются в двенадцатиперстной кишке под воздействием панкреатической амилазы.
-
Функция всасывания.
- Жиры, расщепленные до жирных кислот, проникают в клетки тонкого кишечника и попадают в лимфу, а затем в кровь.
- Аминокислоты всасываются активным транспортом.
- Углеводы усваиваются через различные механизмы и поступают в клетки кишечного эпителия.
- Вода и электролиты всасываются осмосом и пассивной диффузией. Натрий и хлор проникают в клетки, связываясь с органическими соединениями, а кальций всасывается активным транспортом.
-
Эндокринная функция. Тонкий кишечник выделяет биологически активные вещества в кровь.
- Секретин стимулирует выработку поджелудочного сока, выделение желчи и подавляет выработку соляной кислоты в желудке.
- Холецистокинин активирует высвобождение желчи из желчного пузыря. Другие вещества также влияют на пищеварение и всасывание.
-
Иммунная функция. Слизистая оболочка тонкого кишечника защищает от патогенных микроорганизмов.
Болезнь Крона — это хроническое воспалительное заболевание кишечника, которое вызывает множество вопросов и опасений у людей. Многие отмечают, что причиной его возникновения могут быть как генетические факторы, так и влияние окружающей среды. Симптомы болезни варьируются от болей в животе и диареи до потери веса и усталости, что значительно ухудшает качество жизни пациентов. Современная диагностика включает эндоскопию, МРТ и анализы крови, что позволяет точно определить степень заболевания и его локализацию. В лечении используются противовоспалительные препараты, иммуносупрессоры и биологическая терапия, что дает возможность многим пациентам достичь ремиссии и улучшить свое состояние. Однако важно помнить, что подход к каждому случаю индивидуален, и лечение должно проводиться под контролем врача.

Причины развития болезни Крона
Существует несколько гипотез, объясняющих причины заболевания.
-
Инфекционная гипотеза. Сторонники этой теории считают, что основным фактором болезни является патогенная микрофлора. Разные виды бактерий и вирусов могут вызывать воспалительные процессы в тонком или толстом кишечнике.
-
Теория антигенов. Согласно этой гипотезе, причиной заболевания становятся антигены, возникающие в ответ на определенные продукты питания или непатогенные микроорганизмы. Эти антигены, попадая в кишечник с пищей или бактериями, оседают на стенках. В ответ организм начинает вырабатывать антитела, которые связываются с антигенами, что приводит к иммунному ответу и воспалению.
-
Аутоиммунная гипотеза. Эта теория утверждает, что воспалительный процесс инициируется образованием аутоантигенов, принадлежащих собственным клеткам организма. В норме иммунная система распознает свои антигены и не вызывает иммунного ответа. Однако по неизвестным причинам аутоантигены могут появляться в разных участках пищеварительного тракта, что приводит к атаке иммунной системы на собственные клетки и воспалению.
Также существует мнение о генетическом факторе, проявляющемся в виде семейной предрасположенности.
Что же происходит в пищеварительном тракте?
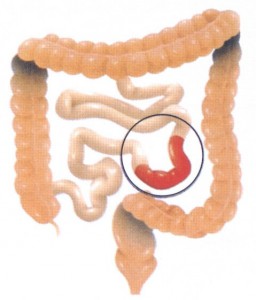
Для болезни Крона характерно сегментарное поражение, которое может варьироваться от нескольких сантиметров до нескольких метров и затрагивать любую область пищеварительного тракта.
Наиболее часто болезнь Крона поражает тонкий кишечник (75-80% случаев). В 20% случаев затрагиваются толстый кишечник, желудок и пищевод. Комбинированные поражения, например, одновременное затрагивание тонкого и толстого кишечника, также встречаются. Поражение кишечника имеет прерывистый характер: после пораженного участка идет нормальный, а затем снова пораженный сегмент.
Макроскопические признаки болезни:
— эрозии
— язвы разной глубины, чередующиеся с нормальной слизистой оболочкой, образующие «булыжную мостовую»
— стенозы (сужения), при которых сегмент кишки утолщается и становится твердым
— фистулы – каналы, образующие связь между органами или тканями
Микроскопические признаки:
— воспаление всех оболочек кишки
— лимфатический отек
— эрозии
— эпителиальные гранулемы, состоящие из клеток эпителиального происхождения, чаще всего располагающиеся в слизистой или подслизистой оболочках.
Симптомы болезни Крона
Симптомы делятся на локальные и общие.
Локальные симптомы:
— боли в животе различной интенсивности, возникающие после еды и сопровождающиеся метеоризмом
— диарея, степень которой зависит от тяжести поражения
— стул с примесью крови
— около прямокишечные абсцессы
Общие симптомы:
— слабость
— значительная потеря веса при тяжелом течении
— температура до 38 градусов
— глазные симптомы (увеит, конъюнктивит)
— кожные проявления (покраснения)
— миалгии, артралгии
— васкулит
— нарушения свертываемости крови
Степень активности процесса
1. Легкая степень— диарея до 4 раз в день
— редкое присутствие крови в стуле
— температура до 37.5 градусов
— нормальный пульс (70-80)
-
Средняя степень
- диарея более 6 раз в день
- стул с кровью
- пульс 90
- возможные осложнения
-
Тяжелая степень
- диарея более 10 раз в день
- стул с большим количеством крови
- температура около 38 градусов
- пульс более 90
- наличие осложнений
Течение заболевания
Протекание болезни зависит от степени поражения, наблюдается тенденция к распространению на здоровые участки кишечника. Заболевание проявляется обострениями и неполными ремиссиями. Около 30% пациентов в ремиссии сталкиваются с обострением в течение года, а 50% – в течение двух лет. Со временем ремиссии становятся короче, а симптомы обострений усиливаются.
Диагностика болезни Крона
При появлении симптомов необходимо обратиться к гастроэнтерологу или терапевту.
Беседа у врача
Доктор задаст вопросы о жалобах, уделяя внимание характеристикам стула и питанию.
Осмотр
При визуальном осмотре может быть замечено увеличение объема живота. Врач также осмотрит глаза и кожу. При наличии глазных симптомов назначается консультация офтальмолога, а при кожных – дерматолога.
Пальпация живота
При поверхностной пальпации могут быть выявлены зоны повышенной чувствительности в области тонкого кишечника. При глубокой пальпации могут обнаруживаться болезненные участки.
Общий анализ крови
В анализе могут быть следующие признаки:
— снижение уровня гемоглобина ниже 110 грамм/литр
— увеличение лейкоцитов выше 9х10 в 9 степени
— увеличение скорости оседания эритроцитов выше 15
Биохимический анализ крови
— снижение уровня альбуминов
— наличие С-реактивного белка
— увеличение гамма-глобулинов
— повышение уровня фибриногена
Иммунологический анализ крови
Обнаружение различных антител, особенно антинейтрофильных.
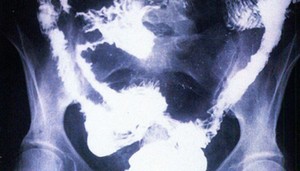
Рентгеновское исследование
1. Рентгеновский снимок живота помогает исключить осложнения, такие как перфорация или токсическое расширение толстой кишки.
2. Иригография – рентгеновское исследование с использованием двойного контраста. Признаки заболевания включают:
— сегментарное поражение кишечника
— утолщение и снижение подвижности стенок
— язвы
— рельеф кишки, напоминающий «булыжную мостовую»
— стеноз
— частичная закупорка просвета
Эндоскопическое исследование является обязательным для подтверждения диагноза и взятия биопсии. Исследование проводится в различных отделах пищеварительного тракта. Иногда поражение может наблюдаться в желудке и пищеводе, поэтому выполняется фиброгастродуоденоскопия. Для визуализации толстого кишечника используется колоноскопия.
Эндоскопические критерии:
— поражение различных участков кишки
— отсутствие сосудистого рисунка
— продольные язвы
— рельеф кишки, напоминающий «булыжную мостовую»
— дефекты в стенке кишки (фистулы)
— слизь, смешанная с гноем
Осложнения болезни Крона
- Свищи, сопровождающиеся гнойным процессом, требуют хирургического вмешательства.
- Абсцессы в мягких тканях также требуют хирургического лечения.
- Массированные кровотечения могут привести к анемии и шоку.
- Прободение кишки с перитонитом – серьезное осложнение, требующее немедленного лечения.
- Васкулит – воспаление мелких сосудов.
Лечение болезни Крона
Эффективное лечение возможно только под наблюдением гастроэнтеролога. Обострения требуют стационарного лечения.
Режим
В период обострения рекомендуется постельный режим. В период неполной ремиссии режим может быть обычным.
Диета при болезни Крона
Цель диеты – снижение вероятности раздражения кишечника. Температура пищи должна быть от 18 до 60 градусов Цельсия. Рекомендуется дробное питание 5-6 раз в день.
При тяжелом обострении рекомендуется 2 голодных дня с обязательным приемом 1.5-2 литров воды в сутки. Если обострение не тяжелое, можно проводить разгрузочные дни, например:
— 1.5 литра молока
— 1.5 литра кефира
— 1.5 килограмма натертой моркови
— 1.5 килограмма очищенных и нарезанных яблок
После 2 голодных или разгрузочных дней переходят к постоянной диете.
Запрещенные продукты
— алкоголь
— жирные сорта мяса и рыбы
— специи и острые приправы
— мороженое и ледяные напитки
— пшеничные и перловые каши
— бобовые
— полуфабрикаты и консервы
— сильно соленые и копченые продукты
— жареные блюда
— грибы
— чипсы и сухарики
— газированные напитки
— изделия из сдобного теста, пирожные
— шоколад, кофе, крепкий чай
Рекомендуемые продукты
— слизистые каши (овсяная и манная)
— подсушенный хлеб из муки 2 сорта, печенье
— нежирный творог, молоко, небольшое количество сметаны
— одно всмятку яйцо в день
— супы на нежирном мясе с рисом или картофелем
— вареные и печеные овощи
— нежирное мясо в отварном, печеном или рубленом виде
— нежирная рыба
— компоты, морсы, варенья и джемы
— соки, разбавленные водой (стакан в день)
— нежирный сыр, паштеты из домашнего нежирного мяса
При сильной диарее и потере веса диета корректируется на более калорийную.
Медикаментозное лечение болезни Крона
Применяются аминосалицилаты, такие как месалазин (3-4 грамма в день) или сульфасалазин (4-6 граммов в день). Дозы постепенно снижаются после достижения ремиссии.
Кортикотропные препараты:
1. Преднизолон – 40-60 миллиграммов в день в течение 1-4 недель с последующим снижением.
2. Будесонид – 9 миллиграммов в сутки, вызывает меньше побочных эффектов.
Метронидазол – антибактериальный препарат, применяется в дозировке 10-20 миллиграммов на килограмм массы тела.
Препараты в фазе обострения комбинируются, например, Сульфасалазин с Метронидазолом. После ремиссии обычно используется Месалазин в малых дозах.
Если препараты не помогают, применяются Азатиоприн (2.5 миллиграмма на килограмм) или Метотрексат (10-25 миллиграммов в неделю с фолиевой кислотой).
При выраженном обострении или осложнениях назначается Инфликсимаб (5 миллиграммов на килограмм), вводимый внутривенно.
При инфекционных осложнениях назначаются антибиотики.
Хирургическое лечение показано при тяжелых осложнениях, таких как кишечная обструкция или фистулы. Обычно выполняется резекция пораженной области. 60% пациентов нуждаются в хирургическом вмешательстве в течение 10 лет.
Профилактика болезни Крона
Ключевым элементом профилактики является правильное питание, исключающее жирные продукты и ограничение соленой, копченой и перченой пищи. Следует избегать немытой пищи для снижения риска кишечных инфекций. Необходимо избегать стрессов и физического или умственного перенапряжения.
Особенности болезни Крона у детей
Болезнь Крона может возникать у детей любого возраста, чаще всего диагностируется в 13-20 лет. Мальчики и девочки страдают примерно одинаково.
Симптомы болезни Крона у детей:
— диарея, частота стула может достигать 10 раз в сутки и более
— боли в животе
— отставание в росте и половом развитии
— внекишечные проявления: артриты, афтозный стоматит, узловатая эритема, нарушения зрения
Принципы диагностики и лечения аналогичны взрослым.
Может ли болезнь Крона трансформироваться в рак?
Болезнь Крона считается предраковым состоянием кишечника. Злокачественное перерождение – серьезное осложнение. Рак кишечника может долго не проявляться, а при поздней диагностике часто уже дает метастазы.
Злокачественное перерождение можно выявить с помощью колоноскопии. Рекомендуется регулярно проходить колоноскопию пациентам с болезнью Крона, неспецифическим язвенным колитом и другими предраковыми заболеваниями.
Противопоказанием к колоноскопии является активная стадия болезни.
Прогнозы при болезни Крона
Прогноз зависит от распространенности поражения, выраженности нарушения всасывания и наличия осложнений. Комплексная терапия может улучшить состояние, но заболевание склонно к рецидивам. Обычно длительного улучшения не наблюдается, рецидивы могут возникать раз в 20 лет.
При поражении заднего прохода и прямой кишки наблюдается улучшение после операции. Смертность среди пациентов с болезнью Крона примерно в два раза выше, чем среди здоровых людей. Чаще всего пациенты умирают от осложнений и операций.
Врач должен следить за состоянием пациента и назначать обследования для выявления осложнений.
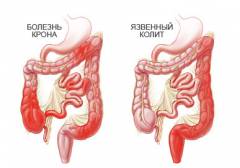
Разница между болезнью Крона и неспецифическим язвенным колитом
Болезнь Крона и неспецифический язвенный колит – заболевания с воспалением стенки кишечника и схожими симптомами. Различия определяет врач на основе симптомов и результатов обследования.
| Болезнь Крона | Неспецифический язвенный колит | |
|---|---|---|
| Отдел кишечника | В 75% случаев – в тонкой кишке. | В прямой и ободочной кишке. |
| Эндоскопическое исследование | Пораженные участки чередуются с неизмененными, могут возникать сужения, язвы, свищи. | Слизистая оболочка отечная, рыхлая, может быть изъязвленной. |
| Рентгенограммы | Пораженные участки чередуются с нормальными, расположены несимметрично. | Поражена практически вся кишка, обнаруживаются язвы, грануляции. |
Дают ли инвалидность при болезни Крона?
При болезни Крона может быть присвоена группа инвалидности, если поражения тяжелые. Группа назначается после медико-социальной экспертизы.
Группы инвалидности при болезни Крона:
| Характеристика нарушений | Степень нарушения | Группа инвалидности |
|---|---|---|
| Поражение только тонкой или толстой кишки, редкие обострения, легкий болевой синдром, легкое нарушение функций кишечника. | I степень ограничения самообслуживания и трудоспособности. | III |
| Одновременное поражение тонкого и толстого кишечника, выраженный болевой синдром, диарея 10-12 раз в сутки. | II степень ограничения самообслуживания и передвижения, II-III степень трудоспособности. | II |
| Поражение всего кишечника, отсутствие стойкого улучшения, тяжелая анемия. | III степень ограничения самообслуживания и передвижения. | I |
Дифференциальная диагностика при болезни Крона
Существует множество заболеваний с похожими симптомами, включая:
— злокачественные опухоли кишечника
— хронические инфекции
— диффузные заболевания соединительной ткани
— кишечные инфекции
— неспецифический язвенный колит
— хронический энтерит
Если болезнь Крона проявляется кишечными симптомами, диагноз устанавливается быстро. Иногда наблюдаются только общие симптомы, что может затруднить диагностику.
Как протекает болезнь Крона при беременности?
Беременность при болезни Крона является сложным вопросом. Ранее считалось, что только 66% женщин могут забеременеть, но сейчас известно, что бесплодны лишь около 10%. Основные причины низкой фертильности:
— нежелание иметь ребенка или рекомендации врачей о противопоказаниях
— высокая активность болезни
— спаечный процесс в малом тазу
Благоприятный исход беременности зависит от активности заболевания на момент зачатия.
Как болезнь Крона влияет на беременность?
При высокой активности заболевания только половина беременностей протекает без осложнений. При неактивной болезни у большинства женщин (80%) осложнений не возникает.
Основные осложнения во время беременности:
— преждевременные роды
— самопроизвольные выкидыши
— гипотрофия плода
— необходимость в кесаревом сечении
Если болезнь Крона не активна во время зачатия и беременности, прогноз благоприятный.
Как беременность может повлиять на течение болезни Крона?
Обострения заболевания у беременных возникают не чаще, чем у небеременных. Если на момент беременности болезнь была в ремиссии, она продолжает оставаться неактивной у 2/3 женщин. Если заболевание было активным, активность сохранится или усилится у 2/3 женщин.
Когда чаще всего возникают обострения у беременных?
— в первом триместре
— после родов
— после аборта
— при прекращении лечения
Может ли женщина с болезнью Крона родить самостоятельно?
Самостоятельные роды возможны, но чаще требуется кесарево сечение.
Показания к кесареву сечению:
— высокая активность заболевания
— наличие илеостомы
— поражение кожи вокруг ануса
— рубцы промежности
Во время беременности не все методы диагностики и лечения могут быть применены. Важно следовать рекомендациям врача.
Санатории для людей с болезнью Крона
| Название санатория | Где находится? | Описание |
|---|---|---|
| «Краинка» | Тульская область | Минеральные воды, торфяные грязи, лесной климат. |
| «Краснозерский» | Новосибирская область | Рапа, сульфидно-иловая грязь, лечебный климат. |
| «Красная Глинка» | Самарская область | Минеральные воды, карбокситерапия, озонотерапия. |
| «Кристалл» | Кемеровская область | Иловые грязи, фитотерапия, физиопроцедуры. |
| «Красноярское Загорье» | Красноярский край | Минеральные ванны, грязелечение, фитотерапия. |
| «Машук» | Ставропольский край | Грязелечение, водолечение, фитотерапия. |
| «Марциальные Воды» | Карелия | Грязелечение, минеральные воды, СПА-процедуры. |
Можно ли вылечить болезнь Крона окончательно?
Болезнь Крона – хроническое заболевание, не поддающееся окончательному излечению. Лечение направлено на облегчение течения болезни. У многих пациентов болезнь протекает волнообразно: периоды улучшения сменяются обострениями.
Тем не менее, многие пациенты могут вести полноценную жизнь и не испытывать симптомы в течение многих лет.
Заразна ли болезнь Крона?
Болезнь Крона не инфекционна, нельзя заразиться от больного человека. Она не является онкологической патологией, хотя увеличивает риск рака кишечника. Регулярные обследования позволяют выявить опухоль на ранних стадиях.
Внекишечные проявления болезни Крона
При болезни Крона поражаются не только кишечник, но и другие органы:
| Орган | Виды поражений |
|---|---|
| Глаз | конъюнктивит, кератит, увеит |
| Ротовая полость | афтозный стоматит |
| Суставы | моноартрит, анкилозирующий спондилит |
| Кожа | узловая эритема, ангиит, гангренозная пиодермия |
| Печень и желчевыводящие пути | жировой гепатоз, склерозирующий холангит, желчнокаменная болезнь, цирроз печени |
| Мочевыделительная система | мочекаменная болезнь, пиелонефрит, цистит, гидронефроз, амилоидоз почек |

Симптомы болезни Крона
Все симптомы делятся на локальные и общие.
Локальные симптомы:
- Боли в животе различной интенсивности — от ноющих до резких, обычно появляются после еды и сопровождаются метеоризмом.
- Диарея (жидкий стул) — степень выраженности зависит от тяжести поражения кишечника.
- Стул с примесями крови — количество крови зависит от степени повреждения.
- Возможны абсцессы около прямой кишки (ограниченные гнойные инфекции).
Общие симптомы:
- Общая слабость.
- Значительная потеря веса при тяжелой форме заболевания (до десятков килограммов).
- Температура обычно не превышает 38 градусов.
- Глазные симптомы (увеит — воспаление сосудистой оболочки глаза, конъюнктивит — воспаление слизистой).
- Кожные проявления (покраснения).
- Миалгия (мышечные боли) и артралгия (боли в суставах).
- Васкулит — воспаление сосудов.
- Нарушение свертываемости крови, что может привести к тромбообразованию.
Степень активности процесса:
1. Легкая степень
— Диарея до 4 раз в день.
— Стул с редкими примесями крови.
— Температура до 37.5 градусов.
— Пульс в норме (70-80 ударов в минуту).
2. Средняя степень
— Диарея более 6 раз в день.
— Стул с кровью.
— Пульс 90 ударов в минуту.
— Возможны осложнения.
3. Тяжелая степень заболевания
— Диарея более 10 раз в день.
— Стул с большим количеством крови.
— Температура около 38 градусов.
— Пульс превышает 90 ударов в минуту.
— Наличие осложнений.
Течение заболевания
Заболевание различается по степени поражения и склонно распространяться на здоровые участки кишечника. Протекание болезни включает обострения и неполные ремиссии. Около 30% пациентов в ремиссии сталкиваются с обострением в течение года, а примерно 50% — в течение двух лет. Со временем ремиссии становятся короче, а симптомы обострений усиливаются.
Диагностика болезни Крона
При появлении симптомов заболевания следует обратиться к врачу-гастроэнтерологу или терапевту.
Консультация у врача
Специалист начнет с вопросов о ваших жалобах, акцентируя внимание на характеристиках стула и питании.
Осмотр
Во время визуального осмотра врач может заметить вздутие живота, а также проверит состояние глаз и кожи. При наличии глазных симптомов потребуется консультация офтальмолога, а при кожных проявлениях — дерматолога.
Пальпация (прощупывание) живота
При поверхностной пальпации могут быть выявлены участки повышенной чувствительности в области тонкого кишечника. Глубокое прощупывание может обнаружить болезненные зоны.
Общий анализ крови
В анализе крови могут быть следующие изменения:
— снижение уровня гемоглобина ниже 110 г/л
— увеличение числа лейкоцитов (лейкоцитоз) свыше 9х10^9
— ускорение оседания эритроцитов более 15
Биохимический анализ крови
— снижение уровня альбуминов
— наличие С-реактивного белка, указывающего на острый воспалительный процесс
— увеличение фракции гамма-глобулинов
— повышение уровня фибриногена
Иммунологический анализ крови
В крови могут быть обнаружены антитела, в частности, цитоплазматические антинейтрофильные антитела.
Рентгеновское исследование
1. Рентгенография живота для исключения осложнений, таких как перфорация кишечника или токсическое расширение толстой кишки.
- Иригография — рентгеновское исследование с двойным контрастом (барий и воздух).
Радиологические признаки заболевания могут включать:
- сегментарное поражение кишечника
- утолщение и снижение подвижности стенок кишечника
- язвы или изъязвления на ранних стадиях
- изъязвления неправильной формы
- рельеф кишечника, напоминающий «булыжную мостовую»
- стеноз кишечника
- частичную закупорку просвета кишечника
Эндоскопическое исследование
Это обязательный этап диагностики для визуального подтверждения диагноза и взятия биопсии для микроскопического анализа. Исследование может проводиться в различных отделах пищеварительного тракта. Для исключения заболеваний желудка и пищевода выполняется фиброгастродуоденоскопия, а для исследования толстого кишечника — колоноскопия. Полное обследование тонкого кишечника может быть дорогостоящим, поэтому ограничиваются вышеупомянутыми методами.
Эндоскоп состоит из трубки, камеры и источника света. Камера увеличивает изображение и передает его на монитор.
Эндоскопические критерии:
— поражение различных участков кишечника
— отсутствие сосудистого рисунка
— продольные язвы
— рельеф кишечника, напоминающий «булыжную мостовую»
— дефекты стенки кишечника (фистулы)
— слизь, смешанная с гноем в просвете кишечника
— сужение просвета кишечника
Осложнения болезни Крона
- Свищи — это сообщения между органами или тканями, часто сопровождающиеся гнойным процессом, требующим хирургического вмешательства.
- Абсцессы в мягких тканях — это ограниченные гнойные воспаления, возникающие рядом с кишечными структурами. Лечение таких абсцессов также требует хирургического вмешательства.
- Значительные кровотечения могут привести к анемии, проявляющейся снижением уровня эритроцитов и гемоглобина, а в тяжелых случаях — к шоку.
- Прободение кишечника с развитием перитонита — серьезное осложнение болезни Крона, вызывающее тяжелую интоксикацию организма.
Без своевременного лечения перитонит может привести к летальному исходу. Симптомы перитонита включают высокую температуру, слабость, лихорадку, боли в животе, нарушения сердечного ритма и «доскообразный» (напряженный) живот при пальпации.
* Васкулит — воспаление, в основном затрагивающее мелкие сосуды.
Лечение болезни Крона
Эффективное лечение болезни Крона возможно только под наблюдением гастроэнтеролога. Обострения требуют стационарного лечения.
Режим
При обострении рекомендуется постельный режим до улучшения состояния. В период неполной ремиссии можно придерживаться обычного режима.
Диета при болезни Крона
Цель диеты — снизить риск механического, термического и химического раздражения кишечника.
Температура пищи должна быть от 18 до 60 градусов Цельсия. Рекомендуется дробное питание 5-6 раз в день с небольшими порциями.
При тяжелом обострении возможны два голодных дня, в течение которых нужно пить 1.5-2 литра воды. Если обострение менее серьезное, можно устроить разгрузочные дни. Варианты разгрузки:
— 1.5 литра молока в день
— 1.5 литра кефира в день
— 1.5 килограмма мелко натертой моркови в день
— 1.5 килограмма очищенных и нарезанных яблок
После голодных или разгрузочных дней следует перейти на постоянное соблюдение диеты.
Запрещенные продукты
— алкоголь
— жирные сорта мяса и рыбы
— специи и острые приправы
— хрен, горчица, кетчуп
— мороженое, напитки со льдом
— пшеничные и перловые каши
— бобовые
— полуфабрикаты
— консервы
— сильно соленые и копченые продукты
— жареные блюда
— грибы
— чипсы, сухарики
— газированные напитки
— изделия из сдобного теста, пирожные
— шоколад, кофе, крепкий чай
Рекомендуемые продукты
— слизистые каши (овсяная и манная)
— подсушенный хлеб из муки второго сорта, печенье
— нежирный творог, молоко, небольшое количество сметаны
— одно всмятку яйцо в день
— супы на нежирном мясе (говядина, курица) с рисом или картофелем
— вермишель
— вареные и запеченные овощи
— нежирное мясо в отварном, запеченном или рубленом виде (котлеты)
— нежирная рыба в вареном виде или заливная
— компоты, морсы, варенья и джемы из ягод и фруктов
— соки, не кислые и желательно разбавленные водой (стакан в день)
— нежирный сыр, паштеты из домашнего нежирного мяса
При сильной диарее и значительной потере веса диета может быть скорректирована в сторону более калорийной пищи с увеличением количества мясных продуктов.
Медикаментозное лечение болезни Крона
В лечении применяются аминосалицилаты. Месалазин назначается в дозе 3-4 грамма в день, сульфазалазин — 4-6 граммов в день, распределяя дозу на четыре приема. После ремиссии дозы постепенно уменьшаются.
Кортикотропные средства:
1. Преднизолон используется внутрь или внутривенно в дозировке 40-60 миллиграммов в день на 1-4 недели, затем дозу снижают на 5 миллиграммов в неделю.
2. Будесонид, вызывающий меньше побочных эффектов, назначается в дозе 9 миллиграммов в сутки.
Метронидазол, антибактериальный препарат, подавляет кишечные микроорганизмы. Его доза составляет 10-20 миллиграммов на килограмм массы тела.
При обострении комбинируют препараты, например, сульфазалазин с метронидазолом или преднизолон с метронидазолом. После ремиссии часто назначают месалазин в небольших дозах.
Если препараты неэффективны, применяются альтернативные средства. Азатиоприн назначается в дозе 2.5 миллиграмма на килограмм массы тела, метотрексат — 10-25 миллиграммов в неделю с обязательным приемом фолиевой кислоты.
При выраженном обострении или осложнениях может быть назначен инфликсимаб в дозировке 5 миллиграммов на килограмм массы тела. Дозу делят на три части, вводят внутривенно с физиологическим раствором. Первая доза — сразу, вторая — через две недели, третья — через четыре недели. Инфликсимаб обладает иммуномодулирующим действием.
При инфекционных осложнениях назначаются антибиотики из группы цефалоспоринов или макролидов.
Хирургическое вмешательство рекомендуется при серьезных осложнениях, таких как кишечная обструкция или фистулы. Обычно выполняется резекция пораженной области. По статистике, 60% пациентов нуждаются в хирургическом лечении в течение 10 лет, а 45% из тех, кто перенес операцию по болезни Крона, требуют повторного вмешательства в течение 5 лет.
Профилактика болезни Крона
Ключевым аспектом профилактики является сбалансированное питание, исключающее излишне жирные продукты и ограничивающее сильно соленую, копченую и острую пищу.
Следует избегать немытых продуктов, чтобы снизить риск кишечных инфекций.
Важно минимизировать стрессовые ситуации и избегать умственного или физического перенапряжения на работе. Если работа связана с постоянным стрессом, стоит рассмотреть переход на более спокойную должность.
Также необходимо заботиться о здоровье нервной системы. При возникновении стрессов рекомендуется использовать успокаивающие средства.
Какие особенности имеет болезнь Крона у детей?
Болезнь Крона может проявляться у детей любого возраста, но чаще всего диагностируется у подростков 13–20 лет. Заболевание затрагивает как мальчиков, так и девочек с одинаковой частотой.
Характерные симптомы болезни Крона у детей:
- Главный симптом – диарея. Частота стула может превышать 10 раз в день, иногда с примесями крови.
- Боли в животе беспокоят всех детей. Интенсивность болей варьируется, как и у взрослых.
- Замедление роста и полового развития, особенно при тяжелом течении болезни.
- Среди внекишечных проявлений наиболее распространены: артриты, суставные боли, афтозный стоматит, узловатая эритема и нарушения зрения.
Методы диагностики и лечения болезни Крона у детей схожи с теми, что применяются для взрослых.
Может ли болезнь Крона трансформироваться в рак?
Болезнь Крона считается предраковым состоянием кишечника, с возможным злокачественным перерождением. Опухоль может долго не проявляться, и при поздней диагностике часто уже имеются метастазы и прорастание в соседние органы, что усложняет лечение и ухудшает прогноз.
Злокачественные изменения в кишечнике выявляют с помощью колоноскопии. Рекомендуется регулярно проходить колоноскопию следующим пациентам:
- Страдающим болезнью Крона, неспецифическим язвенным колитом, полипозом и другими предраковыми состояниями кишечника.
- Людям с длительными болями в животе, причины которых не установлены другими методами.
- Гражданам старше 50 лет, даже при удовлетворительном состоянии здоровья.
Колоноскопия противопоказана в активной стадии болезни Крона; необходимо дождаться утихания симптомов.
Каковы прогнозы при болезни Крона?
Факторы, влияющие на прогноз при болезни Крона:
- Степень поражения – длина затронутого участка кишечника.
- Степень нарушения всасывания – уровень нарушения функций кишечника.
- Наличие осложнений. Например, образование злокачественной опухоли, такой как аденокарцинома, ухудшает прогноз.
Комплексное лечение может улучшить состояние пациента, но заболевание склонно к рецидивам. Длительное улучшение обычно не наблюдается, рецидивы могут возникать раз в 20 лет.
При поражении заднего прохода и прямой кишки часто наблюдается улучшение после операции.
Уровень смертности среди людей с болезнью Крона в два раза выше, чем у здоровых людей того же возраста. Чаще всего пациенты умирают из-за осложнений или после операций.
Врач должен следить за состоянием пациента и назначать обследования для выявления осложнений, что улучшает прогнозы. В Европе и некоторых российских городах (Москва, Иркутск, Санкт-Петербург) созданы специализированные Центры диагностики и лечения воспалительных заболеваний кишечника.
В чем разница между болезнью Крона и неспецифическим язвенным колитом?
Болезнь Крона и неспецифический язвенный колит — это воспалительные заболевания кишечника. Они имеют схожие симптомы, но различить их может только врач на основе анализа симптомов и обследования. В 10% случаев диагноз остается неопределенным, и тогда ставится диагноз «неуточненный колит».
| Болезнь Крона | Неспецифический язвенный колит | |
| В каком участке кишечника происходит воспалительный процесс? | В 75% случаев — в тонкой кишке, возможны поражения других отделов. | В прямой и ободочной кишке. |
| Что выявляется при эндоскопическом исследовании? | * Пораженные участки чередуются с неизмененными. * Воспаленные участки могут иметь сужения, язвы и свищи. | * Слизистая оболочка отечная и рыхлая. * Иногда участок кишки полностью изъязвлен и кровоточит. * Слизистая прямой кишки воспалена. * Обнаруживаются полипы и кровоточащие грануляции. |
| Какие изменения видны на рентгенограммах? | * Пораженные участки чередуются с нормальными и расположены асимметрично. * Выявляются язвы и сужения. | * Практически вся кишка поражена. * Обнаруживаются язвы и грануляции. |
Дают ли инвалидность при болезни Крона?
При болезни Крона может быть установлена группа инвалидности при серьезном поражении. Присвоение группы осуществляется после медико-социальной экспертизы (МСЭ), на которую направляет лечащий врач.
Группы инвалидности при болезни Крона:
| Описание нарушений | Степень ограничения трудоспособности, самообслуживания и передвижения | Группа инвалидности |
| Поражение тонкой или толстой кишки. Обострения 2-3 раза в год. Легкий болевой синдром. Небольшие нарушения функций кишечника. Снижение массы тела на 10-15%. Незначительные изменения в анализах (до 15%). Средняя анемия. | I степень ограничения самообслуживания. I степень ограничения трудоспособности. | III |
| Одновременное поражение тонкого и толстого кишечника. Ярко выраженный болевой синдром. Значительные нарушения функций кишечника. Диарея 10-12 раз в сутки. Снижение массы тела на 15-20%. Умеренные изменения в анализах (16-30%). Образование свищей. Осложнения: токсическая дилатация, перфорация, стриктура, кишечное кровотечение, злокачественная опухоль. Тяжелая анемия. | II степень снижения самообслуживания. II степень снижения передвижения. II-III степень снижения трудоспособности. | II |
| Поражение всего толстого и тонкого кишечника. Нет стойкого улучшения. Поражение желез внутренней секреции. Снижение массы тела на 20-30%. Поражения внутренних органов: хроническая ишемия головного мозга, хроническая сердечная недостаточность. Гиповитаминоз. Истощение. Отеки от недостатка белка. Тяжелая анемия. | III степень снижения самообслуживания. III степень снижения передвижения. | I |
Дифференциальная диагностика при болезни Крона: какие болезни могут сопровождаться похожими симптомами?
Существует множество заболеваний, симптомы которых могут напоминать болезнь Крона. Врач может заподозрить следующие патологии:
- Злокачественные опухоли кишечника.
- Хронические инфекции.
- Диффузные заболевания соединительной ткани: системная красная волчанка, дерматомиозит, системная склеродермия.
- Дизентерия, сальмонеллез и другие кишечные инфекции.
- Неспецифический язвенный колит (НЯК).
- Хронический неязвенный колит.
- Хронический энтерит.
Если болезнь Крона проявляется кишечными симптомами, диагноз устанавливается быстро. Однако иногда наблюдаются лишь общие признаки: повышение температуры, лихорадка, гиповитаминоз, потеря веса. В таких случаях врачу сложно определить точный диагноз, и его удается установить только спустя 1-2 года после появления первых симптомов.
Как протекает болезнь Крона при беременности? Можно ли рожать с таким диагнозом?
Вопрос о беременности при болезни Крона сложен. Многие специалисты не знают, может ли женщина с этим диагнозом забеременеть, как будет протекать беременность и какие безопасные методы лечения существуют. Некоторые врачи без оснований утверждают, что беременность противопоказана.
В 2008 году Европейская организация по болезни Крона и колитам провела исследование с участием 500 женщин, которое прояснило множество вопросов по этой теме.
Может ли женщина с болезнью Крона забеременеть?
Ранее считалось, что лишь 66% женщин с болезнью Крона могут забеременеть. Однако современные исследования показывают, что только около 10% из них сталкиваются с бесплодием.
Основные факторы, из-за которых женщины с болезнью Крона реже становятся матерями:
- Нежелание стать матерью. Врачи могут без оснований утверждать о противопоказаниях для беременности, что приводит к постоянному использованию контрацепции.
- Активная форма болезни Крона. Это может нарушать менструальный цикл.
- Спаечные процессы в области малого таза. Часто возникают после операций.
Успех беременности зависит от активности заболевания на момент зачатия. Поэтому при планировании беременности важно регулярно посещать врача и следовать его рекомендациям.
Как болезнь Крона влияет на беременность?
При высокой активности заболевания лишь половина беременностей проходит без осложнений. При неактивной форме болезни большинство женщин (80%) не сталкиваются с проблемами.
Ключевые осложнения беременности, связанные с болезнью Крона:
- преждевременные роды (при активной форме риск увеличивается в 3,5 раза);
- самопроизвольные выкидыши (при активной форме риск возрастает в 2 раза);
- гипотрофия плода;
- увеличение вероятности кесарева сечения.
Если болезнь Крона неактивна на момент зачатия и во время беременности, прогноз положительный.
Как беременность может повлиять на течение болезни Крона?
Согласно статистике, обострения заболевания у беременных женщин происходят не чаще, чем у небеременных.
- Если на момент зачатия болезнь Крона была в ремиссии, у двух третей женщин она остается неактивной.
- Если заболевание было активным на момент беременности, активность сохранится или усилится примерно у 66% женщин.
Когда чаще всего наблюдаются обострения болезни Крона у беременных?
- в первом триместре;
- после родов;
- после аборта;
- если женщина прекратила лечение с наступлением беременности.
Может ли женщина, страдающая болезнью Крона, родить самостоятельно?
При болезни Крона естественные роды возможны, но чаще требуется кесарево сечение.
Показания для кесарева сечения у беременных с болезнью Крона:
- высокая активность заболевания;
- наличие илеостомы;
- поражение кожи вокруг ануса;
- рубцы на промежности.
В период беременности не все методы диагностики и терапии подходят. Важно следовать рекомендациям врача. Если женщина планирует беременность в ремиссии, регулярные обследования и прием медикаментов значительно снижают риски.
Какие санатории рекомендованы для людей, страдающих болезнью Крона?
| Название санатория | Местоположение | Описание |
| «Краинка» | Тульская область | Лечебные факторы: минеральные воды для питья; торфяные грязи; кальциевые и сульфатные минеральные воды; лесной климат. |
| «Краснозерский» | Новосибирская область | Лечебные факторы: рапа (концентрированный солевой раствор); сульфидно-иловая грязь; голубая и желтая глина; лечебный климат. |
| «Красная Глинка» | Самарская область | Лечебные факторы: минеральные воды; карбокситерапия; озонотерапия; гирудотерапия; прессотерапия; рефлексотерапия. |
| «Кристалл» | Кемеровская область | Лечебные факторы: иловые сульфидные грязи; фитотерапия; физиотерапия; лечебная гимнастика и массаж. |
| «Красноярское Загорье» | Красноярский край | Лечебные факторы: минеральные и сухие углекислые ванны; минеральная вода «Кожановская»; гирудотерапия; озонотерапия; фитотерапия; грязелечение с Плахинским сапропелем; галотерапия. |
| «Машук» | Ставропольский край | Лечебные факторы: грязелечение; водные процедуры; электросветолечение; тепловые процедуры; фитотерапия; ингаляции; озонотерапия. |
| «Марциальные Воды» | Карелия | Лечебные факторы: грязелечение; минеральные воды; галотерапия; СПА-процедуры; купание в настоях трав; грязевые обертывания; гирудотерапия; озонотерапия. |
Можно ли вылечить болезнь Крона окончательно?
Болезнь Крона — хроническое заболевание, которое невозможно полностью вылечить. Лечение сосредоточено на облегчении симптомов и улучшении качества жизни. У пациентов наблюдаются волнообразные изменения состояния: ремиссии чередуются с обострениями.
Тем не менее, многие люди с этим недугом ведут активный образ жизни. В оптимистичных случаях пациенты могут не ощущать проявления болезни на протяжении многих лет.
Заразна ли болезнь Крона?
Болезнь Крона не инфекционна, поэтому заразиться от больного невозможно, даже при использовании общей посуды или предметов гигиены.
Она не является онкологическим заболеванием, хотя иногда рассматривается как предраковое состояние, увеличивающее риск рака кишечника. Регулярные обследования помогают своевременно выявить опухоли, что значительно повышает шансы на успешное лечение при раннем обнаружении.
Каковы внекишечные проявления болезни Крона?
При болезни Крона могут поражаться не только кишечник, но и другие органы. Эти проявления называются внекишечными:
| Орган: | Типы поражений: |
| Глаз | * конъюнктивит – воспаление конъюнктивы; * кератит – воспаление роговицы; * увеит – воспаление сосудистой оболочки глаза, что может ухудшить зрение и привести к слепоте. |
| Ротовая полость | Афтозный стоматит – поражение слизистой рта в виде афт – небольших язвочек. |
| Суставы | * моноартрит – воспаление одного сустава; * анкилозирующий спондилит – воспаление межпозвоночных суставов, приводящее к их сращению и ограничению подвижности. |
| Кожа | * узловая эритема – воспаление сосудов кожи и подкожной жировой клетчатки; * ангиит – воспаление кожных сосудов; * гангренозная пиодермия – хроническое омертвение кожи. |
| Печень и желчевыводящие пути | * жировой гепатоз – нарушение обмена веществ в клетках печени с накоплением жира; * склерозирующий холангит – хроническое заболевание желчевыводящих путей с разрастанием соединительной ткани; * желчнокаменная болезнь; * цирроз печени; * холангиокарцинома – злокачественная опухоль стенок желчных протоков. |
| Мочевыделительная система | * мочекаменная болезнь; * пиелонефрит – воспаление почечных лоханок и ткани почек; * цистит – воспаление мочевого пузыря; * гидронефроз – расширение почечной лоханки из-за нарушения оттока мочи; * амилоидоз почек – нарушение функции почек из-за отложения белка амилоида. |
Вопрос-ответ
Каковы первые признаки болезни Крона?
Первые признаки болезни Крона могут включать хроническую диарею, боли в животе, потерю аппетита, необъяснимую потерю веса, усталость и иногда лихорадку. Симптомы могут варьироваться в зависимости от пораженной области кишечника и могут проявляться периодами обострений и ремиссий.
Каковы симптомы болезни Крона?
Диарея (жидкий стул). В результате воспаления стенки кишечника, которое происходит при болезни Крона, клетки слизистой оболочки кишечника выделяют большое количество воды и солей. Поскольку толстый кишечник не может полностью всосать этот избыток жидкости, развивается диарея.
Какая бактерия вызывает болезнь Крона?
Развитие болезни ученые связывают с характерными изменениями в микробиоме, точнее, с инвазивным распространением кишечной палочки Escherichia coli. В норме — симбиотическая бактерия, у пациентов с болезнью Крона E. coli внедряется в стенки желудочно-кишечного тракта, цепляясь ворсинками за его эпителиальные клетки.
Какие симптомы болезни Крона выявляются у всех больных?
Заподозрить болезнь Крона можно при уровне кальпротектина более 150 мкг/г. Анализ на С-реактивный белок. Этот показатель определяется при проведении биохимического анализа крови. Он не является маркером БК, но врачи используют данные для оценки активности патологического процесса и контроля хода лечения.
Советы
СОВЕТ №1
Регулярно посещайте врача-гастроэнтеролога. Заболевание Крона требует постоянного наблюдения и контроля, поэтому важно не пропускать плановые осмотры и следовать рекомендациям специалиста.
СОВЕТ №2
Обратите внимание на свое питание. Составьте сбалансированный рацион, исключая продукты, которые могут усугубить симптомы. Ведение пищевого дневника поможет выявить триггеры и адаптировать диету.
СОВЕТ №3
Поддерживайте психоэмоциональное здоровье. Стресс может ухудшить состояние при болезни Крона, поэтому практикуйте методы релаксации, такие как медитация, йога или занятия спортом.
СОВЕТ №4
Изучите доступные методы лечения. Ознакомьтесь с современными подходами к лечению болезни Крона, включая медикаментозную терапию и альтернативные методы, чтобы выбрать наиболее подходящий для вас вариант.