Анатомия кожи
Понимание анатомии кожи важно для осознания заражения вирусом контагиозного моллюска и его развития.
Кожа — крупнейший орган человека, состоящий из трех слоев: эпидермиса (верхний), дермы (средний) и подкожной жировой клетчатки (нижний).
Эпидермис делится на четыре слоя: базальный, шиповатый, зернистый и роговой. На ладонях и ступнях он утолщается за счет блестящего слоя между зернистым и роговым. В веках кожа тоньше и состоит из трех слоев (без зернистого и блестящего). В эпидермисе находятся пигментные клетки, макрофаги (иммунные клетки) и нервные окончания. Поскольку в эпидермисе нет кровеносных сосудов, клетки получают питание из межклеточной жидкости.
Дерма состоит из сосочкового (верхнего) и сетчатого (нижнего) слоев. Сосочковый слой образован рыхлой соединительной тканью, проникающей в эпителий в виде сосочков, что увеличивает площадь контакта между слоями и предотвращает разрывы кожи при растяжении. Каждый сосочек содержит артериолу, разветвляющуюся на капилляры, а рядом находятся венулы, собирающие кровь с продуктами обмена и углекислым газом. В основании сосочкового слоя расположены плотные артериальные и венозные сети, соединяющиеся с остальной системой кровообращения.
Сетчатый слой дермы глубже сосочкового и обеспечивает механическую опору, состоя из плотной соединительной ткани. Промежутки между волокнами заполняет аморфное вещество, придающее прочность.
Подкожная жировая клетчатка (гиподерма) состоит из жировой ткани, организованной в дольки. Она содержит немного кровеносных сосудов и обладает высокой подвижностью. Основные функции гиподермы — терморегуляция, защита внутренних органов и служение энергетическим резервом.
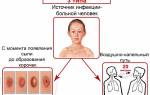
Контагиозный моллюск представляет собой вирусное заболевание, которое чаще всего встречается у детей, но может также поражать взрослых. Врачи отмечают, что причиной его возникновения является вирус из семейства поксвирусов, который передается через прямой контакт с кожей инфицированного человека или через общие предметы, такие как полотенца и игрушки. Симптомами заболевания являются появление на коже небольших, безболезненных узелков, которые могут иметь перламутровый оттенок и углубление в центре.
Диагностика контагиозного моллюска обычно основывается на клиническом осмотре и характерных признаках. Врачи подчеркивают, что в большинстве случаев заболевание проходит самостоятельно без лечения в течение нескольких месяцев или даже лет. Однако в случаях, когда узелки вызывают дискомфорт или эстетические проблемы, могут быть предложены методы удаления, такие как криотерапия, лазерное лечение или хирургическое иссечение. Важно помнить, что профилактика включает в себя соблюдение личной гигиены и избегание контакта с инфицированными.

Возбудитель контагиозного моллюска
Контагиозный моллюск — заболевание, вызванное вирусом контагиозного моллюска из семейства поксвирусов. Существует четыре его разновидности: МСV-1, МСV-2, МСV-3 и МСV-4. Наиболее распространен МСV-1, в то время как МСV-2 чаще передается половым путем и через водоемы. Вирус опасен только для человека, животные не заражаются, но могут быть переносчиками.
Вирус проникает в кожу при контакте, что требует времени. Обработка кожи антисептиками или промывание может предотвратить заражение. Если вирус проникает в глубокие слои эпидермиса, он размножается, разрушая клетки и образуя новые очаги инфекции. Разрушенные клетки скапливаются в виде белесоватой массы. Если очаг не повреждать, вирус не выходит за его пределы. Спустя несколько недель формируется иммунитет, который постепенно уничтожает очаги, но он нестойкий, и повторные случаи заражения возможны.
Если вирус распространяется на здоровые участки кожи, это может привести к образованию новых очагов. При отсутствии иммунного ответа скорость размножения вируса увеличивается, что приводит к росту очагов. Чем больше размер очага, тем выше риск его разрыва и дальнейшего распространения вируса.
Симптоматика заболевания характерна. На начальном этапе очаги выглядят как небольшие папулы (2-4 мм) полушаровидной формы, телесного цвета, слегка возвышающиеся над кожей. Они могут иметь блестящую поверхность или быть более розовыми. По мере роста могут достигать 1 см в диаметре и иметь вдавление в центре, из которого при надавливании выделяются белесоватые массы. Иногда очаги сливаются, образуя конгломераты размером до 2-3 см. Обычно на теле наблюдается от 1-2 до 10 таких образований.
От появления до созревания очагов проходит в среднем 2-4 недели, и на этом этапе больной не испытывает неудобств, кроме косметического дефекта. Присоединение бактериальной инфекции может вызвать легкий или умеренный зуд, но болезненные ощущения, как правило, отсутствуют.
Существуют и нетипичные формы течения заболевания:
| Нетипичная форма | Описание |
|---|---|
| Гигантская | Очаги превышают 2 см в диаметре из-за слияния нескольких образований. |
| Ороговевающая | Очаги имеют белесоватую, шероховатую поверхность и наблюдаются при сопутствующих кожных заболеваниях. |
| Кистозная | Очаги могут быть обычного или увеличенного размера, но без характерного вдавления. |
| Изъязвленная | Развивается при присоединении бактериальной инфекции к язве после вскрытия очага, заживление происходит медленно с образованием рубцов. |
| Милиарная | Характеризуется множеством мелких очагов, расположенных близко друг к другу. |
Вирус может поражать любые участки кожи, но чаще встречается в определенных областях.
Поражение век
Чаще всего поражение век наблюдается у детей и молодых людей до 20-25 лет. В этом случае заболевание чаще всего имеет милиарную форму. Заражение происходит контактно-бытовым путем через грязные руки. На веках появляются многочисленные очаги размером до 2-3 мм с характерным вдавлением в центре.
Поражение кожи лица
Кожа лица — одна из распространенных локализаций очагов у детей. Заражение происходит контактно-бытовым путем при несоблюдении личной гигиены. Очаги обычно имеют типичную форму.
Поражение зоны декольте и подмышечных впадин
Эти области могут поражаться как первично, так и вторично при распространении вируса с кожи лица. Заражение происходит контактно-бытовым путем. В этих областях могут встречаться изъязвленные формы, особенно у женщин, из-за травмирования очагов бюстгальтером. Количество очагов может достигать 8-10.
Поражение кожи живота, промежности и гениталий
Эта локализация характерна для контактно-полового заражения. При использовании барьерного метода контрацепции кожа полового члена и слизистая влагалища могут остаться незатронутыми. Однако при отсутствии защиты вирус может распространиться и на эти участки.
Поражение кожи рук и ног
Контагиозный моллюск может поражать кожу рук, ног и пальцы как первично при контактно-бытовом заражении, так и вторично при распространении инфекции из области гениталий.
Диагностика контагиозного моллюска обычно не вызывает затруднений благодаря характерному внешнему виду образований. Однако некоторые формы могут быть сложно отличить от плоских бородавок или угревой сыпи. Для уточнения диагноза образование сжимается с боков. Если выделяется творожистая масса, это указывает на контагиозный моллюск. Если выделений нет, верхушку очага аккуратно вскрывают стерильным скальпелем или иглой. Для более точной диагностики выделяющееся содержимое исследуется под микроскопом.
Теоретически контагиозный моллюск может проявляться на любых участках кожи и слизистых оболочек, однако очаги заболевания группируются в зависимости от пути заражения.
Проявления при контактно-бытовом пути заражения
При этом пути контагиозный моллюск чаще всего появляется на руках, лице и верхней половине туловища. Количество элементов может достигать 10, но обычно их не более 4-5. Иногда очаги возникают на слизистых оболочках век, носа и ротовой полости.
Проявления при половом пути заражения
При половом пути высыпания располагаются преимущественно на половых органах и прилежащих тканях. У мужчин высыпания могут появляться на теле и головке полового члена, яичках, коже лобка и ягодицах. У женщин при незащищенном половом акте поражаются слизистая влагалища, шейка матки и половые губы.
Смешанная локализация высыпаний
Часто наблюдаются случаи разрозненной локализации высыпаний, когда они появляются по всему телу. Это связано с самопроизвольным вскрытием очагов или намеренным вскрытием без соблюдения асептики.
В здоровом организме высыпания контагиозного моллюска исчезают самостоятельно через 4-6 месяцев, после чего возникает временный иммунитет на несколько лет. Однако при ослаблении иммунитета вероятность повторного заболевания возрастает. Если иммунитет изначально снижен, заболевание может протекать более агрессивно.
Контагиозный моллюск можно лечить медикаментами, но такое лечение является неполным. Правильный подход включает хирургическое вскрытие очага с последующей санацией антисептиками. Самостоятельное лечение не рекомендуется из-за риска распространения инфекции. Для лечения следует обращаться к врачу-дерматологу.
Если нет возможности получить квалифицированную помощь, лечение можно проводить медикаментами. Лечение осуществляется местными лекарственными формами: мазями, кремами и растворами. Системное применение препаратов при неосложненных формах не обосновано.
Среди распространенных групп препаратов выделяют противовирусные средства, дезинфицирующие и антисептики. Также используются препараты из других групп, но их эффективность обычно низка.
Лечение противовирусными препаратами
Лечение требует местного применения препаратов. Системное применение имеет смысл только у пациентов с серьезно ослабленным иммунитетом. Для лечения проявлений на коже туловища, конечностей и лица применяются:
- крем/мазь ацикловир 5%;
- теброфеновая мазь 5%;
- оксолиновая мазь 3%;
- мазь виферон 40000 МЕ/г и др.
Для лечения на слизистых оболочках применяются:
- глазная мазь ацикловир 3%;
- теброфеновая мазь 0,5% (глазная) и 2% (для других слизистых).
Мази или кремы наносятся на пораженные участки тонким слоем от 2 до 4 раз в сутки в течение 2-3 недель. Втирать не рекомендуется, чтобы избежать повреждения очага.
Лечение дезинфицирующими средствами и антисептиками
Дезинфицирующие средства и антисептики активно применяются в лечении. Их эффект в основном поверхностный, поэтому лечение направлено на предотвращение осложнений. Препараты применяются на коже, но не на слизистых оболочках.
Для лечения применяются:
- мазь бетадин 10%;
- спиртовой раствор йода 2%, 5%;
- спиртовой раствор бриллиантового зеленого 1%, 2%;
- водный раствор метиленового синего 1%;
- фукорцин;
- спиртовой раствор борной кислоты 3%;
- ляписный карандаш с нитратом серебра и др.
Эти средства используются местно 3-4 раза в сутки до полного заживления. Лечение может длиться месяцы.
Другие лекарственные средства
К другим средствам для лечения относятся антибактериальные препараты, иммуномодуляторы и дерматотропные вещества. В число препаратов входят:
- левомеколь;
- синафлан;
- изопринозин;
- алломедин;
- зинерит и др.
Левомеколь
Комбинированный препарат, содержащий антибиотик хлорамфеникол и противомикробное средство метилурацил. Назначается при присоединении бактериальной инфекции.
Синафлан
Местный глюкокортикостероид с противовоспалительным действием. Не следует назначать при бактериальной инфекции из-за риска распространения.
Изопринозин
Иммуностимулятор, усиливающий устойчивость организма к инфекциям.
Алломедин
Дерматотропное средство с противовирусным и противовоспалительным действием.
Зинерит
Комбинированный препарат, состоящий из антибиотика эритромицина и ацетата цинка, применяется при проявлениях контагиозного моллюска.
Существуют традиционные и современные методы удаления проявлений контагиозного моллюска. Рекомендуется обращаться к врачу-дерматологу.
При традиционном методе сначала обрабатывают очаг антисептиками, затем аккуратно сжимают его до выделения творожистой массы. Если выделений нет, верхушку аккуратно срезают стерильным скальпелем. После манипуляции выделение массы будет происходить при легком надавливании.
Следующий этап — полная очистка очага от выделений. Остатки некротических масс удаляются с помощью кюретки. Затем вводятся антисептические растворы в образовавшуюся язвочку.
Этот метод более эффективен, чем лечение только медикаментами, но может привести к образованию рубцов.
Современные методы удаления контагиозного моллюска отличаются меньшей травматичностью. К ним относятся:
- лазеротерапия;
- электрокоагуляция;
- криотерапия;
- ультразвуковая терапия.
Удаление лазером осуществляется направленным воздействием пучка света на очаг инфекции. Высокие температуры уничтожают большинство вирусов, снижая риск распространения инфекции.
Электрокоагуляция происходит с помощью нагревающегося инструмента, что обеспечивает бескровность и быстрое заживление.
Криотерапия подразумевает удаление контагиозного моллюска жидким азотом. Процедура безболезненна, но может развиться асептическое воспаление.
Ультразвуковая терапия использует ультразвуковое излучение для аккуратного рассечения тканей. Этот метод обеспечивает хороший косметический эффект.
Профилактика контагиозного моллюска
Профилактика делится на первичную и вторичную. Первичная направлена на предотвращение заражения, вторичная — на предотвращение распространения инфекции.
Первое правило — соблюдение личной гигиены. Необходимо мыть руки после контакта с землей и песком из детских песочниц. Рекомендуется, чтобы дети играли в собственных песочницах. Также следует купаться в проверенных водоемах.
Профилактика полового пути заражения заключается в тщательном выборе полового партнера.
Для вторичной профилактики рекомендуется обращаться к врачу-дерматологу при подозрении на контагиозный моллюск. Чем раньше будет поставлен диагноз, тем быстрее можно начать лечение.
Лечение у детей
Лечение у детей аналогично лечению у взрослых, но имеет свои особенности. Дети могут по-разному переносить боль, и с 6-7 лет их можно лечить как взрослых. Удаление контагиозного моллюска обычно безболезненно, но ребенка стоит подготовить к возможным ощущениям.
Не рекомендуется лечить детей самостоятельно. Лучше обратиться к врачу-дерматологу, так как неправильное удаление может привести к распространению вируса.
Для удаления накожных элементов у детей применяются как традиционный, так и современные методы. Традиционный метод включает вскрытие верхушки очага с последующим выдавливанием содержимого.
Современные методы удаления также активно применяются у детей. Удаление лазером и ультразвуком считается наиболее безболезненным. Электрокоагуляция и криотерапия не применяются у детей дошкольного возраста.
Лечение у беременных
Лечение у беременных подчиняется тем же принципам, но с учетом особенностей. Во время беременности может ухудшиться здоровье и снизиться иммунитет, что приводит к более серьезным проблемам при заражении.
Часто возникают атипичные формы заболевания с быстрым распространением очагов. У беременных часто присоединяется бактериальная инфекция, что может потребовать назначения антибиотиков.
Особое внимание следует уделить очагам во влагалище и на наружных половых органах. Их необходимо вылечить перед родами.
Беременная должна ежедневно осматривать кожу на предмет проявлений контагиозного моллюска. При обнаружении первых очагов следует незамедлительно обратиться к врачу.
Лечение в домашних условиях
Лечение в домашних условиях не рекомендуется из-за риска распространения инфекции. Однако если нет возможности обратиться за медицинской помощью, следует удалить кожные проявления как можно скорее.
Можно использовать два относительно безопасных метода: применение чистотела или суперчистотела и классический метод с вскрытием очага.
Удаление чистотелом
Настойка чистотела — токсичное вещество, которое выжигает кожу. Для удаления очага достаточно нанести небольшую каплю экстракта чистотела. Не следует стирать каплю, нужно дождаться ее высыхания.
Классический метод
При классическом методе обрабатывают поверхность очага антисептиками. Затем аккуратно сжимают очаг до выделения творожистой массы. Если выделений нет, следует аккуратно срезать верхушку очага и повторить процедуру. В центр образовавшейся полости вводится антисептический раствор.
Лечение проявлений контагиозного моллюска на половом члене не отличается от лечения в других локализациях. На время лечения следует воздержаться от половых контактов. Предпочтительнее использовать быстрые методы лечения.
Оксолиновая мазь и мазь виферон эффективны в лечении, но редко применяются на практике из-за длительности лечения.
Прижигание очагов контагиозного моллюска практикуется. Существует химическое, механическое и физическое прижигание.
Химическое прижигание осуществляется экстрактом чистотела или спиртовым раствором. Механическое прижигание осуществляется с помощью нагревающегося инструмента. Физическое прижигание подразумевает уничтожение очага лазером, что снижает риск заражения.
| Причина | Симптом | Диагностика и лечение |
|---|---|---|
| Вирус Molluscum contagiosum (вирус оспы) | Небольшие, безболезненные узелки на коже, обычно розового или телесного цвета, с центральным углублением (пупком). Могут быть одиночными или множественными, сливаться. | Визуальный осмотр. В сложных случаях — дерматоскопия, биопсия (редко). Лечение: самоизлечение (через 6-12 месяцев), криотерапия (замораживание жидким азотом), кюретаж (выскабливание), лазерная терапия, местные противовирусные препараты (например, имиквимод). |
| Заражение через прямой контакт с инфицированным человеком или предметом (полотенца, одежда). | Зуд, иногда незначительное воспаление вокруг узелков. Узелки могут быть расположены на любом участке тела, но чаще всего на лице, шее, руках, ногах и в паховой области. | Дифференциальная диагностика с другими кожными заболеваниями (например, бородавки, акне, герпес). |
| Автоинокуляция (распространение вируса на другие участки тела) | Размер узелков от 2 до 5 мм в диаметре. Узелки могут быть плоскими или слегка приподнятыми над поверхностью кожи. При надавливании из узелков может выделяться беловатая кашицеобразная масса. | Выбор метода лечения зависит от количества и локализации узелков, возраста пациента и наличия сопутствующих заболеваний. |
| Ослабленный иммунитет (у детей, людей с ВИЧ-инфекцией) | Более тяжелое течение заболевания, большее количество узелков, распространение на большие участки тела. | Лечение может быть более длительным и сложным. Необходимо учитывать состояние иммунной системы пациента. |
Контагиозный моллюск — это вирусное заболевание кожи, которое вызывает появление безболезненных узелков, часто на лице, туловище и конечностях. Люди описывают его как неприятное, но не опасное состояние. Основной причиной инфекции является вирус из семейства поксвирусов, который передается через прямой контакт с зараженной кожей или предметами личной гигиены. Симптомы включают небольшие, блестящие, перламутровые узелки, которые могут зудеть или воспаляться. Диагностика обычно осуществляется на основании визуального осмотра, иногда требуется биопсия для исключения других заболеваний. Лечение может быть не обязательным, так как узелки часто исчезают самостоятельно. Однако в случае необходимости применяются методы криотерапии, лазерной терапии или местные препараты. Важно помнить о профилактике, чтобы избежать распространения инфекции.

Симптомы контагиозного моллюска
Симптоматика контагиозного моллюска легко узнаваема. На начальном этапе инфекционные очаги выглядят как небольшие папулы (2-4 мм), полушаровидной формы и телесного цвета, слегка выступающие над кожей. Они могут быть блестящими или более розовыми по сравнению с окружающей кожей. В некоторых случаях папулы образуют тонкую ножку. Со временем размеры очагов могут увеличиваться до 1 см в диаметре, и они получают характерное вдавление в центре. При нажатии на это вдавление выделяются белесоватые творожистые массы. Очаги могут сливаться, образуя конгломераты размером до 2-3 см в диаметре. Обычно на коже наблюдается от 1-2 до 10 таких образований.
Период от появления до полного созревания очага составляет в среднем 2-4 недели. На этом этапе пациент не испытывает неудобств, кроме косметического дефекта. При присоединении бактериальной инфекции может возникнуть воспаление и легкий или умеренный зуд. Обычно болезненные ощущения отсутствуют.
Вышеописанные характеристики являются классическими, но существуют и нетипичные формы течения заболевания.
| Нетипичная форма контагиозного моллюска | Описание |
| Гигантская | Очаги более 2 см в диаметре, возникают в результате слияния нескольких очагов. |
| Ороговевающая | Поверхность очагов белесоватая и шероховатая, наблюдается при сопутствующих кожных заболеваниях и сухости кожи. |
| Кистозная | Очаги обычных или слегка увеличенных размеров, без характерного вдавления в центре. |
| Изъязвленная | Развивается при присоединении вторичной бактериальной инфекции к язве после вскрытия очага, характеризуется длительным заживлением и образованием крупных рубцов. |
| Милиарная | Проявляется множеством мелких очагов, расположенных близко друг к другу. |
Как выглядит поражение контагиозным моллюском разных участков кожи?
Вирус контагиозного моллюска может инфицировать любой участок кожи. Однако на практике чаще всего наблюдаются определенные зоны появления накожных элементов, что связано с методами и условиями заражения.

Поражение век контагиозным моллюском
Поражение век контагиозным моллюском чаще всего наблюдается у детей и молодых людей до 25 лет. Заболевание проявляется в милиарной форме из-за тонкости эпидермиса. Заражение происходит контактно-бытовым путем, в основном через грязные руки.
На верхних и нижних веках появляются многочисленные очаги размером до 2-3 мм с характерным вдавлением в центре. В редких случаях очаги могут располагаться на ножке.
Поражение кожи лица контагиозным моллюском
Кожа лица часто становится местом появления контагиозного моллюска у детей. Заражение происходит контактно-бытовым путем, особенно при нарушении правил личной гигиены. Очаги имеют характерный вид.
Поражение зоны декольте и области подмышечных впадин контагиозным моллюском
Зона декольте и область подмышек могут поражаться контагиозным моллюском как первично, так и вторично, когда вирус распространяется с кожи лица. Заражение происходит контактно-бытовым путем. Очаги заболевания имеют характерную форму. У женщин иногда наблюдается изъязвленная форма из-за травмирования кожи бюстгальтером и занесения инфекции. Общее количество очагов может достигать 8-10 из-за высокой вероятности распространения возбудителя при повреждении кожи. Элементы на коже часто располагаются группами и могут сливаться, образуя гигантские очаги.
Поражение контагиозным моллюском кожи живота, промежности и гениталий
Эта локализация связана с передачей контагиозного моллюска через половой контакт. При использовании барьерного метода контрацепции, например, презерватива, кожа полового члена и слизистая влагалища остаются защищенными от вируса. В противном случае вирус может затронуть эти участки. Однако даже при использовании презерватива риск передачи сохраняется при непосредственном контакте, что может привести к появлению контагиозного моллюска на вульве, вокруг ануса, а также на ягодицах, бедрах и животе. Постоянное трение и высокая влажность в этих зонах способствуют повреждению кожи и инфицированию, что ускоряет распространение вируса на другие участки тела.
Поражение контагиозным моллюском кожи рук и ног
Поражение кожи ступней, кистей и пальцев рук и ног контагиозным моллюском происходит при первичном контактно-бытовом заражении или вторичном распространении инфекции из области половых органов, куда вирус попадает во время полового акта. Иногда очаги инфекции в паху возникают после переноса вируса с кожи рук.
Кожные проявления контагиозного моллюска в этих областях имеют характерный вид. В некоторых случаях встречаются очаги, напоминающие бородавки и сопровождающиеся выраженным гиперкератозом.
Диагностика контагиозного моллюска
Диагностика контагиозного моллюска обычно не вызывает затруднений благодаря характерному внешнему виду кожных образований. Однако некоторые формы заболевания могут напоминать плоские бородавки или угревую сыпь. Крупные очаги иногда путают с кератоакантомой, доброкачественной опухолью эпителиальной ткани. Мелкие образования сложно отличить от милиумов, известных как белые прыщики или просянки.
Для уточнения диагноза образование сжимается с боков. Если из верхней части выделяется творожистая масса, это в 99% случаев указывает на контагиозный моллюск. Если выделений нет, верхушку очага осторожно вскрывают стерильным скальпелем или иглой. Для точной диагностики выделившуюся массу исследуют под микроскопом. Наличие дегенеративных эпителиальных клеток с крупными включениями, известными как тельца Липшютца, подтверждает диагноз. Если в мазке преобладают иммунные клетки или другое содержимое, вероятнее всего, это другое заболевание, такое как вульгарные угри, специфические гранулемы или бородавки.
Еще один метод диагностики — полимеразная цепная реакция (ПЦР) с маркерами, специфичными для возбудителя. Исследуется содержимое очага. Этот метод высокоточный, но его применение ограничено из-за высокой стоимости и используется в спорных случаях.
Если диагноз контагиозного моллюска не подтверждается, следует искать другую причину кожного образования. Наиболее надежным методом является гистологическое исследование, при котором часть или все образование удаляется, замораживается, обрабатывается реагентами и нарезается на тонкие срезы. Каждый срез окрашивается различными красителями для четкого выявления тканей. На основании структуры тканей и формы клеток врач-патоморфолог устанавливает окончательный диагноз.
Где проявляются поражения контагиозным моллюском?
Контагиозный моллюск появляется на коже и слизистых оболочках, чаще всего в местах заражения.
Проявления контагиозного моллюска при контактно бытовом пути заражения
При контактно-бытовом заражении контагиозный моллюск чаще всего появляется на руках, лице и верхней части тела. Число высыпаний может достигать 10, но обычно составляет 4-5. Поражения также могут возникать на слизистых оболочках век, носа и рта. Инфекция проникает на слизистые при нарушении правил личной гигиены.
Проявления контагиозного моллюска при половом пути заражения
При заражении половым путем высыпания чаще всего возникают на половых органах и близлежащих участках кожи. У мужчин, не использующих защиту во время полового акта, высыпания могут появляться на головке полового члена, яичках, коже лобка, в складках бедер, области промежности и ягодичных складках. В некоторых случаях они распространяются на нижнюю часть тела, преимущественно по передней поверхности. Применение презерватива значительно снижает вероятность появления очагов контагиозного моллюска на половом члене, однако окружающие ткани могут быть поражены.
У женщин при заражении контагиозным моллюском высыпания появляются аналогично. При незащищенном половом акте поражаются слизистая влагалища, шейка матки, эпителий малых и больших половых губ, а также промежность, лобок и складки бедер и ягодиц. При нетрадиционных половых контактах очаги могут возникать на слизистой прямой кишки, области ануса и в ротовой полости. Использование презервативов существенно снижает риск поражения слизистых оболочек.
Смешанная локализация высыпаний контагиозного моллюска
На практике часто наблюдаются случаи разрозненной локализации высыпаний, когда они равномерно распределены по телу. Это связано с самопроизвольным вскрытием пораженных участков или их намеренным вскрытием без соблюдения асептики. Содержимое элементов кожи, пораженных контагиозным моллюском, высокозаразно. Даже небольшое количество этого содержимого на здоровых участках кожи может привести к образованию новых очагов.
Высыпания, вызванные контагиозным моллюском, исчезают самостоятельно в течение 4-6 месяцев при отсутствии вмешательства. После исчезновения формируется временный иммунитет, который может сохраняться несколько лет. Однако по истечении этого времени или при ослаблении иммунной системы риск повторного заражения возрастает. При изначально сниженном иммунитете, например, при ВИЧ, хроническом стрессе или длительном применении глюкокортикостероидов, заболевание может протекать более агрессивно. Количество высыпаний может увеличиваться с 4-5 до 10-20 и более. Вместо обычных очагов возникают сливающиеся крупные образования, подверженные инфекции, вызывающие болезненные ощущения и зуд. Новые очаги появляются быстро, в то время как старые почти не заживают из-за недостаточной выработки иммунитета к возбудителю.
Лечится ли медикаментами контагиозный моллюск?
Контагиозный моллюск лечится медикаментами, но этот подход не исчерпывающий. Наиболее эффективен хирургический метод — удаление пораженных участков с последующей обработкой антисептиками. Самостоятельные процедуры не рекомендуются из-за риска распространения инфекции на здоровые ткани. Важно обращаться к специалисту, например, врачу-дерматологу.
Если нет возможности получить квалифицированную помощь, лечение можно проводить только медикаментами. Терапия контагиозного моллюска осуществляется местными препаратами: мазями, кремами, растворами и настоями. Системное применение лекарств при неосложненных формах нецелесообразно, так как вирус находится только в эпителии, а не в крови.
Среди популярных групп препаратов для лечения выделяются противовирусные средства, дезинфицирующие и антисептические препараты. Также могут использоваться лекарства из других групп, но их эффективность обычно невысока и они назначаются только в сочетании с основными средствами.
Лечение контагиозного моллюска противовирусными препаратами
Лечение контагиозного моллюска основывается на местной терапии. Системное лечение показано только при серьезных нарушениях иммунной системы. Предпочтение отдается препаратам с высокой концентрацией активных веществ для глубокого проникновения в кожу, особенно на туловище, конечностях и лице. Для слизистых оболочек используются средства с обычной концентрацией активного компонента.
Для лечения контагиозного моллюска на коже туловища, конечностей и лица рекомендуются:
- крем/мазь ацикловир 5%;
- теброфеновая мазь 5%;
- оксолиновая мазь 3%;
- мазь виферон 40000 МЕ/г и другие.
Для лечения на коже и слизистых оболочках век, ротовой полости и половых органов подходят:
- глазная мазь ацикловир 3%;
- теброфеновая мазь 0,5% (для глаз) и 2% (для других слизистых).
Для достижения эффекта мази или кремы наносят тонким слоем 2-4 раза в день в течение 2-3 недель. Втирание не рекомендуется, чтобы избежать повреждения очага и распространения инфекции.
Возможно одновременное применение противовирусных препаратов с местными дезинфицирующими средствами и антисептиками. Сначала наносят дезинфицирующие и антисептические средства, затем, после их высыхания, противовирусные препараты.
Лечение контагиозного моллюска дезинфицирующими средствами и антисептиками
Дезинфицирующие средства и антисептики применяются для лечения контагиозного моллюска. Их действие ограничивается поверхностным уровнем, поэтому цель терапии — предотвратить осложнения и распространение инфекции, в то время как иммунная система сама справится с заболеванием. Эти препараты подходят для кожи, но не для слизистых оболочек.
Для лечения контагиозного моллюска используются:
- мазь бетадин 10%;
- спиртовой раствор йода 2%, 5%;
- спиртовой раствор бриллиантового зеленого 1%, 2% (зеленка);
- водный раствор метиленового синего 1% (синька);
- фукорцин;
- спиртовой раствор борной кислоты 3%;
- ляписный карандаш с нитратом серебра и другие.
Медикаменты наносятся местно 3-4 раза в день до полного заживления. Лечение может продолжаться несколько месяцев без вскрытия кожных элементов.
Предпочтение отдается густым формам (мазям и кремам), так как они обеспечивают длительный эффект. В отсутствие таких средств можно использовать растворы (водные и спиртовые). Для детей рекомендуются водные растворы, так как они менее болезненны. Этиловый спирт не воздействует на вирус, но может высушивать кожу над очагом инфекции.
Большинство препаратов из этой группы легко комбинируются и могут заменять друг друга, за исключением ляписного карандаша с нитратом серебра. При взаимодействии с другими средствами происходит разложение, что снижает лечебный эффект.
Другие лекарственные средства для лечения контагиозного моллюска
В терапии контагиозного моллюска применяются антибактериальные средства, иммуномодуляторы, дерматотропные препараты и симптоматические средства, такие как противозудные.
Основные препараты для лечения контагиозного моллюска:
- левомеколь;
- синафлан;
- изопринозин;
- алломедин;
- зинерит и другие.
Левомеколь
Комбинированное средство, содержащее антибиотик хлорамфеникол и противомикробный компонент метилурацил. При нанесении на поражённые участки кожи препарат обладает бактерицидным и противовоспалительным действием, способствует заживлению. Назначается для лечения бактериальных инфекций, присоединившихся к очагам контагиозного моллюска. При инфицировании конъюнктивы век рекомендуется тетрациклиновая мазь.
Синафлан
Местный глюкокортикостероид с выраженным противовоспалительным и противоаллергическим действием. Не рекомендуется при бактериальной инфекции из-за риска её распространения. В качестве альтернативы можно использовать преднизолоновую мазь или дипросалик.
Изопринозин
Иммуностимулятор, повышающий защиту организма от инфекций. Устраняет основную причину проявлений контагиозного моллюска — ослабленный иммунитет.
Алломедин
Дерматотропное средство с противовирусным и противовоспалительным действием. Наносится как на неповреждённые участки, так и на дно язвы после хирургического удаления очагов.
Зинерит
Комбинированный препарат, состоящий из антибиотика эритромицина и ацетата цинка. Эффективен против угревой сыпи и используется для лечения проявлений контагиозного моллюска лёгкой и средней степени тяжести.
Как удаляют проявления контагиозного моллюска?
Доступны традиционные и современные методы удаления контагиозного моллюска. Каждый из них требует соблюдения определенных правил, поэтому рекомендуется обратиться к квалифицированному дерматологу для проведения процедуры.
Традиционный метод удаления проявлений контагиозного моллюска
При классическом удалении контагиозного моллюска сначала обрабатывают пораженный участок и окружающую кожу антисептиками, такими как 96% спирт, бетадин или 5% спиртовой раствор йода. Затем анатомическим пинцетом (с прямыми и параллельными браншами) аккуратно сжимают очаг, чтобы выделить творожистую массу из пупкообразного углубления. Если выделения не происходят, верхушку очага осторожно срезают стерильным скальпелем или инъекционной иглой. Обезболивание не требуется, так как процедура почти безболезненна. После манипуляции белая масса будет выделяться при легком нажатии.
Следующий шаг — полная очистка очага от творожистых выделений. Сначала извлекают максимальное количество густого секрета, надавливая на очаг с боков. Когда выделение прекращается, остатки некротических масс удаляются с дна язвы с помощью маленькой кюретки. Также аккуратно соскабливают небольшое количество здоровых тканей, чтобы удалить пораженные вирусом клетки.
Заключительный этап — введение антисептических растворов в язвочку, оставшуюся после вскрытия. Чаще всего используют спиртовой или водный раствор йода, но также эффективны зеленка, метиленовый синий или фукорцин. Язвочки обрабатывают растворами дважды в день в течение первых 5-7 дней, затем один раз в день до полного заживления.
Этот метод более эффективен, чем медикаментозное лечение, так как способствует быстрому выздоровлению. Все следы заболевания исчезают через 2-3 недели, в то время как медикаментозный подход может затянуться на месяцы. Однако у метода есть недостатки, включая высокую вероятность образования рубцов на месте очагов. Чем больше размер очага, тем выше вероятность и размеры рубца, которые могут увеличиваться при присоединении бактериальной инфекции в процессе лечения.
Современные методы удаления проявлений контагиозного моллюска
Современные методы удаления контагиозного моллюска отличаются от традиционных меньшей травматичностью тканей, что снижает риск рубцов. В этой области медицины акцент делается на эстетические аспекты.
К современным методам удаления контагиозного моллюска относятся:
- лазерная терапия;
- электрокоагуляция;
- криотерапия;
- ультразвуковая терапия.
Лазеротерапия (удаление лазером)
Удаление контагиозного моллюска лазером происходит за счет точечного воздействия светового потока определенной длины волны на область инфекции. Ширина лазерного луча составляет доли миллиметра, что улучшает эстетический результат. При взаимодействии с лазером ткани моментально прижигаются, что снижает вероятность кровотечений. Высокие температуры уничтожают большинство вирионов (структурные единицы вируса контагиозного моллюска), что уменьшает риск распространения инфекции на здоровые участки кожи.
Еще одно преимущество этого метода — практически полная безболезненность, что делает его подходящим для детей. Процедура бесконтактная, что минимизирует риск заражения сопутствующими инфекциями (вирусами гепатита, ВИЧ и другими) из-за недостаточной стерилизации инструментов.
Электрокоагуляция
Этот метод активно применяется в медицинских учреждениях в повседневной хирургии. Специализированный электроскальпель с насадками обеспечивает коагуляцию тканей. Основные преимущества включают отсутствие кровотечений и более глубокое уничтожение инфекционных агентов в очаге, что снижает риски их распространения. Процесс заживления послеоперационных ран проходит быстрее, а вероятность образования рубцов значительно уменьшается.
Криотерапия
Криотерапия — это процедура удаления контагиозного моллюска с помощью жидкого азота. Манипуляция обычно безболезненна и занимает 10-15 минут. Однако через несколько часов может возникнуть асептическое воспаление, интенсивность которого зависит от глубины и ширины воздействия холода. Чем сильнее воспаление, тем более выражены болевые ощущения. Из-за этих особенностей метод не рекомендуется для детей.
Главное преимущество криотерапии — бесконтактный характер, что снижает риск передачи вирусов, таких как гепатит В и С, ВИЧ и других инфекций.
Ультразвуковая терапия
Ультразвуковая терапия, в частности использование ультразвукового ножа для удаления контагиозного моллюска, является современным методом в дерматологии и хирургии. Устройство «сургитрон» создает концентрированное ультразвуковое излучение, позволяющее аккуратно рассекать ткани. Ширина разреза составляет всего несколько микрон (одна тысячная миллиметра), что обеспечивает отличный косметический результат. Меньший разрез ускоряет заживление и снижает риск образования рубцов.
Профилактика проявлений контагиозного моллюска
Профилактика контагиозного моллюска делится на первичную и вторичную. Первичная направлена на предотвращение заражения вирусом, а вторичная — на сдерживание распространения инфекции и предотвращение ее длительного течения.
Первичная профилактика проявлений контагиозного моллюска
Первое правило предотвращения заражения вирусом контагиозного моллюска — соблюдение личной гигиены. При бытовом способе передачи инфекции важно тщательно мыть руки с мылом после контакта с землей, особенно с песком из общественных песочниц, где высокие концентрации вируса. Для защиты детей рекомендуется организовывать игры в собственных песочницах, построенных самостоятельно, где играют только здоровые дети. Если такой возможности нет, следует чаще призывать ребенка к себе и аккуратно протирать его руки антисептическими салфетками. Также необходимо научить ребенка не трогать лицо и верхнюю часть тела грязными руками. Рекомендуется купаться только в проверенных водоемах, а лучше — в бассейнах. Морская вода не уничтожает вирус контагиозного моллюска.
Профилактика полового пути передачи инфекции более сложна. Она заключается в тщательном выборе полового партнера, так как даже при использовании барьерных методов контрацепции (например, презервативов) сохраняется риск передачи контагиозного моллюска от инфицированного человека к здоровому.
Вторичная профилактика проявлений контагиозного моллюска
Для эффективной вторичной профилактики рекомендуется обратиться к врачу-дерматологу при подозрении на вирус контагиозного моллюска. Ранняя диагностика ускоряет начало лечения. Устранить небольшие очаги инфекции проще и эффективнее, чем бороться с осложненными формами, требующими длительного лечения. Быстрое избавление от проявлений контагиозного моллюска снижает риск распространения вируса на соседние ткани и предметы. Своевременная диагностика и лечение помогают предотвратить распространение на здоровые участки кожи и формирование эпидемиологического очага, что может угрожать заражением других людей.
Как лечить контагиозный моллюск у детей?
Лечение контагиозного моллюска у детей схоже с терапией у взрослых, но имеет свои особенности.
Дети разных возрастов по-разному воспринимают боль. Обычно с 6-7 лет они могут осознанно переносить дискомфорт, что позволяет проводить лечение, как у взрослых. Удаление контагиозного моллюска, как правило, проходит безболезненно, но ребенка стоит подготовить к возможному небольшому дискомфорту. Обычно этого достаточно, чтобы он согласился на процедуру.
Не рекомендуется заниматься лечением детей самостоятельно. Лучше обратиться к врачу-дерматологу. Основная причина — риск неправильного удаления, что может оставить возбудителя в коже и привести к распространению инфекции.
Не стоит ограничиваться только мазями и кремами. Дети часто травмируют очаги контагиозного моллюска, что может вызвать их вскрытие и нагноение. Поэтому при появлении очага его следует удалить как можно скорее у квалифицированного специалиста.
Для удаления контагиозного моллюска у детей применяются как традиционные, так и современные методы.
Традиционный метод включает вскрытие верхушки очага и выдавливание содержимого с помощью пинцета на вату. Дно язвы тщательно выскабливается. Перед и после процедуры очаг и окружающая кожа обрабатываются антисептиками.
Современные методы, такие как лазерное и ультразвуковое удаление, считаются наиболее безболезненными. Электрокоагуляция и криотерапия (замораживание жидким азотом) не применяются у детей дошкольного и младшего возраста из-за болезненности в послеоперационный период.
Как лечить контагиозный моллюск у беременных?
Лечение контагиозного моллюска у беременных женщин проводится по тем же принципам, что и у других пациентов, но есть важные особенности.
Во время беременности организм выделяет много ресурсов на развитие плода, что может ослабить иммунную систему. Это увеличивает риск осложнений при заражении вирусом контагиозного моллюска.
У беременных часто встречаются атипичные формы заболевания, которые быстро распространяются. Процесс естественного заживления может занять больше времени.
Также у женщин в положении может возникнуть бактериальная инфекция на фоне контагиозного моллюска. В таких случаях может потребоваться назначение антибиотиков и антигистаминов, что не всегда желательно во время беременности.
Особое внимание нужно уделить очагам контагиозного моллюска во влагалище, на шейке матки или наружных половых органах. Их следует вылечить до родов, чтобы избежать заражения новорожденного.
С учетом этих особенностей течения контагиозного моллюска у беременных, можно сделать следующие выводы:
- Беременной женщине следует ежедневно проверять кожу на наличие проявлений контагиозного моллюска, особенно если в окружении есть носители.
- При первых признаках заболевания необходимо обратиться к дерматологу для удаления очагов и предотвращения распространения инфекции.
- Самостоятельное лечение в домашних условиях беременным не рекомендуется из-за высоких рисков распространения инфекции.
- Лечение только медикаментами без механического удаления очагов менее эффективно и занимает больше времени из-за снижения иммунной защиты.
- Важно регулярно посещать гинеколога в предродовой период для своевременного выявления и лечения проявлений контагиозного моллюска в родовых путях.
Какие существуют методы лечения контагиозного моллюска в домашних условиях (народные методы лечения)?
Лечение контагиозного моллюска в домашних условиях не рекомендуется из-за риска распространения инфекции. Если обратиться к врачу невозможно, следует как можно скорее удалить кожные проявления, чтобы избежать осложнений.
Существует два относительно безопасных метода удаления контагиозного моллюска. Первый — использование чистотела или суперчистотела. Второй — традиционное вскрытие очага инфекции с последующей обработкой антисептиками.
Удаление контагиозного моллюска с помощью чистотела или суперчистотела
Настойка чистотела — токсичное вещество, выжигающее кожу и мягкие ткани. Суперчистотел — концентрат чистотела с более агрессивным действием.
Для удаления моллюска достаточно нанести каплю экстракта чистотела на пораженное место и дождаться высыхания. Спустя несколько дней очаг должен сморщиться и высохнуть. Для небольших очагов (2-3 мм) достаточно одной капли. Если размер превышает 3 мм, можно использовать 2-3 капли с интервалом в несколько дней. Ожидайте воспалительный процесс в месте нанесения. При правильной дозировке болезненные ощущения минимальны, но избыточное количество вещества может вызвать сильную боль.
Удаление контагиозного моллюска традиционным методом
При традиционном методе сначала обрабатывают очаг и окружающие ткани антисептиками, обычно 5% спиртовым раствором йода, а затем 96% спиртом.
После обработки аккуратно сжимают очаг анатомическим пинцетом до появления творожистой массы. Если этого не происходит, можно использовать полую иглу от стерильного шприца, чтобы аккуратно срезать верхушку очага, а затем повторить выдавливание до появления первых капель крови. Собранную массу нужно убрать с кожи. Затем в центр образовавшейся полости вводят антисептический раствор (например, 5% спиртовой раствор йода, бетадин, фукорцин, зеленка и т. д.). В течение 5-7 дней после вскрытия обрабатывайте очаг антисептиками дважды в день, затем один раз в день в течение такого же времени. Обычно этих манипуляций достаточно для полного избавления от контагиозного моллюска.
Как лечить проявления контагиозного моллюска на половом члене?
Терапия контагиозного моллюска на половом члене аналогична методам для других участков тела, но учитывает анатомические особенности органа, что позволяет выделить более предпочтительные способы лечения.
На время терапии и до полного исчезновения инфекции рекомендуется воздержаться от половых контактов. Эффективны быстрые методы, такие как механическое или хирургическое удаление очагов.
Использование мазей менее распространено, так как процесс выздоровления может затянуться, и в это время очаги подвержены повреждениям и воспалениям. Традиционный метод удаления включает вскрытие и обработку язвы антисептиками.
Современные методы удаления контагиозного моллюска на половом члене включают лазерную терапию, электрокоагуляцию и ультразвуковую терапию. Эти методы обеспечивают полное излечение в течение двух недель, безболезненны и минимизируют образование рубцов. Криотерапия обычно не применяется из-за возможных болевых ощущений.
Эффективна ли оксолиновая мазь и мазь виферон в лечении контагиозного моллюска?
Оксолиновая мазь и мазь Виферон эффективны против контагиозного моллюска, но редко используются в клинической практике из-за длительного курса лечения.
Эти препараты чаще применяются для обработки слизистой носа во время эпидемий вирусных инфекций. Их противовирусные свойства достаточно сильны для борьбы с вирусом контагиозного моллюска. Для достижения наилучшего результата рекомендуется использовать формы с высокой концентрацией активного вещества, такие как 3% оксолиновая мазь и мазь Виферон 40 тыс. МЕ/г.
Главное преимущество этого метода — неинвазивность, исключающая необходимость хирургического вмешательства. Однако это также может быть недостатком, так как курс лечения местными противовирусными средствами может занять от 2 до 6 месяцев. За это время очаг может воспалиться или вскрыться, что приведет к распространению инфекции и образованию новых очагов.
Метод лечения подходит взрослым, если поражение находится в области, не подверженной частым травмам. Однако для детей или в случае расположения очага в травмоопасной зоне (область бюстгальтера, подмышечные впадины, ладони, стопы, пах) стоит рассмотреть более быстрые способы лечения контагиозного моллюска.
Практикуется ли прижигание очагов контагиозного моллюска?
Прижигание очагов контагиозного моллюска — распространенная практика. Существует несколько видов прижигания: химическое, механическое и физическое (лазерное).
Химическое прижигание выполняется с экстрактом чистотела или спиртовыми растворами йода и зеленки. Эти вещества способствуют высыханию очагов за несколько дней (чистотел) или недель (йод и зеленка).
Механическое прижигание, или электрокоагуляция, включает нагрев наконечника инструмента (скальпель, петля или шарик) до нескольких сотен градусов с помощью электрического тока. Очаг выжигается, оставляя небольшую полость, которая обрабатывается антисептиками и заживает рубцовой тканью. Этот метод эффективен и вызывает минимальные болевые ощущения.
Физическое прижигание с помощью лазера является бесконтактным, что снижает риски инфицирования вирусами гепатитов и другими инфекциями, связанными с недостаточно стерильными инструментами. Болевые ощущения минимальны, что позволяет применять метод даже на интимных участках тела.
Вопрос-ответ
Каковы причины контагиозного моллюска?
Причины развития контагиозного моллюска. Патологический процесс развивается при прямом инфицировании особым ДНК-вирусом, который проникает на кожу и под кожу, провоцирует развитие характерного на вид образования, похожего на небольшую папулу кожного оттенка.
Где можно подхватить контагиозный моллюск?
Предметы быта. Вирус может оставаться жизнеспособным на полотенцах, одежде, игрушках, постельном белье и предметах личной гигиены. Бассейны и общественные места. В редких случаях контагиозный моллюск может передаваться через контакт с зараженной водой в бассейнах, общественных душах, саунах и ванных комнатах.
Как узнать, что у тебя контагиозный моллюск?
Контагиозный моллюск вызывает появления небольшого количества (как правило, от 2 до 20) папул – полусферических узелков, приподнятых над поверхностью кожи. Они, как правило, очень малы и по цвету совпадают с тоном кожи или могут быть чуть розовее, иногда – перламутрового оттенка.
Советы
СОВЕТ №1
Обратите внимание на личную гигиену. Контагиозный моллюск передается через прямой контакт с кожей зараженного человека или через предметы, которые он использовал. Регулярное мытье рук и избегание общего пользования полотенцами и одеждой помогут снизить риск заражения.
СОВЕТ №2
Не игнорируйте симптомы. Если вы заметили на коже небольшие, блестящие, безболезненные узелки, обратитесь к дерматологу для диагностики. Чем раньше вы начнете лечение, тем быстрее сможете избавиться от проблемы и предотвратить распространение инфекции.
СОВЕТ №3
Следуйте рекомендациям врача по лечению. Лечение контагиозного моллюска может включать криотерапию, лазерное удаление или применение местных препаратов. Важно не заниматься самолечением и доверять профессионалам, чтобы избежать осложнений.
СОВЕТ №4
Обратите внимание на иммунную систему. Укрепление иммунитета может помочь организму справиться с инфекцией. Включите в свой рацион больше витаминов, занимайтесь физической активностью и избегайте стрессов, чтобы поддерживать здоровье на высоком уровне.