Анатомия сердца
Сердце человека – полый орган с четырьмя камерами, выполняющий функцию насоса. Его задача – обеспечить движение крови по всему телу.
Сердце расположено в грудной клетке, в основном слева. Оно разделено перегородкой на две части: правая перекачивает кровь через легкие (малый круг кровообращения), левая – распределяет кровь по остальным органам (большой круг кровообращения).
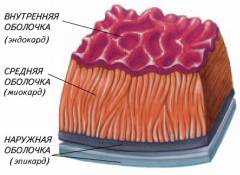
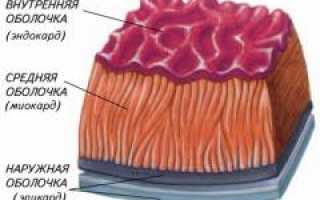
Оболочки сердца. Стенка сердца состоит из трех слоев:
- Эндокард – внутренняя оболочка, выстилающая поверхность сердца. Обеспечивает гладкое движение крови и предотвращает образование тромбов.
- Миокард – средний слой, состоящий из кардиомиоцитов, отвечающих за сокращение сердца.
- Эпикард – серозная оболочка, покрывающая миокард и позволяющая ему двигаться в околосердечной сумке.
Перикард – внешняя оболочка сердца, соединительнотканный чехол, отделенный от эпикарда щелью с жидкостью. Его функция – предотвратить перерастяжение сердца и защитить от трения с другими органами.
Рассмотрим состав и функции миокарда, который изменяется при миокардиодистрофии.
Миокард – мышечный слой сердца, состоящий из кардиомиоцитов. Миокард предсердий и желудочков функционально разделен, что позволяет им сокращаться не синхронно. В предсердиях мышечный слой тоньше (2-3 мм), в желудочках – 4-6 мм.
В состав миокарда входят:
- Мышечные волокна поперечнополосатой ткани, обеспечивающие сокращение сердца.
- Волокна проводящей системы, формирующие узлы и пучки. Узлы (синусовый и атриовентрикулярный) генерируют импульсы, а пучки передают их в миокард.
Это обеспечивает координацию работы предсердий и желудочков, позволяя сердцу функционировать слаженно.
Функции миокарда:
- Сократимость – способность сокращаться и обеспечивать движение крови.
- Возбудимость – реакция на раздражители, вызывающая сокращение.
- Автоматизм – способность сокращаться и расслабляться без внешних стимулов.
- Проводимость – передача возбуждения по проводящей системе.
Механизм сердечного сокращения. Кардиомиоцит состоит из тонких волокон миофибрил, которые могут сокращаться и растягиваться.
При получении нервного импульса клетки миокарда сокращаются одновременно. Стенки сердца сжимаются, уменьшая объем камер, и кровь выталкивается наружу. Сердечные клапаны обеспечивают движение крови в одном направлении: сначала сокращаются предсердия, затем желудочки.
Для сокращения кардиомиоцитов необходимы:
- повышение концентрации ионов калия в цитоплазме при нормальном электролитном балансе;
- получение нервного импульса при нормальной работе проводящей системы;
- достаточное количество энергии в митохондриях (в виде АТФ и креатина) при хорошем коронарном кровообращении.
При миокардиодистрофии нарушается механизм сокращения. Сердце не сокращается с полной силой, что ухудшает кровообращение и приводит к недостатку питательных веществ и кислорода в тканях и органах.
Врачи отмечают, что миокардиодистрофия представляет собой серьезное заболевание, которое требует внимательного подхода к диагностике и лечению. Основными причинами патологии могут быть как генетические факторы, так и внешние воздействия, такие как инфекции, токсические вещества и нарушения обмена веществ. Симптомы заболевания часто включают одышку, слабость, боли в груди и отеки. Важно, что на ранних стадиях миокардиодистрофия может протекать бессимптомно, что затрудняет диагностику. Для подтверждения диагноза врачи используют электрокардиограмму, эхокардиографию и анализы крови. Лечение включает в себя как медикаментозную терапию, направленную на улучшение функции сердца, так и изменение образа жизни, что может значительно улучшить качество жизни пациентов. Врачи подчеркивают важность регулярного мониторинга состояния и своевременного обращения за медицинской помощью.

Причины миокардиодистрофии
Этиология миокардиодистрофии вызывает споры среди специалистов. Причины нарушений обмена веществ в сердечной мышце разнообразны.
-
Проблемы с питанием сердца, из-за чего клетки не получают достаточное количество кислорода и питательных веществ:
- нарушение коронарного кровообращения;
- хроническое легочное сердце;
- анемия с уровнем гемоглобина ниже 90-80 г/л;
- горная болезнь;
- артериальная гипертензия;
- пороки сердца.
-
Нервное напряжение, вызывающее резкий рост уровня адреналина и чрезмерную нагрузку на сердце:
- длительные стрессы;
- депрессии;
- неврозы.
-
Чрезмерные физические нагрузки:
- интенсивные тренировки у подготовленных спортсменов;
- значительные нагрузки у неподготовленных людей;
- интенсивные нагрузки после инфекционных заболеваний (ангины, гриппа).
-
Хронические заболевания органов пищеварения, приводящие к нехватке питательных веществ:
- панкреатит;
- цирроз;
- синдром мальабсорбции.
-
Неправильное питание, нарушающее электролитный баланс:
- авитаминоз;
- диеты с низким содержанием белка и минералов.
-
Обменные расстройства. Общие заболевания негативно сказываются на состоянии сердца:
- почечная и печеночная недостаточность;
- подагра;
- сахарный диабет;
- ожирение.
-
Гормональные нарушения. Высокий уровень гормонов увеличивает частоту сердечных сокращений, истощая энергетические запасы миокарда:
- тиреотоксикоз;
- болезнь Кушинга;
- климакс;
- период полового созревания.
-
Отравление токсинами, повреждающими клетки миокарда или нарушающими обменные процессы:
- алкоголь;
- никотин;
- наркотики;
- сердечные гликозиды;
- промышленные яды.
-
Причины миокардиодистрофии у новорожденных:
- кислородное голодание плода;
- внутриутробные инфекции;
- перинатальная энцефалопатия.
Механизм развития миокардиодистрофии включает несколько этапов, не зависящих от первопричины.
- Нарушение нервной и гормональной регуляции работы сердца. Сердце подвергается воздействию адреналина и симпатической нервной системы, что приводит к истощению.
- Сердце хуже усваивает кислород, в то время как потребность миокарда в нем возрастает.
- Внутри клеток сердца повышается уровень кальция, что нарушает расслабление миофибрилл и ухудшает тканевое дыхание. Активируются кальций-зависимые протеазы, разрушающие структуры клеток сердца.
- Из-за нарушений жирового обмена в клетках накапливаются свободные радикалы, продолжающие разрушать миокард.
- Из поврежденных лизосом высвобождаются ферменты, разрушающие клеточную структуру.
- В результате этих процессов сокращается количество функционирующих кардиомиоцитов и клеток проводящей системы сердца.
Классификация миокардиодистрофии основывается на причинах заболевания.
-
Дисгормональная (метаболическая) МКД связана с нарушениями обменных процессов и изменением уровня гормонов. Чаще страдают женщины старше 45 лет из-за изменений в выработке эстрогена и тестостерона во время менопаузы. Проявления зависят от основного заболевания и уровня гормонов.
- При климаксе – приступы тахикардии, «приливы», повышенная потливость, тупые или колющие боли в грудной клетке.
- При гипертиреозе – поражается правый желудочек, что приводит к отекам конечностей, увеличению печени, болям в сердце и аритмиям.
- Гипотиреоз – замедляет обменные процессы в миокарде, вызывает задержку жидкости в кардиомиоцитах. Симптомы: постоянные боли в сердце, замедленное сердцебиение, блокады.
-
Тонзилогенная МКД – развивается при хроническом тонзиллите или после ангины. Поражает молодых людей. Повреждение миокарда связано с атакой компонентов иммунной системы на клетки сердца. Проявляется тахикардией, одышкой при физической нагрузке, ухудшением общего состояния.
-
Анемическая МКД – возникает на фоне значительной кровопотери, железодефицитной или гемолитической анемии. Проявляется бледностью кожи, учащенным сердцебиением, одышкой, усиленной пульсацией сонных артерий.
-
Алкогольная (токсическая) МКД диагностируется у пациентов с алкоголизмом. Связана с повреждением токсинами мембран клеток. Сопровождается нарушениями со стороны нервной системы и сердца.
-
МКД физического напряжения – наблюдается у людей, активно занимающихся спортом. Боли возникают после длительных нагрузок, в процессе подготовки к соревнованиям. Характеризуется сердцебиением, покалыванием в сердце, быстрой утомляемостью.
I стадия – стадия компенсации. Разрушаются клетки на отдельных участках миокарда. Включаются механизмы компенсации, окружающие клетки разрастаются, увеличивая объем сердца. Изменения обратимы.
Проявления: давящие боли в сердце, плохая переносимость физической активности.
II стадия – стадия субкомпенсации. Питание миокарда ухудшается, зона поражения увеличивается. Неповрежденные структуры увеличиваются и берут на себя функции разрушенных кардиомиоцитов. Стенки сердца утолщаются, сократительная способность нарушается.
Проявления: одышка, нарушения сердечного ритма, небольшие отеки ног.
III стадия – стадия декомпенсации. Серьезные нарушения структуры и функции сердечной мышцы. Сердце не может сокращаться достаточно сильно для обеспечения нормального кровообращения. Изменения необратимы.
Симптомы: застой крови в сосудах легких, одышка, отеки, бледность кожи, увеличение печени, изменения на кардиограмме.
- Боли в сердце. При нарушении обмена веществ в кардиомиоцитах накапливаются продукты метаболизма и молочная кислота, раздражающие нервные окончания.
- Одышка. Недостаточные сокращения сердца ухудшают кровообращение, органы страдают от нехватки кислорода. Дыхательный центр реагирует на дефицит питательных веществ, что проявляется учащением дыхания.
- Нарушения сердечного ритма (аритмии и блокады) связаны с повреждением калиевых и натриевых каналов, обеспечивающих работу проводящей системы сердца.
- Отеки голеней и стоп. Нарушение кровообращения приводит к периферическим отекам.
- Расширение границ сердца за счет утолщения миокарда и растяжения полостей.
- Шумы в сердце. Тоны сердца слышны приглушенно из-за слабого сокращения.
Электрокардиография (ЭКГ)
- уплощение зубца Т при слабости стенки желудочков;
- уменьшение всех зубцов из-за нарушения сократительной функции;
- нерегулярные сокращения сердца;
- неполные блокады ножек пучка Гиса.
Эти изменения свидетельствуют о нарушениях свойств клеток миокарда и проводящей системы.
В некоторых случаях проводятся фармакологические пробы. Если показатели нормализуются после введения калия хлорида, причиной отклонений является дефицит калия. Аналогично, проба с обзиданом показывает влияние катехоламинов на сердце.
Эхокардиография (УЗИ сердца)
- расширение полостей сердца;
- снижение двигательной активности;
- симметричное утолщение стенок желудочков;
- нарушение сократительной способности;
- отек миокарда при гипотиреозе;
- нарушена диастолическая функция левого желудочка.
Эти отклонения возникают на поздних стадиях миокардиопатии. У большинства пациентов симптомы могут отсутствовать.
Допплер-эхокардиография
- снижение давления в камерах сердца и сосудах;
- увеличение скорости и объема циркулирующей крови при тиреотоксикозе;
- обратный заброс крови из желудочков в предсердия;
- признаки патологии сердца, вызвавшей миокардиодистрофию.
Ядерно-магнитно-резонансная томография
- очаговые или диффузные поражения миокарда;
- неравномерное утолщение стенок сердца или истончение;
- увеличение камер сердца.
Рентгеноскопия
- снижение пульсации сердца;
- увеличение сердца в левую сторону;
- застойные явления в легких при запущенной миокардиодистрофии.
Анализ крови обычно соответствует норме.
Лечение миокардиодистрофии направлено на нормализацию обменных процессов в миокарде, улучшение питания сердца и устранение основной болезни.
| Группа препаратов | Представители | Механизм действия | Способ применения |
| Бета-адреноблокаторы | Анаприлин | Снижает влияние симпатической нервной системы на сердце, уменьшая частоту сердечных сокращений. | Дозу подбирают индивидуально, начиная с 10 мг 3 раза в день. |
| Средства, стимулирующие метаболические процессы | Рибоксин | Улучшает обменные процессы в миокарде, усиливает сокращение сердца. | Первые два дня по 1 таблетке 3 раза в день, затем увеличивают до 5-6 таблеток. |
| Милдронат | Улучшает обменные процессы, нормализует поступление кислорода в сердце. | Первые 4 дня по 250 мг трижды в день, затем по 250 мг трижды в день 2 раза в неделю. | |
| Препараты калия, кальция и магния | Аспаркам | Восстанавливают электролитный баланс, улучшают работу проводящей системы сердца. | 10 мл препарата медленно вводят внутривенно. Курс – 8-10 дней. |
| Кальций + аскорбиновая кислота | Нормализует электронный баланс, ускоряет восстановительные процессы. | 5 таблеток в день на протяжении 3-х недель. | |
| Средства, уменьшающие свертывание крови | Дипиридамол | Расширяет сосуды сердца, улучшает кровообращение. | По 1-2 драже 3 раза в день, за час до еды. |
| Теоникол | Улучшает синтез АТФ и окислительно-восстановительные процессы. | Принимают после еды по 150 мг 3 раза в день. |
Большинство пациентов с миокардиодистрофией могут проходить лечение на дому. Исключение составляют запущенные случаи с симптомами сердечной недостаточности:
- значительные нарушения сердечного ритма;
- одышка в покое;
- стойкие отеки конечностей.
Важно соблюдать режим дня и обеспечивать регулярные физические нагрузки.
- Ложитесь спать и просыпайтесь в одно и то же время. Ночной сон – не менее 8 часов.
- Регулярные тренировки, минимум 4 раза в неделю по 30 минут. Нагрузки не должны быть чрезмерными.
- Рекомендуются лечебная физкультура, дыхательная гимнастика, плавание, ходьба (1,5-3 км в день), комфортная езда на велосипеде.
- Избегайте перегревания и переохлаждения.
- Рекомендуются физиопроцедуры: контрастный душ, хвойные и сероводородные ванны.
- Общий массаж курсами 2 раза в год для улучшения кровообращения.
- Избегайте психических нагрузок. При повышенном эмоциональном напряжении рекомендуется прием седативных препаратов.
- Откажитесь от алкоголя и курения.
Эти мероприятия способствуют улучшению кровообращения и нормализации обменных процессов.
Основные принципы диеты при миокардиодистрофии
- Увеличьте потребление витаминов для улучшения обменных процессов.
- Ограничьте соль до 3 г в день.
- Питьевой режим до 1-1,5 литров в день.
- Ограничьте калорийность рациона для профилактики ожирения.
Рекомендуются:
- кисломолочные и молочные продукты;
- нежирные сорта мяса и рыбы в отварном или запеченном виде;
- яйца;
- крупы в виде каш, запеканок, пудингов;
- супы на слабом бульоне;
- ягоды и фрукты, богатые калием;
- овощи, богатые коэнзимом Q10.
Запрещены:
- крепкий чай и кофе;
- наваристые бульоны;
- животные жиры;
- жирные сорта мяса и рыбы;
- копченые, пряные и острые блюда.
Миокардиодистрофия поддается лечению. Принимайте назначенные препараты, корректируйте питание и образ жизни, и симптомы болезни исчезнут.
| Причина | Симптомы и признаки | Диагностика и лечение |
|---|---|---|
| Наследственные факторы (генетические мутации) | Одышка, боли в груди, сердцебиение, слабость, головокружение, отеки ног, утомляемость, синкопе (обмороки) | ЭКГ, ЭхоКГ, коронарография, МРТ сердца, биопсия миокарда, лечение направлено на устранение причины (например, коррекция генетических дефектов, если это возможно), симптоматическая терапия (бета-блокаторы, ингибиторы АПФ, диуретики), кардиореабилитация |
| Инфекционные заболевания (вирусы, бактерии) | Появление симптомов после инфекционного заболевания, тахикардия, аритмии, снижение толерантности к физическим нагрузкам | Анализ крови на инфекции, ЭКГ, ЭхоКГ, лечение основного инфекционного заболевания, симптоматическая терапия |
| Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит) | Симптомы основного заболевания + симптомы сердечной недостаточности, перикардит | Анализ крови на аутоантитела, ЭКГ, ЭхоКГ, лечение основного аутоиммунного заболевания, иммуносупрессивная терапия, лечение сердечной недостаточности |
| Токсическое воздействие (алкоголь, наркотики, некоторые лекарства) | Симптомы зависят от токсического вещества, аритмии, кардиомиопатия | Анализ крови на токсические вещества, ЭКГ, ЭхоКГ, отмена токсического вещества, поддерживающая терапия |
| Дефицит витаминов и минералов (магний, селен) | Слабость, утомляемость, аритмии, сердечная недостаточность | Анализ крови на витамины и минералы, ЭКГ, ЭхоКГ, коррекция дефицита витаминов и минералов |
| Заболевания щитовидной железы (гипотиреоз, гипертиреоз) | Симптомы основного заболевания + симптомы сердечной недостаточности, аритмии | Анализ крови на гормоны щитовидной железы, ЭКГ, ЭхоКГ, лечение основного заболевания щитовидной железы |
| Недостаточность кровообращения | Одышка, отеки, боли в груди | ЭхоКГ, рентген грудной клетки, лечение сердечной недостаточности |
Миокардиодистрофия — это заболевание сердечной мышцы, которое вызывает её ослабление и нарушение функции. Люди, сталкивающиеся с этой патологией, часто отмечают усталость, одышку и боли в груди. Причины могут быть разнообразными: от генетических факторов и вирусных инфекций до злоупотребления алкоголем и недостатка питательных веществ. Симптомы могут варьироваться от легкой дисфункции до серьёзных сердечно-сосудистых нарушений.
Диагностика включает электрокардиограмму, эхокардиографию и анализы крови. Лечение зависит от стадии заболевания и может включать медикаменты, физиотерапию и изменения в образе жизни. Важно помнить, что ранняя диагностика и комплексный подход к терапии могут значительно улучшить качество жизни пациентов.

Виды миокардиодистрофии
Классификация миокардиодистрофии основана на причинах заболевания.
-
Дисгормональная (метаболическая) миокардиодистрофия связана с нарушениями обмена веществ и изменениями уровня гормонов. Чаще встречается у женщин старше 45 лет из-за изменений в выработке эстрогена и тестостерона в менопаузе. Симптомы зависят от основного заболевания и уровня гормонов.
- В климаксе наблюдаются приступы тахикардии, «приливы» и повышенная потливость. Возможны тупые или колющие боли в груди, не связанные с физической активностью.
- При гипертиреозе и тиреотоксикозе поражается правый желудочек, что вызывает отеки конечностей, увеличение печени, боли в сердце и аритмии (включая синусовую и пароксизмальную тахикардию, мерцательную аритмию).
- Гипотиреоз замедляет обменные процессы в миокарде и вызывает задержку жидкости в кардиомиоцитах. Симптомы: постоянные боли в сердце, замедленное сердцебиение и блокады (предсердная и желудочковая).
-
Тонзилогенная миокардиодистрофия развивается на фоне хронического тонзиллита или после ангины, чаще у молодых людей. Повреждение миокарда связано с атакой иммунных компонентов на клетки сердца, воспринимаемые как стрептококки. Проявляется интенсивной тахикардией, одышкой при физической нагрузке и ухудшением состояния, особенно во второй половине дня.
-
Анемическая миокардиодистрофия возникает при значительной кровопотере, железодефицитной или гемолитической анемии. Организм испытывает дефицит кислорода, что приводит к изменениям в миокарде. Симптомы: бледность кожи, учащенное сердцебиение, одышка и усиленная пульсация сонных артерий. При аускультации сердца тоны громче обычного, могут быть слышны шумы в сердце и шейных сосудах.
-
Алкогольная (токсическая) миокардиодистрофия диагностируется у пациентов с алкоголизмом. Развивается из-за повреждения клеточных мембран токсинами. Эта форма сопровождается нарушениями со стороны нервной системы (дрожь в руках, беспокойство, повышенная потливость, ощущение нехватки воздуха). Со стороны сердца наблюдаются нарушения ритма, такие как мерцательная аритмия, снижение пульсового давления, увеличение размеров сердца, отеки конечностей и приступы сердечной астмы.
-
Миокардиодистрофия физического напряжения выявляется у людей, активно занимающихся спортом. У спортсменов боли могут возникать после длительных нагрузок, особенно в период интенсивной подготовки к соревнованиям. Характерные симптомы: учащенное сердцебиение, покалывание в области сердца и быстрая утомляемость на фоне низкого артериального давления и замедленного сердцебиения.
Стадии миокардиодистрофии
I стадия – стадия компенсации. Из-за нарушений обменных процессов повреждаются клетки миокарда. Включаются компенсаторные механизмы, и окружающие клетки начинают активно размножаться, что приводит к увеличению размеров сердца. Изменения в этой стадии обратимы.
Проявления: давящие боли в области сердца, не связанные с физической нагрузкой, плохая переносимость физической активности – одышка, быстрая утомляемость.
II стадия – стадия субкомпенсации. Питание миокарда ухудшается, зона повреждения увеличивается, очаги сливаются. Неповрежденные участки увеличиваются и берут на себя функции разрушенных кардиомиоцитов. Стенки сердца значительно утолщаются. Сократительная способность сердца нарушается, и при каждом сокращении оно выталкивает меньший объем крови. При адекватном лечении возможно восстановление поврежденных клеток и нормализация работы сердца.
Проявления: одышка, нарушения сердечного ритма (тахикардия, аритмия), легкие отеки ног к концу дня.
III стадия – стадия декомпенсации. Наблюдаются серьезные нарушения структуры и функции сердечной мышцы. Мышца сердца значительно повреждена, и орган не способен сокращаться с достаточной силой для нормального кровообращения. Изменения становятся необратимыми.
Симптомы: застой крови в легочных сосудах, одышка как при физической активности, так и в покое, отеки, бледность кожи, увеличение печени, отклонения на кардиограмме, снижение работоспособности, значительные нарушения сердечного ритма.

Симптомы миокардиодистрофии
-
Боль в сердце. При нарушении обмена веществ в кардиомиоцитах накапливаются продукты метаболизма и молочная кислота, раздражающие нервные окончания и вызывающие дискомфорт в области верхушки сердца. Боль длительная и не исчезает после нитроглицерина, часто не связана с физической активностью. У некоторых пациентов она может возникнуть через 2-3 часа после нагрузок.
-
Одышка. Слабые сокращения сердца ухудшают кровообращение, что приводит к дефициту кислорода для органов. Дыхательный центр в продолговатом мозге реагирует на это учащением дыхания и дискомфортом в груди. На ранних стадиях одышка возникает при физической активности, а на третьей стадии может сохраняться в покое.
-
Нарушения сердечного ритма (аритмии и блокады) возникают из-за сбоев обменных процессов, повреждающих калиевые и натриевые каналы, необходимые для работы проводящей системы сердца. Это приводит к неправильной частоте импульсов от синусового узла и искажению их передачи. В результате возникают:
- аритмии – нарушения частоты и регулярности сердечных сокращений (тахикардия, экстрасистолия, мерцательная аритмия)
- блокады – нарушения проведения возбуждения в сердце (предсердные, предсердно-желудочковые, желудочковые)
-
Отечность голеней и стоп. Нарушение кровообращения вызывает периферические отеки, которые выражены сильнее дальше от сердца.
-
Увеличение размеров сердца происходит из-за утолщения миокарда и растяжения полостей предсердий и желудочков.
-
Шумы в сердце. Тоны сердца приглушены из-за слабых сокращений сердечной мышцы. Появляется звук растяжения желудочков, отсутствующий у здоровых людей. Систолический шум при сокращении сердца связан с тем, что митральный клапан пропускает часть крови обратно в левое предсердие.
Диагностика миокардиодистрофии
Электрокардиография (ЭКГ)
- уплощение зубца Т при ослаблении сокращений стенок желудочков;
- снижение амплитуды зубцов из-за нарушений сократительной функции миокарда;
- нерегулярные сердечные сокращения – расстройства ритма;
- неполные блокады ножек пучка Гиса – проблемы с проводимостью импульсов в желудочках.
Эти изменения указывают на нарушения в миокарде и проводящей системе.
В некоторых случаях проводят фармакологические тесты. Пациенту вводят 4-6 г хлорида калия, после чего повторяют ЭКГ. Если показатели нормализуются, это свидетельствует о нехватке калия. Аналогичный тест с обзиданом (анаприлином) в дозе 60-80 мг показывает избыточное влияние катехоламинов, если состояние сердца улучшается через час.
Эхокардиография (УЗИ сердца)
- расширение камер сердца;
- снижение двигательной активности;
- симметричное утолщение стенок желудочков;
- ухудшение сократительной способности сердца;
- отек миокарда при миокардиодистрофии, вызванной гипотиреозом;
- нарушение диастолической функции левого желудочка, что затрудняет его наполнение кровью и уменьшает объем, поступающий в аорту, до 40% от нормы;
- нарушение систолической функции желудочков, что приводит к уменьшению объема крови, выталкиваемого в артерии.
Эти отклонения обычно проявляются на поздних стадиях миокардиопатии, и у большинства пациентов симптомы могут отсутствовать.
Допплер-эхокардиография
- снижение давления в сердечных камерах и сосудах из-за снижения сократительной функции сердца;
- увеличение скорости и объема циркулирующей крови при миокардиодистрофии, вызванной тиреотоксикозом;
- обратный ток крови из желудочков в предсердия при нарушении работы клапанов;
- признаки сердечных заболеваний, приводящих к миокардиодистрофии (пороки сердца, хроническая сердечная недостаточность).
Ядерно-магнитно-резонансная томография
- очаговые или диффузные поражения миокарда;
- неравномерное утолщение стенок сердца (на ранних стадиях) или их истончение (на третьей стадии);
- увеличение камер сердца.
Рентгеноскопия
- снижение пульсации сердца;
- увеличение сердца в левую сторону;
- застойные явления в легких из-за переполнения легочных сосудов у пациентов с запущенной миокардиодистрофией.
Анализ крови обычно показывает нормальные результаты.
Лечение миокардиодистрофии
Терапия миокардиодистрофии направлена на восстановление обменных процессов в сердечной мышце, улучшение кровоснабжения и устранение первопричины дистрофии.
Лечение миокардиодистрофии медикаментами
| Класс препаратов | Примеры | Механизм действия | Способ применения |
| Бета-адреноблокаторы | Анаприлин | Снижает активность симпатической нервной системы на сердце, уменьшая частоту сердечных сокращений и нагрузку на сердечную мышцу. | Индивидуальная дозировка, начиная с 10 мг трижды в день, увеличивается до достижения частоты 60-70 ударов в минуту. |
| Метаболические стимуляторы | Рибоксин | Улучшает обменные процессы в сердечной мышце и клеточное дыхание. Увеличивает силу сокращений сердца и облегчает его расслабление. | В первые два дня по 1 таблетке три раза в день, с третьего дня — 5-6 таблеток в сутки. |
| Милдронат | Улучшает обмен веществ, нормализует поступление и использование кислорода сердечной мышцей, перераспределяет кровоток к поврежденным участкам миокарда и уменьшает сердечные боли. | В первые 4 дня по 250 мг трижды в день, затем по 250 мг трижды в день дважды в неделю на протяжении полутора месяцев. | |
| Препараты с калием, кальцием и магнием | Аспаркам (содержит калий и магний) | Восстанавливают электролитный баланс для нормальной работы клеток миокарда и улучшают функционирование проводящей системы сердца. | 10 мл препарата медленно вводят внутривенно с 20 мл изотонического раствора. Курс — 8-10 дней. |
| Кальций + аскорбиновая кислота | Восстанавливает электронный баланс и ускоряет процессы восстановления в мышечных клетках, улучшая клеточное дыхание. | 5 таблеток в день в течение трех недель. | |
| Антикоагулянты | Дипиридамол | Расширяет коронарные сосуды, улучшая кровообращение в миокарде и устраняя сердечные боли. | По 1-2 драже по 0,025 г три раза в день за час до еды. Продолжительность лечения — несколько месяцев. |
| Теоникол | Улучшает синтез АТФ и окислительно-восстановительные процессы в сердечных клетках, нормализует питание тканей и кислородное насыщение. | Принимается после еды по 150 мг трижды в день, при отсутствии эффекта дозу можно увеличить вдвое. |
Нужна ли госпитализация для лечения миокардиодистрофии?
Пациенты с миокардиодистрофией обычно могут лечиться дома и не нуждаются в госпитализации, за исключением тяжелых случаев с симптомами сердечной недостаточности:
- выраженные нарушения сердечного ритма;
- одышка в покое;
- стойкие пастозные отеки конечностей.
Питание и режим дня при миокардиодистрофии.
Для пациентов важно соблюдать распорядок дня и регулярно заниматься физической активностью.
- Ложитесь спать и просыпайтесь в одно и то же время. Ночной сон должен составлять не менее 8 часов, рекомендуется выделять 1-2 часа на дневной отдых.
- Физические тренировки необходимы минимум 4 раза в неделю по 30 минут. Ежедневные занятия более полезны. Нагрузки не должны быть чрезмерными, чтобы избежать износа миокарда. При ухудшении состояния врач может назначить полупостельный режим.
- Рекомендуются занятия лечебной физкультурой, дыхательной гимнастикой, плаванием, ходьбой (1,5-3 км в день), комфортной ездой на велосипеде и дозированными нагрузками на тренажерах. Избегайте поднятия тяжестей и соревновательных видов спорта.
- Во время тренировок не должно возникать одышки, головокружения или болей в груди. При появлении таких симптомов сделайте перерыв для восстановления.
- Избегайте перегревания и переохлаждения. Высокая температура может ускорять сердцебиение, а переохлаждение вызывает спазм сосудов и ухудшает кровообращение.
- Рекомендуются физиотерапевтические процедуры: контрастный душ, хвойные и сероводородные ванны, ванны с морской солью.
- Общий массаж рекомендуется проходить курсами дважды в год для улучшения кровообращения и уменьшения отеков. Для ежедневного использования можно приобрести портативные массажеры.
- Избегайте психоэмоциональных нагрузок. В периоды стресса рекомендуется принимать седативные препараты (например, валериану или пустырник), чтобы снизить нагрузку на сердце.
- Откажитесь от алкоголя и курения. Они вредят кардиомиоцитам и повышают артериальное давление, что увеличивает нагрузку на сердце, особенно при физических упражнениях.
Эти рекомендации улучшают кровообращение, нормализуют обмен веществ и предотвращают тромбообразование.
Основные принципы питания при миокардиодистрофии
- Увеличьте потребление витаминов для улучшения обменных процессов.
- Ограничьте соль до 3 г в день, чтобы избежать задержки жидкости.
- Пейте 1-1,5 литра воды в день для снижения объема крови и облегчения работы сердца.
- Ограничьте калорийность рациона для предотвращения ожирения.
Рекомендуемые продукты:
- кисломолочные и молочные изделия;
- нежирные сорта мяса и рыбы, приготовленные на пару или запеченные;
- яйца;
- крупы в виде каш, запеканок и пудингов;
- супы на легком мясном, рыбном или овощном бульоне;
- ягоды и фрукты, богатые калием (бананы, абрикосы, курага, изюм);
- овощи, содержащие коэнзим Q10 (шпинат, арахис, брокколи, цветная капуста, сладкий перец, морковь, батат).
Запрещенные продукты:
- крепкий чай и кофе;
- наваристые бульоны;
- животные жиры;
- жирные сорта мяса и рыбы;
- копченые, пряные и острые блюда.
Миокардиодистрофия поддается лечению. Следуйте рекомендациям врача, корректируйте питание и образ жизни, и симптомы болезни могут исчезнуть.
Вопрос-ответ
Каковы причины миокардиодистрофии?
Миокардиодистрофия может быть вызвана различными факторами, включая нарушения обмена веществ (например, диабет, ожирение), токсические воздействия (алкоголь, наркотики, некоторые лекарства), инфекционные заболевания, генетические предрасположенности, а также недостаток витаминов и минералов. Хронические заболевания, такие как гипертония и заболевания щитовидной железы, также могут способствовать развитию этой патологии.
Каковы признаки миокардиодистрофии?
К основным симптомам миокардиодистрофии относятся: шумы в сердце, боль в области сердца, регулярное повышение артериального давления и учащение пульса, нарушение отделения выпотной жидкости.
Чем лечить миокардиодистрофия?
Метаболическая терапия миокардиодистрофии предполагает назначение витаминов группы В, кокарбоксилазы, АТФ, препаратов калия и магния, инозина, анаболических стероидов и других препаратов, улучшающих метаболические процессы и питание сердечной мышцы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Это поможет выявить миокардиодистрофию на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов, богатых омега-3 жирными кислотами, антиоксидантами и клетчаткой, может помочь поддерживать здоровье сердца и снизить риск развития миокардиодистрофии.
СОВЕТ №3
Занимайтесь физической активностью, но выбирайте умеренные нагрузки. Регулярные физические упражнения укрепляют сердечно-сосудистую систему и могут помочь в профилактике миокардиодистрофии.
СОВЕТ №4
Управляйте стрессом с помощью методов релаксации, таких как медитация или йога. Хронический стресс может негативно влиять на здоровье сердца, поэтому важно находить время для отдыха и восстановления.