Статистика
В прошлом веке гломерулонефрит был основной причиной нефросклероза и хронической почечной недостаточности (ХПН). В настоящее время лидируют сахарный диабет и артериальная гипертензия.
В Европе ХПН диагностируется у 600 человек на 1 000 000 населения.
От 10 до 20% пациентов с нефросклерозом находятся на гемодиализе из-за ХПН, при этом уровень смертности среди них достигает 22% в год.
Нефросклероз представляет собой патологическое состояние, характеризующееся замещением нормальной почечной ткани соединительной тканью, что приводит к нарушению функции почек. Врачи отмечают, что основными причинами развития нефросклероза являются хронические заболевания, такие как диабет, гипертония и гломерулонефрит. Симптомы заболевания могут включать отеки, повышение артериального давления, а также изменения в анализах мочи.
Диагностика нефросклероза осуществляется с помощью ультразвукового исследования, компьютерной томографии и лабораторных анализов. Врачи подчеркивают важность раннего выявления заболевания, так как это позволяет предотвратить прогрессирование почечной недостаточности. Лечение включает контроль за основными заболеваниями, применение антигипертензивных средств и, в некоторых случаях, диализ или трансплантацию почки. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям специалистов для сохранения здоровья почек.

История
Нефросклероз — заболевание, впервые описанное в 1872 году учеными Галл и Саттоном, связано с поражением сосудов почек. В 1914 году Фольгард и Фар подтвердили артериосклеротические изменения в почечных сосудах, выделив нефросклероз как отдельное заболевание с простыми и злокачественными формами.
Известный врач и писатель Михаил Булгаков скончался от нефросклероза. Его произведения, такие как «Мастер и Маргарита» и «Записки юного врача», остаются актуальными. В одном из писем перед смертью он выразил мысли о том, как предпочел бы уйти из жизни.
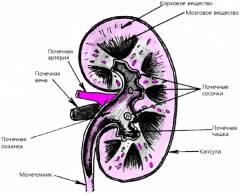
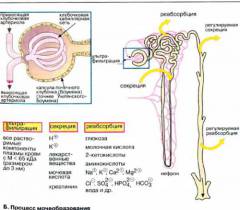
Почки — парные органы бобовидной формы, расположенные по обе стороны от позвоночника. Каждая почка состоит из почечной ткани (паренхимы) и чашечно-лоханочной системы.
Почечная ткань включает корковое вещество с нефронами — функциональными единицами почки, и мозговое вещество с мочевыми канальцами. Здесь образуется моча.
Чашечно-лоханочная система состоит из чашечек и лоханки, где накапливается моча. Каждая почка окружена капсулой.
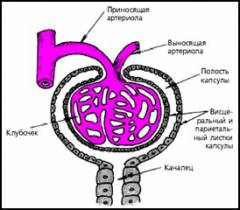
Нефрон состоит из сосудистого клубочка и почечного тельца, окруженного капсулой Шумлянского-Боумена.
Строение клубочка
Почечная артерия, достигая почечной ткани, делится на вносящую артериолу. В капсуле она разветвляется на мелкие сосуды, образуя клубочек с примерно 50 петлями. При выходе из капсулы сосуды объединяются, формируя выносящую артериолу. Стенки сосудов клубочка имеют сложное строение, создавая «окна».
Строение капсулы
Капсула состоит из наружного и внутреннего листков, между которыми находится полость, куда проникает жидкая часть крови из клубочка с растворенными веществами. От капсулы начинаются мочевые канальцы нефрона, которые впадают в собирательные канальцы и открываются в почечные чашки.
Сначала артериальная кровь попадает в сосудистый клубочек. Через «окна» в капиллярах жидкая часть крови с растворенными веществами просачивается в просвет капсулы нефрона. «Окна» пропускают как полезные вещества (например, аминокислоты), так и вредные (токсины, лекарства), но элементы крови (эритроциты, лейкоциты), белки и крупные молекулы задерживаются. Так образуется первичная моча (150-180 литров в сутки).
Далее первичная моча попадает в мочевые канальцы, где обратно всасываются полезные вещества и вода, а вредные накапливаются. В результате первичная моча превращается во вторичную (около 1,5-2,0 литров в сутки). Затем вторичная моча попадает в собирательные трубочки, далее — в чашечно-лоханочную систему, мочеточник и мочевой пузырь. Во время мочеиспускания вторичная моча выводится из организма.
- Удаление из организма излишков жидкости, токсинов, конечных продуктов обмена (мочевины, креатинина, билирубина), аллергенов, медикаментов и других веществ.
- Выработка гормонов:
- Ренина, регулирующего тонус сосудов и артериальное давление,
- Эритропоэтина, стимулирующего образование эритроцитов в костном мозге.
- Поддержание кислотности крови (норма рН — от 7,37 до 7,44).
- Синтез урокиназы, регулирующей свертываемость крови.
- Преобразование витамина D в активную форму, улучшающую всасывание кальция и фосфора в тонком кишечнике.
Нефросклероз может быть первичным (вызванным нарушениями кровоснабжения почек) и вторичным (развивающимся при поражении паренхимы почек). В результате нефроны недополучают питание и кислород, что приводит к их атрофии и замещению соединительной тканью.
Гипертоническая болезнь
Длительное повышение артериального давления вызывает спазм и сужение сосудов почек, что приводит к потере их эластичности.
Гипертонический нефросклероз может быть двух видов:
- Доброкачественный нефросклероз — характеризуется разрастанием соединительной ткани в стенках артерий, что снижает их эластичность. Заболевание развивается в течение 10 лет и более.
- Злокачественный нефросклероз — развивается быстро (за несколько лет) при тяжелой артериальной гипертензии, что приводит к гибели артериол и капилляров клубочков.
Инфаркт почки
Закупорка почечной артерии тромбом или эмболом приводит к снижению кровоснабжения почки и развитию инфарктов. При множественных инфарктах погибает больше нефронов, что ведет к нефросклерозу.
Атеросклероз
На стенках артерий откладываются атеросклеротические бляшки, что сужает просвет сосудов и ухудшает кровоснабжение органов.
Возрастные изменения
С возрастом стенки артерий утолщаются и сужаются, что приводит к истончению коркового вещества почек и атрофии клеток мочевых канальцев.
Хроническое венозное полнокровие почек
Нарушение оттока венозной крови приводит к избыточному разрастанию коллагена в стенках сосудов, что снижает их эластичность.
Сахарный диабет
Повышенный уровень сахара в крови приводит к образованию сложных соединений, повреждающих стенки сосудов и увеличивающих их проницаемость, что вызывает диабетическую нефропатию.
Нефропатия беременных
Гормональные изменения во время беременности могут привести к спазму капилляров, повышению артериального давления и гибели нефронов.
Хронический пиелонефрит
Микробы могут повреждать клубочки и мочевые канальцы, что приводит к образованию рубцов и гибели нефронов.
Мочекаменная болезнь
Застой мочи в чашечно-лоханочной системе создает условия для размножения бактерий и повреждения почечных структур.
Туберкулез почки
Туберкулезные палочки могут оседать в почках, вызывая воспаление и ухудшая кровоснабжение.
Системная красная волчанка
Иммунная система атакует собственные ткани, что приводит к повреждению сосудов клубочков и гибели нефронов.
Амилоидоз почек
Нарушение белкового обмена приводит к образованию амилоида, который повреждает сосуды и нефроны.
Травмы или операции на почке
Повреждение почечной ткани может привести к закупорке сосудов и гибели нефронов.
Ионизирующее излучение
Воздействие ионизирующего излучения может вызвать изменения в сосудах почек, что приводит к их сужению и ухудшению кровотока.
При нефросклерозе нефроны постепенно погибают, что нарушает функции почек и приводит к различным симптомам, зависящим от степени поражения.
Признаки нефросклероза
| Симптом | Механизм возникновения | Внешние проявления | Изменения в исследованиях |
|---|---|---|---|
| Полиурия | Уменьшается обратное всасывание жидкости в мочевых канальцах. | Увеличение объема мочи более 1800-2000 мл в сутки. | Понижение удельного веса мочи. |
| Олигурия | Гибель 70-75% нефронов нарушает фильтрацию. | Объем мочи снижается до 500-800 мл в сутки, появляются отеки. | Объем мочи менее 1/3 от нормы. |
| Никтурия | Увеличение кровотока в почках ночью. | Увеличение частоты мочеиспускания ночью. | Определение объема мочи в разных порциях. |
| Анурия | Гибель около 90% нефронов. | Сухость во рту, жажда, отеки. | Объем мочи менее 50 мл. |
| Протеинурия | Повреждение стенок сосудов клубочка. | Отёки. | Обнаружение белка в моче. |
| Гематурия | Повреждение стенок клубочка. | Красная моча. | Обнаружение эритроцитов в моче. |
| Цилиндрурия | Образование цилиндров в мочевых канальцах. | Симптом невыраженный. | Обнаружение цилиндров в моче. |
| Железодефицитная анемия | Нарушение выработки эритропоэтина. | Слабость, головокружение. | Понижение уровня гемоглобина. |
| Азотемия | Гибель 65-70% нефронов. | Тошнота, рвота, зуд. | Повышение уровня мочевины и креатинина. |
| Уремия | Гибель 90% нефронов. | Тяжелые поражения нервов. | Повышение мочевины и креатинина. |
| Отеки | Задержка натрия и воды. | Отеки на лице и теле. | Увеличение веса. |
| Повышенное АД | Увеличение выработки ренина. | Головные боли, головокружение. | Высокие цифры АД. |
| Нарушения зрения | Отслойка сетчатки, отек сосочка зрительного нерва. | Пелена перед глазами. | Изменения на глазном дне. |
| Склонность к кровотечениям | Уменьшение выработки урокиназы. | Кровотечения из десен, носа. | Увеличение времени свертываемости крови. |
| Приступы стенокардии | Спазм сосудов сердца. | Боль в области сердца. | Изменения на ЭКГ. |
| Сердечная астма | Недостаточность левого желудочка. | Одышка, кашель. | Влажные хрипы при прослушивании. |
| Головные боли | Спазм сосудов головного мозга. | Пульсирующая боль. | Изменения на глазном дне. |
| Повышенная ломкость костей | Нарушение обмена кальция. | Склонность к переломам. | Понижение уровня кальция. |
| Склонность к инфекциям | Ухудшение работы иммунной системы. | Частые инфекции. | Изменения в анализах. |
Нефросклероз проходит несколько этапов, и до появления выраженных симптомов может пройти много лет.
Первый период — проявления заболевания, нарушающего кровоснабжение почек.
Второй период — постепенная гибель нефронов и замещение паренхимы соединительной тканью, что приводит к хронической почечной недостаточности (ХПН).
Стадии ХПН
Первая стадия — быстрая утомляемость, жажда, полиурия, никтурия, в целом хорошее самочувствие.
Вторая стадия — симптомы азотемии: понижение аппетита, вялость, головные боли, повышенное АД.
Третья стадия — резкое ухудшение работы почек, отеки, желтоватый оттенок кожи.
Четвертая стадия — отсутствие мочи, нарастающие симптомы уремии, стойкое повышение креатинина и мочевины.
Для раннего выявления нефросклероза необходимы лабораторные и инструментальные исследования.
Биохимический анализ крови
- Повышение уровня мочевины, креатинина и мочевой кислоты.
- Понижение общего белка.
- Изменения уровня калия и магния.
Анализ мочи
- Повышенное содержание белка.
- Появление эритроцитов и цилиндров.
- Понижение относительной плотности мочи.
Общий анализ крови
- Понижение уровня гемоглобина и эритроцитов.
- Увеличение уровня лейкоцитов и тромбоцитов.
Ультразвуковое исследование (УЗИ)
- Атрофия коркового слоя почки, отложения солей кальция.
Экскреторная урография
- Уменьшение объема почки и коркового вещества.
Ангиография сосудов почек
- Деформация и сужение мелких артериальных сосудов.
Сцинтиграфия почек
- Неравномерное распределение радиоизотопного вещества.
Допплерография сосудов почек
- Замедление кровотока в почечных сосудах.
Ренография радионуклидная
- Замедленное накопление и выделение препарата почками.
Компьютерная томография
- Сужение и деформация мелких артериальных сосудов.
Биопсия почки
- Получение образца почечной ткани для исследования.
Лечение должно быть направлено на основное заболевание, так как без этого другие методы будут неэффективны.
Препараты назначаются комплексно и на длительный срок, с периодическими курсами лечения.
| Группы препаратов | Представители | Механизм действия | Способ применения |
|---|---|---|---|
| Улучшающие почечный кровоток | |||
| Антикоагулянты | Гепарин, Варфарин | Предотвращают образование тромбов. | Инъекции, затем таблетки. |
| Антиагреганты | Трентал, Пентоксифилин | Улучшают кровоток. | Уколы, затем таблетки. |
| Препараты, понижающие АД | |||
| Ингибиторы АПФ | Эналаприл, Каптоприл | Расширяют сосуды, улучшают кровоток. | Длительно, индивидуально. |
| Антагонисты кальция | Верапамил, Амлодипин | Уменьшают сопротивление току крови. | Длительно, индивидуально. |
| Блокаторы b-адренергических рецепторов | Метопролол, Атенолол | Уменьшают приток венозной крови. | Длительно, индивидуально. |
| Мочегонные препараты | Фуросемид, Индапамид | Выводят воду и натрий. | Утром, внутрь. |
| Альфа-адреноблокаторы | Празозин, Доксазозин | Улучшают кровоток в почках. | Внутрь, постепенно увеличивая дозу. |
| Устранение нарушения баланса солей | |||
| Препараты калия | Панангин, Аспаркам | Нормализуют сердечный ритм. | Внутрь или уколы. |
| Поливитаминные препараты | Дуовит, Витрум | Улучшают обменные процессы. | Уколы или внутрь. |
| Борьба с остеопорозом | |||
| Препараты кальция + витамин D | Витрум остеомаг, Кальций D3 | Восполняют дефицит кальция. | Внутрь после еды. |
| Регуляторы кальциевого обмена | Бонвива, Ксидофон | Ускоряют восстановление костной ткани. | Внутрь или уколы. |
| Лечение анемии | |||
| Препараты эритропоэтина | Рекормон, Эртростим | Стимулируют образование эритроцитов. | Внутривенно или подкожно. |
| Препараты железа | Ферроплекс, Тардиферон | Используются для синтеза гемоглобина. | Внутрь или уколы. |
| Сорбенты | Полисорб, Энтеросгель | Выводят токсины из организма. | Внутрь трижды в день. |
| Растительные препараты | Хофитол, Леспенефрил | Увеличивают выведение мочевины. | Внутривенно или внутрь. |
Эти методы применяются при III-IV стадии хронической почечной недостаточности, когда восстановление функции почек невозможно.
Гемодиализ — очищение крови от токсинов и нормализация баланса воды и солей. Частота процедур зависит от состояния почек.
Пересадка почки — радикальный метод, позволяющий вести активный образ жизни. Донорский орган может быть взят от живого или умершего донора. После пересадки необходимо принимать препараты для подавления иммунной системы.
Госпитализация не требуется, если состояние больного стабильное. Однако при ухудшении состояния необходима стационарная помощь.
Показания для госпитализации:
* Усиленная потеря жидкости и солей
* Нарушение кислотно-щелочного равновесия
* Самоотравление продуктами обмена
* Высокие уровни мочевины и креатинина
* Тяжелая анемия
Что предпринимается?
* Восполнение жидкости и солей внутривенно.
* Восстановление кислотно-щелочного равновесия.
* Лечение анемии и самоотравления.
Сбалансированное питание — важный аспект лечения нефросклероза.
Принципы диеты:
* Ограничение белка — до 50-60 г в день на ранних стадиях, на поздних — до 30-40 г.
* Ограничение соли — в зависимости от стадии заболевания.
* Поддержание уровня калия, кальция и фосфора в норме.
* Обеспечение достаточного поступления калорий и витаминов.
* Питьевой режим — на ранних стадиях ограничение не требуется, на поздних — контроль потребления жидкости.
Нефросклероз — хроническое заболевание с периодами обострений и ремиссий. При хорошей компенсации основного заболевания возможно улучшение функции почек. Однако при неблагоприятном течении может развиться хроническая почечная недостаточность, требующая гемодиализа или пересадки почки.
| Причина нефросклероза | Симптомы и признаки | Диагностика и лечение |
|---|---|---|
| Артериальная гипертензия (самая частая причина) | Повышенное артериальное давление, головная боль, головокружение, шум в ушах (на ранних стадиях могут отсутствовать специфические симптомы) | Анализ мочи (протеинурия, гематурия), анализ крови (креатинин, мочевина, электролиты), УЗИ почек, биопсия почки, контроль АД, препараты для снижения АД (ингибиторы АПФ, блокаторы рецепторов ангиотензина II, диуретики), лечение сопутствующих заболеваний (сахарный диабет, атеросклероз) |
| Сахарный диабет | Повышенный уровень глюкозы в крови, полиурия, полидипсия, похудание, слабость, постепенное развитие почечной недостаточности | Анализ крови на глюкозу, гликозилированный гемоглобин, микроальбуминурия, УЗИ почек, контроль уровня глюкозы в крови, инсулинотерапия или пероральные гипогликемические препараты, лечение диабетической нефропатии |
| Атеросклероз | Симптомы атеросклероза (стенокардия, перемежающаяся хромота), постепенное развитие почечной недостаточности | Анализ крови на липиды, УЗИ почек, ангиография почечных артерий, лечение атеросклероза (статин, диета), контроль АД |
| Гломерулонефриты | Отеки, артериальная гипертензия, гематурия, протеинурия, почечная недостаточность | Анализ мочи, анализ крови, биопсия почки, иммуносупрессивная терапия, лечение сопутствующих инфекций |
| Возрастные изменения | Постепенное снижение функции почек, повышение артериального давления | Анализ крови (креатинин, мочевина), УЗИ почек, поддерживающая терапия, контроль АД |
| Аутоиммунные заболевания | Симптомы основного заболевания, почечная недостаточность | Анализ крови на аутоантитела, биопсия почки, иммуносупрессивная терапия |
Нефросклероз — это заболевание, характеризующееся замещением нормальной почечной ткани соединительной тканью, что приводит к ухудшению функции почек. Люди, столкнувшиеся с этой патологией, отмечают, что основными причинами являются диабет, гипертония и хронические воспалительные процессы. Симптомы могут варьироваться от незначительной усталости и отеков до серьезных нарушений мочеиспускания и повышения артериального давления.
Диагностика нефросклероза включает анализы крови и мочи, ультразвуковое исследование и иногда биопсию почки. Лечение направлено на устранение первопричин заболевания и может включать медикаментозную терапию, диету и, в тяжелых случаях, диализ или трансплантацию почки. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям врачей, чтобы замедлить прогрессирование болезни и сохранить качество жизни.

Интересные факты
От нефросклероза ушел из жизни врач и писатель Михаил Булгаков. Его наследие включает значимые произведения, такие как «Мастер и Маргарита» и «Записки юного врача».
В письме другу за несколько месяцев до смерти Булгаков написал: «Умирать мучительно, канительно и пошло. Есть один достойный способ уйти из жизни — от огнестрельного оружия, но, к сожалению, у меня такого не имеется».
Анатомия и функции почек
Почка — парный орган в форме боба, расположенный по обе стороны от позвоночника в поясничной области.
В структуре почки выделяют почечную ткань (паренхиму) и систему чашечек и лоханок.
Почечная ткань включает корковое вещество с нефронами — функциональными единицами почки, и мозговое вещество с мочевыми канальцами. В почечной ткани образуется моча.
Система чашечек и лоханок состоит из чашечек и лоханки, где накапливается и выводится моча.
Каждая почка окружена защитной капсулой.

Строение нефрона
Состоит из сосудистого клубочка — сети мелких кровеносных сосудов, плотно переплетённых между собой. Этот клубочек окружён капсулой Шумлянского-Боумена.
Структура клубочка
При достижении почечной ткани почечная артерия уменьшается в диаметре и делится на ветви, образуя вносящую артериолу — мелкую артерию.
В капсуле вносящая артериола распадается на ещё более мелкие сосуды, формируя клубочек из примерно 50 петель. При выходе из капсулы нефрона сосудистые петли соединяются и образуют выносящую артериолу.
Стенки сосудов клубочка имеют сложное строение, что позволяет образовывать «окна».
Структура капсулы
Капсула состоит из наружного и внутреннего листков, между которыми находится полость, куда проникает жидкая часть крови из клубочка с растворёнными веществами.
От капсулы клубочка начинаются мочевые канальцы нефрона, впадающие в собирательные мочевые канальцы. Эти канальцы соединяются и открываются в почечные чашки, входящие в чашечно-лоханочную систему.
Механизм фильтрации крови и образования мочи
Сначала артериальная кровь поступает в сосудистый клубочек. Через специальные «окна» в капиллярах клубочка жидкая часть крови и растворенные вещества проникают в капсулу нефрона.
Эти «окна» пропускают как полезные вещества (например, аминокислоты), так и вредные (токсины, медикаменты). При фильтрации в крови остаются эритроциты, лейкоциты, белки и крупные молекулы. В результате образуется первичная моча объемом 150-180 литров в сутки.
Затем первичная моча направляется в мочевые канальцы, где происходит обратное всасывание полезных веществ (витаминов, жиров, глюкозы) и воды, а вредные вещества остаются. Так первичная моча преобразуется во вторичную, объемом примерно 1,5-2,0 литра в сутки.
Вторичная моча попадает в собирательные трубочки, затем в чашечно-лоханочную систему почки, далее — в мочеточник и мочевой пузырь. При мочеиспускании вторичная моча выводится из организма.
Функции почек
- Выведение из организма избыточной жидкости, токсинов, конечных продуктов обмена (мочевина, креатинин, билирубин), аллергенов, лекарств и других соединений.
- Производство гормонов:
- Ренина, регулирующего сосудистый тонус и артериальное давление (превращает ангиотензин I в ангиотензин II), а также поддерживающего баланс натрия и калия и обратное всасывание воды в почечных канальцах,
- Эритропоэтина, способствующего образованию эритроцитов в костном мозге.
- Регулирование кислотно-щелочного баланса крови (нормальный уровень рН — от 7,37 до 7,44).
- Синтез урокиназы, контролирующей свертываемость крови.
- Преобразование витамина D в активную форму, что улучшает усвоение кальция и фосфора в тонком кишечнике.
Причины и классификация нефросклероза
Нефросклероз делится на первичный и вторичный в зависимости от основного заболевания. Первичный возникает из-за нарушений кровоснабжения почек, а вторичный — из-за повреждения паренхимы. В результате нефроны недополучают питательные вещества и кислород, что приводит к их атрофии — уменьшению объема и потере жизнеспособности. На месте атрофированных нефронов развивается соединительная ткань.
Причины первичного нефросклероза (первично-сморщенной почки)
Гипертоническая болезнь
Длительное повышение артериального давления (АД) вызывает спазм и сужение сосудов почек, что приводит к потере их эластичности. В сосудах увеличивается давление и сопротивление кровотоку.
Гипертонический нефросклероз имеет два основных типа:
- Доброкачественный нефросклероз (артериолосклеротический нефросклероз) — разрастание соединительной ткани в стенках почечных артерий снижает их эластичность. Заболевание развивается более 10 лет и часто сопровождается атеросклерозом.
- Злокачественный нефросклероз (артериолонекротический нефросклероз, Фара нефросклероз) развивается за несколько лет при тяжелой артериальной гипертензии (АГ). Происходит гибель артериол и капилляров клубочков, а также кровоизлияния в стенки мочевых канальцев, что приводит к атрофии клеток их внутреннего слоя.
Инфаркт почки
Инфаркт возникает из-за частичной или полной закупорки почечной артерии тромбом или эмболом (например, при пиелонефрите). Это сужает просвет артерий, уменьшая приток крови к почке или ее участкам, что вызывает инфаркты (гибель ткани).
При единичных и небольших инфарктах функция почки может компенсироваться. Однако при повторных и обширных инфарктах погибает больше нефронов, что приводит к нефросклерозу.
Атеросклероз
На внутренней поверхности артерий откладываются жироподобные вещества — атеросклеротические бляшки. Это сужает просвет артерий, утолщает их стенки и снижает эластичность. Органы и ткани начинают испытывать недостаток кровоснабжения, что со временем приводит к их гибели. Чем меньше диаметр артерий, тем быстрее происходят изменения.
Наиболее подверженные атеросклерозу участки в почках — места входа почечной артерии и ее деления на более мелкие ветви.
Возрастные изменения
С 40-50 лет стенки артерий утолщаются, а просветы сужаются из-за отложения кальция и накопления гладкомышечных волокон и соединительной ткани.
Возрастные изменения в почках приводят к истончению коркового вещества и атрофии клеток мочевых канальцев, что снижает их функцию и жизнеспособность.
К 70 годам количество нефронов в почках уменьшается примерно на 40%.
Хроническое венозное полнокровие почек
Это состояние нарушает отток венозной крови из почек, что способствует избыточному разрастанию коллагена в стенках сосудов. В результате снижается их эластичность.
Изменения развиваются на протяжении 10 лет и более при нефроптозе, сужении почечной вены и хроническом тромбозе вен.
Причины вторичного нефросклероза (вторично-сморщенной почки)
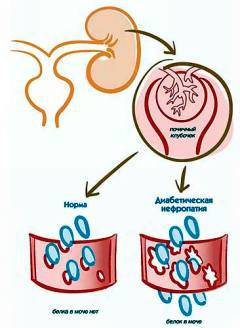
Сахарный диабет
При повышенном уровне глюкозы в крови образуются соединения, откладывающиеся на внутренней поверхности сосудов, особенно мелких, что вызывает их повреждение. Это приводит к отеку и утолщению стенок сосудов, увеличивая их проницаемость. В результате в мочу попадает белок, что вызывает диабетическую нефропатию.
Повреждение клеток внутренней оболочки сосудов вызывает выброс факторов, способствующих свертыванию крови, увеличивая риск тромбообразования в сосудах почек.
Эти изменения замедляют кровоток в капиллярах и снижают кислородоснабжение клеток во всех органах и тканях, затрагивая не только почки, но и глаза и сердце.
Нефропатия беременных (поздний токсикоз)
Во время беременности, на фоне гормональных изменений, изменяется работа головного мозга, который начинает посылать «неправильные сигналы» капиллярам, вызывая их спазм.
Это увеличивает сопротивление кровотоку в сосудах и повышает артериальное давление, ухудшая кровоснабжение почек и приводя к гибели нефронов.
Также увеличивается проницаемость стенок капилляров клубочков, что вызывает задержку солей и потерю белка с мочой. Эти изменения способствуют образованию отеков и поддерживают высокие показатели артериального давления.
При инфекциях (например, ангина или фарингит) в организме вырабатываются антитела — белки иммунной системы, борющиеся с инфекцией. Взаимодействуя с антигенами (белками или токсинами бактерий), они формируют циркулирующие иммунные комплексы (ЦИКи). В норме ЦИКи разрушаются печенью и фагоцитами, но при нарушениях в иммунной системе этого не происходит.
ЦИКи попадают в почки с кровотоком и повреждают внутреннюю оболочку сосудов клубочков, выделяя вещества, способствующие образованию тромбов и откладывая гиалин в стенках сосудов. Это снижает эластичность и увеличивает проницаемость стенок сосудов клубочка, нарушая кровоток.
Хронический пиелонефрит
Микробы могут попадать в почечные клубочки и мочевые канальцы как с током крови, так и при обратном забросе мочи из мочевого пузыря. Вокруг бактериальных тромбов скапливаются лейкоциты. При выздоровлении образуются рубцы, а при отсутствии — гнойники. Длительное течение заболевания увеличивает количество рубцов, что приводит к гибели нефронов.
Мочекаменная болезнь, сужение или сдавление мочеточника
В чашечно-лоханочной системе и мочеточниках нарушается отток мочи, что приводит к ее застою и создает условия для размножения бактерий. В норме моча стерильна, но при воспалительных процессах в ней могут находиться микробы, которые повреждают мочевые канальцы и сосуды клубочка.
Туберкулез почки
Туберкулезные палочки могут попадать в почки с током крови из очага инфекции, оседая на внутренней стенке сосудов клубочка. Вокруг скоплений бактерий скапливаются лейкоциты, образуя воспалительные очаги. Это замедляет кровоток и сужает сосуды, нарушая поступление крови к клубочкам.
Системная красная волчанка
При этом заболевании иммунная система не распознает собственные ткани, принимая их за чуждые, и начинает атаковать нормальные клетки. Это приводит к образованию циркулирующих иммунных комплексов (ЦИКи) из антител и антигенов.
ЦИКи попадают в почечную ткань с кровотоком и повреждают внутреннюю оболочку сосудов клубочков, вызывая воспаление и гибель нефронов.
Амилоидоз почек
При этом состоянии нарушается белковый обмен, образуется аномальный белок — амилоид, воспринимаемый организмом как чуждый. Иммунная система начинает бороться с ним, вырабатывая антитела. Взаимодействуя, антитела и антиген формируют ЦИКи, которые повреждают внутреннюю оболочку сосудов клубочка, приводя к гибели нефронов. Параллельно могут страдать легкие, сердце и другие органы.
Травмы или операции на почке
Частицы почечной ткани могут закупоривать просвет артерий и артериол почки, что приводит к резкому нарушению кровоснабжения определенного участка почки и гибели нефронов.
Ионизирующее излучение
Воздействие ионизирующего излучения может вызвать заболевания спустя месяцы или годы после контакта. Изменения затрагивают все сосуды органов и тканей, и их выраженность зависит от дозы и типа излучения.
Постепенно утолщаются стенки сосудов почек, сужается их просвет, что снижает кровоток в нефронах.
Симптомы
При нефросклерозе постепенно гибнут нефроны, что снижает функциональность почек. Это вызывает сбои в работе организма, проявляющиеся различными симптомами, интенсивность которых зависит от количества погибших нефронов.
Признаки нефросклероза
| Симптом | Механизм возникновения | Внешние проявления | Изменения в проводимых исследованиях |
| Полиурия | Снижение реабсорбции жидкости в мочевых канальцах. | Суточный объем мочи превышает 1800-2000 мл. | В общем анализе мочи (ОАМ) или при пробе Земницкого — снижение удельного веса мочи. |
| Олигурия | Гибель 70-75% нефронов нарушает фильтрацию крови. | Суточный объем мочи снижается до 500-800 мл. Наблюдаются отеки, жажда, сухость во рту, тошнота, рвота. | Если объем мочи менее 1/3 – ¼ от нормы, это указывает на олигурию. |
| Никтурия | В состоянии покоя сосуды расслабляются, увеличивается кровоток в почках. | Увеличение объема и частоты мочеиспусканий ночью. | При пробе Земницкого определяется объем мочи днем и ночью, а также ее плотность. |
| Анурия | Гибель около 90% нефронов приводит к отсутствию мочи. | Сухость во рту, жажда, тошнота, рвота, отеки, головная боль, сонливость. Без помощи пациент может погибнуть на 10-12 день. | Если в мочевом пузыре менее 50 мл мочи, это указывает на анурию. В крови повышены креатинин, мочевина и натрий. |
| Протеинурия | Повреждение стенок сосудов клубочка приводит к попаданию белков в мочу. | Возможны отеки, степень которых зависит от объема погибшей почечной ткани. | В ОАМ обнаруживается белок, в биохимическом анализе крови его уровень снижается. |
| Гематурия | Поврежденная стенка клубочка пропускает эритроциты в мочу. | Моча может иметь красный цвет. | В ОАМ фиксируются эритроциты. |
| Цилиндрурия | В мочевых канальцах образуются цилиндры из белков или измененных клеток. | Симптом непостоянен. | В ОАМ обнаруживаются цилиндры. |
| Железодефицитная анемия | Нарушение выработки эритропоэтина снижает образование эритроцитов. | Слабость, быстрая утомляемость, головокружение, обмороки, одышка, учащенное сердцебиение. | В ОАК наблюдается снижение уровня гемоглобина и эритроцитов. |
| Азотемия | Гибель 65-70% нефронов приводит к накоплению конечных продуктов обмена. | Тошнота, рвота, слабость, жажда, сонливость, зуд кожи, желтоватый оттенок кожи. Суточный объем мочи снижен. | В крови повышены уровни мочевины и креатинина. |
| Уремия | Гибель 90% нефронов приводит к накоплению токсинов. | Симптомы азотемии плюс тяжелые поражения нервов, отложение кристаллов мочевины на коже. Моча отсутствует или резко снижена. | В крови фиксируется стойкое повышение мочевины и креатинина. |
| Отеки | Задержка натрия и воды, потеря белков с мочой, повышенная проницаемость капилляров. | Отеки теплые, сначала на лице, затем по всему телу. Выраженность варьируется. | Увеличение веса — от 0,5 до 1 кг в сутки. Рекомендуется ежедневно взвешиваться. |
| Повышенное артериальное давление (АД) | Увеличение выработки ренина в почках повышает АД. | Утомляемость, головные боли, головокружение, ухудшение памяти. При кризе — сильная головная боль, тошнота, затрудненное дыхание. | При нефросклерозе АД остается высоким, возникают гипертонические кризы. |
| Нарушения зрения | Отслойка сетчатки — накопление жидкости под сетчаткой. Отек сосочка зрительного нерва — нарушение оттока жидкости. | Отслойка сетчатки — пелена, вспышки, искажение зрения. Отек сосочка — головные боли, пелена, выпадение участков зрения. | Окулист выявляет разрывы или отслойки сетчатки, изменения диска зрительного нерва. |
| Склонность к кровотечениям | Снижение выработки урокиназы нарушает свертываемость крови. | Кровотечения из десен, носа, кишечника, подкожные гематомы. | Увеличение времени свертываемости и снижение уровня тромбоцитов. |
| Приступы стенокардии | Повышенная выработка ренина вызывает спазм сосудов, ишемию сердца. | Боль в области сердца при нагрузке, дискомфорт, страх, головокружение. | На ЭКГ видны изменения во время приступа. |
| Сердечная астма | Длительное повышение АД увеличивает нагрузку на левый желудочек. | Одышка при нагрузке, ночные приступы с выраженной одышкой и кашлем. | При прослушивании легких слышны влажные хрипы. |
| Головные боли | Избыточная выработка ренина вызывает сужение капилляров и ишемию мозга. | Пульсирующая боль, чаще в затылке, может быть давящей. | Окулист исследует глазное дно, оценивая состояние сосудов. |
| Повышенная ломкость костей | Нарушение преобразования витамина D снижает всасывание кальция. | Склонность к переломам при минимальных травмах. | В крови снижение кальция и повышение фосфора, уменьшение плотности кости на денситометрии. |
| Склонность к частым инфекциям | Связано с основным заболеванием и принимаемыми лекарствами. | Частые тяжелые инфекции: ОРВИ, стоматиты, гингивиты. | Изменения в ОАМ, ОАК и биохимическом анализе указывают на воспалительный процесс. |
При нефросклерозе нефроны постепенно погибают, затрагивая отдельные участки почечной ткани. Заболевание проходит несколько этапов, продолжительность которых зависит от лечения, диеты и первичной причины. Выраженные симптомы могут проявляться спустя годы, иногда — месяцы или недели.
Периоды течения нефросклероза
Первый этап связан с нарушением кровоснабжения почек в определенных участках.
Второй этап характеризуется гибелью нефронов и заменой почечной паренхимы соединительной тканью, что приводит к хронической почечной недостаточности (ХПН). В зависимости от утраты почечной ткани, ХПН проходит несколько стадий.
Стадии хронической почечной недостаточности
Первая стадия
Пациенты быстро устают при физической активности, отмечают снижение работоспособности, сухость во рту, жажду, полиурию и никтурию. Общее состояние остается удовлетворительным. В биохимическом анализе крови могут наблюдаться изменения уровней натрия, фосфора и кальция. В общем анализе мочи может быть обнаружен белок, а относительная плотность мочи снижается.
Вторая стадия
На этой стадии появляются признаки азотемии: снижается аппетит, возникает вялость, кожный зуд, тошнота и рвота. Нарушается зрение, появляются головные боли, учащается сердцебиение и нарушается ритм. Артериальное давление повышается и трудно поддается коррекции. Объем суточной мочи уменьшается. В биохимическом анализе крови растет уровень мочевины и креатинина.
При улучшении основного заболевания на этой стадии анализы и объем суточной мочи могут нормализоваться, а общее самочувствие пациентов улучшается.
Третья стадия
Функция почек значительно ухудшается, объем суточной мочи снижается. Пациенты становятся ослабленными, быстро утомляются, плохо едят и испытывают постоянную жажду. Они подвержены частым и тяжелым инфекциям (ОРВИ, стоматитам, гнойным инфекциям кожи). Кожа становится сухой и желтоватой из-за накопления желчных пигментов, которые обычно выводятся с мочой. В крови фиксируется повышенный уровень креатинина и мочевины.
Четвертая стадия
Моча отсутствует или ее объем резко снижен, что приводит к нарастанию симптомов самоотравления (уремии). Наблюдаются нарушения сна, ухудшение памяти, отек легких, проблемы со свертываемостью крови, артериальное давление остается высоким. В крови фиксируется стойкое повышение креатинина, мочевой кислоты и мочевины, общий белок снижен.
Все изменения на четвертой стадии необратимы.
Диагностика нефросклероза
Симптомы нефросклероза проявляются на поздних стадиях болезни. Важно выявить заболевание рано, чтобы пациент мог своевременно получить терапию.
Лабораторные исследования
Цель — определить изменения в работе почек на ранних стадиях.
Биохимический анализ крови
Показатели, указывающие на нарушения функции почек:
(нормы для взрослых в скобках)
- Уровень мочевины повышается (2.5-8.3 ммоль/л), креатинина (женщины — 50-100 мкмоль/л, мужчины — 60-115 мкмоль/л) и мочевой кислоты (210 — 420 мкмоль/л).
- Общий белок снижается (65-85 г/л).
- Калий (3,5-5,5 ммоль/л) на ранних стадиях остается в норме или немного снижается из-за потери жидкости. На поздних стадиях уровень калия возрастает, так как он не выводится с мочой и накапливается.
- На последних стадиях увеличивается уровень магния (0,8-1,2 ммоль/л) и фосфора (0,81-1,45 ммоль/л), в то время как содержание кальция (2,15-2,65 ммоль/л) снижается.
- Уровень натрия может увеличиваться (123-140 ммоль/л) или снижаться при резком ограничении соли.
Общий анализ мочи
- Увеличенное содержание белка (может отсутствовать или достигать 0,033 г/л)
- Наличие эритроцитов (норма — 0-2-3 эритроцита в поле зрения микроскопа) и цилиндров (норма — отсутствуют)
- Сниженная относительная плотность мочи (1,010 – 1,022 г/л)
Общий анализ крови
Снижается уровень гемоглобина: для мужчин — 130-160 г/л, для женщин — 120-150 г/л. Уровень эритроцитов также падает (3,510^12/л – 5,010^12/л). В то же время уровень лейкоцитов (4-9*10^9) увеличивается из-за самоотравления.
Снижается уровень тромбоцитов (180 — 320*10^9/л). Наблюдается удлинение времени свертываемости крови: начало — от 30 секунд до 2 минут, окончание — от 3 до 5 минут, а продолжительность кровотечения составляет 2-3 минуты.
Инструментальные методы исследования
Включает анализ сосудов и изучение структуры почек.
Ультразвуковое исследование (УЗИ)
При нефросклерозе наблюдается атрофия коркового слоя почки по сравнению с мозговым. В некоторых случаях четкое разделение между слоями отсутствует. Также могут быть обнаружены отложения кальция в почечной ткани (нефрокальциноз), указывающие на разрушение структуры почки.
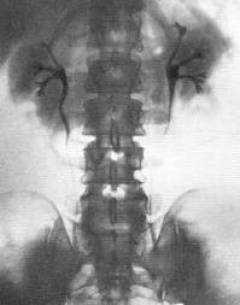
Экскреторная урография почек
Метод основан на способности почек выделять рентгеноконтрастные вещества с йодом, вводимые внутривенно. На рентгеновских снимках, сделанных через определенные интервалы, отображаются почки и мочевыводящие пути.
При нефросклерозе фиксируется уменьшение объема почки и коркового вещества, а также отложения кальция (нефрокальциноз).
Ангиография сосудов почек
Вводится контрастное вещество внутривенно, после чего выполняется серия снимков для оценки степени сужения сосудов, наличия препятствий для кровотока и других параметров.
При нефросклерозе отмечается деформация и сужение мелких артериальных сосудов, неровный контур почек и истончение коркового слоя. Также может наблюдаться симптом «обгоревшего дерева», когда ветви почечной артерии сужены и изломаны, а мелкий рисунок артерий отсутствует.
Сцинтиграфия почек
Внутривенно вводится радиоизотопное вещество, выводимое почками и испускающее излучение. Это излучение фиксируется специальным оборудованием и передается на компьютер для обработки.
При нефросклерозе распределение радиоизотопного вещества неравномерно. Иногда остаются лишь отдельные участки почечной ткани, а в некоторых случаях почка может быть полностью не видна.
Допплерография сосудов почек
Специальное оборудование излучает ультразвуковые волны, отражающиеся от органа и улавливаемые аппаратурой. Информация передается на компьютер для анализа.
При нефросклерозе метод позволяет выявить замедление кровотока в почечных сосудах и нефронах.
Ренография радионуклидная
Считается одним из самых чувствительных методов на ранних стадиях заболеваний почек. Позволяет оценить функцию каждой почки, состояние кровотока в клубочках и выделение мочи канальцами.
Внутривенно вводится радиофармацевтический препарат, фильтруемый клубочками и выводимый из организма. Препарат излучает радиацию, фиксируемую специальным оборудованием.
При нефросклерозе препарат накапливается и выводится почками медленнее.
Компьютерная томография
Для диагностики нефросклероза часто комбинируют КТ с ангиографией (введение контрастного вещества перед исследованием). Это позволяет оценить строение, структуру и расположение почки, а также состояние и функционирование сосудов.
При нефросклерозе мелкие артериальные сосуды сужены и деформированы, корковый слой истончен, а почка может быть уменьшена в размерах. Также наблюдаются изменения в сосудах: они сужены и изломаны.
Биопсия почки
С помощью специальной иглы, введенной через кожу в почку, врач получает небольшой фрагмент почечной ткани для исследования.
Лечение нефросклероза
В первую очередь необходимо сосредоточиться на терапии основного заболевания. Без этого все остальные подходы будут неэффективны.
Лечение нефросклероза включает комплексное назначение препаратов на длительный срок (месяцы и годы) с частыми курсами, но с короткими интервалами.
| Группы препаратов | Представители | Механизм действия | Способ применения |
| Улучшают почечный кровоток | Назначаются на ранних стадиях нефросклероза, на поздних могут увеличить риск кровотечений. | ||
| Антикоагулянты | Гепарин, Гирудин, Варфарин, Ангиофлюкс | Предотвращают образование тромбов, улучшая кровообращение, особенно в капиллярах. | В начале лечения — инъекции, затем — таблетки. Курс — не менее 1-1,5 месяца. |
| Антиагреганты | Ксантинола никотинат, Трентал, Пентоксифилин, Дипиридамол | Предотвращают агрегацию тромбоцитов, улучшая кровоток. | Сначала инъекции, затем таблетки. Курс — около 1-1,5 месяцев. |
| Препараты, снижающие артериальное давление | Назначаются с осторожностью на поздних стадиях, резкое снижение АД может ухудшить кровоток в почках. | ||
| Ингибиторы АПФ | Каптоприл, Берлиприл, Блокордил, Вазопрен, Эналаприл, Диротон | Блокируют превращение ангиотензина I в ангиотензин II, способствуют накоплению сосудорасширяющих гормонов, улучшая кровоток и снижая уровень креатинина. | Применяются внутрь на протяжении месяцев и лет. Дозировка зависит от уровня АД, возраста и других факторов. |
| Антагонисты кальция | Верапамил, Дилтиазем, Амлодипин, Фалипамил, Нифедипин | Расширяют мелкие артерии, уменьшая сопротивление кровотоку и увеличивая его в почках. | Применяются внутрь на длительный срок. Дозировка зависит от уровня АД, возраста и других факторов. |
| Блокаторы b-адренергических рецепторов | Бетаксолол, Атенолол, Метопролол, Пропранолол | Снижают выработку ренина почками, уменьшая приток венозной крови к сердцу. | Применяются внутрь на длительный срок. Дозировка зависит от состояния пациента и других факторов. |
| Мочегонные препараты | Индапамид, Тертенстф, Равель, Фуросемид | Выводят воду и натрий, уменьшая объем крови. | Применяются утром, независимо от приема пищи. Дозировка зависит от препарата. |
| Альфа-адреноблокаторы | Празозин, Доксазозин | Улучшают кровоток в почках и скорость фильтрации крови. | Назначаются внутрь, начиная с низкой дозы, постепенно увеличивая. |
| Коррекция нарушения баланса солей | |||
| Препараты калия | Панангин, Аспаркам, Калий-нормин | Нормализуют сердечный ритм, поддерживают кислотно-щелочной баланс и улучшают функционирование клеток. | Применяются внутрь и в виде инъекций. Лечебная доза на месяц, затем поддерживающая на 1-2 месяца. Курс — 2-3 месяца. |
| Восполнение организма витаминами | |||
| Поливитаминные препараты | Дуовит, Витрум, Остемаг, витамины группы В (Беневрон, Мильгама) | Ускоряют обменные процессы, улучшая обмен жиров, белков, углеводов и функционирование иммунной системы. | Применяются курсами по 2-3 месяца. |
| Борьба с остеопорозом | |||
| Препараты кальция + витамин D | Витрум остеомаг, Кальций D3 никомед, Кальцемин, Компливит® Кальций Д3, колекальциферол (ВИГАНТОЛ®, АКВАДЕТРИМ®) | Восполняют дефицит кальция, необходимого для синтеза костной ткани, и улучшают всасывание кальция. | Препараты кальция принимаются внутрь после еды. Курс — 2-3 месяца, суточная доза 3-5 грамм. Витамин D принимается в каплях, независимо от пищи. |
| Регуляторы кальциевого обмена — бифосфонаты | Бонвива, Ксидофон, Осталон, Акласта, Резорба, Остеохин | Ускоряют восстановление и замедляют разрушение костной ткани. | Могут назначаться внутрь, внутримышечно или внутривенно. Лечение — длительный прием курсами (в среднем 8-9 недель). |
| Лечение анемии | |||
| Препараты эритропоэтина | Рекормон, Эртростим | Стимулируют образование эритроцитов в костном мозге. | Вводятся внутривенно или подкожно. Частота и дозы зависят от состояния пациента и уровня гемоглобина. |
| Препараты железа | Ферроплекс, Ферроцерон, Тардиферон, Феррум Лек | Железо необходимо для синтеза гемоглобина, который переносит кислород. | При I-II степени анемии принимаются внутрь по 1 таблетке 3 раза в день. При III степени анемии иногда вводится Феррум Лек внутримышечно, но его использование ограничено из-за возможных реакций. |
| Снижение задержки конечных продуктов обмена белков и токсинов | |||
| Сорбенты | Полисорб, Энтеросгель, Карболен, Хитозан, Сорбекс | Поглощают конечные продукты обмена, токсины и выводят их с калом. | Принимаются внутрь трижды в день за 1-2 часа до или после еды. Курс — 3-5 недель. |
| Растительные препараты | Хофитол, Леспенефрил | Увеличивают выведение мочевины и усиливают почечный кровоток. | Хофитол вводится внутривенно или внутримышечно. Курс — 12 процедур. Леспенефрил назначается внутрь перед едой по 2-4 чайные ложки в день, внутривенно или внутримышечно — 3-4 ампулы в день. Курс — 3-4 недели. |
Медикаменты для лечения нефросклероза эффективны на I-II стадиях заболевания.
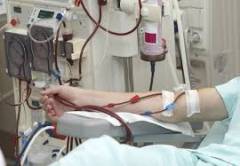
Лечение нефросклероза: гемодиализ и пересадка почки
Применяются при прогрессировании III-IV стадии хронической почечной недостаточности, когда восстановление функции почек невозможно.
Гемодиализ — процесс, при котором кровь пациента проходит через мембрану в аппарате, имитирующем работу почек. Это эффективно очищает организм от токсинов и восстанавливает баланс воды и электролитов. Частота процедур зависит от степени нарушения функции почек и типа аппарата.
Пациентам на гемодиализе назначают препараты для контроля артериального давления, витамины, калий и другие медикаменты.
Пересадка почки — радикальное решение, позволяющее пациентам вести полноценный образ жизни. Донорский орган может быть получен от умершего или живого донора (например, от брата или сестры с их согласия).
После пересадки почки пациенты должны принимать препараты, подавляющие иммунный ответ, чтобы предотвратить отторжение донорского органа.
Нужна ли госпитализация при нефросклерозе?
Если пациент получает лечение, его состояние стабильно, и госпитализация не требуется.
Однако при ухудшении состояния необходимо стационарное лечение:
- Увеличенная потеря жидкости (полиурия) и электролитов
- Нарушение кислотно-щелочного баланса (ацидоз) — уровень pH ниже 7,2
- Самоотравление продуктами обмена веществ
- Повышенные уровни мочевины и креатинина
- Склонность к кровотечениям
- Тяжелая анемия (гемоглобин ниже 40-50 г/л)
Какие меры принимаются?
Для восполнения жидкости используются внутривенные растворы: глюкоза, изотонический раствор натрия и другие.
При потере электролитов применяются внутривенные растворы или препараты для перорального приема с натрием и калием.
Для снижения уровня креатинина и мочевины вводится раствор глюкозы, который может быть предложен как напиток или внутривенно с инсулином.
Кислотно-щелочной баланс восстанавливается с помощью внутривенного раствора бикарбоната натрия.
Для лечения анемии проводится переливание эритроцитарной массы.
При самоотравлении вводятся растворы (глюкоза, реополиглюкин и другие) и гемодез.
Важно помнить
Пациентам на гемодиализе рекомендуется иметь карточку с указанием диагноза, частоты процедур, а также контактной информации центра диализа. Это необходимо для быстрой передачи информации врачам в экстренных ситуациях (отравление, авария, потеря сознания), чтобы обеспечить своевременное проведение гемодиализа.
Питание при нефросклерозе (диета)
Правильное и сбалансированное питание при нефросклерозе — ключ к эффективному лечению.
Нефросклероз: диета и режим питья
Принципы питания направлены на снижение нагрузки на нефроны с учетом стадии заболевания.
Ограничение белка
Ограничение белка необходимо, так как из 100 граммов белка образуется около 30 граммов мочевины. Диета с низким содержанием белка позволяет организму повторно использовать мочевину для синтеза белка.
При отсутствии почечной недостаточности (ПН) ограничение белка не требуется. Однако при хронической почечной недостаточности (ХПН) его нужно ограничивать. На ранних стадиях суточное потребление должно составлять 50-60 граммов, на поздних — 30-40 граммов. 2/3 белка должны быть высококачественными: мясо птицы, нежирная говядина, яичный белок, рыба и молочные продукты. Остальная 1/3 может поступать из картофеля, хлеба и каш. Не следует злоупотреблять молочными продуктами и рыбой из-за содержания фосфора.
Ограничение соли
Ограничение соли обосновано, так как натрий задерживает воду и может усугубить отеки. Подход к ограничению соли зависит от стадии ХПН:
- При отсутствии отеков и нормальном артериальном давлении соль можно не ограничивать.
- На начальных стадиях ХПН рекомендуется ограничить потребление соли до 10-15 граммов в сутки, на поздних стадиях — до 3-7 граммов.
Долгосрочное резкое ограничение соли может привести к обезвоживанию и ухудшению функции почек.
Поддержание нормального уровня калия, кальция и фосфора
Молочные продукты — основной источник кальция, но при нефросклерозе их потребление следует ограничить из-за высокого содержания фосфора. Рекомендуется увеличить потребление других источников кальция, таких как бобовые, зеленые овощи и цельнозерновая мука.
Продукты, богатые калием, следует употреблять при низком уровне калия (на ранних стадиях). Если калия слишком много (на поздних стадиях), его потребление должно быть ограничено. Калий содержится в изюме, кураге, бананах, шоколаде и печеном картофеле.
Обеспечение достаточного поступления калорий и витаминов
Недостаток калорий заставляет организм использовать свои белки для энергии, что повышает уровень мочевины.
Пациенту необходимо получать пищу, богатую углеводами, жирами и витаминами: рис, картофель, сладости, свежие овощи и фрукты, масла, мед. Рацион должен учитывать основное заболевание, например, при сахарном диабете следует ограничивать углеводы.
Режим питья
На ранних стадиях, при отсутствии отеков и нормальном артериальном давлении, ограничение жидкости не требуется. Достаточный водный режим (2-2,5 литра в сутки) способствует более эффективному выведению шлаков из организма.
На поздних стадиях (при наличии отеков и высоком артериальном давлении) рекомендуется употреблять на 500 мл жидкости больше, чем выделено за предыдущие сутки.
Последствия нефросклероза
Нефросклероз — хроническое заболевание с периодами обострений и ремиссий. При хорошем контроле основного заболевания возможно улучшение функции почек и восстановление кровообращения в нефронах, что позволяет пациенту долго чувствовать себя хорошо и вести активный образ жизни.
Однако при неблагоприятном течении основного заболевания ухудшается работа почек, что приводит к гибели нефронов. Со временем это может вызвать хроническую почечную недостаточность, и пациенту может потребоваться гемодиализ или пересадка почки.
Вопрос-ответ
Каковы причины нефросклероза?
Причины нефросклероза. Нефросклероз может возникать вследствие длительного повышения артериального давления, которое приводит к повреждению кровеносных сосудов почек. Также значительную роль играют факторы, такие как сахарный диабет, старение, курение, ожирение и генетическая предрасположенность.
Какие анализы показывают нефросклероз?
Биохимический анализ крови – для измерения уровня общего белка и его фракций, глюкозы, мочевины, креатинина, мочевой кислоты, калия, натрия, фосфора, магния. Гистологический анализ биоптата почечной паренхимы, полученного с помощью пункционной биопсии.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям почек. Раннее выявление нефросклероза может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов с низким содержанием соли и белка может помочь снизить нагрузку на почки и замедлить прогрессирование заболевания.
СОВЕТ №3
Следите за уровнем артериального давления и сахара в крови. Контроль этих показателей важен для предотвращения осложнений, связанных с нефросклерозом.
СОВЕТ №4
Не игнорируйте симптомы, такие как отеки, изменения в мочеиспускании или постоянная усталость. При их появлении немедленно обращайтесь к врачу для диагностики и назначения лечения.