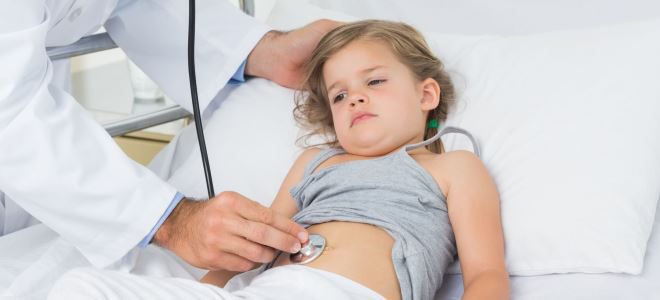
Панкреатит у детей — серьезное заболевание, связанное с воспалением поджелудочной железы, которое может вызвать осложнения и ухудшить здоровье ребенка. Важно знать его симптомы для своевременной первой помощи и обращения к врачу. Эта статья поможет родителям и опекунам распознать признаки панкреатита, понять, как действовать в экстренной ситуации, и ознакомиться с методами лечения для восстановления здоровья ребенка.
Причины панкреатита у детей
Появление этого заболевания связано с активным производством ферментов поджелудочной железы, особенно протеазы, и негативным влиянием этих веществ на поврежденные участки органа. В результате процесса саморазрушения в кровь и лимфу попадают токсины и другие продукты распада. Воспаление поджелудочной железы может проявляться в следующих формах:
- острая;
- хроническая;
- реактивная.
Эксперты в области педиатрии подчеркивают важность быстрого реагирования при подозрении на панкреатит у детей. Первые симптомы, такие как сильная abdominal боль, рвота и потеря аппетита, требуют немедленного обращения к врачу. Важно обеспечить ребенку покой и не давать ему ничего есть или пить до консультации со специалистом. В дальнейшем лечение может включать госпитализацию, где будет проведена диагностика и назначена соответствующая терапия. Врач может рекомендовать строгую диету, а также медикаментозное лечение для снятия воспаления и боли. Регулярные осмотры и соблюдение рекомендаций врача играют ключевую роль в восстановлении здоровья ребенка и предотвращении рецидивов.
https://youtube.com/watch?v=7t0VW62jbBM
Острый панкреатит у детей
Эта форма заболевания возникает под воздействием следующих причин:
- Врожденные аномалии – аномальные изменения в форме и размере поджелудочной железы. В этом органе могут образовываться спайки и перетяжки, что затрудняет нормальный выход ферментов в двенадцатиперстную кишку в необходимом объеме.
- Травмы живота – возможен разрыв тканей поджелудочной железы.
- Паразитарные инфекции – «комки» паразитов могут блокировать протоки поджелудочной железы, что приводит к развитию острого панкреатита у детей.
- Желчнокаменная болезнь – камни могут перекрывать протоки, что нарушает нормальное функционирование органов пищеварения.
- Кальцификаты – отложения солей, возникающие из-за избытка витамина D в организме.
- Другие заболевания ЖКТ, которые затрудняют выход панкреатического сока и приводят к застою пищи.
Острый панкреатит у детей может быть вызван следующими факторами:
- «самоперевариванием» тканей поджелудочной железы;
- повреждением органа, вызванным воздействием токсинов и медикаментов;
- аутоиммунными заболеваниями.
| Этап | Действия | Важные примечания |
|---|---|---|
| Первая помощь (до приезда врача) | 1. Полный покой: Уложить ребенка, обеспечить максимальный комфорт. | Избегать любых движений, которые могут усилить боль. |
| 2. Голод: Полностью исключить прием пищи и питья. | Даже вода может стимулировать выработку ферментов и усугубить состояние. | |
| 3. Холод на живот: Приложить холодный компресс (лед в пакете, обернутый тканью) на область поджелудочной железы (верхняя часть живота). | Холод помогает уменьшить отек и боль. Не держать слишком долго, чтобы не вызвать обморожение. | |
| 4. Вызов скорой помощи: Немедленно вызвать бригаду скорой помощи. | Самолечение недопустимо, требуется срочная медицинская помощь. | |
| 5. Обезболивающие (по согласованию с врачом): Если боль очень сильная и есть возможность связаться с врачом до приезда скорой, можно уточнить возможность дачи обезболивающего (например, парацетамол в возрастной дозировке). | Не давать НПВС (ибупрофен, аспирин), так как они могут раздражать слизистую желудка и усугубить ситуацию. | |
| Дальнейшее лечение (в стационаре) | 1. Диагностика: Анализы крови (биохимический, общий), УЗИ органов брюшной полости, КТ (при необходимости). | Позволяет подтвердить диагноз, оценить степень тяжести и выявить причину. |
| 2. Обезболивание: Введение анальгетиков (часто внутривенно) для купирования болевого синдрома. | Важно для комфорта ребенка и предотвращения шока. | |
| 3. Инфузионная терапия: Внутривенное введение растворов для поддержания водно-электролитного баланса и детоксикации. | Предотвращает обезвоживание и выводит токсины. | |
| 4. Ферментные препараты: Назначение ферментов поджелудочной железы (при необходимости) для улучшения пищеварения. | Помогают разгрузить поджелудочную железу. | |
| 5. Антибиотики: При наличии признаков инфекции или для профилактики осложнений. | Предотвращают развитие бактериальных осложнений. | |
| 6. Диета: Постепенное расширение диеты после купирования острого состояния. Начинают с голода, затем вводят жидкую, протертую пищу, исключая жирное, жареное, острое. | Строгое соблюдение диеты – ключевой фактор выздоровления и профилактики рецидивов. | |
| 7. Лечение основного заболевания: Если панкреатит является следствием другого заболевания (например, желчнокаменной болезни, муковисцидоза), проводится его лечение. | Устранение первопричины предотвращает повторные приступы. | |
| Реабилитация и профилактика | 1. Диспансерное наблюдение: Регулярные осмотры у гастроэнтеролога. | Позволяет контролировать состояние поджелудочной железы и своевременно выявлять возможные осложнения. |
| 2. Соблюдение диеты: Постоянное соблюдение щадящей диеты, исключающей провоцирующие продукты. | Основа профилактики рецидивов. | |
| 3. Избегание стрессов и перегрузок: Физические и эмоциональные перегрузки могут спровоцировать обострение. | Важно для общего состояния здоровья ребенка. | |
| 4. Отказ от вредных привычек: В подростковом возрасте – полный отказ от алкоголя и курения. | Эти факторы крайне негативно влияют на поджелудочную железу. | |
| 5. Своевременное лечение сопутствующих заболеваний: Контроль и лечение заболеваний ЖКТ, желчевыводящих путей. | Предотвращает развитие панкреатита как вторичного заболевания. |
Интересные факты
Вот несколько интересных фактов о панкреатите у детей, а также о правилах первой помощи и дальнейшем лечении:
-
Редкость заболевания: Панкреатит у детей встречается гораздо реже, чем у взрослых. Однако его случаи становятся все более распространенными из-за увеличения числа заболеваний, связанных с неправильным питанием и ожирением. Важно знать, что острый панкреатит может развиться даже у детей, которые не имеют предрасполагающих факторов.
-
Первая помощь: При подозрении на панкреатит у ребенка важно немедленно обратиться за медицинской помощью. В качестве первой помощи можно обеспечить ребенку покой, исключить прием пищи и жидкости, чтобы не нагружать поджелудочную железу. Это поможет снизить риск осложнений и облегчит дальнейшее лечение.
-
Долгосрочные последствия: Лечение панкреатита у детей может включать не только медикаментозную терапию, но и изменения в образе жизни, такие как соблюдение строгой диеты и регулярные медицинские осмотры. Важно следить за состоянием ребенка, так как панкреатит может привести к хроническим проблемам с пищеварением и метаболизмом, если не будет правильно лечиться.
https://youtube.com/watch?v=OdLcK_yVy6Q
Хронический панкреатит у детей
Эта форма заболевания наблюдается у детей крайне редко. Чаще всего панкреатит у ребенка развивается после перенесенной острого характера болезни. Тем не менее, данная патология может проявляться и в других ситуациях. Например, ее выявляют, когда реактивное воспаление поджелудочной железы у ребенка продолжается длительное время. Иными словами, хроническое заболевание возникает вследствие запоздалого или недостаточного лечения начальной стадии болезни.
Реактивный панкреатит у детей
Данная болезнь представляет собой ответ организма на воспалительный процесс. Реактивный панкреатит у детей может развиваться по следующим причинам:
- инфекционные болезни – такие как ветряная оспа, ангина, инфекции, вызванные кишечной палочкой и другие;
- нарушения в питании младенцев (неправильно подобранные смеси, преждевременное введение прикорма);
- несбалансированное питание – наличие в рационе жареных блюд, копченостей и фаст-фуда;
- потребление незрелых фруктов, ягод и овощей.
https://youtube.com/watch?v=PObiQQLE9IQ
Панкреатит у детей – симптомы
Признаки воспаления поджелудочной железы варьируются в зависимости от типа заболевания. Острая форма заболевания проявляется следующими симптомами:
- болевые ощущения;
- тошнота с рвотными позывами;
- повышение температуры;
- повышенная нервозность;
- сильная жажда;
- диарея;
- белый налет на языке.
При реактивном панкреатите можно наблюдать такие проявления:
- отсутствие аппетита;
- желтоватый оттенок кожи;
- повышение температуры;
- светлый цвет кала;
- частые эпизоды рвоты у ребенка;
- темная моча;
- повышенная капризность малыша.
Хронический панкреатит у детей имеет симптомы, схожие с острой формой. Он проявляется следующими признаками:
- запоры;
- тошнота;
- болевые ощущения;
- повышение температуры;
- потеря аппетита;
- вялость.
Боли при панкреатите
Локализация боли при панкреатите зависит от особенностей воспалительного процесса. Болевые ощущения возникают вскоре после употребления пищи, которая стала провокатором. С развитием заболевания характер боли может изменяться. Острая форма панкреатита проявляется сильными болями в верхней части живота, которые со временем могут иррадиировать в область груди и нижней челюсти. В отличие от этого, хронический панкреатит у детей не всегда сопровождается ярко выраженной локализацией болей, и интенсивность болевых ощущений может варьироваться.
Температура при панкреатите
Это является защитной реакцией организма на воспалительные процессы, происходящие внутри него. Гипоталамус, расположенный в головном мозге, отвечает за терморегуляцию. В ответ на воспаление организм начинает производить интерлейкин — специфический защитный элемент. Он передает сигнал в гипоталамус о наличии «враждебных агентов». В результате организм реагирует ознобом и увеличением теплообмена. Все эти симптомы панкреатита у детей могут проявляться при остром течении заболевания. Когда болезнь переходит в хроническую форму, повышение температуры тела становится менее выраженным.
Воспаление поджелудочной железы – лечение
Перед тем как начать лечение, врач должен удостовериться в точности диагноза. В этом процессе важную роль играет диагностика, которая включает в себя следующие исследования:
- Общий анализ крови, позволяющий определить уровень лейкоцитов (при наличии воспаления этот показатель будет повышен).
- Ультразвуковое исследование брюшной полости, которое помогает выявить изменения в структуре и размере внутренних органов.
- Биохимический анализ крови, который позволяет обнаружить повышенные уровни липазы, трипсина и амилазы.
- Копрограмма, с помощью которой можно выявить непереваренные остатки пищи, что указывает на недостаточную выработку ферментов поджелудочной железы.
- Анализ мочи, который помогает определить наличие амилазы.
Лечение панкреатита у детей представляет собой сложный и продолжительный процесс. Оно направлено на облегчение симптомов заболевания, обеспечение покоя поджелудочной железы и устранение причин, способствующих развитию болезни. В этом случае применяется комплексный подход, который включает:
- медикаментозное лечение;
- специальную диету;
- использование народных средств;
- хирургическое вмешательство (в случае запущенной формы заболевания).
Приступ панкреатита – первая помощь
Тактика облегчения состояния маленького пациента при остром приступе или обострении хронического заболевания схожа. Она включает в себя следующие действия:
- Успокойте ребенка и усадите его так, чтобы его туловище было немного наклонено вперед.
- Снимите с него одежду, которая может затруднять дыхание.
- Не кормите малыша до приезда «Скорой помощи».
- Каждые полчаса давайте ребенку пить (негазированную минеральную воду) по 50 мл.
- Не давайте малышу обезболивающие препараты до прибытия «Скорой», так как это может затруднить диагностику.
- Если приступ сопровождается рвотой, не стоит промывать желудок — пусть все проходит естественным образом.
- Не прикладывайте холод к животу, так как это может ухудшить состояние поджелудочной железы и усилить спазмы.
Если родители знают, как снять воспаление поджелудочной железы при обострении хронического панкреатита, но не могут справиться с приступом у ребенка, необходимо немедленно вызвать «Скорую помощь». Задерживаться нельзя! Кроме того, не стоит самостоятельно подбирать обезболивающие препараты, так как это может только усугубить ситуацию.
Препараты при панкреатите
Все медикаменты должны назначаться врачом. На начальном этапе лечения они вводятся в виде инъекций, а через неделю, когда болевые спазмы будут устранены, препараты для лечения панкреатита могут быть назначены в форме таблеток. Наиболее часто применяются следующие группы препаратов:
- обезболивающие средства (Но-шпа, Трамал, Анальгин, Папаверин, Промедол);
- протеолитические ферменты (Трасилол, Контрикал);
- препараты, снижающие выделение панкреатических ферментов (Фамотидин, Октреотид);
- средства, способствующие улучшению микроциркуляции (Дипиридамол, Трентал).
Панкреатит у детей – диета
Правильно организованное питание является ключевым элементом успешного лечения заболевания. В период обострения болезни врач может рекомендовать ребенку на 1-2 дня сделать «пищевую паузу». В это время малышу разрешается пить теплую минеральную воду без газа (например, Боржоми) маленькими глотками. Во время «пищевой паузы» в стационаре осуществляется отсасывание желудочного сока, так как он может вызвать активизацию ферментов поджелудочной железы.
Когда состояние ребенка улучшается, его переводят на специальное лечебное питание. В течение первых двух недель после снятия спазмов все блюда готовятся без добавления соли. Питание при воспалении поджелудочной железы должно быть дробным, с частотой 5-6 раз в день, и подаваться маленькими порциями. Пищу рекомендуется протирать, чтобы она имела жидкую или полужидкую консистенцию. В первую очередь в рацион следует ввести кашу, например, пшенную, которую нужно готовить на молоке, разбавленном водой в соотношении 1:1.
Постепенно меню ребенка можно разнообразить следующими блюдами:
- вегетарианскими супами;
- белковым омлетом, приготовленным на пару;
- овощными запеканками;
- запеченными сладкими яблоками;
- киселями из свежих ягод;
- нежирной рыбой, приготовленной на пару;
- пудингами;
- паровыми мясными котлетами и другими подобными блюдами.
В течение полугода следует избегать употребления следующих продуктов:
- солений;
- паштетов;
- шоколада;
- орехов;
- сдобы;
- сгущенного молока;
- консервов;
- бульонов;
- газированных напитков.
Панкреатит – народные средства лечения
Совмещение традиционных и альтернативных методов лечения демонстрирует высокую эффективность в борьбе с этим заболеванием. Лечение панкреатита у маленьких детей должно проходить под строгим контролем врача. Специалист знает, какие медикаменты можно сочетать, так как неправильное комбинирование может причинить серьезный вред ребенку. Вот некоторые средства, которые могут быть использованы для лечения панкреатита у детей:
- кора барбариса;
- семена льна;
- пустырник;
- семена укропа;
- шалфей;
- бессмертник;
- цветы ромашки;
- календула;
- зверобой и другие лекарственные травы.
Профилактика панкреатита у детей
Профилактика панкреатита у детей является важным аспектом, который может значительно снизить риск развития этого заболевания. Основные меры профилактики включают в себя правильное питание, соблюдение режима дня и регулярные медицинские осмотры.
Правильное питание играет ключевую роль в профилактике панкреатита. Родителям следует обеспечить сбалансированное питание, богатое витаминами и минералами. Важно ограничить потребление жирной, жареной и острой пищи, а также сладостей и газированных напитков. Вместо этого рекомендуется включать в рацион больше фруктов, овощей, нежирного мяса и рыбы, а также злаков. Питание должно быть дробным, то есть маленькими порциями 5-6 раз в день, что поможет снизить нагрузку на поджелудочную железу.
Соблюдение режима дня также является важным аспектом профилактики. Дети должны иметь регулярный график сна и бодрствования, что способствует нормализации обмена веществ и улучшению работы всех органов, включая поджелудочную железу. Физическая активность, соответствующая возрасту, помогает поддерживать нормальный вес и предотвращает ожирение, которое является одним из факторов риска развития панкреатита.
Регулярные медицинские осмотры позволяют своевременно выявлять и лечить заболевания, которые могут привести к панкреатиту. Родителям следует обращать внимание на любые изменения в состоянии здоровья ребенка, такие как боли в животе, изменения в аппетите или стуле. При наличии хронических заболеваний, таких как сахарный диабет или заболевания желчевыводящих путей, необходимо регулярно консультироваться с врачом и следовать его рекомендациям.
Кроме того, важно избегать стрессовых ситуаций, которые могут негативно сказаться на здоровье ребенка. Психоэмоциональное состояние играет значительную роль в общем состоянии здоровья, и стресс может способствовать развитию различных заболеваний, включая панкреатит.
Наконец, образование и информирование родителей о симптомах и признаках панкреатита поможет своевременно обратиться за медицинской помощью. Знание о том, как предотвратить это заболевание, а также о его возможных последствиях, позволит родителям принимать более обоснованные решения в отношении здоровья своих детей.
Вопрос-ответ
Каковы действующие рекомендации по лечению острого панкреатита?
Согласно действующим рекомендациям, пациентам с прогнозируемым легким острым панкреатитом рекомендуется начинать раннее (как только это станет переносимо) пероральное питание твердой (с низким содержанием жира) пищей, что сокращает продолжительность госпитализации. Пациенты с тяжелым острым панкреатитом или нефропатией могут плохо переносить пероральное питание.
Чем лечить панкреатит детям?
Лечение панкреатита у взрослых. При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты.
Советы
СОВЕТ №1
При первых признаках панкреатита у ребенка, таких как сильная боль в животе, тошнота или рвота, немедленно обратитесь к врачу. Не пытайтесь самостоятельно ставить диагноз или лечить ребенка без консультации специалиста.
СОВЕТ №2
Обеспечьте ребенку покой и комфорт. Важно, чтобы он находился в спокойной обстановке, так как стресс может усугубить состояние. Убедитесь, что ребенок не ест и не пьет, пока не будет осмотрен врачом.
СОВЕТ №3
Следите за диетой ребенка после выздоровления. Важно избегать жирной, острой и жареной пищи, а также газированных напитков. Составьте сбалансированное меню, включающее легкие и полезные продукты, чтобы поддержать здоровье поджелудочной железы.
СОВЕТ №4
Регулярно проводите медицинские осмотры и следите за состоянием здоровья ребенка. Если у него есть предрасположенность к заболеваниям пищеварительной системы, важно быть внимательными к любым изменениям в его самочувствии и обращаться к врачу при необходимости.