Анатомия стопы
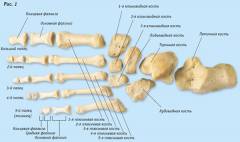
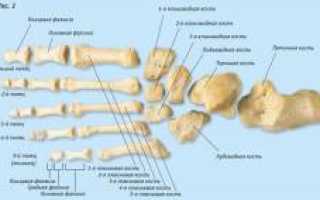
Стопа человека состоит из 24-26 костей, делящихся на три группы: предплюсна, плюсна и фаланги пальцев. В предплюсне находятся таранная, пяточная, ладьевидная, кубовидная и три клиновидные кости. Предплюсна поддерживает вес тела благодаря таранной и пяточной костям, соединённым с костями голени через голеностопный сустав. Связочный аппарат стопы перераспределяет нагрузку с этих костей на остальные.
Плюсна состоит из пяти трубчатых костей и соединяется с проксимальными фалангами пальцев через шарообразные суставы, что обеспечивает широкий диапазон движений. Пальцы ног — наиболее подвижный сегмент стопы. Их гибкость повышает стабильность и защищает от повреждений. Каждый палец, кроме большого, состоит из трёх фаланг, уменьшающихся к краям стопы. Большой палец, аналогичный большому пальцу руки, состоит из двух фаланг.
Прочность и гибкость стопы зависят от работы суставов и связок. Голеностопный сустав укреплён медиальной связкой с внутренней стороны и передней и задней таранно-малоберцовой и пяточно-малоберцовой связками с внешней. Суставы мелких костей стопы и связки формируют своды, выполняющие амортизационную функцию. Различают продольный и поперечный своды. Продольный свод образуется пятью плюсневыми костями и фиксируется подошвенной пяточно-ладьевидной связкой и подошвенным апоневрозом. Поперечный свод формируется клиновидной, кубовидной и основаниями пяти плюсневых костей, фиксируется поперечно-плюсневыми и межкостными связками.
Мышцы стопы обеспечивают движение и участвуют в поддержании сводов. Они делятся на две группы: мышцы тыла и подошвенные. Мышцы тыла отвечают за разгибание, а подошвенные — за сгибание. К важнейшим мышцам тыла относятся короткий разгибатель пальцев, короткий разгибатель большого пальца и межкостные мышцы. Основные подошвенные мышцы включают мышцы, отводящие и приводящие большой палец, квадратную мышцу стопы, короткие и длинные сгибатели пальцев, а также мышцы мизинца.
Кровоснабжение стопы осуществляется двумя артериями. Тыльная артерия стопы, продолжение передней большеберцовой артерии, питает тыл стопы. Подошвенная часть получает кровь от медиальной и латеральной артерий стоп, продолжений задней большеберцовой артерии. Иннервация тыла стопы осуществляется подкожным нервом и ветвями латерального тыльного кожного нерва, а подошвенная поверхность иннервируется медиальными и латеральными подошвенными нервами, продолжениями большеберцового нерва.
Фаланги пальцев ног — трубчатые кости, структура которых схожа с трубчатыми костями других частей тела. В центре каждой кости находится костномозговой канал с красным костным мозгом. Вокруг канала расположен слой губчатого вещества с желтым костным мозгом. Снаружи находится компактное вещество, придающее прочность. Внешний слой — надкостница, важная для роста кости в толщину, под которой расположена сеть кровеносных сосудов, проникающих к костному мозгу. Суставные поверхности покрыты гиалиновым хрящом, выполняющим амортизационную функцию и способствующим росту кости в длину.
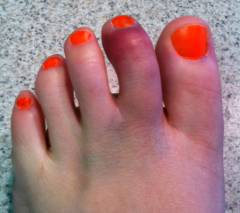
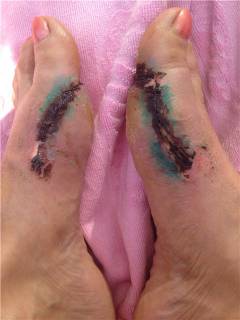
Перелом пальца ноги является распространенной травмой, которую врачи часто наблюдают в своей практике. Основные причины включают травмы при падении, ударе или неправильном движении. Симптомы, как правило, проявляются в виде сильной боли, отека, синяков и затрудненного движения. В зависимости от характера повреждения, выделяют несколько видов переломов: открытые, закрытые и переломы со смещением.
Первая медицинская помощь включает иммобилизацию поврежденной конечности, прикладывание льда для уменьшения отека и обезболивание. Важно обратиться к врачу для диагностики и назначения лечения, которое может включать наложение гипса или, в более сложных случаях, хирургическое вмешательство. Реабилитация играет ключевую роль в восстановлении функции пальца и может включать физиотерапию, упражнения на растяжение и укрепление. Врачи подчеркивают важность соблюдения рекомендаций для предотвращения повторных травм и быстрого возвращения к активной жизни.

Причины перелома пальцев ног
Любые переломы делятся на две категории: травматические, возникающие на здоровой кости, и патологические, возникающие на ослабленных костях (например, при остеопорозе или метастазах). Около 95% переломов — травматические, 5% — патологические. Это соотношение может быть искажено, так как установить связь между травмой и переломом проще, чем доказать патологическую природу перелома.
Существует несколько классификаций переломов, из которых некоторые имеют клиническое значение.
По наличию повреждения кожных покровов:
- открытые переломы;
- закрытые переломы.
Закрытые переломы чаще встречаются из-за подвижности и гибкости пальцев, что облегчает лечение, так как они реже требуют хирургического вмешательства.
По смещению костных отломков:
- со смещением;
- без смещения.
Переломы без смещения проще в лечении, так как не требуют репозиции отломков. Открытые переломы обычно классифицируются как со смещением, так как острые края кости разрывают кожу.
Переломы со смещением делятся на:
- с продольным расхождением отломков;
- с продольным захождением отломков;
- с угловым смещением;
- с боковым смещением;
- с вклинением отломков.
Расхождение отломков пальцевых фаланг встречается редко и связано с повреждением связок. Чаще происходит захождение отломков друг за друга из-за эластичности мышц и тканей.
Угловое смещение наблюдается в основном у детей из-за мягкости надкостницы. Боковое смещение практически не встречается, так как фаланги пальцев не имеют мышц, тянущих кость в разные стороны.
Вклинение отломков встречается в 25-33% случаев. Чаще наблюдается деформация хряща с подсуставными трещинами, что иногда ошибочно классифицируется как закрытый перелом без смещения.
По линии излома переломы без смещения:
- продольные;
- поперечные;
- косые;
- S-образные;
- винтообразные;
- Т-образные и другие.
По механизму травмы различают прямые и непрямые переломы. Прямые возникают в месте приложения силы, непрямые — на расстоянии от него.
По количеству костных отломков:
- безоскольчатые;
- однооскольчатые;
- двухоскольчатые;
- многооскольчатые.
Безоскольчатые переломы возникают при перегрузке кости, одно- и двухоскольчатые — при ударе тупым предметом. Многооскольчатые происходят при травме неровным предметом.
Определение перелома — важный этап экстренной помощи и часть обучения медицинских работников. Умение распознавать перелом может предотвратить осложнения.
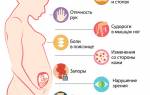
Симптомы перелома пальца ноги аналогичны симптомам переломов других частей тела и делятся на вероятные и достоверные.
Вероятные признаки перелома:
- болезненность в области перелома;
- покраснение;
- отек;
- вынужденное положение пальца;
- локальная гипертермия;
- снижение или отсутствие движений;
- резкая боль при постукивании по концу пальца.
Боль при переломе пальца обычно терпимая, в отличие от переломов других костей. Она обусловлена повреждением надкостницы и развитием отека.
Покраснение и отек возникают из-за выделения биологически активных веществ, вызывающих воспаление и расширение сосудов.
Палец принимает вынужденное положение для уменьшения боли. Часто это положение не совпадает с расслабленным, и пациент может поддерживать палец в неудобном положении.
Постукивание по верхушке пальца — надежный признак перелома. При этом боль ощущается в месте деформации кости, но не над здоровой костью. Проверка этого симптома противопоказана при подозрении на смещение.
Достоверные признаки перелома:
- костной дефект при ощупывании;
- укорочение пальца;
- патологическая подвижность;
- визуальная деформация;
- крепитация отломков.
Определение костного дефекта выполняется осторожно. Укорочение пальца указывает на перелом с продольным захождением.
Патологическая подвижность определяется вместе с визуальной деформацией и крепитацией. Если при давлении один из отломков отклоняется от оси, это положительный симптом.
Использование достоверных признаков не всегда необходимо, так как они могут вызывать сильную боль. Эти признаки могут быть замечены и без намеренного их осуществления.
Перелом пальца ноги может протекать без ярко выраженных симптомов, особенно при небольших трещинах. Пациенты могут игнорировать боль и не обращаться к врачу, что может привести к деформации кости или остеомиелиту.
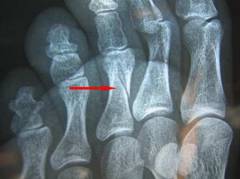
Рентгенография ступни в одной или двух проекциях позволяет с высокой точностью выявить перелом. Она помогает определить локализацию и положение отломков, что важно для выбора лечения.
Более сложные методы визуализации, такие как компьютерная томография, не применяются из-за высокой стоимости и отсутствия необходимости.
Первая помощь при переломе пальца ноги включает обезболивание, дезинфекцию раны и иммобилизацию.
Рекомендуется вызывать скорую помощь, так как бригада имеет средства для обезболивания и иммобилизации. Пострадавший будет под наблюдением во время транспортировки.
При переломе пальца конечность следует расположить так, чтобы палец не соприкасался с предметами. Удобное положение — тыльное сгибание стопы с опорой на пятку.
Обезболивающее средство обязательно при любом переломе. Боль увеличивает воспаление, поэтому ее уменьшение снижает отек. Чем раньше пациент примет обезболивающее, тем менее выраженной будет боль.
Наиболее распространенные обезболивающие средства:
- мелоксикам;
- ибупрофен;
- анальгин;
- нимесил;
- аспирин;
- парацетамол;
- кетанов и другие.
Эти препараты могут быть в таблетках или растворах. Оптимальная доза для здоровых людей — 1-2 стандартные дозы. Пациентам с заболеваниями желудка не рекомендуется превышать одну дозу.
Обезболивающее начинает действовать через 15-20 минут. Оно не всегда полностью устраняет боль, но делает ее менее интенсивной, что важно для предотвращения передозировки.
Иммобилизация требуется только при подозрении на смещение. В других случаях она может вызвать боль. Для защиты пальца можно иммобилизовать голень и стопу или просто приподнять ногу.
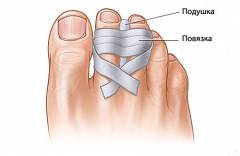
Если иммобилизация необходима, ее выполняют подручными средствами. Перелом большого пальца фиксируется к шине с помощью бинта. Остальные пальцы иммобилируются перематыванием с соседними.
Применение холода оправдано при переломе. Холод временно инактивирует нервные рецепторы и замедляет передачу болевых импульсов. Рекомендуется использовать пакеты с раздробленным льдом, но избегать длительного применения, чтобы не вызвать обморожение.
Лечение перелома пальца ноги схоже с лечением перелома пальца руки. В зависимости от типа перелома применяются разные методы.
Основные подходы к лечению:
- одномоментная закрытая репозиция;
- скелетное вытяжение;
- открытая репозиция.
Одномоментная закрытая репозиция
Применяется при закрытых переломах со смещением. Метод включает обезболивание и плавное вытягивание пальца для возвращения отломков в физиологическое положение. Обезболивание осуществляется местными анестетиками.
После вправления проверяется движение во всех суставах. Если движение невозможно, требуется повторная репозиция. Если движение присутствует, палец иммобилизируется.
Скелетное вытяжение
Применяется, если одномоментная репозиция не удалась. Метод поддерживает дистальный отломок в оттянутом положении, чтобы предотвратить расхождение отломков. Для фиксации используется капроновая нить или специальные булавки.
Открытая репозиция
Это полноценная операция, используемая при открытых переломах и осложнениях. Она позволяет восстановить кость и обеспечить точное сопоставление отломков. Однако это связано с рисками, связанными с анестезией и хирургическими манипуляциями.
Процесс сопоставления отломков с последующей фиксацией называется внутрикостным остеосинтезом. Для фиксации используются спицы, пластины и шурупы. Выбор метода зависит от характера перелома и опыта врача.
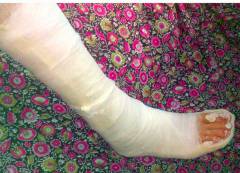
Иммобилизация кости необходима для ускорения регенерации. Она выполняется бинтовыми повязками, смоченными в гипсе, или полимерными материалами, которые легче и удобнее.
Гипсовая повязка накладывается не только на палец, но и на стопу с нижними двумя третями голени для обеспечения неподвижности. Исключения составляют трещины, которые заживают самостоятельно.
Сроки гипсовой иммобилизации зависят от сложности перелома. При трещинах и закрытых переломах без смещения — 2-3 недели, при переломах со смещением — 3-4 недели, при открытых переломах — 5-6 недель.
Осложнения могут замедлить выздоровление. Например, остеомиелит требует хирургического вмешательства и увеличивает сроки восстановления.
Наиболее частые осложнения нелеченного перелома:
- большая костная мозоль;
- ложный сустав;
- анкилоз;
- неправильное сращение;
- остеомиелит;
- гангрена.
Большая костная мозоль
Это разрастание костной ткани в месте перелома. Размеры зависят от качества сопоставления отломков. Неправильное сопоставление приводит к большой мозоли, которая мешает восстановлению и вызывает воспаления.
Ложный сустав
Возникает при нелеченном переломе со смещением. Костные края стираются, и образуются две несоединенные кости, что снижает опорную функцию.
Анкилоз
Развивается при переломах пальцев ног из-за затрагивания нескольких суставов. Воспаление приводит к окостенению суставов, что снижает подвижность.
Неправильное сращение кости
Характерно для переломов со смещением. Неправильная репозиция приводит к образованию большой костной мозоли и патологическому изгибу кости.
Остеомиелит
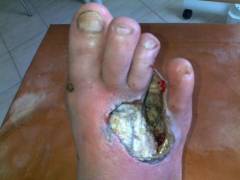
Воспаление костного мозга, возникающее при открытых переломах. Правильная обработка раны снижает риск развития остеомиелита.
Основной признак остеомиелита — сильная боль. Лечение включает разгерметизацию кости и промывание антисептиками.
Гангрена
Отмирание тканей, возникающее из-за сдавления и нарушения кровообращения. У молодых людей может ограничиваться самостоятельно, у пожилых — прогрессирует.
Операция показана при:
- открытом переломе со смещением;
- закрытом многооскольчатом переломе со смещением;
- неправильном сращении;
- остеомиелите.
Восстановительный период зависит от сложности перелома и наличия осложнений. Операции по репозиции при открытых переломах имеют короткий восстановительный период — 3-4 недели.
Гнойные осложнения требуют повторного вскрытия и удаления нежизнеспособных тканей, что удваивает сроки выздоровления. Темпы регенерации снижаются с возрастом.
Физиопроцедуры применяются для ускорения заживления и предотвращения осложнений. Они имеют терапевтический эффект и низкий риск негативного воздействия.
Наиболее часто применяемые физиопроцедуры:
| Вид процедуры | Механизм действия | Длительность лечения |
| УВЧ | Прогревание тканей, улучшение микроциркуляции, снижение чувствительности нервов. | 10-15 процедур, ежедневно, 10-15 минут. |
| Лечебная гимнастика | Предотвращение контрактур здоровых пальцев. | 10-15 процедур, ежедневно или через день, 5-10 минут. |
| Солевые и содовые ванночки | Улучшение местной гемодинамики, миорелаксация. | 10-15 процедур, ежедневно или через день, 10-15 минут. |
| ЛФК | Восстановление объема движений после иммобилизации. | 15-20 процедур, ежедневно, 15-20 минут. |
| Аппликации озокерита | Прогревание тканей, улучшение кровоснабжения. | 15-20 процедур, ежедневно или через день, 10-15 минут. |
| Механотерапия | Восстановление мелкой двигательной активности. | 20-30 процедур, ежедневно, 30-60 минут. |
| Причина перелома пальца ноги | Симптомы | Первая помощь и дальнейшие действия |
|---|---|---|
| Прямая травма (удар, падение тяжелого предмета) | Сильная боль, отек, деформация пальца, изменение цвета кожи (синюшность, бледность), невозможность опереться на ногу, хруст при травме (возможно) | Обеспечить неподвижность пальца (шиной, подручными средствами), приложить холодный компресс, поднять ногу выше уровня сердца, принять обезболивающее (парацетамол, ибупрофен), обратиться к врачу для рентгенографии и дальнейшего лечения (гипс, операция). |
| Непрямая травма (например, резкое сгибание или вращение стопы) | Аналогично прямой травме, но деформация может быть менее выражена. | Аналогично прямой травме. |
| Стрессовый перелом (микротрещины от повторяющихся нагрузок) | Тупая боль, усиливающаяся при нагрузке, отек, возможно, покраснение. Деформация может отсутствовать. | Ограничение нагрузки на ногу, покой, холодные компрессы, обезболивающие. Обращение к врачу для диагностики и лечения (гипс, ортез, физиотерапия). |
| Патологический перелом (из-за заболевания кости) | Боль, отек, возможно, деформация. Может быть предшествующая история заболевания костей (остеопороз, опухоль). | Обращение к врачу для диагностики основного заболевания и лечения перелома. |
Перелом пальца ноги — это распространенная травма, о которой часто говорят в медицинских кругах и среди пациентов. Основные причины включают травмы при падении, ударах или чрезмерной нагрузке на стопу. Симптомы перелома могут варьироваться от сильной боли и отека до синяков и затрудненного движения. Важно различать виды переломов: открытые, закрытые и множественные, так как от этого зависит подход к лечению.
Первая медицинская помощь включает иммобилизацию поврежденной конечности, применение льда для уменьшения отека и обезболивание. После этого необходимо обратиться к врачу для диагностики и назначения лечения. Реабилитация включает физиотерапию и специальные упражнения, направленные на восстановление подвижности и силы. Правильный подход к лечению и восстановлению поможет избежать осложнений и вернуться к активной жизни.

Симптомы перелома пальца ноги
Определение перелома — ключевой этап экстренной медицинской помощи, включенный в учебные программы медицинских учреждений. Умение распознавать переломы и применять соответствующие методы может снизить риск серьезных осложнений из-за неверной первичной помощи.
Симптомы перелома пальца ноги схожи с симптомами переломов в других частях тела. Они делятся на вероятные и достоверные.
Вероятные признаки перелома:
- болезненные ощущения в области травмы;
- покраснение кожи;
- отек мягких тканей;
- вынужденное положение пальца;
- локальная гипертермия;
- ограничение или отсутствие движений пальцем;
- резкая боль при легком постукивании по кончику пальца вдоль его оси.
Боль при переломе пальца может быть значительной, но обычно терпимой. В отличие от переломов других костей, потеря сознания из-за боли встречается редко. Острая боль возникает из-за повреждения надкостницы, а тупая — из-за кровоизлияния, отека и воспаления.
Покраснение, отек и гипертермия возникают из-за выделения биологически активных веществ, таких как гистамин и серотонин, которые вызывают местное воспаление и расширение сосудов, что приводит к нагреванию тканей.
Палец может принимать вынужденное положение для уменьшения боли, часто не совпадающее с естественным. Пациент может фиксировать палец с помощью шины или подручных средств.
Легкое постукивание по верхней части пальца в направлении основания — один из наиболее надежных методов определения перелома. При правильном выполнении удается отличить закрытый перелом от ушиба. При переломе боль локализуется в области деформации кости, в то время как при ушибе этого симптома нет. Однако при подозрении на перелом со смещением проверка этого симптома противопоказана, так как это может усугубить ситуацию.
Достоверные признаки перелома:
- костной дефект при пальпации;
- укорочение сломанного пальца;
- патологическая подвижность кости;
- визуальная деформация кости;
- крепитация костных отломков.
Определение костного дефекта при пальпации должно проводиться осторожно. Легкое нажатие и ведение пальцем вдоль кости позволяют выявить повреждения. Укорочение сломанного пальца обычно указывает на перелом с продольным смещением.
Патологическая подвижность определяется в сочетании с визуальной деформацией и крепитацией. Сначала визуально оценивают форму поврежденной кости, затем аккуратно фиксируют один из отломков и проверяют подвижность. Если при нажатии один из отломков отклоняется от своей оси и слышен звук скрежета, это подтверждает наличие перелома.
Использование достоверных признаков не всегда обязательно, так как они могут вызывать сильную боль у пациента и могут быть замечены при случайных движениях.
Диагностика перелома пальца ноги
Часто перелом пальца ноги протекает без ярко выраженных симптомов, особенно при переломах без смещения или небольших трещинах. Пациенты могут не замечать боль и не осознавать травму, а некоторые избегают обращения к врачу для диагностики. Пренебрежение здоровьем может привести к осложнениям: деформация кости, неправильное сращение, ложный сустав или остеомиелит.
В диагностике перелома пальца ноги важна рентгенография стопы в одной или двух проекциях. Это исследование позволяет с высокой точностью (95-99%) выявить перелом. Рентген в двух проекциях помогает точно определить местоположение перелома и положение костных отломков, что позволяет оценить сложность травмы и выбрать оптимальную тактику лечения.
Более сложные методы визуализации, такие как компьютерная томография, не используются на практике из-за отсутствия острой необходимости и высокой стоимости по сравнению с рентгеном.

Первая помощь при подозрении на перелом пальца
Первая помощь при переломе пальца ноги включает несколько ключевых шагов. Во-первых, нужно обеспечить обезболивание для уменьшения дискомфорта и возможности дальнейшей обработки травмы. Затем следует дезинфицировать рану, если она есть. Завершающим этапом является иммобилизация перелома.
Нужно ли вызывать скорую помощь?
При переломе пальца ноги следует вызывать скорую помощь. Это важно по нескольким причинам. Во-первых, у медиков есть инструменты для обезболивания, обработки и фиксации поврежденной области. Во-вторых, в команде работают специалисты с опытом экстренной помощи. В-третьих, пострадавший будет под контролем медиков во время транспортировки, что снизит риск осложнений.
В каком положении лучше держать ногу?
При переломе пальца на ноге рекомендуется зафиксировать конечность так, чтобы палец не касался окружающих предметов, что поможет избежать боли. Оптимально — тыльное сгибание стопы с акцентом на пятку. В этом положении стопа приподнята, а пальцы не испытывают давления. Также полезно держать ногу в приподнятом состоянии для улучшения кровообращения, снижения отечности и уменьшения болевых ощущений.
Необходимо ли давать обезболивающее средство?
Применение обезболивающих препаратов обязательно при любом виде перелома, включая перелом пальца. Боль не только вызывает дискомфорт, но и усиливает воспалительные процессы, что увеличивает болевые ощущения. Уменьшение боли может снизить отек, вызванный воспалением, и разорвать этот замкнутый круг. Чем быстрее после травмы будет принято обезболивающее, тем менее выраженной окажется болевая реакция. В большинстве домашних аптечек есть средства для облегчения болевого синдрома, однако пострадавшие часто не используют их из-за незнания о возможном эффекте.
Среди популярных обезболивающих средств:
- мелоксикам;
- ибупрофен;
- анальгин;
- нимесил;
- аспирин;
- парацетамол;
- кетанов и другие.
Эти препараты могут быть в таблетках или растворах. Для здоровых людей оптимальная доза при переломе пальца ноги составляет 1-2 стандартные дозы, указанные в инструкции в зависимости от возраста. Людям с заболеваниями желудка не рекомендуется принимать более одной дозы, чтобы не усугубить проблемы.
После приема обезболивающего не стоит ожидать мгновенного облегчения. Терапевтический эффект большинства препаратов проявляется через 15-20 минут и достигает максимума в конце первого или второго часа. Препарат не обязательно полностью устранит боль, она может остаться, но станет менее выраженной. Это предостерегает пациентов от повторного приема медикаментов и риска передозировки, что может привести к осложнениям. Указанные препараты имеют схожий механизм действия, поэтому их совместное применение также может вызвать передозировку.
Нужно ли делать иммобилизацию?
Перелом пальца ноги требует иммобилизации только при подозрении на смещение костных фрагментов. В остальных случаях это может вызвать дискомфорт. Для защиты поврежденного пальца можно зафиксировать голень со стопой, но часто достаточно просто приподнять ногу на кровати или подушке.
Если иммобилизация необходима, ее можно выполнить с подручными материалами. Перелом большого пальца фиксируется к шине с помощью бинта. В качестве шины подойдут два карандаша или пластины, обернутые двумя слоями ткани, расположенные по обе стороны от пальца. Иммобилизация остальных пальцев осуществляется перевязкой поврежденного пальца с одним или двумя соседними. Это обеспечивает достаточную фиксацию для предотвращения дополнительных травм во время транспортировки пострадавшего в медицинское учреждение.
Нужно ли прикладывать холод?
Использование холода эффективно при переломе пальца ноги. Небольшие размеры этой части тела и близость кости к поверхности кожи позволяют быстро достичь обезболивания.
Обезболивающий эффект холода достигается временной блокировкой нервных рецепторов и замедлением передачи болевых сигналов в мозг. Рекомендуется использовать пакеты с дробленым льдом, так как они лучше адаптируются к форме сломанного пальца и обеспечивают плотный контакт. Однако длительное применение холода может вызвать обморожение. Чтобы этого избежать, следует каждые 5-10 минут снимать ледяной пакет на 2-3 минуты, а затем снова прикладывать его.
Лечение перелома пальца ноги
Лечение перелома пальца ноги аналогично терапии перелома пальца руки из-за схожего анатомического строения. Метод лечения зависит от типа перелома и возможных осложнений.
Существуют три основных подхода к лечению перелома пальца ноги:
- закрытая репозиция;
- скелетное вытяжение;
- открытая репозиция.
Закрытая репозиция
Метод применяется при закрытых переломах с смещением. Процедура включает обезболивание и аккуратное вытягивание пальца для возвращения костных отломков в нормальное положение. Обезболивание осуществляется инъекциями прокаина или лидокаина. Перед анестезией проводят тест на чувствительность к препарату.
После вправления важно проверить подвижность всех суставов, чтобы убедиться в правильном совмещении отломков. Если движение отсутствует, может потребоваться повторная репозиция. При нормальной подвижности репозиция считается успешной, и палец фиксируется гипсовой повязкой или другим способом.
Скелетное вытяжение
Метод используется, когда закрытая репозиция неэффективна. Он поддерживает дистальный отломок в вытянутом состоянии, снижая давление на сломанную фалангу. После обезболивания через ноготь или кожу вводится капроновая нить или специальные булавки для фиксации. Концы нити связываются в кольцо, которое оттягивается с помощью проволочного крючка, закрепленного на гипсе.
Положение пальца сохраняется 2-3 недели, ежедневно обрабатываются места прокола спиртовым раствором. По истечении этого времени механизм вытяжения разбирается, нить извлекается, и палец иммобилизируется на 2-3 недели для завершения заживления.
Открытая репозиция
Этот метод представляет собой операцию по соединению частей кости и восстановлению ее формы. Применяется при открытых и многооскольчатых закрытых переломах, а также при осложнениях после других методов. Открытая репозиция позволяет восстановить кость после сложных переломов и обеспечивает высокую точность сопоставления отломков благодаря визуальному контролю. Однако это хирургическое вмешательство связано с рисками анестезии и операции.
Сопоставление и фиксация отломков называется внутрикостным остеосинтезом. Для фиксации используются спицы, пластины, шурупы и металлическая проволока. Выбор метода зависит от характера перелома и опыта травматолога. После операции устанавливается дренаж и накладывается лонгета или гипсовая повязка на 4-8 недель в зависимости от сложности перелома.
Существует также внешний остеосинтез с использованием аппаратов типа Илизарова. Этот аппарат состоит из металлических полудуг или окружностей, объединенных в каркас, через которые проходят металлические стержни для фиксации отломков. Несмотря на преимущества, метод редко применяется при переломах пальцев ног из-за небольших размеров фаланг и неудобства установки аппарата.
Нужно ли накладывать гипс?
В древних медицинских текстах говорится, что для восстановления органа необходим отдых. Кости, как органы, обеспечивают опору для мышц. Отдых для кости означает полное отключение ее функции, то есть прекращение использования в качестве опоры и обездвиживание. Для этого требуется иммобилизация, которая ускоряет и направляет процесс регенерации.
Иммобилизация чаще всего осуществляется с помощью бинтовых повязок, пропитанных гипсом. Повязка принимает форму конечности и застывает, сохраняя ее до полного выздоровления. Также доступны полимерные материалы для иммобилизации переломов. Их преимущества — меньший вес, устойчивость к влаге и низкая теплопроводность, что делает их удобными в повседневной жизни. Полимерные повязки не теряют форму при намокании, в отличие от гипса. В холодное время года гипс может остывать и вызывать дискомфорт, тогда как полимеры сохраняют тепло. Однако стоимость полимеров часто не покрывается страховкой, и их сложно найти в больницах, что заставляет пациентов приобретать их по высоким ценам в частных клиниках.
При переломе пальца ноги гипсовая повязка накладывается не только на палец, но и на стопу, включая нижние две трети голени. Такая обширная иммобилизация может показаться излишней, но для неподвижности пальца необходима стабильность всей стопы, что достигается с помощью гипсовой повязки типа «сапожок».
Гипсовая иммобилизация может не применяться в некоторых случаях, например, при костных трещинах, которые заживают самостоятельно, или в первые дни после операции на ноге с сопутствующим переломом пальца. В таких ситуациях требуется контроль за процессом заживления. Как только признаки заживления становятся очевидными, на ногу накладывается гипс. При множественных травмах гипсовую иммобилизацию могут заменить аппараты внешней фиксации для костных отломков.
Как долго необходим гипс?
Сроки гипсовой иммобилизации зависят от тяжести перелома и возможных осложнений. Для трещин и закрытых переломов без смещения иммобилизация требуется на 2-3 недели, полное восстановление происходит на 3-4 неделе. При переломах со смещением или многооскольчатых переломах гипс носится 3-4 недели, восстановление трудоспособности ожидается на 6-8 неделе. Открытые переломы или переломы, требующие открытой репозиции, требуют гипсовой иммобилизации на 5-6 недель, восстановление трудоспособности может произойти к 9-10 неделе.
Осложнения могут затянуть сроки выздоровления. Например, остеомиелит требует хирургического вмешательства, после которого восстановление может занять дополнительно 3-4 недели. Неправильное сращение кости с сдавлением нервов или сосудов может потребовать повторного вмешательства, что удваивает сроки восстановления и гипсовой иммобилизации.
Осложнения отсутствия лечения перелома пальца ноги
Многие люди, получившие травму пальца ноги, не обращаются за медицинской помощью, считая ее незначительной, и теряют время в надежде на естественное заживление. Восстановление может пройти без осложнений, но иногда неправильное лечение приводит к большему дискомфорту, чем сама травма.
Наиболее распространенные осложнения нелеченого перелома пальца ноги:
- значительное образование костной мозоли;
- ложный сустав;
- анкилоз;
- неправильное сращение;
- остеомиелит;
- гангрена.
Значительное образование костной мозоли
Костная мозоль — это разрастание костной ткани в области перелома. Ее размер зависит от правильности сопоставления отломков. При точном сопоставлении образуется небольшая мозоль, а при неправильном — она увеличивается, компенсируя недостаток прочности. Большая костная мозоль затрудняет восстановление и может вызывать постоянные воспаления и боли при изменении атмосферного давления.
Ложный сустав
Это осложнение возникает при переломах с смещением, если не было должного лечения. Если перелом не вправляется, костные каналы закрываются, а края отломков стираются. В итоге образуются две отдельные кости, не соединенные между собой, что снижает опорную функцию и увеличивает подвижность пальца. Кости ложного сустава не имеют хряща, что приводит к хроническому воспалению.
Анкилоз
Это осложнение часто возникает при переломах пальцев ног из-за их небольшой длины и наличия нескольких суставов. При травме может затрагиваться несколько костей и суставов, что вызывает воспаление. В результате суставы затвердевают и окостеневают, образуя одну сплошную кость. С уменьшением количества функционирующих суставов снижается подвижность конечности. Эффективного лечения анкилоза не существует, и пациенты могут оставаться с этой патологией на всю жизнь.
Неправильное сращение кости
Это осложнение возникает при отсутствии должного лечения переломов со смещением. Неправильная репозиция или отсутствие таковой приводит к неправильному заживлению, образованию большой костной мозоли и патологическому изгибу кости. Лечение включает разрушение костной мозоли и повторное соединение отломков, но восстановленная кость будет более уязвима.
Остеомиелит
Остеомиелит — это воспаление костного мозга, которое может быть первичным (гематогенным) или вторичным (травматическим). Вторичный остеомиелит чаще развивается при открытых переломах. Правильное лечение открытого перелома включает тщательную обработку раны, что снижает риск остеомиелита. Основной признак — сильная боль в кости. Антибиотики часто неэффективны, и единственным методом лечения является разгерметизация кости для промывания антисептиками. Полное заживление может занять 2-3 недели, но остеомиелит склонен к рецидивам.
Гангрена
Гангрена — это отмирание тканей, возникающее из-за сжатия и кислородного голодания. У молодых людей без лечения она может ограничиваться самостоятельно, но при попадании бактерий начинается нагноение. У пожилых людей и пациентов с сосудистыми заболеваниями гангрена прогрессирует, и каждый день без хирургического вмешательства увеличивает объем отмерших тканей.
Когда нужна операция?
Операция при переломе пальца ноги необходима в следующих случаях:
- открытый перелом с смещением;
- закрытый многооскольчатый перелом с смещением;
- открытый многооскольчатый перелом с смещением;
- неправильное сращение костей;
- остеомиелит.
Какова длительность восстановительного периода после операции?
Время восстановления после операции зависит от нескольких факторов: сложности перелома, возраста пациента, наличия сопутствующих заболеваний и риска гнойных осложнений.
Операции по восстановлению костных фрагментов при открытых переломах со смещением считаются простыми, что обеспечивает короткий период реабилитации — 3-4 недели. При многооскольчатых переломах срок восстановления обычно увеличивается на две недели.
Гнойные осложнения требуют повторного вмешательства для вскрытия и удаления некротических тканей, что удваивает время выздоровления. Наиболее быстрые процессы костной регенерации наблюдаются у детей и подростков. С возрастом, начиная с 40 лет, скорость регенерации снижается и продолжает уменьшаться до глубокой старости.
Какие физиопроцедуры показаны после перелома?
Физиотерапевтические процедуры ускоряют заживление переломов и снижают риск осложнений. Эти методы эффективны и имеют минимальные негативные последствия.
Наиболее распространенные физиотерапевтические процедуры при переломе пальца ноги
| Тип процедуры | Механизм действия | Продолжительность курса |
| УВЧ (ультравысокочастотная и ультракоротковолновая терапия) | Прогревание тканей для стимуляции обменных процессов, улучшения микроциркуляции и расслабления мускулатуры. | 10 – 15 сеансов. Каждый день. Длительность сеанса 10 – 15 минут. Слабое излучение противовоспалительно, среднее активирует обменные процессы и ускоряет формирование костной мозоли. |
| Лечебная гимнастика | Упражнения для здоровых пальцев предотвращают контрактуры при длительной иммобилизации. | 10 – 15 сеансов. Каждый день или через день. Длительность сеанса 5 – 10 минут. Рекомендуется сочетание с солевыми и содовыми ванночками. |
| Теплые солевые и содовые ванночки | Снижение чувствительности нервов, миорелаксация, улучшение кровообращения и ускорение реорганизации костной мозоли. | С момента снятия гипса. 10 – 15 сеансов. Каждый день или через день. Длительность сеанса 10 – 15 минут. Температура воды 35 – 39 градусов. Раствор соли и соды 5% – 25%. |
| ЛФК (лечебная физкультура) | Восстановление объема движений в коленном, голеностопном и других суставах после иммобилизации. | Назначается после снятия гипса. 15 – 20 сеансов. Каждый день. Длительность сеанса 15 – 20 минут. |
| Аппликации озокерита или горячей соли | Местное прогревание тканей улучшает кровоснабжение и ускоряет восстановление. Раздражение нервных рецепторов положительно влияет на различные системы организма. | 15 – 20 сеансов. Каждый день или через день. Длительность сеанса 10 – 15 минут. Температура соли или озокерита должна быть безопасной, чтобы избежать ожогов. |
| Механотерапия | Перебирание мелких предметов пальцами ног восстанавливает мелкую моторику, особенно полезно при повреждении нервов. | Применяется после снятия гипса. 20 – 30 сеансов. Каждый день. Длительность сеанса 30 – 60 минут. |
Вопрос-ответ
Какая первая помощь нужна при переломе пальца на ноге?
Первая помощь при переломе пальца. В первую очередь следует вызвать неотложную скорую помощь. До приезда медиков все усилия пострадавшего должны быть направлены на остановку кровотечения (при открытом переломе), фиксацию конечности и обезболивание места повреждения.
Как определить, сломан ли палец на ноге, или ушиб?
При переломе палец может принять неестественное положение, совсем не двигаться, быть горячим на ощупь. После ушиба в первые часы палец тоже может практически не двигаться, но как только интенсивность болевого синдрома будет уменьшаться, то движения будут постепенно восстанавливаться.
Сколько дней заживает перелом пальца на ноге?
Восстановление после перелома пальца ноги. В среднем на заживление перелома большого пальца ноги требуется около 5-7 недель, а для других пальцев – 4-6 недель.
Советы
СОВЕТ №1
Если вы подозреваете перелом пальца ноги, немедленно обратитесь к врачу для диагностики. Самостоятельная диагностика может привести к неправильному лечению и ухудшению состояния.
СОВЕТ №2
При первой помощи используйте лед для уменьшения отека и боли. Оберните лед в ткань и прикладывайте к поврежденному месту на 15-20 минут с перерывами.
СОВЕТ №3
После получения медицинской помощи следуйте рекомендациям врача по реабилитации. Это может включать упражнения для восстановления подвижности и укрепления мышц, чтобы избежать повторных травм.
СОВЕТ №4
Обратите внимание на подходящую обувь. Ношение удобной и поддерживающей обуви поможет предотвратить травмы и снизит риск повторного перелома.