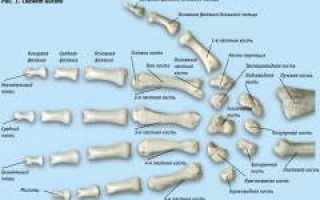
Анатомия кисти
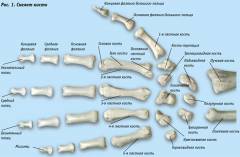
Кисть человека — сложное образование с точки зрения эволюции. Она состоит из 30-32 костей различной формы и функционирует благодаря множеству сухожилий и мышц, расположенных в несколько слоев. Эта структура позволяет выполнять движения вокруг всех трех осей.
Пальцы, будучи частью кисти, значительно увеличивают ее функциональные возможности. Хотя костный скелет пальцев позволяет осуществлять движения лишь в одной плоскости с радиусом до 180 градусов, их соединение с кистью обеспечивает возможность приводящих и отводящих движений. Такая организация кисти расширяет диапазон движений и повышает их точность.
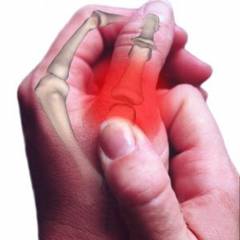
Перелом пальца руки является распространенной травмой, часто возникающей в результате падений, ударов или чрезмерного напряжения. Врачи отмечают, что симптомы могут варьироваться от сильной боли и отека до деформации пальца. Важно различать виды переломов: закрытые, открытые и со смещением, так как это влияет на подход к лечению. Первая медицинская помощь включает иммобилизацию поврежденной конечности и применение холодного компресса для уменьшения отека. Врач может рекомендовать рентген для точной диагностики. Реабилитация после перелома включает физиотерапию и упражнения для восстановления подвижности и силы, что помогает избежать долгосрочных последствий и возвращает пациента к привычной активности.

Кости и суставы кисти
Топографически границы кисти определяются линией, соединяющей шиловидные отростки локтевой и лучевой костей. Эта линия проходит через дальнюю часть предплечья, где на тыльной поверхности виден небольшой костный бугорок.
Кисть делится на три отдела:
- запястье;
- пясть;
- пальцы кисти.
Запястье
Запястье состоит из восьми костей, расположенных в два ряда. Проксимальный (ближний) ряд включает четыре кости, формирующие полукруг для соединения с костями предплечья: ладьевидная, полулунная, трехгранная и гороховидная. Второй ряд также состоит из четырех костей, соединяющихся с костями первого ряда и пястными костями: кость-трапеция, трапециевидная, головчатая и крючковидная. Иногда при рентгенографии обнаруживают дополнительную девятую кость — центральную.
Пясть
Пясть состоит из пяти трубчатых костей, слегка изогнутых с выпуклостью наружу. Каждая кость имеет продолговатое тело (диафиз) и два конца (эпифиза). Проксимальные эпифизы толще дистальных и формируют суставные ямки для соединения с дистальным рядом костей запястья. Дистальные эпифизы тоньше и образуют суставные головки для соединения с проксимальными фалангами пальцев. По бокам проксимальных и дистальных эпифизов расположены суставные поверхности для соединения пястных костей.
Пальцы кисти
Все пальцы, кроме большого, состоят из трех фаланг: проксимальной, средней и дистальной. Большой палец не имеет средней фаланги. Каждая фаланга — небольшая трубчатая кость с телом и двумя концами. В отличие от костей пясти, фаланги имеют лишь один истинный эпифиз — проксимальный, тогда как дистальный конец не образует эпифиза. Проксимальный эпифиз фаланг вогнут и соединяется с головками пястных костей. Эпифизы средней и дистальной фаланг имеют две суставные ямки, разделенные гребешком. Дистальные концы всех фаланг сплющены и формируют суставные головки блоковидной формы для соединения с проксимальными эпифизами фаланг. Такая форма сустава ограничивает боковые движения и позволяет выполнять только сгибание и разгибание. Дистальная фаланга сужается и заканчивается бугристостью для прикрепления сухожилий.
На поперечном сечении фаланга представляет собой продолговатую кость с центральным каналом, содержащим костный мозг. Вокруг канала находится тонкий слой губчатого вещества, окруженный плотным компактным веществом для прочности. Диафиз покрыт надкостницей, богатой кровеносными сосудами и нервами, отвечающей за рост кости в ширину. Концы костей покрыты гиалиновым хрящом, который снижает трение и выполняет амортизационную функцию. Полоска костной ткани между эпифизами и диафизом называется метафиз, соответствующая зоне роста, отвечающей за удлинение кости.
| Причина | Симптом | Действие |
|---|---|---|
| Прямой удар | Сильная боль, отек, деформация пальца, изменение цвета кожи (синюшность, бледность), кровотечение, ограничение подвижности | Обездвижить палец шиной или подручными средствами (например, палочкой и бинтом), приложить холодный компресс, доставить пострадавшего к врачу. |
| Непрямой удар (например, падение на руку) | Сильная боль, отек, возможно, деформация, ограничение подвижности, гематома | Обездвижить палец, приложить холод, обратиться к врачу. |
| Сдавливание | Сильная боль, отек, возможна деформация, онемение, нарушение кровообращения | Освободить палец от сдавливания, приложить холод, обратиться к врачу. |
| Перелом по типу «зеленая ветвь» (неполный перелом) | Боль, отек, незначительная деформация, ограничение подвижности | Обездвижить палец, приложить холод, обратиться к врачу. |
| Перелом со смещением | Сильная боль, выраженный отек, деформация пальца, резкое ограничение подвижности, возможно, открытая рана | Обездвижить палец, приложить холод, не пытаться вправить самостоятельно, срочно обратиться к врачу. |
| Открытый перелом | Сильная боль, отек, деформация, открытая рана, возможно, выступающие костные фрагменты | Обработать рану антисептиком (если есть возможность), наложить стерильную повязку, обездвижить палец, срочно обратиться к врачу. |
Связочный аппарат, мышцы и их иннервация
В кисти имеется не менее 20 связок, но рассмотрим только те, что связаны с функционированием пальцев.
Среди связок пальцев выделяются коллатеральные. Один конец этих связок прикрепляется к боковым поверхностям головок пястных костей, другой — к боковым сторонам проксимальных фаланг. Межфаланговые и пястно-фаланговые суставы также имеют коллатеральные связки, прикрепляющиеся по бокам суставных поверхностей фаланг. Основная задача этих связок — укрепление суставной капсулы и обеспечение движений в пределах физиологической нормы, предотвращая вывихи при патологическом сгибании пальца вбок.
Мышечный аппарат кисти отвечает за движения пальцев и делится на мышцы ладонной и тыльной поверхности. Мышцы ладонной поверхности подразделяются на три группы: мышцы возвышения большого пальца, мышцы возвышения мизинца и среднюю группу мышц. Описание формы и мест прикрепления мышц опущено, так как эту информацию можно найти в анатомическом атласе. Основное внимание уделяется функциям каждой мышцы, поскольку отсутствие определенных движений при переломах может указывать на повреждение конкретного нерва. Перечислены только те мышцы, которые участвуют в движениях пальцев.
Мышцы возвышения большого пальца:
- короткая мышца, отводящая большой палец;
- мышца, противопоставляющая большой палец;
- короткий сгибатель большого пальца;
- мышца, приводящая большой палец.
Короткая мышца, отводящая большой палец
Отвечает за отведение и небольшое противопоставление большого пальца, а также частично сгибает его. Иннервация — срединный нерв.
Мышца, противопоставляющая большой палец
Перемещает большой палец к мизинцу. Иннервация — срединный нерв.
Короткий сгибатель большого пальца
Сгибает проксимальную фалангу большого пальца. Иннервация — частично срединный и локтевой нервы.
Мышца, приводящая большой палец
Приводит большой палец к проксимальной фаланге указательного пальца и частично сгибает его. Иннервация — локтевой нерв.
Мышцы возвышения мизинца:
- мышца, отводящая мизинец;
- короткий сгибатель мизинца;
- мышца, противопоставляющая мизинец.
Мышца, отводящая мизинец
Отвечает за движение мизинца в локтевую сторону и сгибание его проксимальной фаланги. Иннервация — локтевой нерв.
Короткий сгибатель мизинца
Сгибает мизинец и частично участвует в его приведении. Иннервация — локтевой нерв.
Мышца, противопоставляющая мизинец
Перемещает мизинец к большому пальцу. Иннервация — локтевой нерв.
Мышцы средней группы ладони:
- червеобразные мышцы;
- ладонные межкостные мышцы.
Червеобразные мышцы
Четыре веретенообразные мышцы сгибают проксимальные фаланги всех пальцев, кроме большого, и разгибают их средние и дистальные фаланги. Иннервация: две — локтевой нерв, две — срединный нерв.
Ладонные межкостные мышцы
Сгибают проксимальные фаланги четырех пальцев, кроме большого, и приводят их к центральной линии. Иннервация — локтевой нерв.
На тыльной стороне кисти расположены тыльные межкостные мышцы (четыре). Две крайние локтевые мышцы отводят средний и безымянный пальцы к мизинцу, а две со стороны лучевой кости — указательный и средний пальцы к большому пальцу. Все четыре мышцы также сгибают проксимальные фаланги всех пальцев, кроме большого, и разгибают их средние и дистальные фаланги.
Перелом пальца руки — это распространенная травма, о которой говорят многие. Основные причины включают падения, спортивные травмы и аварии. Симптомы перелома могут варьироваться от сильной боли и отека до деформации пальца. Важно различать виды переломов: открытые, закрытые, со смещением и без. Первая медицинская помощь заключается в immobilизации поврежденной конечности и приложении льда для уменьшения отека. Обязательно следует обратиться к врачу для диагностики и назначения лечения. Реабилитация включает физиотерапию и упражнения для восстановления подвижности и силы. Правильный подход к лечению и восстановлению поможет избежать долгосрочных последствий и вернуться к привычной активности.

Причины переломов пальцев
Наиболее распространенной причиной перелома пальцев является травма, чаще всего с прямым механизмом повреждения. Непрямой механизм встречается редко, когда сила воздействует на разные концы фаланги, вызывая перелом посередине кости. Переломы пальцев происходят в быту или на производстве, а во время военных действий их частота остается стабильной. Патологические переломы, вызванные метастазами опухолей, встречаются крайне редко.
Переломы пальцев делятся на открытые и закрытые. Закрытый перелом характеризуется целостностью кожи, а открытый — повреждением кожи острыми осколками кости. Фаланги, будучи трубчатыми костями, редко образуют острые концы при переломе, что связано с их небольшими размерами и прочностью кожи. Открытые переломы повышают риск осложнений, таких как остеомиелит — воспаление костного мозга.
Закрытые и открытые переломы фаланг подразделяются на переломы со смещением и без него. Переломы со смещением делятся на переломы с расхождением и захождением краев костных отломков.
По количеству костных отломков выделяют:
- безоскольчатые;
- однооскольчатые;
- двухоскольчатые;
- многооскольчатые (раздробленные).
По линии излома различают:
- продольный;
- поперечный;
- косой;
- S-образный;
- винтовой;
- Т-образный и другие.
Поднадкостничный перелом фаланги пальца — отдельный тип, встречающийся преимущественно у детей. Он относится к закрытым переломам. Мягкая надкостница передает силу удара на компактную ткань, вызывая трещину, при этом надкостница остается целой. Такие переломы сложнее диагностировать, но легче лечить, так как они быстрее срастаются и не требуют репозиции отломков.
Симптоматика перелома пальца схожа с переломами других частей тела и делится на вероятные и достоверные признаки.
Вероятные признаки:
- локальный отек;
- болезненность;
- щадящее положение пальца;
- покраснение;
- повышенная температура кожи;
- невозможность двигать пальцем;
- болезненность при нажатии на верхушку.
Достоверные признаки:
- нарушение непрерывности кости;
- визуальные изменения формы кости;
- патологическая подвижность;
- костная крепитация при смещении отломков;
- укорочение сломанного пальца.
Часто нет необходимости выявлять достоверные признаки, если присутствуют косвенные. Проверка таких симптомов может быть болезненной и привести к ухудшению состояния. Осложнения включают повреждение сосудов, сухожилий и нервов, требующие хирургического вмешательства.
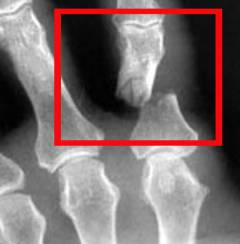
Диагностика основана на клинических признаках и подтверждается рентгенографией кисти или пальца в двух проекциях, что позволяет уточнить локализацию и характер перелома. Хотя компьютерная томография теоретически возможна, на практике используется редко из-за высокой стоимости и достаточности рентгена.
Рентгенографию следует повторить после снятия гипса для контроля сращения кости и положения фиксационных устройств.
Первая помощь при переломе пальца включает облегчение боли, иммобилизацию и предотвращение осложнений. Многие считают, что перелом не требует вызова скорой помощи, что неверно. Боль может быть сильной, вызывая шок и воспаление, что требует обезболивания.
Скорая помощь может очистить и продезинфицировать рану, наложить иммобилизирующие устройства и остановить кровотечение, если повреждены сосуды. Неподвижность сломанного пальца должна быть обеспечена в расслабленном состоянии. Полезно поддержать конечность с помощью косыночной повязки или шины.
Холод помогает снизить боль и воспаление, замедляя активность болевых рецепторов. Лед следует накладывать на 5–10 минут, затем снимать на 2–3 минуты, чтобы избежать отморожения.
Лечение перелома пальца зависит от его сложности и наличия осложнений.
Традиционные методы лечения:
- одномоментная закрытая репозиция;
- методы скелетного вытяжения;
- открытая репозиция.
Одномоментная закрытая репозиция применяется при простых закрытых переломах со смещением. Процедура включает анестезию, тракцию пальца и медленное сгибание суставов для возвращения кости в исходное положение. Иммобилизация осуществляется гипсовой лонгетой.
При многооскольчатых переломах может потребоваться более сложная репозиция с вытяжением. Открытая репозиция применяется в сложных случаях и требует хирургического вмешательства.
Правильное лечение переломов пальцев подразумевает наложение гипса, который обеспечивает надежную иммобилизацию. Гипс накладывается от предплечья до основания пальцев, с правильным положением кисти для предотвращения смещения.
Сроки гипсовой иммобилизации зависят от сложности перелома: 2–3 недели для простых закрытых, 3–4 недели для сложных, до 6 недель для открытых многооскольчатых.
Небрежное лечение может привести к осложнениям, таким как:
- образование большой костной мозоли;
- формирование ложного сустава;
- контрактуры;
- анкилоз;
- неправильное сращение кости;
- остеомиелит.
Образование большой костной мозоли
При неправильном смещении отломков может образоваться гигантская костная мозоль, ограничивающая движения пальца.
Формирование ложного сустава
Ложный сустав возникает при недостаточной иммобилизации, что приводит к движению отломков и образованию просвета между ними. Лечение требует хирургического вмешательства.
Формирование контрактуры
Контрактура возникает из-за неправильной позиции кисти во время иммобилизации, что приводит к укорочению сухожилий. Лечение длительное и болезненное.
Формирование анкилоза
Анкилоз — это сращение суставных поверхностей, возникающее при неправильном лечении перелома, что может привести к инвалидности.
Неправильное сращение кости
При отсутствии репозиции или слабой иммобилизации может произойти смещение отломков, что приводит к неправильному сращению и образованию костной мозоли.
Остеомиелит
Воспаление костного мозга может развиться после открытого перелома из-за недостаточной обработки раны. Лечение остеомиелита хирургическое и может потребовать многократных операций.
Скорость восстановления зависит от метода лечения, возраста пациента и наличия сопутствующих заболеваний. Остеосинтез может быть одноэтапным или двухэтапным, с различными сроками восстановления.
Физиопроцедуры ускоряют лечение, оказывая обезболивающее и противовоспалительное действие.
Физиопроцедуры при переломе пальца:
| Вид процедуры | Механизм действия | Длительность лечения |
| УВЧ | Глубокий нагрев, улучшение кровоснабжения, противовоспалительный эффект. | С 3 дня после репозиции, 10–15 процедур по 10–15 минут. |
| Лечебная гимнастика | Профилактика контрактур, улучшение микроциркуляции. | С 3 дня после репозиции, 10–20 процедур по 5–10 минут. |
| Теплые ванночки | Обезболивание, противовоспалительное действие. | С дня снятия гипса, 12–15 процедур по 10–15 минут. |
| ЛФК | Разработка суставов, растяжение капсулы. | С дня снятия гипса, 15–20 процедур по 15–20 минут. |
| Аппликации озокерита | Прогревание тканей, сосудорасширяющее действие. | На 3–5 день после снятия гипса, 8–10 процедур по 10–15 минут. |
| Механотерапия | Восстановление двигательной активности. | После снятия гипса, 15–30 процедур по 15–20 минут. |

Симптомы перелома пальца
Симптомы перелома пальца схожи с признаками переломов в других частях тела и делятся на вероятные и достоверные.
Вероятные признаки перелома:
- отек в области травмы;
- боль в месте повреждения;
- вынужденное положение пальца;
- покраснение кожи вокруг травмы;
- повышение температуры кожи в области перелома;
- невозможность движения пальцем;
- боль при нажатии на кончик пальца.
Достоверные признаки перелома:
- пальпируемое нарушение целостности кости (трещина);
- видимые изменения формы кости;
- патологическая подвижность кости;
- хруст костей (крепитация) при попытке сместить отломки;
- визуальное укорочение поврежденного пальца по сравнению со здоровым.
Часто нет необходимости выявлять достоверные признаки, если все косвенные симптомы налицо. Проверка патологической подвижности и костной крепитации может быть болезненной. Если эти симптомы исследует человек без медицинского образования, это может ухудшить состояние перелома или вызвать осложнения. Наиболее распространенные осложнения включают повреждение сосудов с образованием гематом, повреждение сухожильного влагалища, что может привести к тендовагиниту, или разрыв нерва. Эти осложнения требуют хирургического вмешательства и не поддаются самостоятельному лечению.
Диагностика перелома пальца
Диагностика перелома пальца основывается на клинических признаках. Для подтверждения диагноза проводят рентгенографию кисти или конкретного пальца в прямой и боковой проекциях. Этот метод позволяет выявить перелом, уточнить его локализацию, форму и степень тяжести, что важно для выбора метода лечения.
Хотя возможны более современные методы, такие как компьютерная томография, на практике они используются редко. Причины — высокая стоимость и то, что рентгенография в двух проекциях обычно предоставляет достаточную информацию для понимания характера перелома и выбора лечения.
Рентгенографию пальца следует повторить после снятия гипса для контроля качества сращения кости и правильности расположения фиксационных устройств.
Первая помощь при подозрении на перелом пальца
Предоставление первой помощи — это начальный этап лечения пациента с любой болезнью. Эффективность действий по облегчению состояния пострадавшего влияет на успешность лечения. Перелом пальца не исключение, поэтому первая помощь должна сосредоточиться на трех ключевых задачах: снятие боли, иммобилизация руки и предотвращение осложнений.
Нужно ли вызывать скорую помощь?
Многие считают, что перелом пальца не требует вызова скорой помощи или обращения к врачу. Это ошибочное мнение. Существует несколько причин, по которым стоит вызвать бригаду.
Боль при переломе может варьироваться от незначительной до интенсивной, сравнимой с зубной болью. Она может вызвать шоковое состояние с резким снижением артериального давления, иногда до критических значений. Боль также способствует выделению биологически активных веществ, поддерживающих воспаление и усиливающих болевые ощущения, создавая замкнутый круг.
Скорая помощь располагает различными обезболивающими препаратами, от слабых до мощных. Уменьшение боли снижает активность воспалительного процесса и облегчает страдания пациента.
Перелом пальца часто сопровождается деформацией и может быть связан с глубокими царапинами и ссадинами. В таких случаях медики могут очистить и продезинфицировать рану, а также наложить средства для иммобилизации поврежденной области.
Хотя это и редкость, осколки сломанных фаланг могут повредить артерию или вену, что приводит к значительному кровотечению, которое не всегда удается остановить простым давлением на рану. Сотрудники скорой помощи обучены останавливать кровотечения с помощью жгута в местах, где крупные сосуды расположены близко к кости.
В каком положении лучше держать руку?
При переломе пальца нет строгих рекомендаций по его положению. Главное — зафиксировать палец в расслабленном состоянии. Если он остается в неизменном положении, уровень боли обычно остается средним и более терпимым.
Полезно поддерживать руку с помощью косыночной повязки или самодельной шины. Это уменьшит подвижность и снизит риск случайного контакта с предметами. Рекомендуется прижать плечо и предплечье к телу с помощью повязок, таких как Вельпо или Дезо. Это дополнительно стабилизирует руку и защищает поврежденный палец.
Необходимо ли давать обезболивающее средство?
Боль вызывает воспаление в поврежденных тканях, а воспаление усиливает боль, создавая замкнутый круг. Чтобы разорвать его и снизить воспаление, пострадавшему следует как можно скорее принять обезболивающее или противовоспалительное средство после травмы.
Популярные противовоспалительные и обезболивающие препараты для домашнего использования:
- кетанов;
- анальгин;
- парацетамол;
- ибупрофен;
- аспирин;
- мелоксикам;
- нимесил и другие.
Важно помнить, что одновременный или частый прием нескольких препаратов может быть опасен. Эти средства имеют схожие механизмы действия и могут усиливать эффект друг друга, что приводит к передозировке и побочным эффектам. Рекомендуемая доза для здорового человека при переломе пальца — 1-2 таблетки любого из указанных препаратов или их аналогов. Для людей с язвенной болезнью, гастроэзофагеальным рефлюксом или язвами двенадцатиперстной кишки максимальная разовая доза не должна превышать 1 таблетки. Эффект от приема препарата внутрь проявляется не ранее чем через 15 минут. Чем сильнее боль, тем дольше может задерживаться обезболивание и тем менее выраженным будет его эффект. Это важно учитывать пациентам, ожидающим мгновенного облегчения и принимающим дополнительные таблетки до появления результата.
Нужно ли делать иммобилизацию?
В данном контексте иммобилизация означает временное ограничение подвижности поврежденного участка для уменьшения боли и предотвращения осложнений. Этот вид иммобилизации называется транспортной, так как во время перевозки в медицинское учреждение существует риск повторного повреждения сломанных фаланг.
Нет строгого правила относительно положения, в котором следует фиксировать сломанный палец. Главное — зафиксировать его так, чтобы пациент испытывал наименьшую боль при расслабленных мышцах руки. Чтобы снизить вероятность случайного повреждения, рекомендуется иммобилизовать всю руку и прижать ее к телу.
При простом закрытом переломе иммобилизация непосредственно на палец не требуется. Однако при сложных многооскольчатых переломах может понадобиться фиксация. Иммобилизация может быть выполнена двумя способами.
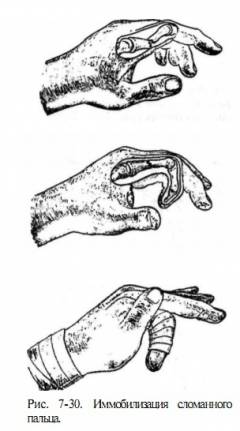
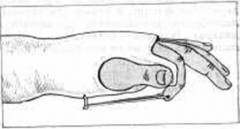
Первый метод — использование узкой длинной шины, изготовленной из палки средней толщины или проволоки длиной 30-40 см. Один конец шины фиксируется на сломанном пальце, выступая на 2-4 см за его кончик. Второй конец располагается на ладонной поверхности кисти и предплечья и также фиксируется. Затем бинтом аккуратно обматывают руку вместе с шиной, начиная от локтевого края и постепенно продвигаясь до полного закрытия кисти и пальца.
Второй способ проще, но менее эффективен. Он заключается в привязывании сломанного пальца к соседним пальцам. Этот метод подходит для закрытых переломов без смещения костных отломков.
Нужно ли прикладывать холод?
Холод стал первым средством для снятия боли и уменьшения воспаления. Его действие основано на понижении температуры тканей и болевых рецепторов. Эти рецепторы реагируют на раздражения в диапазоне температур от 4 до 55 градусов. При снижении температуры до менее 4 градусов их активность замедляется, а при дальнейшем охлаждении может полностью прекратиться.
Механизм действия холода отличается от традиционных обезболивающих и противовоспалительных препаратов, что позволяет безопасно сочетать его с медикаментозным лечением. Наиболее удобным вариантом является лед. Рекомендуется использовать дробленый лед в водонепроницаемом пакете или грелке. Измельченный лед лучше адаптируется к форме тела, увеличивая площадь контакта с кожей и способствуя более быстрому обезболиванию в области перелома.
Важно помнить, что длительное воздействие очень низких температур на живые ткани может вызвать отморожение. Чтобы избежать этого, следует каждые 5–10 минут снимать пакет со льдом на 2–3 минуты.
Лечение перелома пальца руки
Лечение перелома пальца зависит от тяжести травмы и осложнений.
Основные методы лечения:
- закрытая репозиция;
- скелетное вытяжение;
- открытая репозиция.
Одномоментная закрытая репозиция
Одномоментная закрытая репозиция костных фрагментов применяется при простых закрытых переломах с смещением, обычно направленным в ладонную сторону. Процесс репозиции включает несколько этапов. Сначала проверяется переносимость местного анестетика, чаще всего прокаина или лидокаина. При отсутствии аллергии препарат вводится в ткани вокруг перелома.
После достижения нужного уровня обезболивания выполняется тракция пальца вдоль его оси. Затем медленно сгибаются все суставы пальца до угла около 120 градусов. Далее на место перелома оказывается давление до восстановления кости в исходное положение, после чего она фиксируется. Иммобилизация осуществляется с помощью гипсовой лонгеты, охватывающей верхнюю треть предплечья и доходящей до основания пальцев. Фиксируется только поврежденный палец в слегка согнутом состоянии, остальные остаются свободными, чтобы избежать анкилозов. После процедуры пациенту рекомендуется в течение 2-3 дней держать конечность в приподнятом положении для снижения отеков и принимать обезболивающие средства в указанных дозировках.
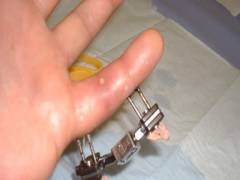
Методы скелетного вытяжения
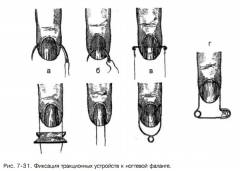
Данный метод лечения применяется при многооскольчатых закрытых переломах и в случаях, когда однократная репозиция не фиксирует кость в правильном положении. Проводится тест на переносимость обезболивающего. Если аллергической реакции нет, на предплечье и кисть накладывается лонгета, аналогичная предыдущей, с модификацией: на ладонной поверхности лонгеты, напротив сломанного пальца, фиксируется прочная проволока, выходящая за верхушку пальца и заканчивающаяся крючком или петлей.
Репозиция отломков выполняется с той же анестезией. Затем осуществляется вытяжение пальца с помощью нити, булавки или скоб, проходящих через мягкие ткани или ногтевую фалангу. Для надежной фиксации ноготь покрывают несколькими слоями полимерных лаков, используемых в косметологии для наращивания. После процедуры пациенту назначается профилактический курс антибактериальной, противовоспалительной и обезболивающей терапии.
Открытая репозиция
Этот метод лечения применяется при переломах пальцев как крайняя мера. Открытая репозиция — это хирургическое вмешательство, связанное с воздействием на открытую кость. Как и любая операция, она может вызвать осложнения: инфицирование раны, нарушение швов, остеомиелит и другие. Однако в некоторых случаях этот метод становится единственным вариантом лечения. Обычно это открытые простые или многооскольчатые переломы с смещением, неправильно сросшиеся переломы, требующие повторной репозиции, и гнойные осложнения после других методов лечения.
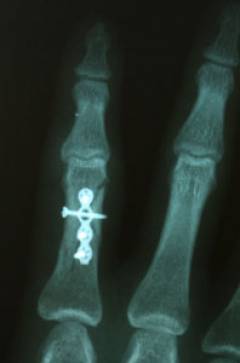
Процедура выполняется по стандартам хирургического вмешательства под общим наркозом. Фиксация костных отломков чаще всего осуществляется с помощью спиц, реже — шурупов. Также возможно использование аппарата внешней фиксации, известного как аппарат Илизарова. Его преимущество — надежная фиксация без гипса, что помогает избежать запаривания раны и предотвращает инфекции. Однако аппарат требует тщательной ежедневной обработки, так как является инородным телом и может вызвать воспаление.
Нужно ли накладывать гипс?
Правильное лечение переломов пальцев включает наложение гипсовой повязки. Перелом пальца — это серьезная травма, требующая внимательного подхода. Для достижения хороших результатов необходима надежная иммобилизация поврежденной области.
Наиболее распространенным материалом для иммобилизации является бинт, пропитанный гипсом. После высыхания гипс принимает форму конечности и сохраняет жесткость, обеспечивая необходимую иммобилизацию. Существуют и альтернативные материалы — специальные полимеры, которые накладываются без бинта. После высыхания их прочность сопоставима с гипсом, но они легче и не боятся влаги. Однако полимерные материалы не всегда доступны в медицинских учреждениях и часто не покрываются страховкой, что увеличивает расходы пациента.
Гипс накладывается с верхней части предплечья, переходя на кисть и фиксируя сломанный палец. Важно заранее установить правильное положение кисти, так как после затвердевания гипса его изменить невозможно. Правильное положение предполагает разгибание в лучезапястном суставе на 30 градусов и сгибание фаланг пальцев до состояния, при котором кончики пальцев слегка касаются ладони. Это положение помогает предотвратить смещение костных отломков и развитие контрактур. Если контрактуры возникают, такое положение сохраняет хватательную функцию кисти.
Как долго необходим гипс?
При простых закрытых переломах пальцев без смещения гипсовая иммобилизация длится 2-3 недели. Полное восстановление происходит на 3-4 неделе.
При переломах средней сложности, включая закрытые простые и многооскольчатые со смещением, а также переломы, требующие скелетного вытяжения, гипс накладывается на 3-4 недели, восстановление трудоспособности — на 6-8 неделе.
При сложных открытых многооскольчатых переломах с остеосинтезом (восстановление целостности кости с помощью спиц, шурупов и других конструкций) сроки ношения гипса могут достигать 6 недель, полное восстановление работоспособности наступает на 8-10 неделе.
Осложнения самостоятельного лечения перелома пальцев
К лечению переломов пальцев нужно подходить серьезно, так как небрежность может вызвать осложнения, которые причинят больше дискомфорта, чем сам перелом.
Наиболее распространенные осложнения при самостоятельном лечении перелома пальца:
- образование крупной костной мозоли;
- ложный сустав;
- контрактура;
- анкилоз;
- неправильное сращение кости;
- остеомиелит.
Образование крупной костной мозоли
Костная мозоль — естественный процесс при сращении перелома. Однако неправильное смещение отломков может привести к образованию крупной мозоли, так как организм пытается восстановить прочность кости. Изменение оси кости снижает допустимую нагрузку, и кость активно укрепляет место перелома, что ограничивает движения пальца и снижает функциональность кисти.
Возникновение ложного сустава
Ложный сустав — это область, где конечность может сгибаться, хотя этого не должно быть. Он формируется при недостаточной иммобилизации закрытых переломов фаланг, что приводит к движению отломков и их стиранию. Острые концы отломков становятся тупыми, и одна цельная кость превращается в две более короткие, позволяя сохранять движение. Ложный сустав не функционирует должным образом, вызывает боль и воспаление. Лечение требует хирургического вмешательства, но успех операций может быть под вопросом из-за риска образования крупной мозоли и укорочения конечности.
Развитие контрактуры
Контрактура — укорочение сухожилий и связок из-за воспаления или бездействия. Неправильное положение кисти во время иммобилизации может привести к неравномерному натяжению сухожилий. Укороченные сухожилия препятствуют движению после снятия гипса. Лечение требует времени и болезненного растягивания.
Формирование анкилоза
Анкилоз — сращение суставных поверхностей и образование сплошной кости в суставе. Это осложнение возникает при неправильном лечении перелома, затрагивающего сустав, и может привести к инвалидности, так как эффективного лечения анкилоза не существует.
Неправильное сращение кости
При переломах со смещением важна репозиция отломков. Если она выполнена некачественно или иммобилизация недостаточна, один из отломков может сместиться. Если кость остается в неправильном положении, происходит сращение с образованием крупной мозоли, мешающей движению.
Остеомиелит
Остеомиелит — воспаление костного мозга. Он может быть первичным (гематогенным) или вторичным (травматическим). При открытом переломе пальца высок риск вторичного остеомиелита из-за недостаточной обработки раны. Это заболевание вызывает сильную боль и может стать хроническим. Лечение остеомиелита исключительно хирургическое. В некоторых случаях для снижения давления в костномозговом канале сверлят отверстия, дренируют и промывают антисептиками. Однако остеомиелит может рецидивировать, и в некоторых случаях в костный мозг помещают часть близлежащей мышцы, что снижает частоту рецидивов, но связано с техническими трудностями.
Какова длительность восстановительного периода после операции?
Тип хирургического вмешательства при переломе пальца влияет на продолжительность реабилитации. Гнойные осложнения могут потребовать повторных операций для очищения. Важными факторами восстановления являются возраст пациента и наличие сопутствующих заболеваний. У детей процесс срастания костей и регенерации тканей происходит быстро. У людей младше 40 лет восстановление также эффективно, но с возрастом замедляется. Заболевания, такие как сахарный диабет и гипотиреоз, также замедляют регенерацию.
Остеосинтез с использованием спиц и шурупов может быть одно- или двухэтапным. При одноэтапном остеосинтезе фиксационные элементы остаются в кости на всю жизнь, а при двухэтапном их удаляют через 3-4 недели с помощью миниинвазивного вмешательства. В результате, восстановительный период составляет 4-6 недель при одноэтапном и 7-8 недель при двухэтапном остеосинтезе.
Остеосинтез с аппаратом для внешней фиксации всегда двухэтапный и повышает риск септических осложнений, что замедляет выздоровление. При благоприятном течении восстановление трудоспособности занимает 6-8 недель. При умеренном воспалении срок может увеличиться на 1-2 недели. При выраженном воспалении и наличии гноя может потребоваться повторное вскрытие раны, что отложит полное выздоровление на 10-14 недель.
Если во время операции произошел разрыв связок или сухожилий, и они были ушиты, реабилитационный период может сопровождаться укорочением этих структур. После сращения перелома пациент может испытывать ограничения в подвижности пальцев. Разработка сухожилий может занять до двух недель, которые добавляются к времени, необходимому для снятия гипса. В среднем срок полного восстановления составляет 6-8 недель в зависимости от тяжести перелома.
Какие физиопроцедуры показаны после перелома?
Физиотерапевтические процедуры ускоряют восстановление при переломах. Их эффект основан на использовании природных факторов, которые воздействуют на кость и активизируют метаболические процессы. Положительное влияние физиопроцедур включает обезболивание, уменьшение воспаления, снятие отеков, миостимуляцию и улучшение трофики.
Физиопроцедуры при переломе пальца
| Тип процедуры | Механизм действия | Продолжительность курса |
| УВЧ (ультравысокочастотная терапия) | Глубокий прогрев костной и окружающей мягкой ткани. Ускоряет метаболизм и регенерацию, улучшает кровоснабжение и оксигенацию. Обладает противовоспалительным и обезболивающим эффектом. Расслабляет гладкую мускулатуру сосудов, способствует формированию костной мозоли. | С 3-го дня после репозиции отломков. 10–15 процедур ежедневно по 10–15 минут. При низкой интенсивности проявляется противовоспалительное действие, при средней — активизируются обменные процессы. |
| Лечебная гимнастика | Выполняется на здоровых пальцах для предотвращения контрактур. Улучшает микроциркуляцию и кровоснабжение, поддерживает уровень клеточного метаболизма. | С 3-го дня после репозиции отломков. 10–20 процедур ежедневно по 5–10 минут. |
| Теплые ванночки с содой и солью | Обезболивающий эффект за счет снижения чувствительности болевых рецепторов. Противовоспалительное действие на суставы и кости, расслабляет гладкую мускулатуру сосудов, улучшает кровоснабжение. Обладает умеренным фибринолитическим действием, помогает размягчению связок и лечению анкилозов. | С момента снятия гипса. 12–15 процедур ежедневно или через день по 10–15 минут. Температура воды 35–39 градусов. |
| ЛФК | Разработка контрактур локтевого, лучезапястного суставов и суставов кисти. Способствует реорганизации соединительной ткани связок и сухожилий, растягивает суставную капсулу. | С момента снятия гипса. 15–20 процедур ежедневно или через день по 15–20 минут. |
| Аппликации озокерита | Поверхностное и глубокое прогревание тканей, расширение сосудов, улучшение обмена веществ в костной и мышечной ткани. Рефлекторное воздействие на нервные центры, увеличение устойчивости организма к неблагоприятным факторам. | С 3–5 дня после снятия гипса. 8–10 процедур ежедневно по 10–15 минут. |
| Механотерапия | Восстановление мелкой моторики и чувствительности с помощью манипуляций мелкими предметами. Способствует восстановлению координации мышц после длительного покоя. | После снятия гипса. 15–30 процедур ежедневно по 15–20 минут. |
Вопрос-ответ
Какие симптомы при переломе пальца руки?
Проявляется это состояние типичными симптомами: интенсивные болевые ощущения, отечность и синюшность травмированного пальца, наличие раны (при открытом переломе), деформация пальца, невозможность согнуть-разогнуть фалангу, патологическая подвижность.
Какая первая помощь оказывается при переломе пальца?
При подозрении на перелом пальца помощь должна оказываться на месте получения травмы. Важно обездвижить пораженную фалангу, для чего нужно зафиксировать ее с помощью бинта или пластыря к соседнему здоровому пальцу. Это правило работает как для верхних, так и для нижних конечностей.
Как быстро срастается перелом пальца руки?
Перелом пальца руки. Пальцы рук ломаются в результате травм или заболеваний, ослабляющих кости и снижающих их плотность. Их лечение может включать сопоставление отломков, фиксацию в правильном положении и прием препаратов, либо хирургические операции. В среднем сращение костей занимает 3-4 недели.
Как понять, что палец сломан или ушиб?
При переломе палец может принять неестественное положение, совсем не двигаться, быть горячим на ощупь. После ушиба в первые часы палец тоже может практически не двигаться, но как только интенсивность болевого синдрома будет уменьшаться, то движения будут постепенно восстанавливаться.
Советы
СОВЕТ №1
При подозрении на перелом пальца руки, немедленно обратитесь к врачу для диагностики. Даже если вы не чувствуете сильной боли, важно провести рентген, чтобы исключить скрытые повреждения.
СОВЕТ №2
Если вы получили травму, сразу же приложите к поврежденному участку холодный компресс. Это поможет уменьшить отек и боль до получения медицинской помощи.
СОВЕТ №3
Не пытайтесь самостоятельно вправить палец или делать какие-либо манипуляции с ним. Это может усугубить травму и привести к осложнениям. Дождитесь помощи специалиста.
СОВЕТ №4
После лечения и снятия гипса обязательно следуйте рекомендациям врача по реабилитации. Упражнения на восстановление подвижности и силы пальца помогут избежать долгосрочных последствий и улучшить функциональность руки.