Патологии, которые могут приводить к повышению гемоглобина
Важно помнить, что однократное обнаружение повышенного уровня гемоглобина в анализе крови не является диагнозом. Рекомендуется повторный анализ, так как это состояние может быть временным. Если повторный анализ также показывает высокие значения, необходимо обратиться к врачу для дальнейшего обследования.
Повышение уровня гемоглобина может указывать на заболевания дыхательной и сердечно-сосудистой систем, а также на нарушения кроветворения и другие патологии.
Основные состояния, способствующие повышению гемоглобина:
- обезвоживание;
- эритремия;
- сердечная недостаточность;
- дыхательная недостаточность;
- заболевания почек;
- онкологические болезни;
- ожоги.
Уровень гемоглобина может повышаться при длительном пребывании на высоте (выше 1500 метров). Вдыхание воздуха с низким парциальным давлением кислорода вызывает кислородное голодание. В ответ на это почки вырабатывают гормон эритропоэтин, который стимулирует образование новых эритроцитов и увеличивает уровень гемоглобина.
Ситуация схожа у курильщиков. Длительное воздействие угарного газа снижает поступление кислорода к тканям, так как угарный газ связывается с гемоглобином, образуя карбоксигемоглобин, который не может эффективно переносить кислород. Это приводит к кислородному голоданию и повышению уровня гемоглобина.
Также увеличение гемоглобина может быть связано с высокой физической нагрузкой. У спортсменов и людей, занимающихся тяжелым трудом, потребность в кислороде возрастает, что требует большего количества гемоглобина для его транспортировки к мышечным клеткам.
В редких случаях повышение уровня гемоглобина может быть вызвано приемом высоких доз витаминов группы В или использованием эритропоэтина в качестве допинга. Высокий уровень гемоглобина также может быть наследственным.
Незначительное или кратковременное повышение уровня гемоглобина (на несколько единиц выше нормы) обычно не вызывает симптомов. Однако при более выраженном и длительном повышении могут проявляться различные симптомы.
Симптомы, возникающие на фоне повышения гемоглобина:
- повышенная утомляемость;
- снижение аппетита;
- увеличение вязкости крови (что может привести к образованию тромбов);
- нарушения сна (бессонница);
- синюшный или бледный оттенок кожи на конечностях;
- увеличение объема циркулирующей крови;
- повышение артериального давления;
- снижение остроты зрения.
Повышенный уровень гемоглобина может свидетельствовать о различных патологиях и состояниях организма. Врачи отмечают, что одной из основных причин является хроническая гипоксия, возникающая при заболеваниях легких, таких как хроническая обструктивная болезнь легких или астма. Также к повышению гемоглобина могут приводить заболевания сердца, например, пороки или сердечная недостаточность, когда организм пытается компенсировать недостаток кислорода.
Некоторые эндокринные нарушения, такие как заболевания щитовидной железы, также могут влиять на уровень гемоглобина. Важно отметить, что повышенный гемоглобин может быть следствием обезвоживания, когда концентрация крови увеличивается. Врачи рекомендуют при выявлении повышенного уровня гемоглобина провести комплексное обследование, чтобы определить причину и назначить соответствующее лечение. В некоторых случаях может потребоваться коррекция образа жизни, включая увеличение физической активности и изменение диеты.

Повышенный гемоглобин при обезвоживании организма
При дегидратации организма теряется жидкая часть крови — плазма, что приводит к сгущению крови и увеличению соотношения клеток крови, включая эритроциты и гемоглобин, к плазме. Общее количество форменных элементов крови остается в норме, но результаты клинического анализа могут значительно изменяться.
Сильная дегидратация нарушает водно-солевой баланс, негативно влияя на функционирование органов и всего организма. В некоторых случаях обезвоживание может быть смертельным.
Степени дегидратации организма (по Покровскому)
| Степень дегидратации организма | Потерянная жидкость в пересчете на массу тела |
| 1 степень | 2 – 3% |
| 2 степень | 3 – 6% |
| 3 степень | 6 – 9% |
| 4 степень | Более 9% |
Дегидратация чаще всего возникает из-за повторной рвоты, длительного поноса или продолжительного пребывания на солнце.
Факторы, способствующие дегидратации:
- Пищевые отравления или кишечные инфекции приводят к рвоте и диарее, что может вызвать значительную потерю жидкости. Например, при холере пациент теряет более 20 литров жидкости за сутки из-за поноса.
- Перегрев организма вызывает потоотделение. При температуре выше 35–36ºС организм теряет до одного литра жидкости в час. Длительное воздействие высоких температур может привести к солнечному или тепловому удару, что нарушает работу центральной нервной и сердечно-сосудистой систем и может закончиться летальным исходом.
- Ожоги могут вызвать дегидратацию. При глубоких или обширных ожогах жидкая часть крови выходит из сосудов, что может привести к потере более 2–3 литров воды и электролитов за короткий срок.
| Причина повышения гемоглобина | Патология | Возможные симптомы |
|---|---|---|
| Обезвоживание | — | Головная боль, головокружение, слабость, жажда, сухость во рту, снижение диуреза |
| Эритремия (полицитемия) | Наследственная или приобретенная | Головная боль, головокружение, покраснение лица, зуд, боли в конечностях, увеличение селезенки, тромбозы |
| Врожденные пороки сердца (тетрада Фалло и др.) | — | Одышка, цианоз (синюшность), утомляемость, задержка развития |
| Хроническая обструктивная болезнь легких (ХОБЛ) | — | Одышка, кашель, выделение мокроты, утомляемость, хронический бронхит, эмфизема |
| Опухоли почек | Почечно-клеточный рак, другие опухоли | Боль в пояснице, гематурия (кровь в моче), потеря веса, утомляемость |
| Длительный прием некоторых лекарственных препаратов (например, эритропоэтин) | — | Зависит от препарата и дозировки, может быть бессимптомно |
| Курение | — | Кашель, одышка, хронический бронхит, эмфизема, рак легких |
| Высокогорье | — | Одышка, головная боль, утомляемость, тошнота |
Диагностика обезвоживания организма при повышенном гемоглобине
Диагностика обезвоживания основывается на субъективных (ощущения человека) и объективных (данные врача) признаках. Первым субъективным симптомом обычно становится жажда, но существуют и другие признаки, помогающие определить степень потери жидкости.
Симптомы обезвоживания организма
| Симптом | Механизм возникновения |
| Чувство жажды | Утрата жидкости приводит к сгущению крови. Специальные клетки в продолговатом мозге фиксируют это состояние и вызывают жажду, активируя участки коры головного мозга. Жажда часто сопровождается сухостью во рту (ксеростомия). |
| Общая слабость | Вода необходима для нормального функционирования тканей и биохимических процессов. Недостаток жидкости, например, при пищевых отравлениях или кишечных инфекциях, вызывает недомогание и слабость. |
| Учащение пульса(тахикардия) | Утрата плазмы крови снижает объем циркулирующей крови, что активирует компенсаторные механизмы, включая увеличение частоты сердечных сокращений. |
| Снижение артериального давления(гипотония) | Это состояние возникает из-за уменьшения объема циркулирующей крови, что снижает кровенаполнение тканей и артериальное давление. |
| Непроизвольные спазмы мышц | Чаще возникают при пищевых отравлениях. Частая рвота приводит к потере жидкости и электролитов, необходимых для передачи импульсов от нервов к мышцам, что вызывает спазмы. |
| Снижение выделения мочи(снижение диуреза) | При обезвоживании в гипоталамусе вырабатывается антидиуретический гормон (вазопрессин), который задерживает воду в организме и увеличивает реабсорбцию в почках. Вазопрессин также сужает кровеносные сосуды, что может повышать артериальное давление. |
| Темный цвет мочи | Реабсорбция воды в почках приводит к концентрации мочи, которая становится темно-желтой или светло-коричневой. Высокое содержание продуктов азотистого обмена придает моче запах аммиака. |
| Нарушение сознания | Это состояние возникает из-за снижения артериального давления, что приводит к недостаточному поступлению питательных веществ и кислорода к нервным клеткам мозга. Снижение кровоснабжения может проявляться головной болью и головокружением, а в дальнейшем приводить к предобморочным или обморочным состояниям. |
Симптомы обезвоживания различаются у взрослых и детей, а также зависят от типа и степени тяжести состояния. Выявление признаков обезвоживания — задача педиатра. При обнаружении таких симптомов необходимо обратиться к врачу или вызвать скорую помощь.
Симптомы обезвоживания у детей
| Симптомы обезвоживания | Умеренное обезвоживание | Выраженное обезвоживание |
| Глаза | Запавшие. | Запавшие. |
| Общее состояние | Беспокойное или возбужденное. | Летаргическое или бессознательное. |
| Питье | Пьет много и с жадностью. | Пьет мало или не пьет вовсе. |
| Эластичность кожи(проверяется с помощью собирания кожи в складку) | Кожная складка расправляется медленно, но менее чем за 2 секунды. | Кожная складка расправляется очень медленно (более 2 секунд). |
Повышенный уровень гемоглобина может быть сигналом о различных патологиях и состояниях организма. Многие люди, столкнувшиеся с этой проблемой, начинают искать информацию о возможных причинах и последствиях. Одной из распространенных причин является обезвоживание, которое приводит к сгущению крови. Также к повышению гемоглобина могут приводить заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), где организм пытается компенсировать недостаток кислорода. Другие возможные причины включают полицитемию – заболевание, при котором костный мозг производит избыточное количество эритроцитов. Важно помнить, что повышение гемоглобина может быть связано и с другими факторами, такими как курение или проживание в высокогорных районах. Поэтому при обнаружении повышенного уровня гемоглобина необходимо обратиться к врачу для дальнейшего обследования и выяснения причин.

Лечение обезвоживания организма при повышенном гемоглобине
Важно, чтобы диагностику и лечение обезвоживания у детей проводил квалифицированный врач (педиатр). Приведенные методы и схемы лечения предназначены только для ознакомления.
Если обезвоживание вызвано перегревом из-за солнечного или теплового удара, пострадавшего нужно быстро переместить в прохладное и проветриваемое место или в тень, а затем вызвать скорую помощь. Для улучшения вентиляции следует расстегнуть верхние пуговицы рубашки и ослабить ремень. Пострадавшего лучше усадить или уложить на спину, а если он потерял сознание, уложить на бок (чтобы предотвратить западание языка или асфиксию от рвоты). Для снижения температуры тела рекомендуется наложить холодный компресс на лоб и заднюю часть шеи (можно использовать смоченный в холодной воде платок). Также, если возможно, следует принять прохладную, но не холодную ванну (температура не ниже 17–18ºС). Чтобы утолить жажду, пациенту нужно предложить достаточное количество воды (лучше всего прохладной).
Если обезвоживание произошло из-за кишечной инфекции (вирусной или бактериальной) или пищевого отравления, необходимо провести регидратацию организма (восполнение утраченной жидкости). Для этого применяются регидратанты — растворы с водой, электролитами (натрий, кальций и калий) и глюкозой. Эти препараты восстанавливают водно-электролитный баланс и нормализуют кислотно-щелочное равновесие крови.
Восполнение жидкости может осуществляться как орально (путем питья), так и парентерально (внутривенное введение), в зависимости от степени обезвоживания. Для определения объема потери жидкости учитываются лабораторные анализы (клинический анализ крови) и масса тела пациента. Врач рассчитывает количество потерянной жидкости, подбирает регидратант, его дозировку и способ введения. Например, если у пациента с массой тела 90 килограммов диагностировано обезвоживание 3 степени с потерей около 8% от массы тела, следует ввести 7200 мл регидратанта (90×8=7200). К регидратантам относятся препараты, такие как регидрон, гидровит, тригидрон, гастролит, раствор Рингера.
Для лечения обезвоживания у детей также применяются указанные препараты, но дозировка подбирается с учетом возраста, веса и степени обезвоживания ребенка. Все расчеты, выбор препаратов и методов их введения должны осуществляться только лечащим врачом.
Эритремия (полицитемия или болезнь Вакеза) — хроническое заболевание системы кроветворения, характеризующееся увеличением количества красных кровяных телец (эритроцитов), гемоглобина и объема крови, а также увеличением селезенки. Также отмечается повышение количества белых кровяных телец (лейкоцитов) и тромбоцитов. Полицитемия является формой лейкоза (злокачественное заболевание крови), при которой происходит перерождение клеток-предшественниц кроветворения (стволовые клетки). Чаще всего заболевание диагностируется у людей старше 40–50 лет.
При данной патологии в основном увеличивается количество красных кровяных телец. Число эритроцитов может достигать 5,7–10×10^12 клеток на 1 литр у мужчин и 5,2–9×10^12 клеток/л у женщин. Гемоглобин у мужчин превышает 175–177 г/л, а у женщин – 167–171 г/л.
Эритремия может протекать доброкачественно в течение многих лет, не вызывая значительного дискомфорта. Прогноз ухудшается при переходе заболевания из хронической формы в острое состояние, что может привести к образованию тромбов в жизненно важных органах.
Диагностикой заболевания должен заниматься врач-гематолог. Существует множество признаков, указывающих на эритремию. Однако болезнь Вакеза развивается постепенно, и для проявления некоторых симптомов может потребоваться значительное время (месяцы или годы).
Симптомы эритремии
| Симптом | Механизм возникновения |
| Ранние симптомы эритремии | |
| Красный оттенок кожи и слизистых оболочек | Скопление красных кровяных телец и гемоглобина в поверхностных сосудах кожи приводит к интенсивному красному оттенку, особенно на лице и конечностях. Слизистые оболочки также становятся ярко-красными. |
| Неврологические нарушения | Перераспределение мозгового кровоснабжения и уменьшение кислородного снабжения клеток мозга (гипоксия) приводят к головной боли, головокружению, нарушению координации движений, снижению памяти и работоспособности. Пациенты становятся раздражительными, у них возникает тревога и страх. |
| Поздние симптомы эритремии | |
| Увеличение селезенки(спленомегалия) | Селезенка увеличивается при повышении объема циркулирующей крови и количества форменных элементов. В норме селезенка не прощупывается, но при эритремии может быть обнаружена увеличенная и твердая селезенка при пальпации. В некоторых случаях также может увеличиваться печень (гепатомегалия). |
| Повышение артериального давления(гипертония) | Увеличение количества клеток крови делает кровь более вязкой, что снижает скорость ее движения по сосудам. Сердечно-сосудистая система реагирует повышением артериального давления для нормализации кровотока. |
| Кровотечения из носа, десен и внутренних органов | Увеличение объема циркулирующей крови и повышение давления приводят к растяжению сосудов. Мелкие сосуды не обладают высокой эластичностью и могут рваться. Также на фоне увеличения числа тромбоцитов и эритроцитов могут образовываться тромбы, что может вызвать инфаркты внутренних органов. |
Для точной диагностики учитываются другие показатели клинического анализа крови.
При эритремии выявляют следующие изменения общего анализа крови:
- увеличение количества красных кровяных телец (более 5,7×10^12 клеток/л у мужчин и 5,2×10^12 клеток/л у женщин);
- увеличение количества белых кровяных телец (выше 12×10^9 клеток/л);
- увеличение количества тромбоцитов (400×10^9 клеток/л);
- повышение гемоглобина (свыше 175 г/л у мужчин и 167 г/л у женщин);
- снижение скорости оседания эритроцитов (ниже 1 мм/час).
Изменения в общем анализе крови могут быть вызваны различными состояниями (воспаление, ожоги, онкологические заболевания, гипервитаминоз витаминов группы В). Поэтому важно провести дифференциальную диагностику, чтобы исключить другие заболевания.
На начальном этапе лечения эритремии назначают кровопускание (флеботомия). Перед процедурой внутривенно вводят гепарин в количестве 5000 ЕД (для улучшения микроциркуляции и снижения вязкости крови). Затем раз в 3–4 дня удаляют 300–400 миллилитров крови до уровня гемоглобина ниже 150 г/л. Противопоказанием для флеботомии является чрезмерно повышенный уровень тромбоцитов (свыше 800×10^9 клеток/л).
Вместо кровопускания все чаще применяется эритроцитаферез, позволяющий изолированно удалять эритроциты из крови. Этот метод снижает уровень эритроцитов и гемоглобина без удаления жидкой части крови.
Поскольку полицитемия является формой лейкоза, в лечении часто используются цитостатики. Эти препараты воздействуют на опухолевые клетки и останавливают их бесконтрольное деление. Выбор препарата и дозировка определяются лечащим врачом-гематологом.
Цитостатики для лечения эритремии
| Название цитостатика | Механизм действия | Форма выпуска | Дозировка |
| Миелобромол | Подавляет функцию костного мозга, угнетая кроветворение и уменьшая формирование клеток крови. | Таблетки по 250 миллиграмм. | В первые 20–40 дней по 250 миллиграмм каждый день или через день. Затем дозировку уменьшают до 125 миллиграмм. При положительных сдвигах назначают на 2–3 месяца в поддерживающей дозе 125–250 миллиграмм 1–3 раза в неделю. |
| Имифос | Воздействует на опухолевую ткань и угнетает ее активность, снижая деление опухолевых клеток. | Ампулы или флаконы по 50 миллиграмм. | Вводят через день по 50 мг (разводят в 10–20 мл физраствора). Можно вводить внутримышечно или внутривенно. Курс лечения составляет 500–600 мг (10–12 ампул). |
Наиболее эффективным методом лечения эритремии считается использование радиоактивного фосфора. Он проникает в организм, концентрируется в костной ткани и угнетает функцию костного мозга, тормозя образование красных кровяных телец. Радиоактивный фосфор принимают внутрь по 4 раза в день в течение 6–7 дней. При необходимости курс можно повторить, но не ранее чем через 4–5 месяцев после предыдущего. Противопоказанием к этому лечению является декомпенсированная патология печени или почек.
Эффективность лечения контролируется по результатам клинического анализа крови и других параметров (размер селезенки, наличие неврологических нарушений и т. д.).
Сердечная недостаточность — состояние, при котором сердце не справляется с перекачиванием крови, что приводит к недостаточному кровоснабжению органов и тканей. Она может быть острой или хронической. Острая форма обычно возникает на фоне инфаркта миокарда или внезапных нарушений гемодинамики. Это состояние может привести к кардиогенному шоку, отеку легких и/или легочному сердцу.
Хроническая сердечная недостаточность чаще всего развивается из-за ишемической болезни сердца, гипертонии и кардиомиопатии. В результате нарушается насосная функция сердца, и оно не может адекватно перекачивать кровь.
Хроническая сердечная недостаточность часто приводит к повышению уровня эритроцитов и гемоглобина в крови. При длительном нарушении насосной функции ткани не получают достаточного количества кислорода и питательных веществ. В ответ на гипоксию почки начинают вырабатывать гормон эритропоэтин, что приводит к увеличению производства красных кровяных телец в костном мозге.
К хронической сердечной недостаточности могут приводить следующие патологии:
- врожденные или приобретенные пороки сердца;
- гипертония;
- заболевания сердца воспалительного и невоспалительного характера;
- ишемическая болезнь сердца;
- инфаркт миокарда.
Для диагностики сердечной недостаточности необходима консультация врача-кардиолога. На первом этапе врач проводит физикальный осмотр пациента и выявляет симптомы заболевания.
Симптомы сердечной недостаточности
| Симптом | Механизм возникновения |
| Симптомы слабо или умеренно выраженной сердечной недостаточности | |
| Повышенная утомляемость | Сердечная недостаточность снижает поступление артериальной крови к тканям, что истощает энергетические запасы клеток, особенно нервной системы. |
| Кашель | Возникает рефлекторно из-за застоя в легких, что может привести к непродуктивному кашлю или кровохарканью в запущенных случаях. |
| Одышка | Возникает из-за частого, но недостаточно глубокого дыхания. При сердечной недостаточности часть жидкости из легочных капилляров попадает в альвеолы, затрудняя газообмен. |
| Учащение дыхания(тахипноэ) | Для компенсации дыхательной недостаточности организм начинает дышать чаще. |
| Сердечные шумы | Возникают из-за различных дефектов клапанного аппарата сердца. |
| Увеличение числа сердечных сокращений(тахикардия) | Частота сердечных сокращений увеличивается для обеспечения лучшего притока артериальной крови к органам. |
| Отеки нижних конечностей | Возникают из-за застоя в большом круге кровообращения. |
| Цианоз(синюшность кожи и слизистых оболочек) | Сердечная недостаточность снижает поступление артериальной крови и кислорода к клеткам, что вызывает накопление гемоглобина, связанного с углекислым газом. |
| Симптомы конечной сердечной недостаточности | |
| Асцит(скопление жидкости в брюшной полости) | Возникает из-за застоя крови в большом круге кровообращения. |
| Цирроз печени(замена функциональной ткани печени на соединительную) | Возникает на фоне длительной сердечной недостаточности. |
| Пневмосклероз(замещение функциональной легочной ткани на соединительную) | Возникает из-за длительной гипоксии. |
| Сильное истощение | При выраженной сердечной недостаточности клетки испытывают дефицит питательных веществ и кислорода. |
Для подтверждения диагноза необходимо провести дополнительные исследования.
При диагностике сердечной недостаточности используют следующие методы:
- Биохимический анализ крови помогает выявить нарушения электролитного состава крови. Обнаружение повышенного уровня глюкозы указывает на сахарный диабет, что также усугубляет хроническую сердечную недостаточность.
- Электрокардиография (ЭКГ) используется для оценки ритма и проводимости сердечной мышцы.
- Эхокардиография (УЗИ сердца) помогает выявить признаки ишемической болезни сердца и обнаружить дефекты клапанов.
- Рентгенография грудной клетки используется для выявления изменений легочной ткани.
Лечение хронической сердечной недостаточности направлено на стабилизацию насосной функции миокарда, сердечного ритма и гемодинамики. Также важно учитывать сопутствующие заболевания.
Основные лекарственные средства для лечения хронической сердечной недостаточности:
- Мочегонные препараты (диуретики) помогают вывести избыточную жидкость. Чаще всего применяются фуросемид, лазикс и спиронолактон.
- Сердечные гликозиды улучшают сократимость сердечной мышцы. Для лечения хронической сердечной недостаточности назначают строфантин и дигоксин.
- Нитраты используются для купирования приступов стенокардии. Нитраты расширяют артерии, питающие сердечную мышцу. Чаще всего применяются нитроглицерин, изокет и изосорбид.
- Бета-адреноблокаторы уменьшают потребность сердечной мышцы в кислороде. Обычно назначаются пропранолол, метопролол и бисопролол.
- Ингибиторы ангиотензинпревращающего фермента подавляют фермент, вырабатываемый в почках, который повышает артериальное давление. К этой группе относятся рамиприл, эналаприл и каптоприл.
- Противосвертывающие препараты (антикоагулянты) применяются для снижения риска тромбообразования. Используются гепарин, варфарин и аспирин.
Кроме медикаментов, важно соблюдать специальную диету, ограничивать потребление жидкости и соли, следить за массой тела и заниматься умеренной физической активностью.
Дыхательная недостаточность — состояние, при котором легкие не могут обеспечить необходимое количество кислорода. Причины разнообразны, но не все они приводят к повышению уровня гемоглобина. Обычно это связано с хроническими заболеваниями бронхов и легочной ткани.
Наиболее частые причины, приводящие к дыхательной недостаточности и повышению гемоглобина:
- Легочное сердце — увеличение правого желудочка и предсердия из-за повышения давления в малом круге кровообращения.
- Фиброз легких — замещение легочной ткани соединительной. Возникает на фоне пневмонии, туберкулеза или длительного воздействия производственной пыли.
- Хроническая обструктивная болезнь легких (ХОБЛ) — прогрессирующее поражение бронхов и альвеол из-за воспалительного процесса.
Повышение уровня гемоглобина при хронической легочной недостаточности происходит аналогично тому, как это происходит при хронической сердечной недостаточности. При дыхательной недостаточности нарушается газообмен, что приводит к гипоксии. В ответ на это почки вырабатывают эритропоэтин, стимулирующий костный мозг к увеличению производства красных кровяных телец.
Диагностикой дыхательной недостаточности занимается врач-пульмонолог. На первом этапе необходимо выявить симптомы.
Симптомы дыхательной недостаточности
| Симптомы | Механизм возникновения |
| Кашель | Защитная реакция, помогающая очищать бронхи от мокроты и других раздражителей. |
| Учащение дыхания(тахипноэ) | Нарушение газового состава крови приводит к увеличению частоты дыхания. |
| Одышка | Возникает из-за частого, но недостаточно глубокого дыхания. |
| Увеличение числа сердечных сокращений(тахикардия) | Сердце вынуждено работать интенсивнее, чтобы компенсировать недостаток кислорода. |
| Цианоз(синюшность кожи и слизистых оболочек) | Снижение кислорода в дыхательных путях приводит к нарушению газообмена. |
| Повышенная усталость | Результат истощения компенсаторных возможностей дыхательной и сердечно-сосудистой систем. |
Диагностика дыхательной недостаточности направлена на выявление первопричины и определение степени и формы недостаточности.
Для выявления причин дыхательной недостаточности используются следующие методы диагностики:
- Рентгенография грудной клетки позволяет выявить изменения в легочной ткани.
- Спирометрия — метод исследования внешнего дыхания, позволяющий измерить жизненную емкость легких.
- Эхокардиография необходима для подтверждения диагноза легочного сердца.
- Исследование газового состава крови позволяет определить степень насыщения кислородом артериальной крови.
Лечение хронической дыхательной недостаточности направлено на устранение первопричины и проведение общих мероприятий. К ним относятся вибрационный массаж грудной клетки, препараты для разжижения мокроты и оксигенотерапия.
Лечение ХОБЛ сосредоточено на уменьшении симптомов и снижении риска осложнений. Наиболее эффективными являются бронхолитики, которые снимают спазм бронхов. Глюкокортикоиды также играют важную роль в лечении обострений ХОБЛ.
Легочное сердце, как правило, является следствием заболеваний дыхательной и сердечно-сосудистой систем, поэтому важно как можно раньше диагностировать и лечить первопричину. Симптоматическое лечение включает бронхолитики, блокаторы кальциевых каналов, нитраты и другие препараты в зависимости от клинических проявлений.
Специфического лечения фиброза легких не существует, но применяются антифиброзные средства, глюкокортикоиды и цитостатики. В случае ухудшения дыхательной недостаточности может потребоваться трансплантация легких.
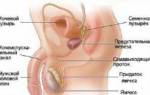
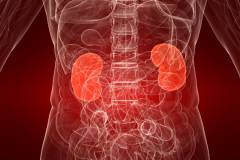
Одной из причин повышения уровня гемоглобина могут быть заболевания почек. При повреждении почечной ткани или стенозе почечных сосудов происходит увеличение выработки эритропоэтина, что приводит к увеличению синтеза красных кровяных телец.
Гемоглобин может повышаться на фоне следующих почечных патологий:
- Киста почки — доброкачественное образование, представляющее собой полость, заполненную жидкостью.
- Стеноз почечных артерий — сужение одной или нескольких артерий почек, часто вызванное атеросклерозом.
- Отторжение почечного трансплантата — реакции, возникающие при несовместимости тканей пересаженной почки и организма реципиента.
- Гидронефроз — прогрессирующее расширение почечных чашечек и лоханок, возникающее на фоне нарушения оттока мочи.
К повышению гемоглобина могут приводить лишь некоторые заболевания почек. Диагностикой занимается врач-нефролог или уролог.
Общие симптомы для различных почечных патологий
| Симптомы | Механизм возникновения |
| Повышенное артериальное давление(гипертония) | Характерно для многих заболеваний почек. При стенозе почечных артерий наблюдается снижение притока крови к почкам. |
| Боль в пояснице | В почечной капсуле и сосудах расположено много болевых окончаний. |
| Наличие крови в моче(гематурия) | При почечных заболеваниях целостность мембраны может повреждаться, и в мочу попадают белковые молекулы и форменные элементы крови. |
Для подтверждения наличия заболеваний почек необходимо провести ряд диагностических манипуляций.
Для диагностики почечных патологий используют следующие методы:
- Общий анализ мочи — обязательный метод лабораторного исследования.
- Ультразвуковое исследование почки — метод, позволяющий косвенно подтвердить наличие почечной патологии.
- Артериография почки — используется для оценки состояния сосудов почки.
- Рентгеноконтрастное исследование почек — позволяет исследовать мочевыделительные пути.
- Компьютерная томография почек — высокоинформативный метод, способный обнаружить объемные образования.
Лечение почечных патологий требует индивидуального подхода, учитывающего степень тяжести заболевания и общее состояние пациента.
Гидронефроз требует немедленной госпитализации и хирургического лечения для обеспечения оттока мочи. Для этого проводят чрескожную пункционную нефростомию.
Лечение кисты почки может быть консервативным или хирургическим. Медикаментозное лечение применяется, если киста не вызывает проблем с оттоком мочи. В противном случае требуется операция.
Лечение отторжения почечного трансплантата включает подавление иммунной системы.
Лечение отторжения включает следующие препараты:
- Глюкокортикоиды — подавляют иммунную систему, уменьшая ответ на наличие чужеродного объекта.
- Иммунодепрессанты — подавляют цитотоксические Т-лимфоциты.
- Антитимоцитарные и антилимфоцитарные иммуноглобулины — используются для разрушения цитотоксических лимфоцитов.
Стеноз почечных артерий лечится хирургически. Наиболее распространены стентирование и баллонная дилатация артерий.
При различных доброкачественных и злокачественных онкологических заболеваниях обычно наблюдается снижение уровня эритроцитов и гемоглобина (анемия). Однако в редких случаях опухоль может повышать уровень эритропоэтина.
Значение гемоглобина может резко повышаться при следующих онкологических заболеваниях:
- рак почки;
- рак печени;
- поликистоз печени;
- гемангиобластома мозжечка;
- миома матки;
- аденома гипофиза;
- маскулинизирующие опухоли яичников;
- опухоль надпочечников.
Диагностикой опухолей занимается врач-онколог. Важно выявить опухолевый процесс на ранней стадии.
Для диагностики онкологических заболеваний могут использоваться следующие методы:
- Биопсия — удаление небольшого участка пораженной ткани для дальнейшего изучения.
- Компьютерная томография (КТ) — метод, позволяющий изучить любой орган или ткань.
- Магнитно-резонансная томография (МРТ) — более информативный метод по сравнению с КТ.
- Анализ на онкомаркеры позволяет обнаружить специфические белки в крови.
Лечение онкологических заболеваний требует комплексного подхода. Онколог должен учитывать стадию и тип заболевания, общее состояние пациента и наличие сопутствующих заболеваний.
Методы лечения онкологических заболеваний:
- Химиотерапия — использование противоопухолевых препаратов.
- Хирургическое удаление опухоли — наиболее радикальный метод лечения.
- Радиотерапия — основана на ионизирующем облучении опухолевой ткани.
В некоторых случаях причиной повышения уровня гемоглобина может стать массивный ожог. При этом повреждаются эпителий и более глубокие слои кожи, что приводит к выходу плазмы из сосудов и сгущению крови (гемоконцентрация).
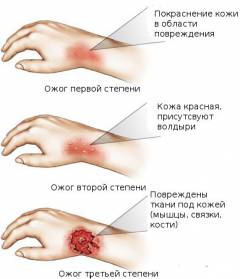
По глубине поражения выделяют четыре степени ожога. Ожоги второй и третьей степени могут приводить к гемоконцентрации и повышению уровня гемоглобина.
Выделяют 4 степени ожогов:
- Ожог 1 степени — поражение верхнего слоя кожи. На месте ожога появляется покраснение и невыраженный отек.
- Ожог 2 степени — поражение нескольких слоев эпидермиса. На коже возникают пузыри с прозрачной жидкостью.
- Ожог 3 степени — частичное или полное поражение дермы. На месте ожога образуется струп и большие пузыри с кровью.
- Ожог 4 степени — полное поражение кожи и глубоких тканей.
Диагностика ожогов несложна, но сложность заключается в определении глубины поражения и площади ожоговой поверхности. Массированные ожоги могут привести к ожоговой болезни, которая включает все симптомы и реакции организма на обширные термические ожоги.
Выделяют 4 стадии ожоговой болезни:
- Ожоговый шок — первая стадия, длится от нескольких часов до 2–3 суток.
- Острая ожоговая токсемия — начинается на 2–3 день и длится 7–9 дней.
- Период ожоговой инфекции — доминирование инфекционного процесса.
- Период выздоровления — начинается, когда ожоговая рана начинает заживать.
Важно оказать первую помощь пострадавшему до приезда скорой помощи.
Первая помощь при ожогах включает:
- Устранение контакта с повреждающим фактором.
- Охлаждение кожи прохладной водой.
- Наложение стерильной повязки.
- Прием обезболивающих.
На госпитальном этапе проводится комплексное лечение, зависящее от степени ожогов. Важно следить за артериальным давлением и объемом циркулирующей крови.
В лечении ожогов применяются:
- Антимикробные препараты — подавляют рост бактерий.
- Анальгетики — помогают устранить боль.
- Инфузионная терапия — необходима для стабилизации гемодинамики.
При необходимости проводится хирургическое лечение. Некротизированные ткани удаляются, а на месте ожоговой поверхности выполняется кожная пластика.
У новорожденных уровень гемоглобина может достигать 200–225 грамм на литр (норма), в то время как у взрослых верхний предел не должен превышать 170 г/л. В дальнейшем уровень гемоглобина у ребенка постепенно снижается.
Повышение гемоглобина у ребенка может свидетельствовать о различных заболеваниях или состояниях. При выявлении повышенного уровня гемоглобина необходимо проконсультироваться с врачом-педиатром.
Причины повышения гемоглобина у ребенка могут быть:
- Обезвоживание организма — наиболее частая причина повышения уровня гемоглобина.
- Врожденные пороки сердца могут приводить к сердечной недостаточности.
- Эритремия — хроническое онкологическое заболевание кроветворной системы.
- Онкологические заболевания, такие как рак почки или печени.
Повышение гемоглобина может быть вызвано употреблением продуктов, богатых железом. Железо, содержащееся в продуктах животного происхождения, усваивается лучше, чем в растительной пище.
Продукты, содержащие много железа
| Продукты растительного происхождения | Продукты животного происхождения |
| Бобовые (фасоль, горох) | Сыр |
| Грибы | Печень (говяжья, свиная) |
| Лесные орехи | Почки |
| Сухофрукты (курага, чернослив, груша) | Мясо (кролик, индейка, телятина, говядина) |
| Халва | Скумбрия |
| Овсяные хлопья | |
| Морская капуста | |
| Фисташки | |
| Яблоки |
Пациентам с повышенным гемоглобином следует избегать употребления большого количества этих продуктов, в то время как они должны быть в рационе людей с анемией.
Стрессовые ситуации вызывают сложные реакции в организме. На первом этапе (стадия тревоги) происходит выброс адреналина и норадреналина, что активирует симпатическую нервную систему. Это проявляется тахикардией, повышением давления и учащением дыхания. Частые стрессы запускают адаптивные процессы, направленные на увеличение числа эритроцитов и гемоглобина.
Повышение гемоглобина может вызывать различные стрессовые факторы, но чаще всего это происходит после физических перегрузок. Поэтому у спортсменов и людей, занимающихся тяжелым трудом, часто выявляют повышенный гемоглобин. Это связано с тем, что при недостаточном поступлении кислорода к тканям почки начинают вырабатывать эритропоэтин.
Для лечения и профилактики анемии широко применяются препараты, содержащие железо. Они способствуют восстановлению и накоплению железа в организме.
Наиболее часто используются следующие препараты, содержащие железо:
- Сорбифер Дурулес — капсулы, содержащие 100 миллиграмм железа.
- Актиферрин композитум — содержит сульфат железа и фолиевую кислоту.
- Тотема — комбинированный препарат, содержащий глюконат железа.
- Мальтофер — лекарственное средство, содержащее гидроксид железа.
Необходимо помнить, что бесконтрольный прием препаратов железа может привести к эритроцитозу и другим нежелательным последствиям. Поэтому при использовании этих средств важно периодически сдавать общий анализ крови для контроля состояния.

Повышенный гемоглобин при эритремии
Эритремия, или полицитемия (болезнь Вакеза), — хроническое заболевание системы кроветворения. Характеризуется увеличением количества эритроцитов, уровня гемоглобина и объема крови, а также увеличением селезенки. Также наблюдается рост числа лейкоцитов и тромбоцитов. Полицитемия является формой лейкоза, злокачественного заболевания крови, связанного с изменением клеток-предшественниц в процессе кроветворения. Чаще всего заболевание диагностируется у людей старше 40-50 лет.
При этой патологии в первую очередь увеличивается количество эритроцитов. Уровень этих клеток может достигать 5,7 – 10×10^12 клеток на литр у мужчин и 5,2 – 9×10^12 клеток на литр у женщин. Гемоглобин у мужчин обычно превышает 175 – 177 г/л, у женщин — 167 – 171 г/л.
Диагностика эритремии при повышенном гемоглобине
Эритремия может долго протекать без выраженных симптомов, не вызывая дискомфорта. Однако при переходе в острую форму прогноз ухудшается, и тромбы в жизненно важных органах, таких как сердце, мозг и легкие, становятся одной из основных причин летального исхода.
Диагностику заболевания, связанного с кроветворением, должен проводить врач-гематолог. Эритремия, или болезнь Вакеза, развивается постепенно, и для появления характерных симптомов может потребоваться значительное время — месяцы или годы.
Симптомы эритремии
| Симптом | Механизм возникновения |
| Ранние симптомы эритремии | |
| Красный цвет кожи и слизистых оболочек | Накопление красных кровяных клеток и гемоглобина в поверхностных сосудах кожи придает ей ярко-красный оттенок, особенно на лице и конечностях. Слизистые оболочки также становятся ярко-красными. |
| Неврологические расстройства | На ранних стадиях заболевания изменение кровоснабжения мозга и гипоксия могут вызывать головные боли, головокружение, проблемы с координацией, снижение памяти и работоспособности. Пациенты часто становятся раздражительными и испытывают тревогу. |
| Поздние симптомы эритремии | |
| Увеличение селезенки(спленомегалия) | Селезенка увеличивается при повышении объема циркулирующей крови и количества форменных элементов. В норме она не прощупывается, но при эритремии может быть обнаружена при пальпации. Увеличение печени (гепатомегалия) также возможно, что может привести к циррозу. |
| Повышение артериального давления(гипертония) | Увеличение клеток крови делает кровь более вязкой и замедляет ее движение. Сердечно-сосудистая система активирует механизмы, повышающие артериальное давление для нормализации кровотока. |
| Кровотечения из носа, десен и внутренних органов | Увеличение объема крови и давления может привести к разрыву мелких сосудов из-за их недостаточной эластичности. Увеличение тромбоцитов и эритроцитов может способствовать образованию тромбов, вызывая инфаркты внутренних органов. |
Для точной диагностики учитываются другие показатели клинического анализа крови.
При эритремии наблюдаются следующие изменения в общем анализе крови:
- увеличение количества красных кровяных клеток (более 5,7×10^12 клеток/л у мужчин и 5,2×10^12 клеток/л у женщин);
- увеличение числа белых кровяных клеток (выше 12×10^9 клеток/л);
- увеличение количества тромбоцитов (400×10^9 клеток/л);
- повышение уровня гемоглобина (свыше 175 г/л у мужчин и 167 г/л у женщин);
- снижение скорости оседания эритроцитов (ниже 1 мм/час).
Изменения в общем анализе крови могут быть вызваны другими заболеваниями (воспаление, ожоги, онкология, гипервитаминоз группы В). Поэтому важна дифференциальная диагностика для исключения других патологий.
Лечение эритремии при повышенном гемоглобине
На начальном этапе терапии эритремии применяется кровопускание (флеботомия). Перед процедурой вводят гепарин в дозе 5000 ЕД для улучшения микроциркуляции и снижения вязкости крови. Каждые 3-4 дня удаляют 300-400 мл крови, пока уровень гемоглобина не превысит 150 г/л. Противопоказанием к флеботомии является уровень тромбоцитов более 800×10^9 клеток/л.
Вместо традиционного кровопускания все чаще используют эритроцитаферез, который позволяет изолированно удалять эритроциты, снижая уровень гемоглобина без удаления плазмы.
Полицитемия относится к лейкозам, поэтому в лечении применяются цитостатики. Эти препараты останавливают бесконтрольное деление опухолевых клеток. Выбор препарата и дозировка определяются врачом-гематологом.
Цитостатики для лечения эритремии
| Название цитостатика | Механизм действия | Форма выпуска | Дозировка |
| Миелобромол | Подавляет активность костного мозга, угнетая кроветворение и снижая образование клеток крови (эритроциты, тромбоциты, лейкоциты). | Таблетки по 250 мг. | В первые 20-40 дней по 250 мг ежедневно или через день, затем 125 мг. При положительном результате назначают на 2-3 месяца в поддерживающей дозе 125-250 мг 1-3 раза в неделю. |
| Имифос | Угнетает активность опухолевой ткани, воздействуя на генетический материал опухолевых клеток (нуклеиновые кислоты ДНК). | Ампулы или флаконы по 50 мг. | Вводят через день по 50 мг, разводя в 10-20 мл физраствора, внутримышечно или внутривенно. Курс лечения составляет 500-600 мг (10-12 ампул). |
Наиболее эффективным методом лечения эритремии считается радиоактивный фосфор. Он накапливается в костной ткани, подавляя функцию костного мозга и тормозя образование красных кровяных клеток. Радиоактивный фосфор принимают внутрь по 4 раза в день в течение 6-7 дней. При необходимости курс можно повторить не ранее чем через 4-5 месяцев. Противопоказанием является декомпенсированная патология печени или почек.
Эффективность терапии оценивается на основе клинического анализа крови и других параметров, таких как размер селезенки и наличие неврологических нарушений.
Повышенный гемоглобин при сердечной недостаточности
Сердечная недостаточность — это состояние, при котором сердце не выполняет свои функции, что приводит к недостаточному кровоснабжению органов и тканей. Существуют два основных типа: острая и хроническая.
Острая форма обычно возникает на фоне инфаркта миокарда или внезапных нарушений гемодинамики, вызванных повреждением сердечных клапанов, разрывом перегородки между желудочками и другими факторами. Это может привести к кардиогенному шоку, отеку легких и легочному сердцу.
Хроническая сердечная недостаточность чаще всего развивается из-за хронических заболеваний, таких как ишемическая болезнь сердца, гипертония и кардиомиопатия. В результате нарушается насосная функция сердца, и оно не может эффективно перекачивать кровь.
При хронической сердечной недостаточности часто повышается уровень эритроцитов и гемоглобина в крови из-за длительного недостатка кислорода и питательных веществ. В ответ на это почки вырабатывают гормон эритропоэтин, что увеличивает производство красных кровяных клеток в костном мозге и синтез гемоглобина в печени, селезенке и лимфатических узлах. Это помогает организму компенсировать недостаток артериальной крови.
Хроническая сердечная недостаточность может быть вызвана:
- врожденными или приобретенными пороками сердца (например, триада Фалло, стеноз легочной артерии);
- гипертонией;
- заболеваниями сердца воспалительного и невоспалительного характера (миокардиты, эндокардиты);
- ишемической болезнью сердца;
- инфарктом миокарда.
Диагностика сердечной недостаточности при повышенном гемоглобине
Для диагностики сердечной недостаточности необходима консультация кардиолога. Врач проводит физикальный осмотр, включая оценку состояния кожи и прослушивание сердечных тонов, а также выявляет симптомы заболевания.
Симптомы сердечной недостаточности
| Симптом | Механизм возникновения |
| Симптомы слабо или умеренно выраженной сердечной недостаточности | |
| Повышенная утомляемость | Уменьшение поступления артериальной крови к тканям приводит к недостатку кислорода и питательных веществ, что вызывает истощение энергетических запасов клеток, особенно в центральной нервной системе, и снижает уровень глюкозы. Это приводит к повышенной утомляемости и изменчивости настроения. |
| Кашель | Возникает как рефлекс на застойные процессы в легких из-за нарушений в легочном круге кровообращения. Обычно кашель непродуктивный и может сопровождаться кровохарканьем в тяжелых случаях. |
| Одышка | Связана с застойными явлениями в легких. Жидкость из капилляров проникает в альвеолы, нарушая газообмен. Чем больше альвеол заполнено жидкостью, тем меньше кислорода усваивает организм. |
| Учащение дыхания(тахипноэ) | Для компенсации дыхательной недостаточности организм начинает дышать чаще, что улучшает поступление кислорода. |
| Сердечные шумы | Возникают из-за нарушений в работе клапанов сердца, таких как недостаточность или стеноз. При недостаточности кровь течет в обратном направлении, вызывая шумы, а при стенозе шум возникает из-за затрудненного прохождения крови через суженное отверстие клапана. |
| Увеличение числа сердечных сокращений(тахикардия) | Частота сердечных сокращений возрастает для улучшения кровоснабжения органов, что может привести к гипертрофии левого желудочка и усугубить сердечную недостаточность. |
| Отеки нижних конечностей | Отеки возникают из-за застоя крови в большом круге кровообращения, когда жидкость выходит из сосудов в окружающие ткани, чаще всего в нижних конечностях. |
| Цианоз(синюшность кожных покровов и слизистых оболочек) | Сердечная недостаточность снижает поступление артериальной крови и кислорода к клеткам, что вызывает накопление гемоглобина, связанного с углекислым газом, придающего коже и слизистым оболочкам синеватый оттенок. |
| Симптомы конечной сердечной недостаточности | |
| Асцит(скопление жидкости в брюшной полости) | Является следствием застоя крови в большом круге кровообращения, когда жидкость выходит из сосудов в брюшную полость и накапливается там. |
| Цирроз печени(замена функциональной печеночной ткани на соединительную) | Развивается на фоне длительной сердечной недостаточности. Недостаток кислорода и венозный застой приводят к перерождению печеночной ткани, что может усугублять асцит. |
| Пневмосклероз(замещение функциональной легочной ткани на соединительную ткань) | Возникает из-за длительной гипоксии, когда застой в малом круге кровообращения приводит к нехватке кислорода в легких, усугубляя дыхательную недостаточность. |
| Сильное истощение | При выраженной сердечной недостаточности клетки испытывают дефицит питательных веществ и кислорода, что приводит к истощению запасов гликогена и использованию собственных белков, жиров и углеводов. Это состояние часто связано с циррозом печени, который снижает выработку белков. |
Для подтверждения сердечной недостаточности применяются различные диагностические методы, а также важно определить первопричину заболевания.
При диагностике сердечной недостаточности используют следующие методы:
- Биохимический анализ крови выявляет нарушения в электролитном составе, такие как снижение калия и натрия. Повышение общего уровня холестерина и фракций липопротеинов низкой и очень низкой плотности может способствовать атеросклерозу. Высокий уровень глюкозы может указывать на диабет, усугубляющий хроническую сердечную недостаточность. Снижение общего белка свидетельствует о дистрофических изменениях в печени.
- Электрокардиография (ЭКГ) оценивает ритм и проводимость сердечной мышцы, а также объем кровоснабжения миокарда, что помогает выявить ишемическую болезнь сердца.
- Эхокардиография (УЗИ сердца) обнаруживает признаки ишемической болезни и выявляет дефекты клапанов сердца, а также оценивает насосную функцию сердечной мышцы.
- Рентгенография грудной полости выявляет дистрофические изменения в легочной ткани, такие как пневмосклероз, возникающие на фоне застойных явлений в малом круге кровообращения.
Лечение сердечной недостаточности при повышенном гемоглобине
Лечение хронической сердечной недостаточности направлено на улучшение насосной функции миокарда, нормализацию сердечного ритма и гемодинамических показателей (артериальное давление и скорость кровотока). Важно также учитывать сопутствующие заболевания, такие как сахарный диабет, гипертония и ишемическая болезнь сердца.
Основные медикаменты для терапии хронической сердечной недостаточности:
- Диуретики помогают избавиться от избыточной жидкости, предотвращая отеки и снижая артериальное давление. Наиболее часто используются фуросемид, лазикс и спиронолактон.
- Сердечные гликозиды повышают сократимость сердечной мышцы и обладают умеренным противоаритмическим и противоотечным эффектом. Для лечения применяются строфантин и дигоксин.
- Нитраты помогают при приступах стенокардии, расширяя артерии, снабжающие сердечную мышцу кровью, и немного снижая артериальное давление. Наиболее распространены нитроглицерин, изокет и изосорбид.
- Бета-адреноблокаторы снижают потребность сердца в кислороде, уменьшая сократимость миокарда и частоту сердечных сокращений. Обычно назначаются пропранолол, метопролол и бисопролол.
- Ингибиторы ангиотензинпревращающего фермента блокируют фермент, вырабатываемый почками, который повышает артериальное давление и способствует образованию отеков. К этой группе относятся рамиприл, эналаприл и каптоприл.
- Антикоагулянты снижают риск тромбообразования при ишемической болезни сердца. В этой категории применяются гепарин, варфарин и аспирин.
Кроме медикаментов, важно соблюдать специальную диету (диета №10), ограничивать потребление жидкости и соли, контролировать массу тела и заниматься умеренной физической активностью.
Повышенный гемоглобин при дыхательной недостаточности
Дыхательная недостаточность — это состояние, при котором легкие не обеспечивают организм достаточным количеством кислорода. Это также означает, что легкие и сердце работают на пределе, чтобы поддерживать нормальный газовый состав крови.
Причины дыхательной недостаточности разнообразны, но не все они приводят к повышению уровня гемоглобина. Обычно увеличение гемоглобина наблюдается при хронических заболеваниях бронхов и легочной ткани, что может вызвать хроническую дыхательную недостаточность.
Наиболее распространенные причины дыхательной недостаточности с повышением гемоглобина:
- Легочное сердце — увеличение правого желудочка и предсердия из-за повышения давления в малом круге кровообращения. Это состояние может развиваться при заболеваниях легочной ткани, бронхов, деформации грудной клетки или поражении сосудов легких (например, тромбоэмболия легочной артерии). Различают острое и хроническое легочное сердце, которое может привести к хронической сердечной недостаточности.
- Фиброз легких — процесс замещения легочной ткани соединительной тканью. Фиброз может развиваться после пневмонии, туберкулеза, ревматоидного артрита или длительного воздействия производственной пыли (пневмокониоз). Симптомы включают одышку, кашель, цианоз и общую слабость.
- Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующим поражением бронхов и альвеол из-за воспалительного процесса, вызванного гиперчувствительностью дыхательной системы. ХОБЛ включает эмфизему легких, хронический обструктивный бронхит, фиброз легких и легочное сердце.
Повышение уровня гемоглобина при хронической легочной недостаточности происходит аналогично хронической сердечной недостаточности. При дыхательной недостаточности нарушается газообмен, что приводит к недостатку кислорода в тканях. Для компенсации гипоксии в почках вырабатывается гормон эритропоэтин, который стимулирует костный мозг к увеличению синтеза красных кровяных телец и гемоглобина, необходимых для транспортировки кислорода.
Диагностика дыхательной недостаточности при повышенном гемоглобине
Диагностикой дыхательной недостаточности занимается пульмонолог. На первом этапе важно выявить симптомы, указывающие на это состояние.
Симптомы дыхательной недостаточности
| Симптомы | Механизм возникновения |
| Кашель | Защитная реакция, очищающая бронхи от мокроты, пыли и других раздражителей. Фиброз легких обычно не сопровождается кашлем, так как легочная ткань не содержит рецепторов, отвечающих за кашель. |
| Учащение дыхания(тахипноэ) | Изменение газового состава крови активирует рецепторы дыхательного центра в мозге, увеличивая частоту дыхания. При дыхательной недостаточности дыхание становится поверхностным, что не позволяет легким полностью насыщать организм кислородом. |
| Одышка | Возникает из-за учащенного, но недостаточно глубокого дыхания. Чаще всего проявляется на фоне заболеваний дыхательной системы, особенно на выдохе (экспираторная одышка), из-за сужения и спазма бронхов. |
| Увеличение числа сердечных сокращений(тахикардия) | Дыхательная система не обеспечивает достаточное поступление кислорода, и сердцу приходится работать интенсивнее. Этот механизм частично компенсирует дыхательную недостаточность, но длительная нагрузка может привести к осложнениям, таким как ишемическая болезнь сердца. |
| Цианоз(синюшность кожи и слизистых оболочек) | Недостаток кислорода нарушает газообмен, что приводит к недостаточной насыщенности артериальной крови кислородом и высокой концентрации углекислого газа в венозной крови, вызывая синюшный оттенок кожи. |
| Повышенная усталость | Следствие истощения компенсаторных возможностей дыхательной и сердечно-сосудистой систем. Длительная гипоксия негативно сказывается на всех тканях организма, снижая эффективность энергетических процессов в клетках. |
Диагностика дыхательной недостаточности направлена на выявление первопричины заболевания и определение степени и формы состояния.
Методы диагностики дыхательной недостаточности:
- Рентгенография грудной клетки позволяет обнаружить изменения в легочной ткани и бронхах. При хронической обструктивной болезни легких (ХОБЛ) из-за хронического обструктивного бронхита на снимках видна деформация бронхов и утолщение стенок. При эмфиземе наблюдаются размытые контуры сосудистого рисунка и низкое положение диафрагмы. Для легочного сердца характерно увеличение правого желудочка, что увеличивает тень сердца на снимках.
- Спирометрия измеряет жизненную емкость легких и скорость прохождения воздуха, что помогает определить тип дыхательной недостаточности. При ХОБЛ наблюдается затруднение дыхания на выдохе, а показатели спирометрии в целом снижены.
- Эхокардиография подтверждает диагноз легочного сердца. УЗИ сердца может показать расширение и гипертрофию правого желудочка, а также повышение давления в малом круге кровообращения.
- Исследование газового состава крови определяет степень насыщения кислородом артериальной крови и парциальное давление кислорода и углекислого газа.
Лечение дыхательной недостаточности при повышенном гемоглобине
Лечение хронической дыхательной недостаточности включает терапию основной причины и общие мероприятия. К ним относятся вибрационный массаж грудной клетки для улучшения отхождения мокроты и препараты, разжижающие мокроту: амброксол, ацетилцистеин, бромгексин и карбоцистеин. Оксигенотерапия, предполагающая вдыхание воздуха с повышенной концентрацией кислорода, также важна.
Терапия хронической обструктивной болезни легких (ХОБЛ) направлена на облегчение симптомов и снижение осложнений. Эффективными являются бронхолитики, такие как сальбутамол и фенотерол, которые снимают спазмы гладкой мускулатуры бронхов, улучшая дыхание и газообмен. Глюкокортикоиды, например, будесонид и флутиказона пропионат, применяются в сочетании с бронхолитиками для лечения обострений ХОБЛ благодаря своему противовоспалительному эффекту.
Легочное сердце часто возникает из-за заболеваний дыхательной и сердечно-сосудистой систем, таких как бронхиальная астма, тромбоэмболия легочной артерии и ХОБЛ. Важно рано выявить и лечить основную причину. Симптоматическая терапия включает бронхолитики (сальбутамол, фенотерол), блокаторы кальциевых каналов (нифедипин), нитраты (нитроглицерин), антагонисты рецепторов эндотелина (бозентан) и другие препараты в зависимости от клинической картины.
Специфического лечения фиброза легких не существует. Для замедления прогрессирования применяются антифиброзные средства, такие как колхицин, которые препятствуют замещению легочной ткани соединительной. Также используются глюкокортикоиды (преднизолон) и цитостатики (азатиоприн). В случаях усугубления дыхательной недостаточности на фоне фиброза легких может быть рекомендована трансплантация легких.
Повышенный гемоглобин при заболеваниях почек
Одной из причин повышения уровня гемоглобина являются заболевания почек. При повреждении почечной ткани или стенозе почечных сосудов увеличивается выработка гормона эритропоэтина, который стимулирует эритропоэз и синтез красных кровяных клеток в костном мозге. В результате в селезенке, печени и лимфоузлах активизируется выработка гемоглобина.
Гемоглобин может повышаться при следующих почечных заболеваниях:
- Киста почки – доброкачественное образование, представляющее собой полость с жидкостью. Размеры кисты могут превышать 10 см, что сжимает сосуды и ткани почки, а также окружающие органы. Существуют два типа кист: простая (одна полость) и сложная (несколько камер). Основная причина – нарушение оттока мочи в одном из почечных канальцев. Симптомы: боль в пояснице, повышение артериального давления (чаще диастолического) и гематурия.
- Стеноз почечных артерий – сужение одной или нескольких артерий, питающих почки. Наиболее частая причина – атеросклеротические бляшки на внутренней поверхности сосудов. Проявляется повышением артериального давления и снижением кровоснабжения почек (ишемия). Повышение давления при почечных заболеваниях часто трудно поддается лечению.
- Отторжение почечного трансплантата – реакция организма на несовместимость тканей пересаженной почки. Может быть сверхострым (развивается за минуты) или хроническим (проявляется через недели или месяцы). Симптомы: лихорадка, повышение артериального давления и снижение выделения мочи. В моче могут обнаруживаться белки, форменные элементы крови и повышенные уровни продуктов азотистого обмена (мочевина, креатинин).
- Гидронефроз – расширение почечных чашечек и лоханок из-за нарушения оттока мочи. Причины: мочекаменная болезнь, сдавление мочевыводящих путей опухолью или их повреждение. Симптомы: боли в животе, гематурия и увеличение почки, прощупываемое при пальпации.
Диагностика заболеваний почек при повышенном гемоглобине
Некоторые заболевания почек могут повышать уровень гемоглобина. Для диагностики почечных заболеваний обращаются к нефрологу или урологу. Сбор анамнеза включает выявление всех симптомов.
Общие симптомы различных почечных заболеваний
| Симптомы | Механизм возникновения |
| Повышенное артериальное давление(гипертония) | Гипертония часто встречается при заболеваниях почек. Например, стеноз почечных артерий снижает кровоток к почкам, что вызывает задержку воды и натрия, увеличивая объем циркулирующей крови и артериальное давление. Участок почки с недостаточным кровоснабжением выделяет много ренина, что через активацию ангиотензина и альдостерона вызывает спазм артерий и усугубляет гипертонию. |
| Боль в пояснице | В почечной капсуле и сосудах много болевых рецепторов. Перерастяжение или сдавливание этих структур вызывает болевой синдром. Чем сильнее механическое воздействие, тем выраженнее боль в пояснице. |
| Наличие крови в моче(гематурия) | В норме высокомолекулярные вещества, такие как белок и эритроциты, не проходят через мембрану нефронов. При заболеваниях почек целостность мембраны может нарушаться, и в мочу попадают крупные белковые молекулы и эритроциты. Различают микрогематурию (эритроциты видны только под микроскопом) и макрогематурию (кровь заметна невооруженным глазом). |
Для подтверждения заболеваний почек проводят ряд диагностических процедур.
Для диагностики почечных заболеваний применяются следующие методы:
- Общий анализ мочи — обязательный метод, который проводят при всех патологиях мочевыделительной системы. Например, при гидронефрозе в моче обнаруживают белок и эритроциты, а при отторжении почечного трансплантата — лимфоциты, белки и почечные цилиндры, что указывает на разрушение почечных клубочков. При некоторых заболеваниях отток мочи может нарушаться, что снижает ее выделение.
- Ультразвуковое исследование почек — распространенный метод, позволяющий косвенно подтвердить наличие почечной патологии (выявляет кисту, гидронефроз, стеноз почечных артерий или отторжение почечного трансплантата). При стенозе УЗИ показывает уменьшение размера почки, связанное с ишемией. Гидронефроз характеризуется увеличением почечных чашечек и лоханок. При отторжении трансплантата метод выявляет умеренное увеличение. УЗИ также определяет форму кисты и количество полостных образований.
- Артериография почки используется для оценки состояния сосудов почек. Этот метод информативен для диагностики стеноза почечных артерий и при подозрении на сдавливание артерий кистой или другим образованием. Артериография позволяет локализовать и определить степень сдавливания сосудов.
- Рентгеноконтрастное исследование почек изучает мочевыводящие пути. Перед процедурой пациенту вводят контрастное вещество, что помогает визуализировать и оценить проходимость мочевыводящих путей.
- Компьютерная томография почек — высокоинформативный метод, который может обнаружить объемные образования (кисты, опухоли), камни в почках, изменения в сосудах и воспалительные процессы.
Лечение заболеваний почек при повышенном гемоглобине
Наличие заболеваний почек требует различных методов лечения, учитывающих тяжесть недуга, сопутствующие болезни, возраст и общее состояние пациента.
Гидронефроз требует срочной госпитализации и хирургического вмешательства для восстановления оттока мочи. Выполняется чрескожная пункционная нефростомия: врач прокалывает почечную лоханку специальной иглой, расширяет отверстие и устанавливает катетер для оттока мочи. Важно быстро выявить и лечить основное заболевание, вызвавшее гидронефроз, например, мочекаменную болезнь, аденому простаты или стриктуру уретры.
Лечение кисты почки может быть консервативным или хирургическим. Медикаменты применяются, если киста не нарушает отток мочи и не сдавливает сосуды. В противном случае требуется операция. Существует два метода хирургического вмешательства: первый — менее инвазивный, при котором из кисты откачивается жидкость и вводится склерозирующее вещество для заращения стенок; второй — более обширный, включает удаление кисты и, при необходимости, частичную резекцию или полное удаление почки.
Лечение отторжения почечного трансплантата требует комплексного подхода, основанного на подавлении иммунной системы для замедления или остановки отторжения.
Для лечения отторжения используются следующие группы препаратов:
- Глюкокортикоиды — подавляют иммунный ответ, снижая реакцию организма на почечный трансплантат. Чаще всего применяется преднизолон, дозировка определяется врачом.
- Иммунодепрессанты блокируют действие цитотоксических Т-лимфоцитов, вызывающих повреждение чуждых тканей. Широко используются циклоспорин и такролимус.
- Антитимоцитарные и антилимфоцитарные иммуноглобулины разрушают цитотоксические лимфоциты и применяются до и после пересадки.
Стеноз почечных артерий лечится хирургически. Применяются два метода — стентирование и баллонная дилатация, оба малоинвазивные. При стентировании в место стеноза вводится стент — полая трубка, поддерживающая просвет сосуда. Баллонная дилатация расширяет участок сосуда с помощью баллона. Если стеноз вызван атеросклерозом, может потребоваться шунтирование для создания дополнительного пути для кровотока.
Повышенный гемоглобин при онкологических заболеваниях
При доброкачественных и злокачественных онкологических заболеваниях часто наблюдается снижение уровня эритроцитов и гемоглобина, что называется анемией. В редких случаях опухоль может повышать уровень эритропоэтина, гормона, вырабатываемого почками, который активирует стволовые клетки в костном мозге, превращающиеся в эритроциты. Увеличение эритропоэтина также способствует росту гемоглобина.
Уровень гемоглобина может значительно увеличиваться при следующих онкологических заболеваниях:
- рак почки;
- рак печени (гепатома);
- поликистоз печени;
- гемангиобластома мозжечка;
- миома матки;
- аденома гипофиза;
- маскулинизирующие опухоли яичников;
- опухоль надпочечников.
Диагностика онкологических заболеваний при повышенном гемоглобине
Диагностикой опухолей занимается врач-онколог. Ранняя диагностика опухолевых процессов критична для предотвращения их озлокачествления и метастазирования. Существует множество методов, помогающих выявить и подтвердить наличие онкологического заболевания.
Для диагностики онкологических заболеваний применяются следующие методы лабораторных и функциональных исследований:
- Биопсия — удаление небольшого фрагмента пораженной ткани для анализа под микроскопом. Цитологическое исследование позволяет оценить форму, количество, размер и расположение клеток, что помогает подтвердить или опровергнуть наличие опухоли.
- Компьютерная томография (КТ) — высокоинформативный метод, позволяющий послойно исследовать практически любой орган или ткань. КТ помогает подтвердить наличие опухоли и определить ее локализацию, размеры и форму.
- Магнитно-резонансная томография (МРТ) — более информативный метод по сравнению с КТ, хотя и более дорогой. МРТ чаще используется для выявления опухолей головного мозга. При подозрении на опухоли в органах брюшной полости обычно применяют КТ.
- Анализ на онкомаркеры позволяет обнаружить в крови специфические белки, появляющиеся при определенных онкологических заболеваниях. Этот метод помогает выявить на ранних стадиях неоплазию яичников, печени и других органов, а также обнаружить метастазы в крови.
Лечение онкологических заболеваний при повышенном гемоглобине
Лечение онкологических заболеваний требует комплексного подхода. Онколог учитывает стадию и тип болезни, общее состояние пациента, сопутствующие заболевания и возраст. При запущенной раковой опухоли, когда раковые клетки проникают в органы и ткани, применяется паллиативная терапия. Ее цель — поддержание функций жизненно важных органов, снижение симптомов (включая боль) и улучшение качества жизни пациента.
Методы лечения онкологических заболеваний:
-
Химиотерапия использует противоопухолевые препараты, замедляющие или останавливающие деление опухолевых клеток. Эти препараты также влияют на нормальные клетки, но в меньшей степени. Для достижения лучшего эффекта химиопрепараты часто комбинируются. Несмотря на побочные эффекты (выпадение волос, поражение ногтей, угнетение функции костного мозга, нарушения пищеварения и работы печени), химиотерапия может быть единственным способом замедлить прогрессирование опухоли и продлить жизнь пациенту.
-
Хирургическое удаление опухоли — наиболее радикальный и эффективный метод. В зависимости от размера опухоли может проводиться частичное или полное удаление органа. Удаляются не только опухоль, но и близлежащие здоровые ткани и лимфатические узлы, которые могут быть путями для метастазирования. Часто перед и после операции назначается курс химиотерапии, что увеличивает шансы на выздоровление. В некоторых случаях, если опухоль прорастает в соседние органы, может потребоваться паллиативная операция (частичное удаление органа).
-
Радиотерапия — один из распространенных методов лечения злокачественных опухолей. Этот метод основан на ионизирующем облучении опухоли, что приводит к прекращению деления раковых клеток. Радиотерапия также имеет побочные эффекты, такие как выпадение волос, общая слабость, тошнота и рвота, а также угнетение кроветворения.
Повышенный гемоглобин при ожогах
В некоторых случаях увеличение уровня гемоглобина связано с серьезным ожогом. Повреждение эпидермиса и глубоких слоев кожи приводит к значительному выходу плазмы из сосудов, что вызывает сгущение крови. Хотя общий анализ может показать рост всех клеток крови и гемоглобина, на самом деле эти показатели остаются в пределах нормы.
Выделяют четыре категории ожогов. Ожоги второй и третьей степени могут привести к гемоконцентрации и повышению уровня гемоглобина.
Степени ожогов:
- Ожог 1 степени затрагивает только верхний слой кожи – роговой слой эпидермиса. На месте ожога появляется покраснение и легкий отек, сопровождающиеся болью. В течение первых пяти дней происходит отшелушивание клеток и полное заживление.
- Ожог 2 степени затрагивает несколько слоев эпидермиса, включая базальный слой. Кроме покраснения, отека и боли, на коже образуются пузыри с прозрачной жидкостью. Базальный слой остается неповрежденным, что позволяет коже восстановиться за 7-10 дней.
- Ожог 3 степени может сопровождаться частичным или полным повреждением дермы. На месте ожога образуется струп темного цвета и крупные пузыри с кровью. Пораженная кожа отечная, большинство болевых рецепторов погибает, что снижает чувствительность. Если остаются участки росткового слоя и отсутствует инфекция, возможно заживление без рубцов. В противном случае формируется рубцовая ткань.
- Ожог 4 степени характеризуется полным разрушением кожи и повреждением глубоких тканей, включая соединительную ткань, мышцы, суставы и кости. Эта степень ожога проявляется обугливанием тканей.
Диагностика ожогов при повышенном гемоглобине
Диагностика ожогов несложна, но трудности возникают при определении глубины повреждения и площади пораженной поверхности. При обширных ожогах может развиться ожоговая болезнь, охватывающая симптомы и реакции организма на серьезные термические ожоги.
Важно заподозрить ожоговую болезнь, так как она может привести к осложнениям: резкому снижению объема циркулирующей крови, шоку, гангрене, абсцессам, менингиту и энцефалопатии, что может быть смертельно.
Существует 4 стадии ожоговой болезни:
- Ожоговый шок — первая стадия, длится от нескольких часов до 2-3 суток в зависимости от тяжести. Наблюдаются нарушения кровообращения на уровне капилляров.
- Острая ожоговая токсемия начинается на 2-3 день и продолжается 7-9 дней. Характеризуется симптомами интоксикации: рвота, головокружение, головная боль, слабость, снижение аппетита, вызванными токсинами распада тканей.
- Период ожоговой инфекции характеризуется инфекционным процессом. Повреждение кожи создает условия для проникновения патогенных микроорганизмов. Этот период может длиться от недели до нескольких месяцев. Важно регулярно проводить хирургическую обработку ран и применять антисептики и антимикробные препараты.
- Период выздоровления начинается, когда ожоговая рана начинает заживать. При глубоких ожогах регенерация тканей происходит через грануляцию с образованием грубых рубцов.
Лечение ожогов при повышенном гемоглобине
Крайне важно оказать помощь пострадавшему до прибытия скорой помощи. Быстрая первая помощь облегчает лечение ожогов в стационаре и снижает риск осложнений.
Первая помощь при ожогах включает следующие шаги:
- Устранение воздействия повреждающего фактора. Необходимо прекратить действие термического (огонь), химического (кислота, щелочь, соли тяжелых металлов) или электрического фактора на кожу.
- Охлаждение пораженной области прохладной водой. Локальное охлаждение вызывает спазм сосудов, что уменьшает боль, снижает отек и замедляет выход жидкости из сосудов. Держите пораженную область под холодной водой не менее 20 минут и не позже чем через 2–2,5 часа после контакта с повреждающим фактором. Важно помнить, что в случае некоторых химических ожогов (например, при контакте с алюминием) вода может усугубить ситуацию.
- Наложение стерильной повязки на ожог. Это поможет избежать контакта поврежденной кожи с окружающей средой и снизит риск инфицирования. В качестве повязки можно использовать марлю или чистый носовой платок. При наложении избегайте сильного сжатия тканей, чтобы не увеличить отек и боль. Не очищайте ожоговые раны без материалов для перевязки.
- Прием обезболивающих средств важен при серьезных или глубоких ожогах. Можно использовать анальгетики, такие как парацетамол, ибупрофен, анальгин, диклофенак.
На этапе госпитализации проводится лечение в зависимости от степени и обширности ожогов. Важно контролировать артериальное давление и объем циркулирующей крови, так как их резкое снижение может привести к шоковому состоянию, угрожающему жизни пациента.
В лечении ожогов применяются:
- Антимикробные препараты, подавляющие рост патогенных бактерий, проникающих через ожоговые поверхности. Чаще всего используются препараты широкого спектра действия (эритромицин, тетрациклин, левомицетин).
- Анальгетики для снятия боли. Применяются как обычные обезболивающие (анальгин, парацетамол), так и наркотические анальгетики (фентанил, дроперидол, кетамин).
- Инфузионная терапия для стабилизации гемодинамики и нормализации объема циркулирующей крови. Через капельницы вводятся кристаллоидные и коллоидные растворы для восполнения потерянной плазмы. Также используются растворы для коррекции кислотно-щелочного равновесия и препараты, нормализующие работу сердца (сердечные гликозиды).
При необходимости проводится хирургическое вмешательство. Удаляются некротизированные ткани, а на месте ожоговой поверхности выполняется кожная пластика.
Каковы причины повышенного уровня гемоглобина у ребенка?
Уровень гемоглобина у новорожденных может достигать 200–225 г/л, что считается нормой. У взрослых верхняя граница составляет 170 г/л. Со временем уровень гемоглобина у детей снижается.
Повышение гемоглобина у ребенка может указывать на заболевания или патологии. При обнаружении повышенного уровня гемоглобина необходимо обратиться к педиатру.
Причины повышения гемоглобина у детей:
- Обезвоживание – наиболее распространенная причина. Часто возникает при кишечных инфекциях с диареей, что приводит к потере жидкости и сгущению крови (гемоконцентрации).
- Врожденные пороки сердца могут вызывать сердечную недостаточность, что приводит к недостаточному поступлению кислорода к органам. Гипоксия фиксируется почками, которые начинают вырабатывать эритропоэтин, увеличивая уровень гемоглобина и количество эритроцитов для компенсации ишемии тканей.
- Эритремия – хроническое онкологическое заболевание, связанное с кроветворной системой, характеризующееся повышением уровня гемоглобина, лейкоцитов, тромбоцитов и эритроцитов из-за злокачественного перерождения стволовых клеток в костном мозге.
- Онкологические заболевания, такие как рак почек или печени, могут повышать уровень гемоглобина за счет увеличения выработки эритропоэтина почками.
Какие продукты способны повышать гемоглобин?
В некоторых случаях увеличение уровня гемоглобина связано с употреблением продуктов, богатых железом. Накопление этого элемента в организме активизирует синтез гемоглобина — белка, который транспортирует кислород и углекислый газ. Железо из животных источников усваивается эффективнее, чем из растительных.
Продукты, богатые железом
| Растительные источники | Животные источники |
| Бобовые (фасоль, горох) | Сыр |
| Грибы | Печень (говяжья, свиная) |
| Орехи (лесные) | Почки |
| Сухофрукты (курага, чернослив, груша) | Мясо (кролик, индейка, телятина, говядина) |
| Халва | Скумбрия |
| Овсяные хлопья | |
| Морская капуста | |
| Фисташки | |
| Яблоки |
Людям с повышенным уровнем гемоглобина следует ограничить потребление этих продуктов. В то же время, они должны быть основой рациона для тех, кто страдает от анемии с пониженным уровнем гемоглобина.
Почему гемоглобин повышается при стрессе?
Стрессовые ситуации возникают из-за сложных процессов и реакций. На первом этапе, стадии тревоги, в кровь выбрасываются адреналин и норадреналин, активируя организм. Эти гормоны запускают симпатическую нервную систему, что проявляется в тахикардии, артериальной гипертензии, тахипноэ и ускоренном распаде гликогена. Организму требуется больше кислорода и питательных веществ, так как органы функционируют на пределе. Частые стрессы активируют адаптивные механизмы, увеличивая количество эритроцитов и гемоглобина для более эффективной доставки кислорода к клеткам.
Уровень гемоглобина может повышаться под воздействием различных факторов, таких как инфекции, травмы, неблагоприятные климатические условия и психические нагрузки. Однако чаще всего он увеличивается после физических нагрузок. У спортсменов и людей с тяжелым физическим трудом наблюдается повышенный уровень гемоглобина. Это связано с тем, что при недостатке кислорода в почках увеличивается выработка гормона эритропоэтина, который воздействует на костный мозг, увеличивая число эритроцитов. В печени, лимфатических узлах и селезенке усиливается синтез гемоглобина. Эти адаптивные процессы помогают организму компенсировать нехватку кислорода во время физической активности.
Какие лекарственные препараты приводят к повышению уровня гемоглобина?
Для терапии и профилактики анемии активно используются препараты с железом, которые восстанавливают и накапливают его в организме для синтеза гемоглобина.
Наиболее распространенные препараты с содержанием железа:
- Сорбифер Дурулес – капсульный препарат с 100 миллиграммами железа. Благодаря технологии (Дурулес) ионы железа высвобождаются постепенно, что повышает биодоступность.
- Актиферрин композитум содержит сульфат железа и фолиевую кислоту, важную для образования гемоглобина. Доступен в капсулах.
- Тотема – комбинированный препарат с глюконатом железа и микроэлементами (медь, марганец). Выпускается в виде темно-коричневого раствора в ампулах.
- Мальтофер – лекарственное средство с гидроксидом железа, доступное в таблетках.
Неконтролируемый прием железосодержащих препаратов может вызвать эритроцитоз и повышение уровня гемоглобина, а также другие нежелательные эффекты. Рекомендуется периодически проходить общий анализ крови, чтобы врач мог скорректировать лечение при обнаружении отклонений.
Вопрос-ответ
Какие болезни вызывают повышение гемоглобина?
Повышение уровня гемоглобина может быть связано с различными заболеваниями, такими как хронические заболевания легких (например, хроническая обструктивная болезнь легких), сердечно-сосудистые заболевания, полицитемия (первичная или вторичная), а также обезвоживание организма. Кроме того, некоторые опухоли могут стимулировать выработку эритропоэтина, что также приводит к увеличению гемоглобина.
Что нельзя делать при повышеном гемоглобине?
При повышенном гемоглобине нужно тщательно следить за своим питанием. Из рациона необходимо исключить продукты, содержащие большое количество железа: красное мясо, печень, красные ягоды, красные фрукты и овощи, сладости, копчености, крупы, жирное молоко и сливочное масло.
Какое повышение гемоглобина считается опасным?
Ненормальные показатели гемоглобина у мужчин – от 170 грамм на литр, у женщин – от 150 грамм на литр. Превышение этих норм – тревожный сигнал.
Что случится, если гемоглобин повышен?
Повышенный гемоглобин не всегда сопровождается выраженной симптоматикой, но иногда появляются признаки, указывающие на изменения в кровеносной системе. Человек может чувствовать головные боли, головокружение, быстрое утомление, покраснение кожи лица или рук.
Советы
СОВЕТ №1
Обратитесь к врачу для диагностики. Повышенный уровень гемоглобина может быть признаком различных заболеваний, таких как полицитемия или заболевания легких. Важно пройти медицинское обследование, чтобы определить причину и получить соответствующее лечение.
СОВЕТ №2
Следите за своим образом жизни. Убедитесь, что вы ведете активный образ жизни, правильно питаетесь и избегаете курения. Эти факторы могут влиять на уровень гемоглобина и общее состояние здоровья.
СОВЕТ №3
Регулярно проверяйте уровень гемоглобина. Если у вас есть предрасположенность к повышению гемоглобина, важно регулярно сдавать анализы крови, чтобы отслеживать изменения и вовремя реагировать на них.
СОВЕТ №4
Изучите влияние окружающей среды. Высокие уровни гемоглобина могут быть связаны с условиями жизни, такими как высокая высота над уровнем моря. Если вы живете или работаете в таких условиях, обсудите с врачом возможные меры для снижения уровня гемоглобина.