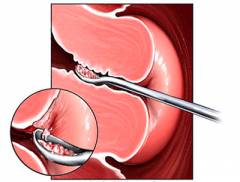
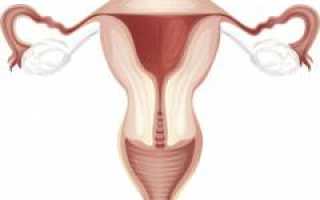
Анатомия матки
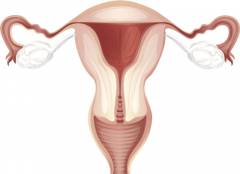
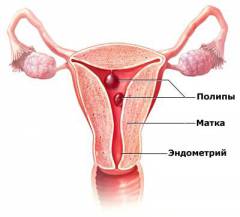
Матка — ключевой орган женской репродуктивной системы, расположенный в области таза. Спереди находится мочевой пузырь, сзади — прямая кишка. Форма матки напоминает грушу и сплюснута в переднезаднем направлении.
Анатомические отделы матки:
- Тело матки. Состоит из передней и задней поверхностей. Часть, расположенная выше соединения с маточными трубами, называется дном матки.
- Шейка матки. Продолжение тела матки. Верхняя часть, соединяющаяся с телом, — надвлагалищная, нижняя часть, находящаяся во влагалище, — влагалищная. Влагалищную часть можно осмотреть с помощью влагалищного зеркала. Внутри шейки расположен цервикальный канал, открывающийся в полость влагалища через маточное отверстие. Слизистая оболочка канала содержит железы, которые могут заблокироваться при некоторых заболеваниях, что приводит к образованию наботовых кист.
- Перешеек — участок, соединяющий тело матки с шейкой, длиной около 1 см.
Во время беременности матка значительно изменяется, а после родов постепенно возвращается к исходному состоянию.
Слои стенки матки:
- Периметрий — внешний слой, серозная оболочка, выполняющая защитные функции. Образована висцеральной брюшиной и покрывает переднюю и заднюю поверхности матки. Периметрий переходит на мочевой пузырь, образуя пузырно-маточное углубление, и на прямую кишку, формируя прямокишечно-маточное углубление (Дугласово пространство).
- Миометрий — мышечная оболочка, состоящая из трех слоев: наружного, сосудистого и внутреннего. Мышечные волокна переплетаются в продольном, косом и круговом направлениях. В теле матки волокна расположены преимущественно продольно, в области шейки и перешейка — круговыми слоями.
- Эндометрий — слизистая оболочка, состоящая из базального и функционального слоев. Базальный слой прилегает к миометрию, функциональный слой более поверхностный и толще. В функциональном слое происходят циклические изменения, связанные с менструальным циклом: пролиферация, отторжение и восстановление после менструации. В эндометрии расположены трубчатые железы.
Матка выполняет генеративную функцию, обеспечивая развитие плода, и менструальную функцию, заключающуюся в циклических изменениях функционального слоя эндометрия.
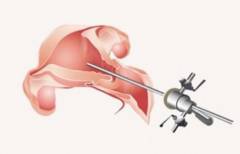
Гистероскопия матки является важным диагностическим и лечебным методом, который позволяет врачам визуально оценить состояние полости матки. Показаниями к проведению процедуры могут служить аномальные кровотечения, подозрения на полипы или миомы, а также необходимость удаления внутриматочных спиралей. Однако существуют и противопоказания, такие как острые воспалительные процессы, беременность и некоторые сердечно-сосудистые заболевания.
Методика гистероскопии включает введение специального инструмента — гистероскопа — через влагалище и шейку матки. Процедура обычно проводится под местной или общей анестезией. Подготовка к гистероскопии включает консультацию с врачом, выполнение необходимых анализов и соблюдение рекомендаций по отмене антикоагулянтов.
После процедуры пациентам рекомендуется соблюдать покой, избегать физических нагрузок и половых контактов в течение нескольких дней. Важно следить за состоянием здоровья и при появлении необычных симптомов, таких как сильная боль или кровотечение, незамедлительно обратиться к врачу. В целом, гистероскопия является безопасной и эффективной процедурой, способствующей точной диагностике и лечению заболеваний матки.

Показания к проведению гистероскопии матки
Гистероскопия матки используется для диагностики и лечения заболеваний матки. Необходимость процедуры определяет врач. Своевременная гистероскопия позволяет начать лечение на ранних стадиях и предотвратить серьезные последствия. Обычно ее назначает гинеколог на основе беседы с пациенткой и осмотра.
Показания для гистероскопии:
- контроль после операций на матке или гормональной терапии;
- бесплодие;
- кровотечения в постменопаузе;
- подозрение на аномалии развития матки;
- патологии эндометрия;
- поражение миометрия;
- нарушения менструального цикла;
- самопроизвольные аборты;
- инородные тела в матке;
- перфорация матки;
- послеродовые осложнения;
- диагностическое выскабливание эндометрия (рекомендуется под контролем гистероскопии).
Гистероскопия имеет противопоказания, которые делятся на абсолютные и относительные.
Гистероскопия противопоказана во время беременности из-за риска выкидыша. Также существуют состояния, при которых процедура не рекомендуется.
Противопоказания к гистероскопии:
- Системные инфекционные заболевания — абсолютное противопоказание из-за риска распространения инфекции.
- Воспалительные заболевания половых органов — процедура не проводится при острых воспалениях или обострениях хронических заболеваний.
- Рак шейки матки — абсолютное противопоказание из-за риска распространения опухоли.
- Маточное кровотечение — низкая диагностическая ценность процедуры из-за обильных кровотечений.
- Менструация — относительное противопоказание, так как информативность процедуры в этот период низкая.
- Тяжелое состояние пациента — противопоказание при соматических заболеваниях до достижения компенсации.
- Стеноз шейки матки — высокий риск повреждения тканей канала шейки матки.
- Нарушение свертываемости крови — увеличивает риск обширных кровопотерь.
Если гистероскопия жизненно необходима, она может быть проведена, несмотря на противопоказания.
Процедуру выполняет врач, специализирующийся в этой области. Гистероскопия может быть диагностической или лечебной и проводится в центрах планирования семьи, перинатальных центрах, гинекологических клиниках или больницах. Обычно она выполняется в операционном блоке, но возможна и в амбулаторных условиях.
Для гистероскопии требуется специальное оборудование. В операционной присутствуют врач, ассистент, анестезиолог и медицинский персонал. Перед началом процедуры проверяется состояние оборудования.
Основной инструмент — гистероскоп, представляющий собой оптическую систему.
Гистероскоп состоит из:
- телескопа;
- металлического корпуса;
- крана для подачи газа или жидкости;
- крана для отведения газа или жидкости;
- канала для введения инструментов.
Гистероскоп может быть диагностическим или операционным, различаясь размерами корпуса. Для манипуляций используются вспомогательные инструменты, такие как эндоскопические катетеры, щипцы, ножницы и лазерные проводники.
На какой день менструального цикла проводится гистероскопия?
Запланированная гистероскопия обычно проводится на 5-7 день цикла, когда эндометрий менее подвержен кровоточивости. В секреторной фазе вмешательство не рекомендуется из-за риска осложнений.
Наркоз при гистероскопии матки
Первым этапом является обезболивание. Метод выбирается индивидуально, чаще всего используется внутривенный или масочный наркоз. При невозможности общего обезболивания применяется парацервикальная анестезия.
Следующий этап — расширение полости матки, которое обычно выполняется с помощью газа или жидкости.
Техника выполнения гистероскопии
Методика зависит от целей процедуры, метода расширения, объема вмешательства и наличия противопоказаний.
Методы расширения полости матки:
- газовая гистероскопия;
- жидкостная гистероскопия.
Газовая гистероскопия
Для расширения используется углекислый газ, подаваемый с помощью специального устройства. Необходимо контролировать скорость подачи и давление, чтобы избежать осложнений.
Жидкостная гистероскопия
Для расширения применяются различные жидкие среды, такие как физиологический раствор или дистиллированная вода. Этот метод также имеет недостатки, включая риск перегрузки сосудов и инфекционных осложнений.
При проведении процедуры важно измерять объем жидкости и давление, так как эти параметры влияют на качество обзора и возможность манипуляций.
Как подготовиться к гистероскопии матки?
Подготовка включает полное обследование с использованием клинических, лабораторных и инструментальных методов. Важна моральная подготовка, включая беседу врача с пациенткой о цели и возможных осложнениях процедуры.
Анализы перед гистероскопией:
- клинический анализ крови;
- коагулограмма;
- биохимический анализ крови;
- уровень сахара в крови;
- общий анализ мочи;
- рентген органов грудной клетки;
- УЗИ брюшной полости;
- трансвагинальное или трансабдоминальное УЗИ малого таза;
- ЭКГ;
- исследование мазков из влагалища;
- бимануальное исследование.
Эти исследования помогают выявить или исключить патологии, при которых гистероскопия противопоказана. Предоперационное обследование может проводиться как в амбулаторных, так и в стационарных условиях. Пациент считается готовым к гистероскопии, если результаты анализов не указывают на противопоказания, а выявленные заболевания лечены или находятся в компенсированном состоянии.
Непосредственно перед процедурой пациентка должна отказаться от пищи и провести очистительную клизму. Гистероскопия выполняется при опорожненном мочевом пузыре.
Результаты гистероскопии
Результаты могут быть нормальными или показывать патологические изменения. Важно знать нормальную гистероскопическую картину для правильной интерпретации.
Состояние эндометрия в разные периоды:
- Пролиферативная фаза — эндометрий светло-розового цвета, тонкий, возможны мелкие кровоизлияния.
- Секреторная фаза — эндометрий утолщен, отечен, желтоватого цвета, может быть гиперемированным перед менструацией.
- Менструация — обрывки слизистой оболочки.
- Постменопауза — эндометрий бледный, тонкий, атрофичный.
При заболеваниях матки гистероскопическая картина изменяется. Для подтверждения диагноза может потребоваться гистологическое исследование биоптата.
Патологические признаки при гистероскопии:
- травмирование эндометрия;
- сгустки крови;
- варикозное расширение вен матки;
- аномалии развития матки;
- атрофия эндометрия;
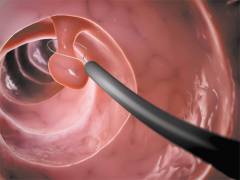
- полипы;
- воспалительные изменения.
Заболевания, выявляемые при гистероскопии:
- гиперплазия эндометрия;
- субмукозная миома матки;
- эндометриоз;
- полипы;
- рак эндометрия;
- аденомиоз;
- эндометрит;
- внутриматочные синехии.
Гиперплазия эндометрия — разрастание слизистой оболочки, часто наблюдаемое у женщин в менопаузе, проявляется маточными кровотечениями.
Субмукозная миома матки — доброкачественная опухоль под слизистой оболочкой, может быть одиночной или множественной.
Эндометриоз — заболевание, при котором клетки эндометрия разрастаются за его пределами. Гистероскопия позволяет выявить внутренний эндометриоз.
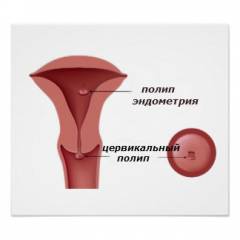
Полипы эндометрия — доброкачественные образования на слизистой матки, часто выявляются у женщин в постменопаузе.
Полипы канала шейки матки — доброкачественные опухоли, связанные с хроническими воспалениями.
Рак эндометрия — злокачественное новообразование, чаще всего обнаруживаемое в постменопаузе, проявляется обильными выделениями и кровотечениями.
Аденомиоз — доброкачественное заболевание с пролиферацией желез эндометрия, может быть предраковым состоянием.
Эндометрит — воспаление слизистой матки, хорошо выявляется на гистероскопии.
Внутриматочные синехии — спайки, препятствующие нормальному функционированию эндометрия.
Внутриматочная перегородка — аномалия, приводящая к бесплодию и осложнениям беременности.
Двурогая матка — аномалия, характеризующаяся расщеплением матки на две части.
Инородные тела в полости матки — могут быть выявлены с помощью гистероскопии.
Перфорация матки — осложнение процедуры, требующее немедленного вмешательства.
Что делать после гистероскопии?
Состояние пациентки после гистероскопии зависит от типа анестезии и объема вмешательства. Небольшие выделения из половых путей в течение нескольких недель — норма. Врач может назначить противовоспалительную и антибактериальную терапию.
Интимная жизнь должна начинаться по рекомендациям врача, обычно через 3-4 недели. Контрольный осмотр назначается через 2 недели для оценки состояния матки и результатов биопсии.
Лечебная гистероскопия включает оперативные вмешательства и позволяет сохранить матку. Операции делятся на простые и сложные.
Удаление полипа канала шейки матки может проводиться различными методами обезболивания: механическим, электрохирургическим или лазерным.
Удаление полипа эндометрия — наиболее распространенная гистероскопическая операция, при больших полипах может потребоваться более сложное вмешательство.
Лазерное прижигание эндометрия применяется при рецидивирующей гиперплазии и обильных кровотечениях.
Удаление миомы матки может быть выполнено различными методами, включая механическую, электрохирургическую и лазерную миомэктомию.
Осложнения гистероскопии могут возникать во время и после процедуры. Основные группы осложнений: интраоперационные, послеоперационные и связанные с анестезией.
Отзывы о гистероскопии в основном положительные, многие женщины отмечают успешное устранение причин бесплодия.
Где делают гистероскопию матки? Процедура доступна во многих медицинских учреждениях по всей России.
Цены на гистероскопию матки варьируются в зависимости от региона и типа клиники.
Причины болей после гистероскопии могут включать инфекционные осложнения, травмы матки и кровотечения.
Когда можно планировать беременность после гистероскопии? Обычно рекомендуется подождать 5-6 месяцев после процедуры.
Офисная гистероскопия — процедура, проводимая в амбулаторных условиях без анестезии.
Гистероскопия перед ЭКО позволяет выявить и устранить патологии, которые могут повлиять на беременность.
Одновременное проведение гистероскопии и лапароскопии необходимо в сложных случаях для визуализации матки как изнутри, так и снаружи.
Гистероскопия с выскабливанием улучшает визуализацию тканей и снижает риск травмирования.
Выделения после гистероскопии могут быть физиологическими или патологическими, их характер следует обсудить с врачом.
Повышение температуры после гистероскопии может указывать на воспалительный процесс или быть нормальным ответом организма.
Гистероскопия после родов выполняется при наличии осложнений, таких как послеродовой эндометрит.
| Аспект Гистероскопии | Подробности | Примечания |
|---|---|---|
| Показания | Аномальные маточные кровотечения; Подозрение на полипы, миомы, синехии; Диагностика причин бесплодия; Удаление внутриматочных синехий; Удаление полипов и субмукозных миом; Контроль после операций на матке; Диагностика и лечение внутриматочных патологий; Выявление причин привычного невынашивания беременности | Список не является исчерпывающим, конкретные показания определяет врач. |
| Противопоказания | Острые воспалительные заболевания половых органов; Беременность; Активные инфекции; Серьезные заболевания сердечно-сосудистой системы; Неконтролируемые заболевания крови; Злокачественные новообразования (в некоторых случаях); Недавние роды или аборты (в зависимости от метода); Аллергия на анестетики | Противопоказания могут быть относительными или абсолютными, врач оценивает риски индивидуально. |
| Методика | Введение гистероскопа через влагалище и шейку матки в полость матки; Осмотр полости матки с помощью видеокамеры; Возможность проведения биопсии, удаления полипов или синехий; Использование различных типов гистероскопов (диагностические и оперативные); Возможность проведения процедуры под местной или общей анестезией | Конкретная методика зависит от показаний и состояния пациентки. |
| Подготовка к процедуре | Консультация врача-гинеколога; Сдача анализов (кровь, моча, мазок на флору); Очищение кишечника (клизма или слабительные); Голодание в течение 6-8 часов перед процедурой; Избегание половой жизни за несколько дней до процедуры; Прекращение приема некоторых лекарственных препаратов (по назначению врача) | Индивидуальные рекомендации по подготовке даёт врач. |
| После процедуры | Кратковременное наблюдение в стационаре; Возможны незначительные кровянистые выделения; Возможны спазмы и боли внизу живота (купируются анальгетиками); Исключение половой жизни на несколько дней; Избегание физических нагрузок; Контрольный осмотр у врача | Возможны индивидуальные рекомендации врача в зависимости от проведенной процедуры. |
Гистероскопия матки — это важная диагностическая и лечебная процедура, которая позволяет врачам осмотреть внутреннюю поверхность матки с помощью специального инструмента — гистероскопа. Многие женщины отмечают, что процедура помогает выявить различные патологии, такие как миомы, полипы или эндометриоз. Показания к гистероскопии включают аномальные кровотечения, бесплодие и подозрение на опухоли. Однако существуют и противопоказания, такие как острые воспалительные процессы или беременность.
Перед процедурой важно пройти предварительное обследование и сдать необходимые анализы. Врач может порекомендовать избегать половых контактов и некоторых медикаментов за несколько дней до гистероскопии. После процедуры пациентки часто испытывают легкий дискомфорт, но в большинстве случаев могут вернуться к обычной жизни в течение нескольких дней. Рекомендуется следить за своим состоянием и обращаться к врачу при появлении сильной боли или необычных выделений.

Методика проведения гистероскопии
Гистероскопию должен проводить врач с соответствующими знаниями и опытом. Процедура отличается в зависимости от цели: диагностики или лечения. Гистероскопию можно выполнить в центрах планирования семьи, перинатальных учреждениях, гинекологических клиниках или в отделениях гинекологии больниц. Обычно она проводится в операционном блоке, но возможна и в амбулаторных условиях, что чаще касается диагностической гистероскопии или простых вмешательств. В этом случае процедуру называют офисной.
Для гистероскопии требуется специализированное оборудование. Во время процедуры присутствуют врач, ассистент, анестезиолог и медицинский персонал. Перед началом манипуляции проверяют состояние оборудования.
Основным инструментом является гистероскоп — оптическая система.
Гистероскоп состоит из:
- телескопа;
- металлического корпуса;
- крана для подачи газа или жидкости;
- крана для отведения газа или жидкости;
- канала для введения инструментов.
Гистероскоп может быть диагностическим или операционным, в зависимости от целей. Эти типы отличаются размерами металлического корпуса: корпус диагностического гистероскопа меньше.
Для выполнения манипуляций гистероскоп дополняется вспомогательными инструментами, такими как эндоскопические катетеры, щипцы, ножницы, зонды, лазерные и электрические проводники.
На какой день менструального цикла проводится гистероскопия матки?
Запланированная гистероскопия проводится в пролиферативную фазу менструального цикла (с 5 по 7 день), когда эндометрий менее подвержен кровотечениям. В секреторной фазе процедура не рекомендуется из-за повышенного риска осложнений и снижения информативности (эндометрий утолщен). В редких случаях гистероскопия может быть выполнена в секреторной фазе (за 3–5 дней до менструации) для оценки состояния слизистой оболочки матки в этот период.

Наркоз при гистероскопии матки
Первым шагом операции является обеспечение обезболивания. Метод анестезии выбирается с учетом индивидуальных особенностей пациентки и заболевания. Для гистероскопии чаще всего применяются внутривенный или масочный наркоз.
Если общее обезболивание невозможно, используется парацервикальная анестезия, при которой анестетики вводятся в ткани вокруг шейки матки. Этот метод менее эффективен.
Следующий этап — расширение полости матки. Хотя гистероскопию можно выполнить без расширения, такой подход используется реже и чаще в амбулаторных условиях. Расширение может осуществляться с использованием газа или жидкости.
Техника выполнения гистероскопии
Методика операции зависит от ее целей, способа расширения маточной полости, объема вмешательства, противопоказаний и других факторов.
Гистероскопия делится на два типа в зависимости от способа расширения маточной полости:
- газовая гистероскопия;
- жидкостная гистероскопия.
Газовая гистероскопия
При газовой гистероскопии для расширения маточной полости используется углекислый газ, который вводится с помощью гистерофлятора. Применение других устройств недопустимо, так как это может привести к осложнениям. Важно контролировать скорость подачи газа и давление в полости матки. При нормальной скорости риск негативных последствий минимален, но превышение допустимых норм может вызвать нарушения сердечной деятельности, газовую эмболию и даже летальный исход.
Газовая гистероскопия не рекомендуется при наличии крови в маточной полости, так как это затрудняет визуализацию тканей. Также есть ограничения по использованию этого метода в хирургии.
Специальный колпачок подбирается в зависимости от размера шейки матки и фиксируется на ней. Для промывания стенок маточной полости вводится 50 мл физиологического раствора, который затем удаляется. К гистероскопу подключаются источник света и трубка для подачи газа. После расширения полости матки проводится осмотр.
Жидкостная гистероскопия
При жидкостной гистероскопии используются как высокомолекулярные, так и низкомолекулярные жидкости. Высокомолекулярные растворы, такие как декстран, редко применяются из-за высокой вязкости, медленного всасывания, стоимости и риска анафилактических реакций. Чаще используются низкомолекулярные растворы: физиологический раствор, дистиллированная вода, раствор Рингера, глюкоза и глицин.
Жидкостная гистероскопия имеет недостатки, включая риск перегрузки сосудистой системы и инфекционных осложнений. Многие специалисты предпочитают этот метод, учитывая его преимущества.
Во время процедуры важно контролировать объем жидкости и давление, под которым она вводится в маточную полость, так как это влияет на качество обзора и риск осложнений.
Для улучшения оттока жидкости при жидкостной гистероскопии проводится расширение шейки матки с помощью расширителей Гегара. К гистероскопу подключаются телескоп, источник света, видеокамера и проводник для жидкости. Прибор вводится в канал шейки матки, и после подтверждения нахождения в полости матки начинается осмотр стенок, устьев маточных труб и цервикального канала.
При выявлении патологий эндометрия может быть проведена биопсия для гистологического анализа.
Как подготовиться к гистероскопии матки?
Подготовка к гистероскопии матки включает обследование пациентки с использованием клинических, лабораторных и инструментальных методов диагностики. Психологическая подготовка также важна и осуществляется через беседу врача с пациенткой. Специалист объясняет цель гистероскопии, обосновывает необходимость процедуры, делится информацией о предполагаемом результате и возможных рисках.
Какие анализы нужно сдать перед гистероскопией матки?
Перед гистероскопией матки необходимо провести ряд исследований для оценки состояния пациентки и ее готовности к процедуре.
Основные исследования перед гистероскопией:
- общий клинический анализ крови;
- коагулограмма (анализ свертываемости крови);
- биохимический анализ крови;
- анализ уровня сахара в крови (гликемия);
- общий анализ мочи;
- рентгенография органов грудной клетки;
- ультразвуковое исследование (УЗИ) брюшной полости;
- трансвагинальное или трансабдоминальное УЗИ малого таза;
- электрокардиограмма (ЭКГ);
- исследование мазков из влагалища на степень чистоты (при 3 и 4 степени чистоты вмешательство возможно только после санации влагалища);
- бимануальное исследование (оценка состояния матки двумя руками: одна во влагалище, другая на передней брюшной стенке).
Эти исследования помогают выявить или исключить генитальные и экстрагенитальные патологии, которые могут стать противопоказанием для гистероскопии. При обнаружении заболеваний требуется лечение специалистами соответствующего профиля. Предоперационное обследование может проводиться как в амбулаторных, так и в стационарных условиях. Пациентка считается готовой к гистероскопии, если результаты анализов не указывают на противопоказания и выявленные заболевания успешно лечены или находятся в стабильном состоянии.
Непосредственно перед процедурой необходимо выполнить подготовительные мероприятия: отказаться от пищи накануне и провести очистительную клизму для подготовки желудочно-кишечного тракта. Гистероскопия осуществляется при опорожненном мочевом пузыре.
Какие могут быть результаты гистероскопии?
Результаты гистероскопического обследования могут быть как нормальными, так и патологическими. Для правильной интерпретации данных важно знать нормальную гистероскопическую картину.
Нормальная картина варьируется в зависимости от времени исследования (пролиферативная или секреторная фаза менструального цикла, менструация, постменопауза).
Состояние эндометрия в различных периодах:
- Пролиферативная фаза. Эндометрий светло-розового оттенка с тонкой структурой. Возможны мелкие кровоизлияния. Устья маточных труб хорошо видны. С девятого дня цикла эндометрий утолщается, формируя складки, особенно в области дна и задней стенки.
- Секреторная фаза. Эндометрий становится толстым и отечным, приобретая желтоватый оттенок. Устья маточных труб могут быть не видны. За несколько дней до менструации эндометрий гиперемируется (ярко-красный цвет), что может быть ошибочно воспринято как патология. В этой фазе сосуды становятся более хрупкими, увеличивая риск повреждений и кровотечений.
- Менструация. На гистероскопии видны обрывки слизистой оболочки. К третьему дню менструации происходит почти полное отторжение эндометрия, хотя могут оставаться отдельные фрагменты.
- Постменопауза. Эндометрий бледный, тонкий и атрофичный, что связано с возрастными изменениями. Исчезает складчатая структура слизистой, могут образовываться синехии (спайки).
При заболеваниях матки гистероскопическая картина изменяется, выявляются признаки, характерные для патологий. Часто для подтверждения диагноза требуется гистологическое исследование биоптата (образца ткани, полученного при биопсии).
Патологические признаки, выявляемые во время гистероскопии:
- повреждение эндометрия;
- сгустки крови;
- варикозное расширение вен матки;
- разрыв сосудов эндометрия;
- аномалии развития матки;
- атрофия эндометрия с мелкоточечными и множественными кровоизлияниями (при сахарном диабете);
- участки кровоизлияний;
- разрастание эндометрия;
- наличие полипов;
- участки с дистрофическими изменениями (ткани с нарушенным питанием);
- участки некротизированной (нежизнеспособной) ткани;
- наличие инородных тел;
- невозможность идентификации устья маточных труб;
- воспалительные изменения в слизистой оболочке.
Какие заболевания могут быть выявлены при помощи гистероскопии?
Гистероскопия — единственный метод для диагностики и лечения заболеваний матки.
Заболевания, диагностируемые с помощью гистероскопии:
- гиперплазия эндометрия;
- субмукозная миома матки;
- эндометриоз;
- полипы эндометрия;
- полипы шейки матки;
- рак эндометрия;
- аденомиоз;
- эндометрит;
- внутриматочные синехии;
- внутриматочная перегородка;
- двурогая матка;
- инородные тела в полости матки;
- перфорация матки.
Гиперплазия эндометрия
Гиперплазия эндометрия — это патологическое увеличение слизистой оболочки матки, вызванное избыточным образованием клеток. Это состояние чаще встречается у женщин в менопаузе и в репродуктивные годы. Основные проявления гиперплазии включают маточные кровотечения и обильные менструации.
При гистероскопии могут быть выявлены различные изменения, зависящие от типа и степени гиперплазии (локальная или распространенная), а также наличия и продолжительности кровотечения.
Гиперплазия эндометрия бывает двух видов: обычной и полиповидной. Обычная гиперплазия характеризуется утолщением эндометрия, при этом протоки желез выглядят как прозрачные точки, что напоминает пролиферативную фазу менструального цикла. Полиповидная гиперплазия проявляется множественными разрастаниями в виде полипов и эндометриальных спаек. Важно отличать полиповидную гиперплазию от нормального состояния слизистой в секреторной фазе. Для подтверждения диагноза проводится биопсия с учетом результатов гистологического исследования, дня менструального цикла и клинических симптомов.
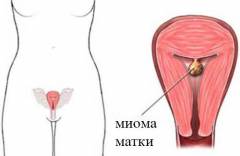
Субмукозная миома матки
Субмукозная миома, или подслизистая миома, — это доброкачественное образование из мышечной ткани, расположенное под слизистой оболочкой матки. Эти миомы могут быть одиночными или множественными, но чаще встречаются одиночные.
Субмукозные миомы проявляются в виде миоматозных узлов округлой формы и плотной текстуры, которые могут деформировать полость матки. В отличие от полипов, они не изменяются при увеличении объема жидкости в матке. Узлы могут достигать значительных размеров, заполняя почти всю полость.
Основные характеристики миоматозных узлов:
- размер;
- местоположение;
- величина интрамурального компонента (часть узла в стенке матки);
- количество (единичные или множественные);
- ширина основания (широкое основание или ножка).
Изучение характеристик узлов важно для дифференциальной диагностики и выбора стратегии лечения.
Эндометриоз
Эндометриоз — это заболевание, при котором клетки эндометрия растут вне своей обычной локализации. Протекание болезни зависит от расположения, формы и степени вовлечения соседних тканей. Эндометриоз бывает генитальным и экстрагенитальным. Генитальная форма делится на внутренний и наружный эндометриоз.
Для диагностики внутреннего эндометриоза, находящегося в маточной полости, используется гистероскопия. Если патологический процесс за пределами матки, назначаются ультразвуковое исследование и лапароскопия. Окончательный диагноз ставится на основе клинических симптомов, результатов инструментальных исследований и гистологического анализа образцов ткани.
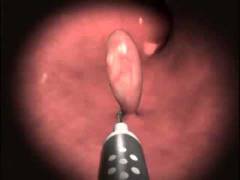
Полипы эндометрия
Полипы эндометрия — доброкачественные образования, возникающие на слизистой матки. Наиболее информативный метод диагностики — гистероскопия. Полипы часто встречаются у женщин в постменопаузе и могут возникать после некачественных выскабливаний или из-за гормональных нарушений.
Чаще всего полипы одиночные. При наличии нескольких образований диагностируется полипоз эндометрия. Маленькие полипы могут не проявляться и выявляются случайно на УЗИ. Большие полипы могут вызывать кровянистые выделения и нарушения менструального цикла.
Гистероскопическая картина полипов варьируется в зависимости от их типа. Полипы классифицируются по размерам, расположению, цвету, структуре и результатам гистологического анализа.
Типы полипов эндометрия:
- Фиброзные полипы. Размер до 1,5–2 см, обычно на ножке, беловатого цвета с гладкой поверхностью. Могут напоминать миоматозные узлы, что требует дифференциальной диагностики.
- Железисто-фиброзные полипы. Состоят из железистой и фиброзной ткани, размер до 5–6 см.
- Железисто-кистозные полипы. Бледно-розового цвета, гладкие, также до 5–6 см.
- Аденоматозные полипы. Размер от 0,5 до 1,5 см, чаще в области дна матки и устьев труб. Неровная поверхность, серый цвет. Связаны с высоким риском перерождения в злокачественное образование.
При изменении скорости подачи жидкости в полость матки полипы вытягиваются, увеличиваются и начинают колебаться.
В некоторых случаях полипы могут достигать таких размеров, что проникают в цервикальный канал, что чаще наблюдается у женщин в постменопаузе.
Полипы канала шейки матки
Полипы шейки матки, или цервикальные полипы, — это доброкачественные новообразования на слизистой оболочке канала шейки матки. Они могут быть фиброзными, железисто-фиброзными, железисто-кистозными и аденоматозными.
У более 30% женщин с цервикальными полипами также обнаруживаются полипы в эндометрии, что может увеличить риск бесплодия и осложнений во время беременности.
Размер полипов шейки матки обычно меньше 1 см, и их появление связано с хроническими воспалительными процессами и гормональными нарушениями. Полипы могут иметь риск озлокачествления, поэтому своевременная диагностика и лечение важны.
Рак эндометрия
Рак эндометрия — злокачественное образование, чаще всего диагностируемое у женщин в постменопаузе. Заболевание проявляется обильными выделениями, маточными кровотечениями и болями в животе. Симптомы могут возникать на ранних стадиях, что побуждает женщин обращаться за медицинской помощью и способствует раннему выявлению болезни. Гистероскопия эффективно определяет наличие рака эндометрия, его локализацию и степень распространенности.
Рак может распространяться на слизистую шейки матки, яичники и брюшную полость. Гематогенное распространение приводит к образованию отдаленных метастазов, затрагивающих другие ткани.
Во время гистероскопии ткани матки имеют рыхлую структуру. При увеличении скорости подачи жидкости для расширения полости матки ткани могут разрушаться и кровоточить. На слизистой видны «кратеры» — изъязвления и разрастания слизистой различной формы, а также участки некротизированной ткани. Поверхность новообразования неровная с выраженным сосудистым рисунком.
Если во время гистероскопии выявляются признаки рака эндометрия, особенно в распространенной форме, удаление опухоли может быть нецелесообразным. Сначала выполняется биопсия с последующим гистологическим анализом, результаты которого важны для выбора стратегии лечения. Своевременное обнаружение рака эндометрия критично для успешного исхода.
Аденомиоз
Аденомиоз — доброкачественное заболевание, характеризующееся изменением структуры и увеличением числа желез эндометрия, также известное как атипическая гиперплазия. Существует две формы аденомиоза: диффузная и очаговая.
Это заболевание требует внимания, так как может быть предраковым. Преобразование доброкачественной опухоли в злокачественную происходит примерно в 10% случаев.
При гистероскопии у пациентов с аденомиозом выявляются патологические изменения в виде черных или багровых точек и щелей, из которых может выделяться кровь.
Гистероскопическая картина в зависимости от стадии аденомиоза:
- 1 стадия. Изменений в рельефе и плотности стенок матки нет, но видны кровоточащие участки темно-синего или багрового оттенка.
- 2 стадия. Наблюдается неровность рельефа стенок матки и сниженная растяжимость полости.
- 3 стадия. Характерно выпячивание слизистой оболочки в отдельных участках и уплотнение стенок матки. Возможен скрип стенок из-за чрезмерного уплотнения.
Изменения в рельефе стенок матки в области внутреннего зева и кровоточащие эндометриоидные ходы указывают на пришеечный аденомиоз.
Выявление заболевания при гистероскопии может быть затруднительным, поэтому для точной диагностики назначаются дополнительные исследования, такие как УЗИ, МРТ и гистологическое исследование.
Эндометрит
Эндометрит — воспаление верхнего слоя слизистой оболочки матки. Его проявления хорошо видны при гистероскопии, что помогает диагностировать хронический эндометрит.
Гистероскопические признаки эндометрита:
- гиперемия стенок матки;
- симптом «земляничного поля» (белесоватые протоки желез на фоне ярко-красной слизистой);
- кровоточивость при легком прикосновении;
- дряблость стенок матки;
- неравномерное утолщение слизистой;
- точечные кровоизлияния.
Внутриматочные синехии
Внутриматочные синехии — это спайки в маточной полости, известные как синдром Ашермана. Основной метод диагностики — гистероскопия.
Синехии нарушают функционирование эндометрия и могут вызывать осложнения: нарушения менструального цикла, выкидыши, преждевременные роды и бесплодие.
Во время гистероскопии видны белесоватые тяжи между стенками матки. Синехии в области шейки матки могут привести к ее заращению. Если синехии обнаружены в канале шейки матки, проводится оперативное вмешательство для их рассечения.
Стадии синдрома Ашермана:
- 1 стадия. Поражение менее ¼ полости матки, без затрагивания дна и устья маточных труб.
- 2 стадия. Поражение до ¾ полости матки, частичное перекрытие устья труб и дна матки.
- 3 стадия. Поражение более ¾ матки.
При значительном количестве синехий возможно частичное или полное заращение маточной полости.
Внутриматочная перегородка
Внутриматочная перегородка — это аномалия развития матки, при которой образуется перегородка, делящая полость на две части. Эта патология встречается редко, у 2-3% женщин.
Наличие перегородки связано с повышенным риском осложнений во время беременности, включая бесплодие, выкидыши, аномалии развития эмбриона и преждевременные роды. Около 50% женщин с этой аномалией сталкиваются с такими проблемами. Перегородка мешает нормальным сокращениям матки во время родов, что усложняет процесс.
Гистероскопическое исследование выявляет перегородку в форме треугольной полосы, которая может располагаться продольно или поперечно и варьироваться по толщине — быть тонкой или толстой, полной или неполной. Полная перегородка достигает канала шейки матки, иногда формируясь и в самом канале. Стенки перегородки обычно имеют выпрямленную форму.
Для точной диагностики, помимо гистероскопии, могут быть рекомендованы лапароскопия или МРТ для дифференциации внутриматочной перегородки от двурогой матки.
Двурогая матка
Двурогая матка — это аномалия развития, при которой матка разделяется на две части. Обычно она формируется из мюллеровых протоков, которые должны соединиться к 15-й неделе внутриутробного развития. Если этого не происходит, возникает расщепление матки. Причинами могут быть тератогенные факторы — физические, химические и биологические воздействия, негативно влияющие на плод в эмбриональном периоде.
Расщепление матки бывает полным и неполным. При двурогой матке обычно формируется одна шейка матки и одно влагалище. Гистероскопия позволяет обнаружить разделение матки на две полости выше шейки и выпуклую срединную стенку. Устья маточных труб также становятся видимыми.
Для уточнения диагноза может быть выполнена лапароскопия, которая позволяет исследовать матку с брюшной стороны. На лапароскопическом исследовании двурогая матка выглядит как седловидная структура с двумя «рогами».
Инородные тела в полости матки
В полости матки часто встречаются инородные тела: внутриматочные контрацептивы (ВМК), лигатуры, костные фрагменты, остатки плаценты или плодного яйца. Гистероскопия — основной метод диагностики этих объектов.
Лигатуры — нити из шелка или лавсана, использовавшиеся для швов при хирургических вмешательствах на матке. Костные фрагменты возникают после прерывания беременности на поздних сроках. ВМК могут остаться в матке при неудачном удалении. Остатки плодного яйца свидетельствуют о неполном аборте, а плацентарная ткань может оставаться после родов как осложнение.
Гистероскопия позволяет выявить инородные тела, их расположение, степень повреждения тканей и возможность внедрения в эндометрий или миометрий.
Инородные тела в полости матки
| Инородное тело | Гистероскопическая картина |
| Внутриматочные контрацептивы | * врастание фрагментов ВМК в мышечную оболочку; * возможная перфорация матки фрагментами; * перекрытие части ВМК участками эндометрия или синехиями (признак длительного нахождения). |
| Костные фрагменты | * коралловидная форма при длительном нахождении; * рассыпание фрагментов при удалении; * беловатые пластинки с острыми краями (при кратковременном нахождении); * кровоточивость стенок при удалении. |
| Остатки плаценты или плодного яйца | * участки желтоватого или багрового цвета; * преимущественная локализация на дне матки; * кровоизлияния; * сгустки крови и слизи. |
| Лигатуры | * ярко-красная слизистая матки; * лигатуры беловатого цвета на фоне гиперемированного эндометрия. |
При обнаружении инородных тел их удаляют с осторожностью, чтобы избежать осложнений, таких как воспаление, нагноение или перфорация стенки матки.
Для удаления может использоваться лапароскопия в сочетании с гистероскопией, что позволяет контролировать процесс с помощью лапароскопа.
Перфорация матки
Перфорация матки, или прободение стенки, может возникнуть из-за длительного присутствия инородных тел, разрыва рубца после кесарева сечения, абортов или воспалительных процессов. Это состояние требует срочного медицинского вмешательства.
Перфорация может быть выявлена во время гистероскопии или стать ее осложнением. Если прободение произошло во время процедуры, она немедленно приостанавливается, и принимаются меры для устранения перфорации. Прободение стенки матки может произойти из-за инструментов во время хирургических манипуляций. Наибольшую опасность представляет перфорация при лазерных или электрохирургических операциях, так как это увеличивает риск повреждения соседних органов, таких как кишечник.
Ключевые симптомы перфорации: резкое проваливание гистероскопа, увеличение объема подаваемой жидкости и снижение объема оттекающей жидкости.
Что делать после гистероскопии?
После гистероскопии состояние женщины зависит от анестезии, характера патологии, объема вмешательства и возможных осложнений. При простых операциях пациентку могут выписать в тот же или на следующий день.
Выделения из половых путей в течение нескольких недель после процедуры нормальны и не требуют лечения.
Врач может рекомендовать противовоспалительную и антибактериальную терапию в профилактических целях. Лекарства могут быть в виде таблеток, инъекций или вагинальных свечей. При наличии воспалительных заболеваний матки препараты могут назначаться до процедуры. Антибактериальная терапия не должна назначаться всем пациенткам без необходимости.
В некоторых случаях может быть рекомендована гормональная терапия для ускорения реэпителизации, особенно при множественных спайках.
Интимную жизнь следует возобновлять по рекомендациям врачей, обычно не ранее чем через 3-4 недели. Раннее начало может привести к осложнениям.
Повторный гистероскопический осмотр назначается через две недели после операции для оценки результатов вмешательства, состояния матки и наличия осложнений. В это время также становятся известны результаты биопсии.
Лечебная гистероскопия
Лечебная гистероскопия включает хирургические процедуры, позволяющие сохранить матку при удалении патологий.
Гистероскопические операции делятся на два типа:
- Простые операции. Эти процедуры не требуют специальной подготовки и могут проводиться амбулаторно. К ним относятся удаление полипов и небольших миоматозных узлов, рассечение тонкой маточной перегородки и извлечение инородных тел из полости матки, которые не внедрились в стенки (например, остатки внутриматочного контрацептива, плодного яйца или плаценты).
- Сложные операции. Эти вмешательства проводятся только в стационаре. К ним относятся удаление инородных тел, вросших в стенку матки, удаление крупных полипов и рассечение толстой маточной перегородки. Сложные операции иногда требуют предварительной подготовки с гормональными препаратами и часто выполняются одновременно с лапароскопией.
Лечебная гистероскопия может быть запланирована заранее или назначена сразу после выявления патологий во время диагностической гистероскопии.
В лечебной гистероскопии применяются следующие методики:
- Механическая хирургия. Этот метод включает механическое удаление патологий с помощью специализированных инструментов (щипцы, ножницы).
- Электрохирургия. Основана на прохождении высокочастотного тока через ткани. Включает резание и коагуляцию, для которых используются разные формы электрического тока. При резании происходит увеличение объема клеток и разрушение тканей. В процессе коагуляции ткани высушиваются, белки денатурируются, и кровеносные сосуды закупориваются, что останавливает кровотечение. При необходимости используется смешанный режим. Жидкости для расширения полости матки не должны проводить электричество, поэтому чаще всего применяются глицин, реополиглюкин и глюкоза.
- Лазерная хирургия. Может быть контактной и бесконтактной. Лазер используется для остановки кровотечения и абляции тканей. Врач и пациентка должны носить защитные очки, так как лазерная энергия может рассеиваться и представлять опасность для глаз.
Каждый метод имеет свои преимущества и недостатки, которые учитываются при выборе лечения для различных патологий.
Удаление полипа канала шейки матки методом гистероскопии
При удалении полипа из канала шейки матки используется общее или местное обезболивание.
Полипы, обнаруженные во время диагностической гистероскопии, обычно удаляются сразу. Для этого применяются механический, электрохирургический, лазерный или комбинированный методы. Врач осматривает стенки канала шейки матки, чтобы определить местоположение, тип и размеры полипов. Удаление полипа происходит путем его откручивания с помощью специальных инструментов, после чего образование извлекается, и выполняется выскабливание канала.
Наиболее частые осложнения после удаления полипа включают рецидивы, стеноз шейки матки, бесплодие, малигнизацию и инфекционные осложнения.
В послеоперационный период может быть назначена противовоспалительная и антибактериальная терапия для профилактики осложнений. Соблюдение личной гигиены и воздержание от половых контактов в течение месяца важны для нормальной регенерации.
Удаление полипа эндометрия методом гистероскопии
Удаление полипов эндометрия — распространенная гистероскопическая процедура. Полип с ножкой фиксируют, затем к основанию подводят инструменты, такие как щипцы или ножницы, чтобы срезать ножку и удалить полип.
При больших полипах удаление может происходить механически, путем откручивания, после чего ножку иссекают специальными ножницами или резектоскопом.
В сложных случаях, например, при локализации полипа в области устья маточных труб или пристеночных полипах, механическое удаление может быть неэффективным. Здесь применяются лазерная хирургия или электрохирургия. После удаления полипа часто выполняется прижигание эндометрия в месте его расположения.
После процедуры обычно назначается повторная гистероскопия для оценки результатов операции и контроля ее эффективности.
Лазерное прижигание эндометрия при гистероскопии
Эндометрий быстро восстанавливается, что позволяет тканям регенерироваться после хирургического вмешательства. Лазерное прижигание эндометрия во время гистероскопии называется лазерной абляцией.
Показания для лазерного прижигания эндометрия:
- рецидивирующая гиперплазия эндометрия;
- повторяющиеся обильные маточные кровотечения;
- отсутствие эффекта от консервативного лечения;
- невозможность применения других методов терапии гиперпластических процессов.
Перед операцией может быть назначена гормональная терапия для подготовки эндометрия, что подавляет активность клеток, истончая эпителий и сокращая время операции. Ранее использовалось выскабливание для подготовки к абляции, но этот метод не обеспечивает необходимого истончения эпителия, несмотря на низкую стоимость и минимизацию осложнений от гормональной терапии.
Лазерное прижигание выполняется двумя способами:
- Контактный метод. Лазерный световод касается стенок матки, но этот метод длительный.
- Бесконтактный метод. Прижигание происходит без контакта световода с маткой, что минимизирует изменения в слизистой. Однако требуется точное направление проводника перпендикулярно стенкам матки, что иногда затруднительно. В таких случаях может использоваться смешанный метод.
- Смешанный метод. Сочетает элементы контактного и бесконтактного методов.
Перед абляцией важно удостовериться в отсутствии злокачественных образований на слизистой матки.
Удаление миомы матки методом гистероскопии
Операция по удалению миомы матки называется миомэктомия. Узлы до 2 см в диаметре удаляются во время амбулаторного гистероскопического исследования. Этот метод сохраняет фертильность, минимизирует повреждение тканей и более эффективен, чем лапароскопический. Операция проводится под внутривенным обезболиванием или масочным наркозом.
При крупных миоматозных узлах рекомендуется предварительная гормональная подготовка для создания оптимальных условий. Удаление миомы может быть одно- или двухэтапным, причем двухэтапный подход предпочтителен для достижения лучших результатов.
Если имеются несколько миоматозных узлов, целесообразно сначала удалить узлы с одной стенки матки, а через несколько месяцев – с другой. Это помогает предотвратить образование внутриматочных спаек.
При гистероскопическом удалении миомы матки используются следующие методы:
- Механическая миомэктомия. Подходит для узлов диаметром до 5-6 см, особенно эффективна для узлов на дне матки. Процедура занимает около 15 минут.
- Электрохирургическая миомэктомия. Используются резектоскопы и электроды для коагуляции сосудов. Петля резектоскопа подводится к основанию опухоли, срезается максимальная часть, а удаленные фрагменты извлекаются кюреткой. В конце проводится коагуляция ложа опухоли.
- Лазерная миомэктомия. Применяются как контактные, так и бесконтактные методики.
Осложнения гистероскопии матки
Гистероскопия — метод диагностики и лечения заболеваний матки, который может сопровождаться осложнениями как во время, так и после процедуры.
Осложнения гистероскопии матки можно разделить на:
- интраоперационные;
- послеоперационные;
- связанные с анестезией;
- возникающие из-за расширения полости матки.
Интраоперационные осложнения
Эти осложнения возникают во время процедуры. К ним относятся перфорация матки и кровотечение, которые могут быть вызваны манипуляциями с инструментами и ослаблением стенок матки. Перфорация может повредить соседние органы, а кровотечение — быть следствием перфорации или повреждения миометрия и крупных сосудов.
Послеоперационные осложнения
Послеоперационные осложнения могут проявиться сразу или через несколько дней.
К основным послеоперационным осложнениям относятся:
- Инфекционные осложнения. При инфекциях назначают антибиотики широкого спектра действия, рекомендуется проводить антибиотикограмму для определения чувствительности микроорганизмов.
- Послеоперационное кровотечение. Обычно останавливается с помощью гемостатических препаратов.
- Образование внутриматочных синехий. Может возникнуть после обширных операций, особенно лазерного прижигания эндометрия, что может привести к бесплодию.
- Скопление крови в полости матки (гематометра).
Осложнения, связанные с анестезией
Чаще всего это аллергические реакции на препараты. Важно провести тщательное обследование пациента перед операцией.
Осложнения, связанные с расширением полости матки
Возникают из-за неправильной регулировки подачи жидкости или газа.
К ним относятся:
- эмболия;
- перегрузка сосудистой системы;
- гипертензия;
- гипогликемия (при использовании сорбитола);
- анафилактический шок;
- отек легких.
Для снижения риска осложнений необходимо соблюдать профилактические меры.
Профилактика осложнений гистероскопии включает:
- осторожность при проведении операции;
- профилактическую антибиотикотерапию;
- контроль скорости подачи газа или жидкости;
- быстрое выполнение операции;
- соблюдение правильной техники;
- выполнение манипуляций под контролем лапароскопии в сложных случаях.
Отзывы о гистероскопии матки
Гистероскопия матки — распространенная медицинская процедура, с которой сталкиваются многие женщины. Отзывы о ней в основном положительные.
Пациентки часто сообщают, что во время гистероскопии были выявлены и устранены причины бесплодия. Беременность наступала в среднем через 5-6 месяцев после процедуры, иногда быстрее.
Гистероскопия обычно проводится под общим наркозом. Женщины быстро восстанавливаются после операции. После диагностической гистероскопии пациентки, как правило, выписываются в тот же или на следующий день, возвращаясь к привычной жизни. После оперативной гистероскопии госпитализация обычно длится несколько дней. Контрольная гистероскопия чаще всего показывает положительные результаты.
После гистероскопии некоторые пациентки сообщают о следующих симптомах:
- выделения из половых путей в течение нескольких дней;
- легкая боль в нижней части живота;
- дискомфорт в области живота;
- небольшое повышение температуры.
У большинства женщин эти симптомы проявляются в первые дни и проходят без медицинского вмешательства.
Отрицательные отзывы о гистероскопии чаще всего связаны с конкретными клиниками или недостаточно квалифицированными специалистами. Некоторые пациентки отмечают, что врачи не предоставили достаточно информации о вмешательстве, что вызвало стресс. Главный совет — выбирать опытного и квалифицированного специалиста для проведения процедуры.
Где делают гистероскопию матки?
Гистероскопия матки — процедура, доступная во многих регионах России. Ниже приведены контактные данные основных государственных медицинских учреждений в различных городах, где можно пройти гистероскопию.
В Москве
Городская клиническая больница №52, отделение гинекологии
Адрес: г. Москва, ул. Пехотная, 3
Телефон: +7 (499) 196 35 71
Научный центр акушерства, гинекологии и перинатологии имени академика В. И. Кулакова
Адрес: г. Москва, ул. Академика Опарина, 4
Телефон: +7 (495) 531 44 44
Клиника акушерства и гинекологии имени В. Ф. Снегирева
Адрес: г. Москва, ул. Еланского, 2
Телефон: +7 (499) 248 66 07
В Санкт-Петербурге
Клиника акушерства и гинекологии при Первом Санкт-Петербургском Государственном Медицинском Университете имени И. П. Павлова
Адрес: Санкт-Петербург, ул. Льва Толстого, д. 6, корп. 4
Телефон: +7 (812) 429 03 40
Гинекологическая клиника Александровской больницы
Адрес: Санкт-Петербург, пр. Солидарности, д. 4
Телефон: +7 (812) 583 16 08
В Краснодаре
Краевая клиническая больница №2, отделение хирургической гинекологии
Адрес: Краснодар, ул. Красных Партизан, д. 6/2
Телефон: +7 (861) 222 01 46
Краевая клиническая больница №1, отделение гинекологии
Адрес: Краснодар, ул. 1 Мая, д. 167
Телефон: +7 (861) 252 85 58
В Уфе
Республиканский перинатальный центр
Адрес: Уфа, ул. Чернышевского, 41
Телефон: +7 (347) 250 78 16
В Нижнем Новгороде
Городская клиническая больница №21
Адрес: Нижний Новгород, Автозаводский район, проспект Ильича, 1
Телефон: +7 (831) 295 72 79
В Челябинске
Центр семейного планирования и репродуктивного здоровья
Адрес: Челябинск, ул. Сталеварова, 58 а
Телефон: +7 (351) 726 88 44
В Самаре
Гинекологическое отделение Самарского Государственного Медицинского Университета
Адрес: г. Самара, пр. Карла Маркса, 165
Телефон: +7 (846) 260 05 74
В Хабаровске
Краевое государственное бюджетное учреждение здравоохранения «Перинатальный центр»
Адрес: г. Хабаровск, ул. Истомина, 85
Телефон: +7 (421) 245 40 03
Дорожная клиническая больница, гинекологическое отделение
Адрес: г. Хабаровск, ул. Воронежская, 49, корпус №3-4
Телефон: +7 (421) 241 09 46
В Волгограде
Гинекологическое отделение Волгоградской областной клинической больницы №1
Адрес: Волгоград, ул. Ангарская, д. 13
Телефон: +7 (844) 236 23 55
В Нижневартовске
Нижневартовский окружной клинический перинатальный центр, отделение гинекологии
Адрес: Нижневартовск, ул. Ленина, 20
Телефон: +7 (346) 641 29 38
В Красноярске
Красноярская межрайонная клиническая больница №4
Адрес: Красноярск, ул. Кутузова, 71
Телефон: +7 (391) 218 09 89
В Брянске
Брянская областная клиническая больница №1
Адрес: Брянск, проспект Станке Димитрова, 86
Телефон: +7 (483) 241 73 83
Цены на гистероскопию матки
Цены на гистероскопию варьируются в зависимости от города и региона России. Основные факторы, влияющие на стоимость, включают тип учреждения (частная или государственная клиника), уровень оборудования и квалификацию врача. Обычно в частных клиниках цена выше.
| Город | Средняя цена гистероскопии |
| Москва | 9 000 рублей |
| Санкт-Петербург | 7 700 рублей |
| Краснодар | 4 500 рублей |
| Уфа | 6 000 рублей |
| Нижний Новгород | 4 800 рублей |
| Челябинск | 8 000 рублей |
| Самара | 8 200 рублей |
| Хабаровск | 4 100 рублей |
| Волгоград | 5 000 рублей |
| Нижневартовск | 7 600 рублей |
| Красноярск | 8 000 рублей |
| Брянск | 5 500 рублей |
По какой причине могут появиться боли после гистероскопии матки?
Если после гистероскопии матки наблюдаются кратковременные боли, это нормально. Однако стоит обратить внимание, если дискомфорт длится долго и выражен.
Возможные причины болей после гистероскопии матки:
- Инфекционные осложнения. Чаще возникают у людей с ослабленным иммунитетом или при несоблюдении стерильности. Инфекция может вызвать воспаление, которое сначала локализуется, а затем распространяется на все слои матки. Для профилактики могут назначаться антибиотики.
- Травмы матки инструментами. Манипуляции должны проводиться осторожно, особенно с электрохирургическими и лазерными технологиями, чтобы избежать повреждения стенок матки и соседних органов. Гистероскопию должен выполнять квалифицированный специалист.
- Кровотечение. Может возникнуть при повреждении крупных кровеносных сосудов во время процедуры. Маточное кровотечение сопровождается головокружением, болями и общим недомоганием.
- Повреждение матки при расширении полости. Использование газа для расширения может вызвать боли в животе, иррадиирующие в ключицу и плечо. Такие боли часто временные и могут быть связаны с неправильной настройкой подачи жидкости или газа.
После гистероскопии пациентки могут испытывать боли в спине из-за длительного нахождения в неудобном положении.
Неинтенсивные боли не всегда указывают на повреждение или воспаление матки. Это может быть нормальной реакцией организма на удаление патологических образований, связанной с восстановлением тканей.
Если боли продолжаются долго и выражены, необходимо обратиться к врачу. Специалист проведет обследование для выявления или исключения осложнений. Для облегчения болевого синдрома могут быть назначены обезболивающие и противовоспалительные средства.
Когда можно планировать беременность после гистероскопии матки?
После гистероскопии требуется время для восстановления тканей матки, и зачатие сразу после процедуры может быть рискованным. Первый менструальный цикл после гистероскопии часто ановуляторный, что означает отсутствие овуляции.
Многие женщины считают, что забеременеть после гистероскопии невозможно. Это миф: процедура может устранить причины бесплодия и осложнения во время беременности.
Основные показания для гистероскопии — бесплодие, самопроизвольные аборты и преждевременные роды. Если во время обследования выявлена причина этих проблем и она устранена, это может предотвратить осложнения в будущих беременностях.
Планирование беременности после гистероскопии зависит от индивидуальных факторов:
- результаты обследования;
- необходимость медикаментозной терапии;
- необходимость хирургического вмешательства;
- наличие осложнений;
- результаты контрольной гистероскопии;
- данные ультразвукового исследования;
- эффективность проведенного лечения.
Консультация с врачом важна, так как реакция организма на лечение может различаться.
После диагностической гистероскопии беременность можно планировать раньше, чем после лечебной. Обычно зачатие возможно через 5-6 месяцев после операции.
Что означает офисная гистероскопия матки?
Офисная гистероскопия матки — это гистероскопическое исследование, проводимое в амбулаторных условиях. В последние годы процедура приобрела популярность.
Этапы офисной гистероскопии:
- обработка наружных половых органов;
- введение гистероскопа;
- осмотр стенок влагалища, шейки матки и полости матки;
- забор тканей для биопсии;
- удаление патологических образований и коагуляция при необходимости.
Для офисной гистероскопии используются гистероскопы диаметром до 5 мм, что упрощает процедуру и снижает риск осложнений. Дополнительные инструменты могут применяться для биопсии, удаления мелких миоматозных узлов и полипов, а также для расширения канала шейки матки. Техника схожа с классическим вариантом, но имеет значительные преимущества.
Преимущества офисной гистероскопии:
- отсутствие анестезии;
- снижение риска послеоперационных осложнений;
- возможность проведения в амбулаторных условиях;
- выявление патологии матки;
- быстрота выполнения и получения результатов.
Процедура занимает не более 15 минут, результаты фиксируются и сообщаются пациентке сразу.
С какой целью проводится гистероскопия матки перед ЭКО?
ЭКО (экстракорпоральное оплодотворение) — метод лечения бесплодия, заключающийся в искусственном оплодотворении яйцеклетки вне организма с последующим переносом в матку. Процедура сложная и требует значительных финансовых затрат. Перед ЭКО необходимо обследование женщины для исключения осложнений беременности, включая УЗИ и дополнительные анализы.
Гистероскопия матки — часто рекомендуемый метод перед ЭКО, обладающий рядом преимуществ.
Цели гистероскопии матки перед ЭКО:
- Осмотр полости матки для выявления патологий, способствующих бесплодию.
- Сбор образцов для биопсии для анализа состояния эндометрия.
- Оперативное лечение. При обнаружении патологий (кроме злокачественных опухолей) возможно немедленное вмешательство.
После лечебной гистероскопии может потребоваться повторная процедура для оценки эффективности лечения и осмотра эндометрия. Гистероскопия помогает выявить причины бесплодия, провести лечение и оценить шансы на успешную беременность.
Сбор образцов для биопсии безопасен, так как слизистая матки быстро восстанавливается.
Несмотря на преимущества, существует риск повреждения тканей матки, поэтому исследование должно проводиться осторожно. Между гистероскопией (особенно оперативной) и ЭКО должен пройти период около 5–6 месяцев.
Гистероскопия перед ЭКО — разумный шаг. Метод также может быть использован после неудачных попыток ЭКО для выявления причин таких результатов.
В каких случаях гистероскопия и лапароскопия проводятся одновременно?
Гистероскопия — малотравматичный метод диагностики и лечения заболеваний матки без разрезов. Лапароскопия — хирургическая процедура через небольшие разрезы на брюшной стенке. Оба метода используют оптические инструменты малого диаметра, что минимизирует повреждение тканей и ускоряет восстановление.
Гистероскопия часто выполняется одновременно с лапароскопией во время сложных операций, позволяя визуализировать матку как изнутри, так и снаружи. Это снижает риск осложнений и позволяет быстро реагировать на них.
Показания для одновременного выполнения гистероскопии и лапароскопии:
- Удаление крупных миоматозных узлов. Процедура требует контроля лапароскопии из-за сложности операции.
- Исследование проходимости маточных труб. Используются окрашенные растворы, вводимые через шейку матки. Проходимость труб определяется по движению окрашенного вещества, которое должно свободно попадать в брюшную полость, что видно с помощью лапароскопа.
- Катетеризация маточных труб. Необходима при обструкции труб. Гистероскоп вводит катетер в устье трубы, и полость промывается физиологическим раствором под контролем лапароскопа.
- Подозрение на двурогую матку. Диагноз ставится на основе данных лапароскопии (аномальная форма матки) и гистероскопии (разделение матки на две полости).
- Подозрение на перфорацию стенок матки внутриматочным контрацептивом (ВМК). Сначала проводится лапароскопия для оценки состояния стенки матки. Если ВМК частично в брюшной полости, его удаляют лапароскопически. Если ВМК не обнаружен, выполняется гистероскопия для его удаления, контролируемая лапароскопом. После удаления проверяется целостность стенок матки, удаляется жидкость, а инструменты извлекаются из брюшной полости.
Лапароскопия контролирует гистероскопическую операцию и предотвращает повреждения стенок матки, особенно при электрохирургических и лазерных вмешательствах.
В каких случаях назначается гистероскопия матки с выскабливанием?
Часто выскабливание и гистероскопию путают, считая их одной процедурой. На самом деле, это разные медицинские вмешательства. Выскабливание, или кюретаж, удаляет функциональный слой слизистой оболочки матки с помощью специализированных инструментов. После процедуры восстанавливается эндометрий, формируя новую слизистую оболочку. Это вмешательство выполняется «вслепую».
Гистероскопия — малоинвазивная процедура, требующая гистероскопа. Более современным вариантом считается выскабливание под контролем гистероскопии.
Перед процедурой пациентка проходит лабораторные и инструментальные исследования для выявления противопоказаний. Накануне операции необходимо очистить желудочно-кишечный тракт (отказ от пищи и очистительные клизмы). Процедура проводится под анестезией. Выскабливание выполняется с помощью кюретки, вводимой в полость матки. Эффективность кюретажа контролируется с помощью гистероскопа, и при необходимости процедуру можно повторить.
Выскабливание под контролем гистероскопии более эффективно, так как улучшает визуализацию тканей и снижает риск повреждения стенок матки. Во время гистероскопии стенки матки отображаются на мониторе, что позволяет оценить результативность выскабливания. Сочетание этих методов помогает предотвратить рецидивы патологий эндометрия.
Почему появляются выделения после гистероскопии матки?
Выделения из половых путей после гистероскопии делятся на физиологические и патологические.
Физиологические выделения возникают в течение нескольких дней после процедуры и являются нормальной реакцией на очищение полости матки. Их причиной может быть раздражение слизистой, вызванное биопсией во время диагностической гистероскопии. После оперативной гистероскопии выделения становятся более обильными и содержат остатки воспаленных и некротизированных тканей. Врач должен заранее предупредить пациентку о возможности таких выделений, чтобы избежать беспокойства. Обычно они имеют желтоватый оттенок и могут содержать небольшое количество крови.
Патологические выделения отличаются обильностью, длительностью, наличием сгустков крови и гноя. Они часто сопровождаются болями в животе, повышением температуры и ухудшением общего состояния. Причинами могут быть воспалительные процессы или инфекционные осложнения, возникающие из-за травмирования стенок матки инструментами или несоблюдения стерильности во время операции.
Появление патологических выделений требует немедленного обращения к врачу. Специалист должен обследовать пациентку для выявления причины состояния. Важно провести микроскопическое и гистологическое исследование выделений для определения их природы.
Почему может повыситься температура после гистероскопии матки?
Повышение температуры может возникнуть на следующий день или через несколько дней после процедуры. Это может указывать на воспалительный процесс в матке или маточных трубах, либо на обострение существующего воспаления. Температура тела также может увеличиться при игнорировании противопоказаний к манипуляции.
После удаления патологических образований или инородных тел из полости матки незначительное повышение температуры считается нормальным. Это связано с естественным асептическим воспалением, способствующим заживлению тканей и сигнализирующим о восстановлении организма.
В первые дни температура может достигать субфебрильных значений (до 38 градусов Цельсия), особенно вечером. Если повышенная температура сохраняется долго, необходимо обратиться к врачу. Наиболее вероятной причиной может быть занос инфекции во время процедуры. В этом случае снижение температуры возможно после курса антибактериальной терапии, при этом рекомендуется назначать антибиотики с учетом чувствительности микробов.
В каких целях проводится гистероскопия матки после родов?
Гистероскопия матки после родов не является обязательной и проводится при наличии признаков послеродовых осложнений. В этот период часто возникают инфекции и воспаления, наиболее распространённым из которых является послеродовой эндометрит.
Послеродовой эндометрит — это воспаление слизистой оболочки матки, диагностируемое на 5-7 день после родов по жалобам, результатам ультразвукового исследования и гистероскопии. Симптомы включают боли в нижней части живота, тахикардию и болезненность матки при пальпации.
Гистероскопия позволяет выявить воспалительные изменения в эндометрии и провести необходимые лечебные процедуры.
Гистероскопическая картина послеродового поражения эндометрия включает:
- расширение полости матки;
- увеличенное количество лохий и некротизированной децидуальной ткани;
- отложения фибрина на стенках матки;
- наличие сгустков крови в полости матки;
- кровоточащие сосуды;
- синюшный оттенок эндометрия;
- локализация патологических изменений в области послеоперационного шва (при кесаревом сечении);
- отложения фибрина и гноя на лигатурах.
Гистероскопия играет важную роль в диагностике послеродовых осложнений, позволяя не только диагностировать, но и эффективно лечить. Для подтверждения диагноза также назначаются ультразвуковое и гистологическое исследование соскоба.
Вопрос-ответ
Что такое гистероскопия и как она проводится?
Гистероскопия — это минимально инвазивная процедура, позволяющая врачу осмотреть внутреннюю полость матки с помощью специального инструмента — гистероскопа. Процедура проводится через влагалище и шейку матки, что позволяет избежать больших разрезов. Обычно гистероскопия выполняется под местной или общей анестезией и может занимать от 15 до 30 минут.
Какие существуют противопоказания для проведения гистероскопии?
Существуют несколько противопоказаний для гистероскопии, включая острые воспалительные заболевания половых органов, наличие злокачественных опухолей, тяжелые сердечно-сосудистые заболевания и беременность. Перед процедурой важно обсудить все возможные риски и противопоказания с врачом.
Как подготовиться к гистероскопии и что делать после процедуры?
Подготовка к гистероскопии обычно включает в себя отказ от пищи и воды за несколько часов до процедуры, а также выполнение всех рекомендаций врача. После гистероскопии рекомендуется отдохнуть, избегать физической активности и следить за своим состоянием. Важно сообщить врачу о любых необычных симптомах, таких как сильная боль или кровотечение.
Советы
СОВЕТ №1
Перед проведением гистероскопии обязательно проконсультируйтесь с вашим врачом. Обсудите все имеющиеся у вас симптомы, историю болезни и возможные риски. Это поможет врачу лучше понять вашу ситуацию и определить необходимость процедуры.
СОВЕТ №2
Подготовьтесь к гистероскопии заранее. Обычно рекомендуется избегать половых контактов, тампонов и спринцеваний за несколько дней до процедуры. Также уточните у врача, нужно ли вам отменить прием каких-либо медикаментов.
СОВЕТ №3
После гистероскопии следуйте рекомендациям врача по восстановлению. Обратите внимание на любые необычные симптомы, такие как сильная боль или обильные выделения, и не стесняйтесь обращаться за помощью, если что-то вас беспокоит.
СОВЕТ №4
Запланируйте время для восстановления после процедуры. В зависимости от типа гистероскопии, вам может понадобиться несколько дней для полного восстановления, поэтому постарайтесь организовать свой график так, чтобы у вас было достаточно времени для отдыха.