Анатомия тазобедренного сустава
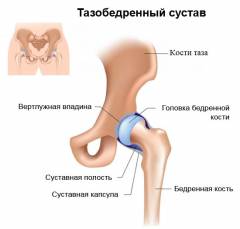
Тазобедренный сустав — самый крупный и мощный сустав в теле, испытывающий наибольшую нагрузку при ходьбе. Он формируется суставными поверхностями тазовой и бедренной костей.
Тазобедренный сустав состоит из:
- Вертлужной впадины. Это полусферическая суставная поверхность, образованная тазовыми костями. Внутренняя поверхность покрыта гладким гиалиновым хрящом, что снижает трение и амортизирует удары.
- Головки бедренной кости. Шарообразное образование, входящее в вертлужную впадину. Суставная поверхность головки также покрыта гиалиновым хрящом толщиной 4–6 мм.
- Суставной капсулы. Прочная ткань, прикрепляющаяся к краям вертлужной впадины и полностью окружающая сустав и головку бедренной кости.
- Внутрисуставной (синовиальной) жидкости. Все внутрисуставные поверхности (кроме суставных хрящей) покрыты синовиальной оболочкой, которая производит вязкую жидкость, заполняющую полость сустава. Она уменьшает трение, амортизирует нагрузки и обеспечивает питание хрящей. При снижении нагрузки хрящ «впитывает» синовиальную жидкость, а при нагрузке — сжимается, возвращая жидкость в полость сустава.
- Связочного аппарата. Прочность сустава обеспечивается мощными связками (подвздошно-бедренная, лобково-бедренная, седалищно-бедренная и связка головки бедренной кости), расположенными как внутри, так и снаружи суставной капсулы.
Структура сустава позволяет выполнять широкий спектр движений (сгибание, разгибание, приведение, отведение, вращение) в трех плоскостях.
Коксартроз, или артроз тазобедренного сустава, является распространённым заболеванием, которое вызывает значительный дискомфорт и ограничение подвижности. Врачи отмечают, что основными причинами его развития являются возрастные изменения, травмы, а также избыточный вес и наследственная предрасположенность. Симптомы коксартроза включают боль в области бедра, скованность движений и хромоту.
Для диагностики заболевания используются рентгенография и МРТ, которые позволяют оценить состояние сустава и степень его повреждения. Лечение коксартроза может быть консервативным и хирургическим. Врачи рекомендуют начинать с медикаментозной терапии, физиотерапии и лечебной физкультуры. В более запущенных случаях может потребоваться операция, например, эндопротезирование. Важно помнить, что ранняя диагностика и комплексный подход к лечению значительно улучшают прогноз и качество жизни пациентов.

Причины артроза тазобедренного сустава
Недавние исследования выявили, что артроз тазобедренного сустава развивается под воздействием различных факторов, среди которых основными являются микротравмы суставного хряща и нарушения его питания.
| Причина | Симптом | Диагностика/Лечение |
|---|---|---|
| Износ хряща (возрастные изменения) | Боль в паху, отдающая в ягодицу, бедро, колено | Рентгенография, МРТ, КТ; Консервативное лечение (лечебная физкультура, физиотерапия, обезболивающие, хондропротекторы), хирургическое лечение (эндопротезирование, артроскопия) |
| Травмы тазобедренного сустава (переломы, вывихи) | Боль, ограничение подвижности, хромота, деформация сустава | Рентгенография, МРТ; Консервативное лечение (иммобилизация, обезболивание), хирургическое лечение (остеосинтез, артропластика) |
| Врожденные аномалии развития тазобедренного сустава (дисплазия) | Боль, ограничение подвижности, хромота, укорочение ноги | УЗИ, рентгенография; Консервативное лечение (ортопедические аппараты), хирургическое лечение (корригирующие операции) |
| Воспалительные заболевания суставов (ревматоидный артрит) | Боль, отек, покраснение, ограничение подвижности, утренняя скованность | Анализ крови (ревматоидный фактор, СОЭ), рентгенография; Противовоспалительные препараты, базисная терапия, физиотерапия |
| Нарушение обмена веществ (ожирение, подагра) | Боль, ограничение подвижности, припухлость | Анализ крови (мочевая кислота), рентгенография; Диета, медикаментозное лечение (урикозурические препараты) |
| Генетическая предрасположенность | Боль, ограничение подвижности, хруст в суставе | Рентгенография, семейный анамнез; Консервативное лечение, хирургическое лечение |
| Длительные статические нагрузки | Боль, чувство скованности, ограничение подвижности | Рентгенография; Консервативное лечение (физиотерапия, ЛФК), изменение образа жизни |
Механизм развития коксартроза
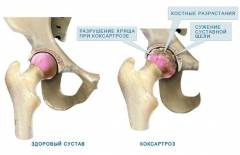
Патологические изменения при данном заболевании имеют схожие характеристики, независимо от причин. В норме суставные поверхности костей тазобедренного сустава идеально соответствуют друг другу, что обеспечивает равномерное распределение нагрузки. Под воздействием различных факторов происходит деформация гиалинового хряща в суставной полости, что нарушает конгруэнтность суставных поверхностей.
Это вызывает неравномерное распределение нагрузки во время движений. Часть суставного хряща, испытывающая повышенное давление, начинает изменяться анатомически и функционально. В области хронического повышения давления развиваются склеротические процессы, и в хряще появляются трещины. Суставные поверхности костей становятся неровными и шероховатыми.
Такой процесс приводит к компенсаторным реакциям. Сначала наблюдается разрастание хрящевой ткани в зоне повреждения и вокруг нее. Если нагрузка продолжается, хрящевая ткань начинает погибать, и на ее месте формируется костная. Костные разрастания могут возникать не только в области повреждения, но и вокруг нее, образуя остеофиты — костные выросты, направленные в полость сустава.
При прогрессировании коксартроза страдают и другие компоненты сустава. В суставной капсуле образуется фиброзная ткань, которая уплотняется и теряет подвижность. Внутрисуставные связки становятся менее прочными и могут спаиваться с синовиальной оболочкой, где также появляются очаги фиброза. Если лечение не начнется вовремя, конечным этапом станет фиброзирование и сращение внутрисуставных компонентов, выраженное разрастание остеофитов, сближение суставных поверхностей костей и сужение суставной щели, что приведет к значительному ограничению или полной утрате подвижности в суставе.
В зависимости от причин выделяют:
- старческий коксартроз;
- врожденный (диспластический) коксартроз;
- коксартроз после травмы;
- коксартроз, вызванный инфекцией;
- коксартроз, связанный с асептическим некрозом головки бедренной кости;
- коксартроз после болезни Пертеса;
- идиопатический коксартроз (причина не установлена).
Коксартроз — это заболевание, которое вызывает множество обсуждений среди пациентов и врачей. Люди часто делятся своими переживаниями о болях в тазобедренном суставе, ограничении движений и ухудшении качества жизни. Причинами коксартроза могут быть возрастные изменения, травмы, избыточный вес и наследственная предрасположенность. Симптомы включают боль в области бедра, хромоту и скованность, особенно после длительного покоя. Диагностика обычно проводится с помощью рентгенографии и МРТ, что позволяет оценить степень повреждения сустава. Лечение может варьироваться от консервативных методов, таких как физиотерапия и медикаменты, до хирургического вмешательства в тяжелых случаях. Многие пациенты отмечают, что комплексный подход к лечению, включая изменение образа жизни и регулярные физические упражнения, значительно улучшает их состояние и помогает справиться с недугом.

Старческий коксартроз
С возрастом в организме происходят изменения, затрагивающие все биологические процессы. В суставах это проявляется замедлением регенерации гиалиновых хрящей, что связано с нарушением минерального обмена и приводит к их деформации. Хрящи истончаются, а их поверхность становится неровной, увеличивая нагрузку на определенные участки. Одновременно снижается объем синовиальной жидкости, что негативно сказывается на питании компонентов сустава.
Эти изменения наблюдаются у большинства людей старше 60 лет, но часто проявляются слабо и не вызывают явных симптомов. Однако это повышает риск развития артроза тазобедренного сустава, особенно при наличии других факторов, что может привести к более серьезным последствиям.
Врожденный коксартроз
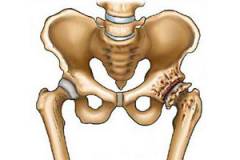
Врожденный коксартроз возникает из-за дисплазии тазобедренного сустава, что означает недостаточное или неправильное развитие его компонентов, нарушающее соединение костей. У новорожденных тазобедренный сустав не полностью сформирован: вертлужная впадина гладкая и плоская, а головка бедренной кости удерживается в ней благодаря эластичной суставной капсуле и связкам. При дисплазии может наблюдаться недостаточное развитие вертлужной впадины и головки бедренной кости, что часто приводит к подвывиху или вывиху.
Формирование и развитие сустава у ребенка связано с физическими нагрузками. В норме равномерное давление на суставные поверхности способствует росту гиалинового хряща, углублению вертлужной впадины и увеличению длины костей. При дисплазии нагрузки распределяются неравномерно, что приводит к неправильному развитию сустава и деформации суставных поверхностей.

Коксартроз после травмы
Травма сустава может повредить хрящи или кости. В суставной полости начинается воспаление, что приводит к повышению давления из-за накопления жидкости. Это изменяет состав синовиальной жидкости, повреждает синовиальную оболочку, нарушает питание и деформирует суставные хрящи.
В развитии артроза важна не только единичная травма, но и длительное повторяющееся воздействие травмирующих факторов, особенно на фоне уже существующих нарушений конгруэнтности суставных поверхностей.
Коксартроз, вызванный инфекцией
Инфекция может попасть в суставную полость через ранения, повреждающие суставную капсулу, по кровотоку или из соседних инфекционных очагов, например, из костной ткани при остеомиелите. Независимо от пути проникновения, инфекция вызывает воспалительный процесс, который негативно влияет на суставные хрящи. Некоторые гноеродные микроорганизмы могут вызвать гнойное воспаление тазобедренного сустава (гнойный артрит), что приводит к расплавлению внутрисуставных структур и деформации хрящей, связок и синовиальной оболочки.
Коксартроз, вызванный асептическим некрозом головки бедренной кости
Некроз головки бедренной кости — это процесс гибели костных клеток и разрушения костной структуры. Он может быть вызван инфекционно-воспалительными процессами (септический некроз) или неинфекционными факторами, такими как длительное использование гормональных препаратов, травмы, злоупотребление алкоголем и другие причины (асептический некроз).
Основной причиной асептического некроза является нарушение кровоснабжения головки бедра из-за повреждения кровеносных и лимфатических сосудов. Постепенное отмирание костных клеток приводит к деформации суставной поверхности кости, что вызывает артроз.
Коксартроз после болезни Пертеса
Болезнь Пертеса — асептический некроз головки бедренной кости у детей, вызванный нарушением кровоснабжения и иннервации тазобедренного сустава. Разрушение суставной поверхности, деформация и истончение хряща, а также повреждение внутрисуставных структур приводят к артрозу.
Факторы риска в развитии коксартроза
Помимо указанных причин, есть факторы, которые не вызывают заболевание, но увеличивают риск коксартроза.
Предрасполагающие факторы коксартроза:
- Генетическая предрасположенность. Наследственные заболевания костной или хрящевой ткани и некоторые врожденные аномалии могут повысить вероятность артрозов. Предрасположенность не гарантирует развитие коксартроза, но риск увеличивается.
- Избыточный вес. Ожирение создает дополнительную нагрузку на тазобедренные суставы, что повышает вероятность коксартроза.
- Сахарный диабет. Это заболевание может нарушать кровоснабжение тазобедренного сустава.
- Гипотиреоз. Снижение уровня гормонов щитовидной железы может вызывать ожирение и нарушения обмена веществ.
| Оцените свой вес с помощью автоматического калькулятора массы тела! Перейти на сервис: Калькулятор массы тела |
На ранних стадиях симптомы могут быть незначительными и проявляться дискомфортом в области сустава без отечности и припухлости.
Симптомы коксартроза:
- ограничение подвижности в суставе;
- «хруст» в суставе;
- боль в суставе;
- мышечный спазм;
- укорочение ноги на стороне поражения;
- хромота.
Ограничение движений в суставе — один из первых, но не специфичных симптомов. Скованность возникает из-за истончения гиалинового хряща и сужения суставной щели. На начальных стадиях могут появляться компенсаторные разрастания хрящевой ткани, нарушающие подвижность. Повреждение синовиальной мембраны и изменение состава синовиальной жидкости также способствуют этому симптому.
При коксартрозе ограничиваются ротационные движения в тазобедренном суставе — как активные, так и пассивные. Скованность обычно наиболее выражена по утрам, но исчезает после нескольких активных движений (это характерно для начальной стадии коксартроза). С прогрессированием заболевания возникают трудности при сгибании и разгибании ноги.
На конечной стадии развивается сгибательная и приводящая контрактура, когда нога постоянно находится в согнутом положении, и разогнуть ее становится невозможно. Пациенты испытывают трудности при передвижении и используют трость или костыли. При поражении обоих суставов контрактура приводит к характерному виду — обе ноги согнуты и сведены вместе (симптом «связанных ног»). Передвижение таких пациентов затруднено и осуществляется преимущественно за счет движений голеней и стоп.
Хруст в тазобедренном суставе — постоянный признак коксартроза, возникающий из-за трения суставных поверхностей и остеофитов. Хруст при артрозе грубый и всегда сопровождается болевыми ощущениями, что отличает его от обычного суставного хруста. С прогрессированием заболевания хруст усиливается, а болевые ощущения становятся более интенсивными.
Боль возникает из-за повреждения внутрисуставных структур и уменьшения количества внутрисуставной жидкости, что увеличивает трение суставных поверхностей. Также боль может быть вызвана нарушением кровоснабжения и повреждением компонентов сустава.
Боль при артрозе может быть колющей и усиливается к концу рабочего дня или после длительной нагрузки на сустав, а после отдыха может уменьшаться или исчезать. С прогрессированием заболевания болевой синдром усиливается и может проявляться даже в покое.
Важно отметить, что болевой синдром может быть вызван не только артрозом, но и его причиной. Например, при инфекционном воспалении тазобедренного сустава боль будет более острой и постоянной.
Мышечный спазм — это непроизвольное, сильное и длительное сокращение определенных мышц, вызванное различными патологическими процессами. При коксартрозе спазм возникает из-за деформации сустава и ослабления суставных связок, что может привести к смещению головки бедренной кости из вертлужной впадины. На поздних стадиях суставные связки не могут удерживать сустав в нормальном положении, и эту роль начинают выполнять мышцы, которые за счет сильного сокращения удерживают головку бедренной кости в вертлужной впадине.
Спазм может быть вызван воспалительным процессом или сильными болями в области сустава. Обычно спазмируются ягодичные и поясничные мышцы, а также отводящая мышца бедра.
Этот симптом характерен для поздних стадий заболевания, когда длительно прогрессирующие патологические процессы приводят к истончению и уплощению суставных хрящей и сужению суставной щели. Гиалиновый хрящ и суставная щель могут полностью исчезнуть, что приводит к заметному укорочению ноги на стороне поражения. Хотя это может быть трудно заметить, специальные измерения могут показать укорочение на 1 – 1,5 см и более.
Хромота также характерна для поздних стадий заболевания и является неблагоприятным признаком. Основной причиной данного симптома являются болевые ощущения при движениях в суставе или нагрузке на него. Разрастание остеофитов и появление сгибательной контрактуры делают невозможным выпрямление ноги в тазобедренном суставе, что затрудняет сохранение равновесия при ходьбе. Повреждение суставной капсулы и связочного аппарата снижает прочность сустава и увеличивает риск вывихов и переломов. Воспаление, травмирование, некроз головки бедренной кости и другие факторы также играют важную роль в развитии хромоты.
При выраженной клинической картине заболевания диагноз устанавливается легко. Однако лечение коксартроза на этом этапе требует значительных усилий и не всегда оказывается эффективным, поэтому для более ранней диагностики заболевания применяются дополнительные инструментальные методы.
Для диагностики коксартроза и его причин используются:
- рентгенологическое исследование;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- измерение длины ног.
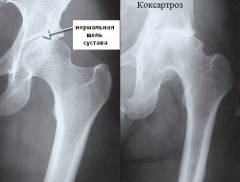
Рентген тазобедренного сустава — простой и информативный метод, позволяющий подтвердить диагноз и определить степень выраженности патологического процесса. Метод основан на «просвечивании» области сустава рентгеновскими лучами, которые поглощаются тканями организма с различной интенсивностью. Это исследование позволяет визуально оценить выраженность и характер повреждений внутрисуставных компонентов, а также выявить причины развития артроза.
Рентгенография тазобедренного сустава при коксартрозе может показать:
- сужение суставной щели;
- остеофиты на головке бедренной кости;
- остеофиты в области вертлужной впадины;
- деформацию суставных поверхностей костей;
- подвывихи и вывихи головки бедра.
При подозрении на коксартроз обязательно рентгенологическое исследование обоих суставов, даже если симптомы проявляются только в одном из них.
Это исследование сочетает рентгенографию и современные компьютерные технологии, что позволяет детально изучить полость сустава и все внутрисуставные компоненты.
Для проведения исследования используется специальный аппарат — компьютерный томограф. Перед началом пациент снимает все металлические украшения и ложится на выдвижной стол, который затем перемещается внутрь аппарата. Вокруг исследуемой области начинает вращаться рентгеновский аппарат, который делает множество снимков сустава из различных ракурсов. Полученная информация обрабатывается и представляется в виде детального трехмерного изображения всех суставных компонентов и прилежащих тканей.
КТ тазобедренного сустава позволяет более точно оценить характер поражений бедренной и тазовой костей и их суставных поверхностей, выявить деформации гиалиновых хрящей, остеофиты и другие изменения, характерные для артроза.
МРТ — современный метод, который позволяет детально исследовать не только костные и хрящевые образования, но и мягкие ткани сустава (связки, суставную капсулу и т.д.). Принцип метода основан на явлении ядерно-магнитного резонанса — при помещении тканей организма в сильное электромагнитное поле ядра атомов заряжаются энергией, которую они излучают при прекращении воздействия. Эта энергия регистрируется специальными датчиками, и по характеру и силе излучения можно определить состав и форму тканей в исследуемой области.
Процедура МРТ схожа с КТ: пациент ложится на выдвижной стол и перемещается внутрь аппарата, где создается сильное электромагнитное поле, а датчики регистрируют излучение энергии. После обработки информации на мониторе появляется подробное изображение всех структур исследуемой области.
Перед МРТ также необходимо снять все металлические украшения, так как электромагнитное поле может нагреть металл до такой степени, что пациент может получить ожоги. При МРТ нет радиационной нагрузки, поэтому единственным противопоказанием является наличие металлических имплантатов или осколков в теле.
МРТ при коксартрозе позволяет выявить:
- сужение суставной щели;
- деформацию гиалиновых хрящей;
- разрастание остеофитов;
- уплотнение и фиброз суставной капсулы;
- повреждение связок сустава;
- деформацию головки бедренной кости.
Для выявления причин коксартроза и оценки степени нарушения кровоснабжения сустава может быть выполнена МРТ с контрастом — в сосуды, питающие структуры тазобедренного сустава, вводится контрастное вещество, после чего производится МРТ-исследование. Это позволяет оценить строение сосудов и выявить очаги их повреждения или сужения.
Как уже упоминалось, на поздних стадиях коксартроза происходит укорочение нижней конечности на стороне поражения, что можно определить с помощью измерения и сравнения длины ног пациента. При двустороннем коксартрозе ценность данного метода снижается, так как обе ноги будут укорачиваться примерно одинаково.
Для измерения длины ноги используются костные ориентиры, что позволяет наиболее точно оценить полученные данные. Верхним ориентиром является передняя верхняя ость тазовой кости, которую можно прощупать на переднебоковой поверхности живота в области наружного края паховой связки. Нижними ориентирами могут быть костные образования коленного сустава, лодыжки или пятки пациента. Исследование проводится в положении стоя, при этом ноги должны быть максимально выпрямлены в тазобедренных и коленных суставах.
Также в процессе диагностики важно попытаться установить причину заболевания, так как ее устранение часто является необходимым условием для успешного лечения.
Для выявления причины коксартроза могут быть назначены:
- лабораторные исследования;
- пункция тазобедренного сустава.
Из лабораторных данных диагностическое значение имеет общий анализ крови. Он позволяет выявить признаки различных инфекционных заболеваний, которые могли стать причиной развития артроза сустава. Увеличение общего числа лейкоцитов (защитных клеток организма) более 9,0 х 10^9/л указывает на наличие инфекции в организме.
Также на наличие воспалительного процесса может указывать повышение скорости оседания эритроцитов (СОЭ). Этот показатель отражает время, за которое помещенные в пробирку эритроциты опустятся на ее дно. Увеличение СОЭ при воспалении связано с выделением в кровь большого количества белков острой фазы, которые «склеивают» эритроциты между собой, увеличивая скорость их оседания.
Нормальными значениями СОЭ считаются:
- У мужчин – до 10 мм в час.
- У женщин – до 15 мм в час.
Превышение этих значений в сочетании с клиническими проявлениями коксартроза может указывать на инфекционно-воспалительный характер заболевания.
Пункция сустава подразумевает прокалывание иглой суставной капсулы и забор определенного количества синовиальной жидкости для последующего лабораторного исследования. При коксартрозе пункция позволяет выявить инфекционно-воспалительные изменения в суставной жидкости, а также определить изменения ее состава на поздних стадиях заболевания.
Процедура связана с определенными рисками (возможно кровотечение при повреждении сосуда, занесение инфекции и т.д.), поэтому пункция должна выполняться в условиях стерильной операционной с наличием средств для оказания срочной медицинской помощи.
В клинической практике выделяют три степени артроза тазобедренного сустава. Это разделение основано на рентгенологической картине поражения сустава и помогает врачам выбрать наиболее эффективные лечебные мероприятия на каждой стадии заболевания.
Степени коксартроза
| Степень коксартроза | Рентгенологические данные | Клинические проявления |
| I степень | * Незначительное сужение суставной щели. * Небольшие конусовидные остеофиты по краям вертлужной впадины. * Очаги склероза (уплотнения) гиалиновых хрящей в зоне повышенной нагрузки. * Очаги разрушения гиалиновых хрящей. | * Скованность в суставе по утрам и после длительной нагрузки. * Боль непостоянная, возникает при движениях в суставе и исчезает в покое. * Может определяться непостоянный хруст в суставе. * Длина ног у пациента одинакова. |
| II степень | * Выраженное сужение суставной щели. * Остеофиты в области вертлужной впадины и головки бедренной кости. * Подвывих головки бедра, которая «выталкивается» из суставной впадины увеличивающимися остеофитами. | * Постоянная скованность и ограничение подвижности в суставе. * Боль и хруст при любых движениях в суставе. * Длина ног у пациента одинакова. |
| III степень | * Суставная щель может полностью исчезать. * Форма суставной впадины и головки бедренной кости нарушена. * Очаги склероза в области бедренной кости. | * Полное отсутствие подвижности в суставе (сгибательно-приводящая контрактура). * Боль при любых нагрузках и в покое. * Утрата опорной функции сустава (пациент не может стоять на поврежденной ноге). * Укорочение ноги на стороне повреждения. |
Лечение коксартроза наиболее эффективно на начальных стадиях, когда структурные изменения минимальны и функция сустава не нарушена. С прогрессированием заболевания происходят функциональные и органические изменения внутрисуставных компонентов, деформируются суставные поверхности костей, появляются остеофиты и возникает контрактура, что значительно затрудняет лечение и ухудшает прогноз.
Основные направления лечения коксартроза включают терапевтические и хирургические мероприятия.
Терапевтические методы при артрозе тазобедренного сустава:
- медикаментозное лечение;
- массаж;
- физиотерапия;
- гимнастика и упражнения;
- биологические методы;
- механические методы;
- народные методы.
Задачи неоперативного лечения коксартроза:
- Устранение болевых ощущений.
- Улучшение питания суставного хряща и ускорение его восстановления.
- Активизация кровообращения в области пораженного сустава.
- Уменьшение нагрузки на поврежденные кости сустава.
- Увеличение подвижности сустава.
Медикаментозное лечение применяется при любой степени коксартроза и является первым этапом лечебных мероприятий.
Лечение коксартроза медикаментами
| Группа препаратов | Представители | Механизм действия | Способ применения и дозы |
| Нестероидные противовоспалительные препараты (НПВП) | Диклофенак | * Обладают противовоспалительным, обезболивающим и жаропонижающим эффектом. * Ослабляют боль в суставах при движении и в покое. * Способствуют увеличению объема движений в пораженных суставах. * Уменьшают припухлость и утреннюю скованность. | * Внутримышечно по 75 мг 1 – 2 раза в сутки при острых состояниях или обострении хронического процесса. * Внутрь, не разжевывая, во время или после еды по 25 – 50 мг 2 – 3 раза в сутки. |
| Пироксикам | * Внутрь по 10 – 30 мг/сут в 1 прием. * Наружно. Гель или крем наносят на область тазобедренного сустава 3 – 4 раза в сутки. | ||
| Индометацин | * Внутрь во время или после еды по 25 мг 2 – 3 раза в сутки, запивая молоком. * Внутримышечно по 60 мг 1 – 2 раза в сутки. | ||
| Мовалис | Противовоспалительный препарат с болеутоляющим действием. Действует исключительно в очаге поражения, что вызывает меньшее количество побочных реакций. Подходит для длительного применения – от нескольких недель до нескольких лет. | Внутрь во время еды по 3 – 7 мг 2 раза в сутки. | |
| Хондропротекторы (глюкозамин и хондроитинсульфат) | Хондроитин-АКОС | Содержит хондроитинсульфат – компонент хрящевой ткани. Снижает потерю кальция, улучшает фосфорно-кальциевый обмен в хрящевой ткани, ускоряет процессы ее восстановления. | Внутрь по 250 мг 4 раза в сутки. |
| Юниум | Содержит глюкозамин – структурный компонент хрящевой ткани, из которого образуется хондроитин. Тормозит развитие дегенеративных процессов в суставах, уменьшая суставные боли. | Содержимое пакетика растворяют в 200 мл теплой кипяченой воды и принимают внутрь 1 раз в день в течение 6 недель. | |
| Артра | Содержит глюкозамин и хондроитинсульфат. Стимулирует регенерацию хрящевой ткани, поддерживает вязкость синовиальной жидкости. | Внутрь по 2 капсулы 2 – 3 раза в день после еды. Максимальная длительность непрерывного лечения – 2 месяца, после чего рекомендуется сделать тридцатидневный перерыв. | |
| Сосудорасширяющие препараты | Трентал | Улучшает суставной кровоток и снимает спазм мелких сосудов, что позволяет суставу получать больше питательных веществ и быстрее восстанавливаться. | * Внутрь по 300 – 400 мг 2 – 3 раза в день после еды. * Внутримышечно по 100 – 200 мг 2 – 3 раза в день. |
| Лечебные мази и кремы | Меновазин | Комбинированный препарат, содержащий местные обезболивающие средства (бензокаин и прокаин) и ментол. Оказывает раздражающее действие в области нанесения, улучшая микроциркуляцию и обменные процессы в суставе. | Выдавить из тюбика 1 – 1,5 см мази на кожу в области тазобедренного сустава. Втирать вращательными движениями в течение 3 – 5 минут. Применять 1 – 2 раза в сутки на чистую, сухую, неповрежденную кожу. |
| Никофлекс | Оказывает местно-раздражающее действие. При нанесении на кожу вызывает расширение кровеносных сосудов и улучшение микроциркуляции. | ||
| Эспол | Комбинированный местно-раздражающий препарат с болеутоляющим и противовоспалительным действием. | ||
| Средства для компрессов | Димексид | Оказывает противовоспалительное и болеутоляющее действие. | Марлевые тампоны пропитывают раствором препарата и прикладывают на область поврежденного сустава на 15 – 20 минут. |
| Бишофит | Оказывает противовоспалительное и болеутоляющее действие. Ускоряет восстановление тканей в полости сустава. | 25 – 50 мл препарата разбавляют таким же количеством воды, смачивают в растворе марлевые тампоны и прикладывают к области пораженного сустава на 5 – 15 минут. Курс лечения – 10 – 12 компрессов. | |
| Миорелаксанты | Мидокалм | Блокируют передачу нервного импульса к мышечным волокнам, устраняя болезненный спазм. | Внутрь по 50 мг 2 – 3 раза в сутки. Запивать стаканом теплой кипяченой воды. |
Эффективность медикаментозной терапии как единственного способа лечения невысока. Применение лекарств всегда следует сочетать с другими методами лечения.
Массаж способствует увеличению притока крови к суставным компонентам, что улучшает доставку питательных веществ, ускоряет обменные процессы и восстановление поврежденных тканей. При коксартрозе рекомендуется массировать не только область сустава, но и нижнюю часть спины, поясничную и крестцовую области, бедра.
На I и II стадиях массаж назначается совместно с медикаментозными и другими лечебными мероприятиями для комплексного воздействия на пораженный сустав. III стадия коксартроза лечится только хирургически, поэтому массаж до операции неэффективен. В послеоперационный период массаж можно назначать не ранее чем через месяц после операции, когда рана зажила и швы сняты.
Физиотерапевтические мероприятия назначаются для улучшения кровоснабжения и питания пораженного сустава, а также для ускорения обменных и восстановительных процессов в нем.
Физиотерапевтическое лечение коксартроза включает:
- тепловое лечение;
- электростимуляцию мышц;
- магнитотерапию;
- лазерную терапию;
- ультразвуковую терапию.
Тепловое лечение
Включает грязелечение (иловые, псевдовулканические, торфяные грязи), парафинотерапию, озокерит (горный воск). Эти вещества удерживают тепло, обеспечивая длительное и равномерное тепловое воздействие на зону приложения. Это улучшает микроциркуляцию и нормализует обменные процессы в тканях.
Грязи или парафин с озокеритом разогревают до 38 — 42°С и прикладывают к области пораженного сустава, накрывая клеенкой и теплым одеялом. Время воздействия – до получаса. Процедуры выполняются через день в течение 1,5 – 2 недель, после чего рекомендуется сделать двухнедельный перерыв.
Тепловая терапия противопоказана:
- при обострении ревматических заболеваний;
- при гепатите;
- при воспалении синовиальной оболочки;
- при воспалительных заболеваниях почек;
- при наличии гнойных процессов в области применения.
Электростимуляция мышц
Метод заключается в воздействии на мышцы импульсными токами. Электростимуляция укрепляет мышцы в области сустава и улучшает кровообращение в нижней конечности. Однако данный метод не может полностью заменить полноценную гимнастику и имеет противопоказания.
Электростимуляция противопоказана:
- после инфаркта миокарда;
- после инсульта;
- при повышенном артериальном давлении;
- при наличии аритмии.
Магнитотерапия
Метод основан на воздействии магнитного поля на ткани организма. Это улучшает кровообращение в суставе, устраняет отеки и способствует восстановлению тканей. Процедура безопасна и безболезненна, занимает от 5 до 20 минут. Курс лечения не должен превышать 3 – 4 недель.
Магнитотерапия способствует:
- уменьшению болей;
- улучшению кровообращения;
- улучшению обменных процессов в суставе;
- улучшению подвижности.
Магнитотерапия противопоказана:
- при опухолях;
- при заболеваниях крови;
- во время беременности;
- при тромбофлебите;
- после инфаркта или инсульта.
Лазерная терапия
Метод основан на воздействии лазерного света на ткани, вызывая биохимические реакции. Курс лечения включает 15 процедур, каждая из которых длится от 3 до 10 минут. При необходимости через месяц лечение можно повторить.
Лазерное лечение способствует:
- снижению воспалительных реакций;
- уменьшению отечности;
- уменьшению болей;
- улучшению микроциркуляции;
- восстановлению поврежденных хрящевых тканей.
Лазерное лечение противопоказано:
- при туберкулезе;
- при опухолях;
- при сахарном диабете;
- при заболеваниях крови.
Ультразвуковая терапия (УЗТ)
Ультразвук проникает в ткани на глубину до 4 – 6 см, оказывая лечебное воздействие на сустав. Процедура выполняется ежедневно или через день в течение 1,5 – 2 недель. При необходимости через месяц курс лечения можно повторить.
Эффектами ультразвуковой терапии являются:
- повышение температуры в месте воздействия;
- улучшение питания хряща;
- устранение боли;
- уменьшение мышечного спазма.
УЗТ противопоказана:
- при беременности;
- при опухолях;
- при заболеваниях крови.
Лечебная гимнастика должна выполняться регулярно с момента постановки диагноза. Правильные и умеренные движения помогают предотвратить разрастание остеофитов и развитие контрактуры. При коксартрозе III степени гимнастика не назначается, так как изменения в суставе могут быть устранены только оперативным путем.
Упражнения разрешается выполнять только в период ремиссии, когда отсутствуют выраженные клинические проявления заболевания.
При коксартрозе рекомендуется выполнять следующие упражнения:
- Лежа на спине, поочередно медленно сгибать и разгибать ногу в коленном и тазобедренном суставе, стараясь прижимать колено к груди.
- Лежа на спине, разводить ноги в стороны, затем возвращать в исходное положение.
- Лежа на животе, поочередно поднимать одну ногу, затем другую, затем обе вместе, ноги должны быть выпрямлены.
- Лежа на здоровом боку (пораженный сустав сверху), медленно поднимать прямую ногу вверх и опускать.
- Стоя у стены или стола, встать на здоровую ногу, расслабить «больную» и выполнять ею маятникообразные и круговые движения.
Важно помнить, что цель упражнений — не увеличить нагрузку на сустав, а его разработка. Не следует с первого дня выполнять весь комплекс, чтобы не вызвать сильную боль. Начинать рекомендуется с 1 – 2 упражнений, повторяемых 3 – 5 раз. При нормальной переносимости можно постепенно увеличивать нагрузку.
Эта группа включает комплекс мероприятий, которые могут применяться как дополнение к основному лечению. Это позволяет устранить некоторые симптомы, улучшить кровоснабжение и ускорить процесс лечения.
Для лечения коксартроза применяются:
- вытяжение сустава (аппаратная тракция);
- иглоукалывание (акупунктура);
- лечение медицинскими пиявками (гирудотерапия).
Вытяжение сустава
Аппаратная тракция снимает нагрузку с пораженного сустава, создавая условия для приостановления разрушительных процессов и восстановления хрящевой ткани. Пациент фиксируется на столе, после чего аппарат выполняет тягу конечности вдоль оси тела в течение 15 – 20 минут. Суставная капсула растягивается, обеспечивая покой хрящевой ткани. Курс лечения состоит из 8 – 12 процедур, проводимых ежедневно или через день в комплексе с другими физиотерапевтическими методами. Положительный эффект может быть достигнут на I и II стадиях заболевания. В начале терапии болевые ощущения могут усиливаться (в этом случае следует ослабить силу тяги).
Иглоукалывание
Принцип акупунктуры заключается во введении тонких стерильных иголок в специальные точки. Это вызывает нейрогормональные перестройки, способствуя нормализации обменных процессов в тканях. Положительный эффект от акупунктуры при лечении коксартроза связан с устранением мышечного спазма, улучшением микроциркуляции и уменьшением боли.
Курс лечения включает 10 – 12 сеансов, во время каждого из которых используется от 10 игл. После установки игл пациент должен оставаться неподвижным 10 – 15 минут, после чего иглы удаляются. В год можно проводить от 2 до 4 курсов акупунктуры с перерывом не менее 3 месяцев.
Акупунктуру не применяют:
- при психическом возбуждении пациента;
- у беременных;
- у ослабленных больных;
- при инфекционных поражениях кожи в месте введения игл.
Гирудотерапия
Метод включает использование пиявок, выращенных в специальных условиях. Пиявки прикладываются к коже пациента в области тазобедренного сустава, прокусывают кожу и вводят в ранку ферменты, одним из которых является гирудин, разжижающий кровь. Это улучшает микроциркуляцию и питание пораженного сустава.
За один сеанс используют от 5 до 8 пиявок. Длительность процедуры составляет от 30 до 60 минут, в течение которых одна пиявка может высосать до 5 мл крови. Эффект наблюдается уже после нескольких процедур, но наилучшие результаты достигаются через несколько дней после окончания полного курса (6 – 8 процедур с интервалом от 2 до 5 дней).
Эффектами гирудотерапии являются:
- устранение застоя крови;
- повышение эластичности тканей;
- повышение иммунитета;
- уменьшение болей;
- восстановление поврежденных мышц и околосуставных структур в послеоперационный период.
Лечение пиявками противопоказано:
- при нарушении свертывающей системы крови;
- при пониженном артериальном давлении;
- во время беременности;
- у пожилых и ослабленных пациентов.
На I – II стадиях коксартроза народные средства могут значительно облегчить течение заболевания, устранить боль и способствовать восстановлению поврежденных тканей. На III стадии народная медицина может применяться лишь для устранения симптомов перед операцией.
Для лечения коксартроза применяются:
- Компресс из листьев капусты. Лист белокочанной капусты промывается, на внутреннюю поверхность наносится мед, после чего прикладывается к области пораженного сустава на ночь. Использование такого компресса ежедневно в течение 30 дней снижает воспаление и боль.
- Мазь из мяты, алоэ и эвкалипта. Смешанные в равных пропорциях измельченные листья мяты, эвкалипта и сок алоэ наносятся на область сустава и втираются в течение 1 – 3 минут. Хранить мазь следует в холодильнике.
- Настойка сирени. 100 грамм свежих листьев сирени заливаются 1 литром спирта и настаиваются в темном месте. Через 10 дней настойка процеживается и принимается по 10 – 15 капель три раза в день, растворяя в столовой ложке воды.
- Настойка сабельника. 50 грамм травы сабельника заливаются 400 миллилитрами водки и настаиваются 30 дней. Принимается 2 раза в день до еды по 1 чайной ложке, разбавляя небольшим количеством воды. Обладает противовоспалительным и болеутоляющим действием.
Научно доказано, что если коксартроз проявляется клинически (появляются симптомы, заставляющие пациента обратиться к врачу), вероятность прогрессирования заболевания высока. В таких случаях оперативное лечение становится единственным методом, который может решить проблему коксартроза.
Существует множество операций для лечения коксартроза. Некоторые из них применяются на ранних стадиях заболевания для предотвращения его прогрессирования (например, коррекция дисплазии тазобедренного сустава у детей, восстановление кровообращения при асептическом некрозе головки бедренной кости). Другие операции применяются для лечения коксартроза II – III стадии, когда изменения в суставе достигают крайней степени выраженности. Эти операции называются радикальными, так как они не только устраняют симптомы, но и предотвращают повторное развитие заболевания.
Наиболее распространенные радикальные операции:
- артропластика тазобедренного сустава;
- эндопротезирование тазобедренного сустава.
Эта операция назначается при III стадии коксартроза, когда происходит выраженная деформация суставных поверхностей и разрушение хряща.
Принцип операции заключается в следующем: после общего наркоза врач разрезает бедренную кость в верхнем отделе, что позволяет «вывихнуть» головку бедренной кости из суставной впадины. Затем врач корректирует все видимые нарушения, удаляет костные и хрящевые разрастания, выравнивает суставные поверхности и удаляет очаги некроза. Образовавшиеся полости заполняются специальным керамическим имплантатом, который по прочности не уступает костной ткани.
После всех манипуляций головка бедренной кости возвращается в полость сустава, целостность бедра восстанавливается с помощью металлических приспособлений, рана ушивается, и операция завершается.
Реабилитационный период после такой операции длится от 2 до 6 месяцев. Начиная с 4 – 5 суток после операции пациенту разрешается сидеть. Через полторы недели можно начинать ходить с помощью костылей, а через 3 недели – самостоятельно. Реабилитационные мероприятия (массаж, лечебная физкультура, плавание и т.д.) назначаются не ранее чем через 21 день после операции.
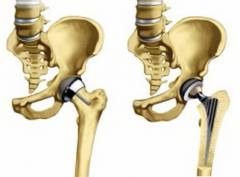
Это наиболее распространенный и эффективный метод лечения коксартроза II – III степени. Суть метода заключается в удалении суставных поверхностей обоих костей и замене их механическим суставом, который вживляется в тазовую и бедренную кость.
Механический сустав состоит из шарнира на ножке (аналог головки бедренной кости) и чашечки, аналогичной вертлужной впадине. Протез изготавливается из специального материала губчатой структуры, что обеспечивает большую стабильность в послеоперационный период. Вначале протез крепится к кости с помощью специального клея, но со временем костная ткань прорастает в поры протеза, сливаясь с ним.
Операция выполняется следующим образом: после общего наркоза удаляется головка бедренной кости, в самой кости сверлится отверстие для ножки протеза. В области вертлужной впадины также высверливается отверстие для чашечки протеза. Протезы крепятся к костям с помощью специального цемента, после чего соединяются. Обязательным этапом является проверка амплитуды движений в суставе. Если она не нарушена, производится ушивание раны, и операция завершается. Послеоперационный период схож с таковым после артропластики.
Профилактика артроза тазобедренного сустава заключается в предотвращении и своевременном устранении причин заболевания. Коксартроз может быть вызван множеством факторов. Выявить и устранить их все невозможно, поэтому основными элементами первичной профилактики являются общеукрепляющие мероприятия и здоровый образ жизни. Если артроз уже развился, но был выявлен на I стадии, необходимо придерживаться определенных правил, чтобы замедлить прогрессирование заболевания и предотвратить осложнения.
Чтобы предотвратить развитие и прогрессирование коксартроза необходимо:
- Вести активный образ жизни. Отсутствие движений в суставе способствует отложению солей и развитию контрактуры. Однако это не означает, что нужно заниматься тяжелыми видами спорта. Умеренная физическая активность (ходьба, плавание) улучшает микроциркуляцию и замедляет прогрессирование заболевания.
- Соблюдать диету. Избыточный вес является фактором, способствующим возникновению и прогрессированию коксартроза, поэтому нормализация веса – одно из первых профилактических мероприятий. Рекомендуется употреблять больше растительной пищи и меньше продуктов животного происхождения, а также дробное питание (5 – 6 раз в день).
- Избегать переохлаждения. Низкие температуры могут спазмировать сосуды, ухудшая кровоснабжение сустава. Важно не допускать переохлаждения, особенно зимой.
- Избегать травм. Травмирование здорового сустава может привести к развитию артроза, а травмирование сустава при I – II степени заболевания может иметь неприятные последствия. Рекомендуется избегать опасных видов спорта и выбирать работу без длительных нагрузок на сустав.
- Использовать трость. Если заболевание уже развилось, необходимо минимизировать нагрузку на сустав. Рекомендуется передвигаться с помощью трости или костылей, что снижает нагрузку и уменьшает боль.
Диету при коксартрозе необходимо соблюдать тем, кто страдает избыточным весом, так как нагрузка на тазобедренные суставы значительно увеличивается. Возвращение к здоровому весу может быть сложной задачей, требующей правильной диеты, увеличения физической активности и качественного сна.
Чтобы определить, есть ли у пациента избыточный вес, можно обратиться к специальным таблицам или формулам.
Наиболее используемыми системами являются:
- индекс массы тела (ИМТ);
- индекс Кетле (ИК);
- формула Брока.
Индекс массы тела
Этот индекс показывает, насколько масса тела соответствует росту.
Вычисление ИМТ производится по формуле:
- ИМТ = вес в килограммах / (рост в метрах)^2.
Пример: при росте 170 см и весе 70 кг ИМТ будет равен 70 / 1,72 = 24,2.
Интерпретация ИМТ
| Значение ИМТ | Интерпретация |
| Менее 16 | Критическая гипотрофия, истощение. |
| 16 – 18,5 | Недостаточный вес. |
| 18,6 – 24,9 | Норма. |
| 25 – 29,9 | Ожирение первой степени. |
| 30 – 34,9 | Ожирение второй степени. |
| 35 – 39,9 | Ожирение третьей степени. |
| 40 и более | Крайне выраженное ожирение (четвертой степени). |
Индекс Кетле
Этот индекс также точно определяет дефицит или избыток веса, учитывая тип телосложения и пол. Тип телосложения определяется по величине межреберного угла.
Тип телосложения может быть:
- Гиперстеническим – открытый, тупой межреберный угол (более 90 градусов).
- Нормостеническим – прямой межреберный угол (90 градусов).
- Астеническим – закрытый, острый межреберный угол (менее 90 градусов).
Индекс Кетле определяется по формуле:
- вес в граммах / рост в сантиметрах.
Пример: при росте женщины 170 см и весе 56 кг ИК будет равен 56000 / 170 = 329,4.
Интерпретация ИК в зависимости от типа телосложения
| Тип телосложения | |||
| Астенический | Нормостенический | Гиперстенический | |
| Мужчины | 320 – 360 | 360 – 400 | 400 – 440 |
| Женщины | 310 – 350 | 350 – 390 | 390 – 430 |
Формула Брока
Формула Брока имеет ограничения по росту от 155 до 170 см. Она указывает лишь на эталонный вес, который должен быть у человека для здорового образа жизни. Необходимо сравнить свой вес с эталонным и сделать выводы.
Формула Брока выглядит следующим образом:
- рост (в сантиметрах) — 100 ± 10%.
Пример: рост пациента 180 см, вес 94 кг.
- Нижнее значение нормального веса: (180 — 100) — 8 = 72 кг.
- Верхнее значение нормального веса: (180 — 100) + 8 = 88 кг.
Таким образом, нормальным для данного пациента является вес в пределах 72 – 88 кг, поэтому ему необходимо похудеть как минимум на 6 кг.
После определения идеального веса и необходимости похудения, следует перейти к диете. Цель любой диеты – похудение, но важно, чтобы снижение веса происходило постепенно, не ввергая организм в крайности. Оптимальным темпом снижения веса является 2 – 3 кг в месяц. Не стоит верить чудодейственным средствам, обещающим избавление по килограмму в день, так как такие методы могут привести к нарушению обмена веществ и усугубить коксартроз.
Правильное питание для похудения требует соблюдения следующих рекомендаций:
- Можно есть все, но нужно ограничить жирные и углеводные продукты. Например, котлеты, пельмени, сало можно есть, но не более 50 – 70 грамм в сутки.
- Трапезы должны быть разнообразными, чтобы не возникало чувства недовольства и нервозности.
- В летнее время нужно потреблять 3 – 4 литра жидкости, а в зимнее – 1,5 – 2 литра. Чтобы не пить через силу, рекомендуется больше двигаться.
- Частоту приемов пищи следует увеличить до 5 – 6 раз в сутки.
- Количество пищи на один прием должно помещаться в сомкнутых ковшом ладонях.
- Каждый прием пищи следует заканчивать фруктом или овощем.
- За 20 – 30 минут до еды желательно выпивать 200 – 300 мл воды.
- Каждое утро натощак, за 30 – 40 минут до еды желательно выпивать стакан свежевыжатого сока, компота или воды.
- Каждый кусочек пищи необходимо пережевывать не менее 25 – 30 раз.
- Последний прием пищи должен быть не позднее 7 – 8 часов вечера.
Следует отметить, что любая диета будет более эффективной в сочетании с правильным образом жизни. Для успешной перестройки в питании необходимо спать не менее 8 часов в сутки, избегать стрессов и соблюдать режим труда и отдыха.
Прогрессирование коксартроза может привести к серьезным осложнениям, ограничивающим подвижность в пораженном суставе. Без лечения заболевание будет прогрессировать, что может привести к сращению сустава и инвалидизации пациента.
Коксартроз — это заболевание тазобедренного сустава, при котором поражается суставной хрящ и деформируется костная ткань. В начале заболевания нарушаются свойства синовиальной жидкости, что снижает питание хряща и его способность восстанавливать поврежденные участки. В конечном итоге хрящ истончается и разрушается, что приводит к оголению суставных поверхностей костей. Поверхности костей деформируются от нагрузок, что значительно снижает объем движений в суставе.
Коксартроз может осложниться:
- Асептическим некрозом головки бедренной кости. Нарушение кровоснабжения головки бедренной кости приводит к некрозу и деформации, что ограничивает подвижность в суставе. В некоторых случаях некроз может быть первопричиной коксартроза.
- Протрузией вертлужной впадины. Уменьшение хрящевой ткани в области суставной поверхности приводит к неравномерному распределению нагрузки и деформации кости, что ухудшает подвижность и вызывает боль.
- Гонартрозом. Деформация и нарушение функции тазобедренных суставов перераспределяют нагрузки на коленные суставы, что ведет к воспалительным и деформирующим процессам.
- Артритом. Процесс разрушения хрящевой ткани может вызывать воспалительные явления в полости сустава, повреждая синовиальную оболочку и внутрисуставные связки. Клинические проявления артрита характеризуются более острыми болями, которые сохраняются не только при нагрузке, но и в покое.
- Бурситом. Скопление солей кальция в области прикрепления сухожилий вызывает раздражение и воспаление оболочек сустава, что приводит к болям по наружной поверхности бедра.
- Анкилозом. Замещение хряща соединительной тканью приводит к сращению суставных поверхностей. Разрастание костной ткани сужает суставную щель и ограничивает подвижность. В начале подвижность сохраняется, но любые движения сопровождаются сильными болями, что заставляет пациента ограничивать движения и ускоряет развитие анкилоза.
- Кифозом и сколиозом. Стремление снизить нагрузку на сустав приводит к повышению нагрузки на позвоночник, что может вызвать искривление и боли в области спины.
- Деформацией суставных костей. Нагрузки на бедренную кость распределяются неравномерно, что может привести к компенсаторной перестройке верхнего отдела бедренной кости, заметной даже внешне. Деформированная кость становится менее прочной, что может привести к переломам.
Ударно-волновая терапия (УВТ) является эффективным методом лечения коксартроза. Метод заключается в воздействии ударной волны на ткани сустава, что ускоряет восстановительные процессы и снижает выраженность клинических проявлений. На I и II стадиях коксартроза применение УВТ позволяет достичь стойкой ремиссии, которая продолжается и после прекращения терапии. На III стадии УВТ снижает интенсивность болей, но является менее эффективной.
Применение УВТ при коксартрозе позволяет достичь:
- снижения болевых ощущений в суставе;
- уменьшения воспаления и отечности;
- замедления развития заболевания;
- увеличения подвижности в суставе;
- повышения качества жизни и работоспособности пациента;
- ускорения реабилитации после операции по эндопротезированию.
Принцип действия УВТ основан на использовании звуковых волн с частотой 16 – 25 Гц. Эти волны проникают через мягкие ткани и воздействуют на твердые ткани.
Эффекты УВТ
| Ткань | Эффект терапии |
| Костная ткань | Разрушение остеофитов. |
| Хрящевая ткань | Разрыхление фиброза и улучшение регенерации. |
| Кровеносные сосуды | Улучшение кровоснабжения, что ускоряет вымывание солей кальция. |
Курс лечения УВТ включает 5 – 7 сеансов, каждый из которых длится от 5 до 30 минут. Специальной подготовки пациента не требуется.
УВТ противопоказана:
- при наличии злокачественных опухолей;
- во время беременности;
- при болезнях крови;
- при острых инфекционных заболеваниях;
- при обострении хронических инфекций;
- при повышенной ломкости сосудов;
- при наличии кардиостимулятора.
Группа инвалидности может быть присвоена пациентам с III степенью коксартроза, когда изменения в суставе вызывают значительное ограничение повседневной деятельности.
Причины снижения качества жизни при коксартрозе – это структурные изменения в суставе. На I – II стадиях наблюдается сужение суставной щели, частичное разрушение хряща и появление остеофитов, что приводит к болям и ограничению подвижности. Однако незначительная боль или ограничение движений не являются основанием для установления группы инвалидности, так как способность к самообслуживанию сохраняется.
При III степени коксартроза выраженность разрушительных изменений достигает максимума. Суставной хрящ может полностью разрушаться, связки становятся менее прочными, а остеофиты достигают больших размеров. В результате утрачиваются основные функции сустава, и пациент теряет способность передвигаться без вспомогательных средств. Таким пациентам присваивается группа инвалидности, что позволяет получать социальные выплаты и льготы.
При коксартрозе может быть выставлена:
- 3 группа инвалидности. Присваивается, когда пациент может обслуживать себя и передвигаться, но с помощью специальных приспособлений (трость, костыли). Это состояние характерно для 2 – 3 степени заболевания.
- 2 группа инвалидности. Присваивается, если пациент испытывает трудности в передвижении и самообслуживании даже с помощью вспомогательных средств. Чаще всего выставляется больным с III степенью коксартроза.
- 1 группа инвалидности. Присваивается пациентам, которые не могут передвигаться и обслуживать себя. Выставляется крайне редко и только тем, у кого отмечается двусторонняя контрактура с полным отсутствием подвижности.
Для получения группы инвалидности необходимо документально подтвердить диагноз, предоставить рентгеновские снимки, заключения врачей и данные о длительности лечения и прогрессирующем характере заболевания.
Коксартроз может стать серьезной проблемой при беременности, так как увеличивается нагрузка на тазобедренный сустав и происходят изменения в организме женщины.
Основным фактором, определяющим возникновение клинических проявлений коксартроза, является деформация тазобедренного сустава.
Коксартроз характеризуется:
- деформацией суставного хряща;
- деформацией суставных поверхностей костей;
- ослаблением суставных связок;
- ослаблением мышц в области тазобедренного сустава;
- разрастанием хрящевой и костной ткани.
В норме нагрузка на сустав распределяется равномерно. Однако прогрессирование изменений нарушает строение суставных поверхностей, что приводит к неравномерному распределению нагрузки. Это вызывает еще большую деформацию суставных компонентов и нарушение функции сустава.
Любое увеличение нагрузки на пораженный сустав приведет к более тяжелым изменениям.
Беременность при коксартрозе характеризуется:
- Увеличением нагрузки на сустав. Успешное лечение коксартроза требует снижения нагрузки на сустав, что способствует восстановлению хряща. Однако беременность приводит к увеличению веса, что негативно сказывается на заболевании.
- Нарушением питания суставных компонентов. Во время беременности потребность в питательных продуктах увеличивается. Неполноценное питание может привести к дефициту питательных веществ, что ухудшает регенерацию хрящевой ткани.
- Нарушением обмена веществ. Беременность может привести к повышению уровня глюкозы в крови. Если женщина страдает диабетом, это может усугубить течение заболевания, так как диабет повреждает мелкие сосуды, нарушая кровоснабжение.
- Невозможностью проведения адекватного лечения. Применяемые медикаменты могут быть токсичными для плода, что делает полноценную терапию невозможной. Некоторые физиопроцедуры и операции противопоказаны, что в сочетании с увеличением нагрузки на сустав приводит к прогрессированию заболевания.
Характер течения и исход беременности у женщин с коксартрозом зависит от стадии заболевания и проведенного лечения. Если симптомы заболевания впервые появились во время беременности, рекомендуется выжидательная тактика и лечение после родов. При коксартрозе II – III степени беременность может привести к тяжелым последствиям, поэтому сначала следует провести лечение, а затем планировать беременность.
Беременным женщинам с коксартрозом рекомендуется:
- Снизить нагрузку на сустав. Необходимо минимально ходить, особенно в III триместре, и передвигаться с помощью трости или костылей.
- Рационально питаться. Важно полноценное поступление питательных веществ и предотвращение ожирения. Рекомендуется ограничить сладости и жирные продукты, а также принимать пищу 5 – 6 раз в день малыми порциями.
- Заниматься плаванием. Плавание улучшает кровоснабжение сустава и предотвращает разрастание костной ткани, не увеличивая нагрузку на хрящ.
- Находиться под наблюдением врача. Беременность должна проходить под контролем акушера-гинеколога и ортопеда для своевременного распознавания и предотвращения осложнений.
Изменения, происходящие при артрозе тазобедренного сустава, неизменно приводят к нарушению походки пациента.
При артрозе происходит истончение и деформация суставного хряща. Уменьшается количество внутрисуставной жидкости, что приводит к повышению нагрузки на суставные части бедренной и тазовой костей. Это вызывает деформацию головки бедренной кости и вертлужной впадины, сужение суставной щели и спазм мышц, что приводит к укорочению ноги на стороне поражения. В процесс вовлекаются соседние ткани, что вызывает дополнительные болевые ощущения. Боли заставляют пациента снижать объем движения в суставе, что отражается на его походке.
Походка при коксартрозе характеризуется:
- замедлением темпа ходьбы;
- прихрамыванием;
- раскачиванием из стороны в сторону;
- компенсаторным искривлением позвоночника.
Характер изменения походки зависит от выраженности изменений в суставе и количества пораженных суставов.
Виды походки при коксартрозе
| Количество пораженных суставов | Характер нарушения походки |
| Поражен один сустав (односторонний коксартроз) | У таких пациентов наблюдается «кланяющаяся походка». Даже незначительные изменения в суставе вызывают боль. Чтобы снизить нагрузку на больной сустав, человек делает осторожные шаги, переносит вес на здоровую ногу и наклоняет туловище в ту же сторону. Это может привести к патологическим изменениям в коленном суставе и искривлению позвоночника. |
| Поражены оба сустава (двусторонний коксартроз) | Разрастание костной ткани приводит к приводящей контрактуре – ноги фиксируются в согнутом положении. При передвижении пациенты переносят вес тела с одной ноги на другую, совершая качающиеся движения из стороны в сторону («утиная походка»). Это наблюдается в запущенных случаях, и перераспределение нагрузки может привести к поражению коленных суставов и искривлению позвоночника. Для снижения нагрузки рекомендуется использовать две трости или костыли. |
Симптомы артроза тазобедренного сустава
Начальные признаки заболевания могут быть незначительными и проявляться дискомфортом в суставе. При этом отсутствуют отек и припухлость мягких тканей.
Коксартроз может проявляться следующими симптомами:
- ограничение подвижности в суставе;
- «хруст» при движении;
- болевые ощущения в суставе;
- спазмы мышц;
- укорочение ноги с пораженной стороны;
- хромота.
Ограничение подвижности в суставе
Ограничение подвижности в суставе — один из первых признаков, хотя и не специфичный. Скованность возникает из-за истончения гиалинового хряща, что сужает суставную щель. На ранних стадиях могут образовываться компенсаторные разрастания хрящевой ткани вокруг деформированных участков, что дополнительно ухудшает подвижность. Важную роль в этом процессе играют повреждения синовиальной мембраны, утолщение и фиброз суставной капсулы, а также изменения в составе синовиальной жидкости.
При коксартрозе страдают ротационные движения в тазобедренном суставе — как активные, так и пассивные. Скованность обычно наиболее выражена утром, но после нескольких активных движений сустав «разогревается», и она исчезает, что характерно для начальной стадии заболевания. С прогрессированием коксартроза возникают трудности при сгибании и разгибании ноги в тазобедренном суставе.
На конечной стадии развивается сгибательная и приводящая контрактура, что приводит к постоянному согнутому положению ноги, и разогнуть ее становится невозможно. Такие пациенты испытывают трудности с передвижением и используют трость, костыли или другие вспомогательные средства. При поражении обоих тазобедренных суставов контрактура формирует характерный вид: обе ноги согнуты в тазобедренных суставах и сведены вместе (симптом «связанных ног»). Передвижение осуществляется в основном за счет движений голеней и стоп.
Хруст в суставе
Хруст в тазобедренном суставе — признак коксартроза. Он возникает из-за трения суставных поверхностей и контакта остеофитов с костями. Хруст при артрозе имеет грубую тональность и сопровождается болями, что отличает его от обычного суставного хруста, встречающегося у здоровых людей. С прогрессированием заболевания хруст усиливается, а боли становятся более выраженными.
Боль
Третьим признаком артроза является боль, возникающая из-за повреждения суставных структур и снижения объема суставной жидкости, что увеличивает трение между костями. Боль также может быть связана с нарушением кровообращения и повреждением синовиальной мембраны и других компонентов сустава.
Боль при артрозе имеет колющий, «стреляющий» характер и возникает при любых движениях в суставе, как активных, так и пассивных. Обычно она усиливается к концу рабочего дня или после значительной физической нагрузки, а в состоянии покоя может ослабевать или исчезать. С прогрессированием заболевания болевой синдром усиливается и на последних стадиях может проявляться даже в покое.
Следует учитывать, что болевой синдром может быть вызван не только артрозом, но и его причиной. Например, при инфекционном воспалении тазобедренного сустава боль будет более интенсивной и постоянной, ощущаясь как при движении, так и в покое.
Мышечный спазм
Мышечный спазм — это непроизвольное и интенсивное сокращение определенных мышц, вызванное различными патологиями. При коксартрозе спазмы чаще всего связаны с деформацией сустава и ослаблением связок, что снижает стабильность сустава и может привести к смещению головки бедренной кости (подвывиху или вывиху). На поздних стадиях заболевания связки теряют способность удерживать сустав, и эту функцию начинают выполнять мышцы. Их сильное и продолжительное сокращение позволяет головке бедренной кости оставаться в вертлужной впадине.
Спазм также может возникать из-за воспалительных процессов или выраженной боли в суставе. Обычно спазмируются ягодичные и поясничные мышцы, а также отводящая мышца бедра, реже — другие группы мышц.
Укорочение ноги на стороне поражения
Симптом проявляется на поздних стадиях заболевания, когда патологические процессы приводят к истончению и уплощению суставных хрящей и сужению суставной щели. Гиалиновый хрящ и суставная щель могут полностью исчезнуть, что вызывает укорочение ноги с пораженной стороны. Визуально это определить сложно, но специальные измерения могут показать укорочение на 1–1,5 см и более.
Хромота
Хромота часто возникает на поздних стадиях заболевания и является неблагоприятным прогностическим знаком. Основная причина — болевые ощущения при движении или нагрузке на сустав. Увеличение остеофитов и развитие сгибательной контрактуры затрудняют выпрямление ноги в тазобедренном суставе, что усложняет поддержание равновесия при ходьбе. Повреждение суставной капсулы и связок снижает прочность сустава, увеличивая риск вывихов и переломов. Важную роль в возникновении хромоты также играют воспаление, травмы, некроз головки бедренной кости и другие факторы.
Диагностика артроза тазобедренного сустава
При ярко выраженной клинической картине заболевания диагностика проста. Однако лечение коксартроза требует значительных усилий и не всегда эффективно. Поэтому для раннего выявления заболевания применяются дополнительные методы.
Для диагностики коксартроза и выявления его причин используются:
- рентгенография;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- измерение длины ног.
Рентгенологическое исследование
Рентгенография тазобедренного сустава — простой и информативный метод диагностики, который подтверждает диагноз и оценивает степень патологического процесса. Метод основан на «просвечивании» сустава рентгеновскими лучами, которые поглощаются тканями организма с разной интенсивностью: меньше всего в воздухе и жидкостях, больше всего — в костной ткани. Исследование позволяет визуально оценить повреждения внутрисуставных структур и выявить причины артроза.
Рентгенография тазобедренного сустава при коксартрозе может показать:
- сужение суставной щели;
- остеофиты на головке бедренной кости;
- остеофиты в области вертлужной впадины;
- деформацию суставных поверхностей;
- подвывихи и вывихи головки бедра.
При подозрении на коксартроз необходимо провести рентгенологическое исследование обоих суставов, даже если симптомы проявляются только в одном из них.
Компьютерная томография
Данное исследование сочетает рентгенографию с компьютерными технологиями, что позволяет детально анализировать полость сустава и его внутренние элементы.
Для процедуры используется компьютерный томограф. Перед началом пациент должен снять металлические украшения, так как металл не пропускает рентгеновские лучи и может исказить результаты. Затем пациент располагается на выдвижном столе, который перемещается внутрь аппарата. Вокруг исследуемой области вращается рентгеновский аппарат, который делает множество снимков сустава под разными углами. Собранные данные передаются на компьютер, где обрабатываются и преобразуются в трехмерное изображение всех компонентов сустава и окружающих тканей.
Компьютерная томография тазобедренного сустава позволяет точно оценить степень повреждения бедренной и тазовой костей, а также их суставных поверхностей, выявить деформации гиалиновых хрящей, остеофиты и другие изменения, характерные для артроза.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) — это метод, позволяющий исследовать костные и хрящевые структуры, а также мягкие ткани суставов, включая связки и суставную капсулу. Основой метода является ядерно-магнитный резонанс: при помещении тканей в мощное электромагнитное поле ядра атомов получают энергию, которую излучают после прекращения воздействия. Эта энергия фиксируется датчиками, что позволяет определить состав и форму тканей.
Устройство для МРТ напоминает компьютерный томограф. Пациент ложится на выдвижной стол и перемещается внутрь аппарата, где формируется электромагнитное поле, а датчики фиксируют излучение. После обработки данных на экране появляется детализированное изображение исследуемой области.
Перед МРТ необходимо удалить металлические украшения, так как электромагнитное поле может нагреть металл и вызвать ожоги. МРТ не создает радиационной нагрузки, поэтому противопоказанием являются только металлические имплантаты или осколки в теле.
МРТ при коксартрозе позволяет выявить:
- сужение суставной щели;
- деформацию гиалиновых хрящей;
- разрастание остеофитов;
- уплотнение и фиброз суставной капсулы;
- повреждение связок сустава;
- деформацию головки бедренной кости.
Для определения причин коксартроза и оценки кровоснабжения сустава может быть проведена МРТ с контрастом. В кровеносные сосуды, питающие тазобедренный сустав, вводится контрастное вещество, после чего выполняется исследование. Это позволяет оценить состояние сосудов и выявить участки повреждения или сужения.
Измерение длины ног
На поздних стадиях коксартроза наблюдается укорочение ноги с пораженной стороны, что можно определить, измеряя длину конечностей пациента. При двустороннем коксартрозе эффективность этого метода снижается, так как обе ноги укорачиваются примерно одинаково.
Для определения длины ноги используются костные ориентиры. Верхним ориентиром служит передняя верхняя ость тазовой кости, которую можно нащупать на переднебоковой части живота в области наружного края паховой связки. Нижними ориентирами могут быть костные структуры коленного сустава, лодыжки или пятки. Исследование проводится в стоячем положении с выпрямленными тазобедренными и коленными суставами.
Важно выяснить причину заболевания, так как ее устранение часто необходимо для успешного лечения.
Для выявления причины коксартроза могут быть назначены:
- лабораторные исследования;
- пункция тазобедренного сустава.
Лабораторные исследования
Общий анализ крови — важный инструмент диагностики. Он помогает выявить признаки инфекций, способствующих артрозу сустава. Увеличение числа лейкоцитов свыше 9,0 х 10^9/л может указывать на инфекцию.
Повышение скорости оседания эритроцитов (СОЭ) также свидетельствует о воспалительном процессе. Этот показатель показывает, за какое время эритроциты опустятся на дно пробирки. Увеличение СОЭ при воспалении связано с выделением белков острой фазы, которые «склеивают» эритроциты, увеличивая их оседание.
Нормальные значения СОЭ:
- Для мужчин – до 10 мм в час.
- Для женщин – до 15 мм в час.
Превышение этих значений вместе с симптомами коксартроза может указывать на инфекционно-воспалительный характер заболевания.
Пункция тазобедренного сустава
Пункция сустава — это процесс, при котором иглой прокалывается суставная капсула для извлечения синовиальной жидкости, подлежащей лабораторному анализу. При коксартрозе пункция тазобедренного сустава помогает выявить инфекционно-воспалительные изменения и оценить состав жидкости на поздних стадиях заболевания.
Процедура связана с рисками, такими как кровотечения при повреждении сосудов и занос инфекции, поэтому она должна проводиться в стерильной операционной с необходимыми средствами для неотложной помощи.
Степени коксартроза
В клинической практике выделяют три степени артроза тазобедренного сустава, основанные на рентгенологических данных, что позволяет врачам выбирать эффективные методы лечения для каждой стадии.
Степени коксартроза
| Степень коксартроза | Рентгенологические данные | Клинические проявления |
| I степень | Незначительное сужение суставной щели. Небольшие остеофиты на краях вертлужной впадины. Очаги склероза гиалиновых хрящей в зонах нагрузки. Очаги разрушения гиалиновых хрящей. | Утреннее скованность в суставе и после длительных нагрузок. Боль при движении, исчезающая в покое. Непостоянный хруст в суставе. Длина ног одинакова. |
| II степень | Явное сужение суставной щели. Остеофиты в области вертлужной впадины и головки бедренной кости. Подвывих головки бедра из-за остеофитов. | Постоянная скованность и ограничение подвижности. Боль и хруст при движениях. Длина ног одинакова. |
| III степень | Суставная щель может полностью исчезнуть. Изменена форма суставной впадины и головки бедренной кости. Очаги склероза в области бедренной кости. | Полное отсутствие подвижности (сгибательно-приводящая контрактура). Боль при любых нагрузках и в покое. Утрата опорной функции сустава (пациент не может стоять на поврежденной ноге). Укорочение ноги на стороне поражения. |
Лечение артроза тазобедренного сустава
Лечение коксартроза наиболее эффективно на ранних стадиях, когда изменения в суставе минимальны, а функция сохраняется. С прогрессированием болезни происходят функциональные и органические изменения: суставные поверхности деформируются, возникают остеофиты и контрактуры, что усложняет лечение и ухудшает прогноз.
Основные подходы к лечению коксартроза включают консервативные и хирургические методы.
К консервативным методам лечения артроза тазобедренного сустава относятся:
- медикаментозная терапия;
- массаж;
- физиотерапия;
- лечебная гимнастика и физические упражнения;
- биологические методы;
- механические методы воздействия;
- народные средства.
Цели неоперативного лечения коксартроза:
- устранение боли;
- улучшение питания суставного хряща и ускорение его регенерации;
- активизация кровообращения в области сустава;
- снижение нагрузки на поврежденные суставные поверхности;
- увеличение подвижности сустава.
Медикаментозное лечение коксартроза
Медикаментозное лечение — ключевой этап терапии коксартроза, независимо от его степени.
Лечение коксартроза медикаментами
| Группа препаратов | Представители | Механизм действия | Способ применения и дозы |
| Нестероидные противовоспалительные препараты(НПВП) | Диклофенак | Сильное противовоспалительное, обезболивающее и жаропонижающее средство. Уменьшает боль в суставах при движении и в покое, увеличивает подвижность, снижает отечность и утреннюю скованность. | Внутримышечно по 75 мг 1–2 раза в день при острых состояниях. Внутрь по 25–50 мг 2–3 раза в день во время или после еды. |
| Пироксикам | Внутрь по 10–30 мг/сут в 1 прием. Наружно — гель или крем на область сустава 3–4 раза в день. | ||
| Индометацин | Внутрь по 25 мг 2–3 раза в день во время или после еды, запивая молоком. Внутримышечно по 60 мг 1–2 раза в день. | ||
| Мовалис | Противовоспалительное средство с болеутоляющим эффектом, действующее локально, что снижает риск побочных эффектов. Подходит для длительного использования. | Внутрь по 3–7 мг 2 раза в сутки во время еды. | |
| Хондропротекторы(глюкозамин и хондроитинсульфат) | Хондроитин-АКОС | Содержит хондроитинсульфат, важный для хрящевой ткани. Снижает потерю кальция, улучшает обмен веществ в хрящах и ускоряет восстановление. | Внутрь по 250 мг 4 раза в сутки. |
| Юниум | Содержит глюкозамин, структурный элемент хрящевой ткани. Замедляет дегенерацию суставов и уменьшает боль. | Растворить пакетик в 200 мл теплой воды и принимать 1 раз в день в течение 6 недель. | |
| Артра | Содержит глюкозамин и хондроитинсульфат. Стимулирует восстановление хрящевой ткани и поддерживает вязкость синовиальной жидкости. | Внутрь по 2 капсулы 2–3 раза в день после еды. Максимальная продолжительность — 2 месяца, затем перерыв на 30 дней. | |
| Сосудорасширяющие препараты | Трентал | Улучшает кровообращение в суставах и снимает спазмы мелких сосудов, способствуя питанию суставов. | Внутрь по 300–400 мг 2–3 раза в день после еды. Внутримышечно по 100–200 мг 2–3 раза в день. |
| Лечебные мази и кремы | Меновазин | Содержит местные анестетики и ментол. Улучшает микроциркуляцию и обмен веществ в суставе. | Нанести 1–1,5 см мази на кожу в области сустава и втирать 3–5 минут. Применять 1–2 раза в сутки на чистую, сухую кожу. |
| Никофлекс | Обладает местно-раздражающим эффектом, улучшает микроциркуляцию. | ||
| Эспол | Комбинированный местно-раздражающий препарат с болеутоляющим и противовоспалительным действием. | ||
| Средства для компрессов | Димексид | Обладает противовоспалительным и болеутоляющим эффектом. | Пропитать марлевые тампоны раствором и прикладывать к суставу на 15–20 минут. |
| Бишофит | Обладает противовоспалительным и болеутоляющим действием, ускоряет восстановление тканей. | 25–50 мл препарата разбавить равным количеством воды, смочить марлевые тампоны и прикладывать к суставу на 5–15 минут. Курс — 10–12 компрессов. | |
| Миорелаксанты | Мидокалм | Блокирует передачу нервных импульсов к мышцам, снимая спазмы. | Внутрь по 50 мг 2–3 раза в сутки, запивая теплой водой. |
Медикаментозная терапия как единственный метод лечения имеет ограниченную эффективность. Лекарства следует сочетать с другими подходами.
Массаж при коксартрозе
Массаж улучшает кровообращение в суставах, что способствует доставке питательных веществ, ускоряет обмен веществ и восстанавливает поврежденные ткани. При коксартрозе массаж рекомендуется не только в области сустава, но и в нижней части спины, поясничной и крестцовой зонах, а также на бедре.
На первой и второй стадиях заболевания массаж назначается вместе с медикаментозным лечением и другими терапевтическими методами для комплексного воздействия на сустав. На третьей стадии коксартроза лечение проводится только хирургически, поэтому массаж до операции неэффективен. В послеоперационный период массаж можно начинать не ранее чем через месяц после вмешательства, когда рана зажила и швы удалены.
Физиотерапия при коксартрозе
Физиотерапевтические процедуры назначаются для улучшения кровообращения и питания пораженного сустава, а также для ускорения обменных и восстановительных процессов.
Физиотерапевтическое лечение коксартроза включает:
- тепловую терапию;
- электростимуляцию мышц;
- магнитотерапию;
- лазерную терапию;
- ультразвуковую терапию.
Тепловая терапия
Тепловая терапия включает грязелечение (иловые, псевдовулканические и торфяные грязи), парафинотерапию и озокерит. Эти вещества удерживают тепло, обеспечивая равномерное тепловое воздействие на сустав. Это, в сочетании с проникновением биологически активных веществ, улучшает микроциркуляцию и нормализует обменные процессы в тканях.
Грязи или парафин с озокеритом нагреваются до 38 — 42°С и накладываются на сустав, затем закрываются пленкой и теплым одеялом. Время воздействия — до получаса. Процедуры проводятся через день в течение 1,5 – 2 недель, затем рекомендуется перерыв на две недели.
Тепловая терапия противопоказана:
- при обострении ревматических заболеваний;
- при гепатите;
- при воспалении синовиальной оболочки;
- при воспалительных заболеваниях почек;
- при наличии гнойных процессов в области применения.
Электростимуляция мышц
Метод основан на воздействии на мышцы импульсными токами. Электростимуляция укрепляет мышцы в области сустава и улучшает кровообращение в нижней конечности, но не заменяет физические упражнения. Существуют противопоказания для применения электростимуляции.
Электростимуляция противопоказана:
- после инфаркта миокарда;
- после инсульта;
- при повышенном артериальном давлении;
- при аритмии.
Магнитотерапия
Магнитотерапия воздействует магнитным полем на ткани организма с помощью специального оборудования. Это приводит к нагреванию сустава и окружающих мышц на 1 – 3ºС, улучшая кровообращение и уменьшая отеки. Процедура безопасна и длится от 5 до 20 минут. Курс лечения — 3 – 4 недели. Наилучшие результаты наблюдаются к концу терапии.
Магнитотерапия способствует:
- снижению болевого синдрома;
- улучшению кровообращения;
- нормализации обменных процессов в суставе;
- повышению подвижности сустава.
Магнитотерапия противопоказана:
- при опухолях;
- при заболеваниях крови;
- во время беременности;
- при тромбофлебите;
- после инфаркта или инсульта.
Лазерная терапия
Лазерная терапия основана на воздействии мощного светового пучка на ткани организма. Лазерный свет проникает через кожу и мышцы к суставу, вызывая биохимические реакции. Курс лечения состоит из 15 процедур, каждая длится от 3 до 10 минут. При необходимости курс можно повторить через месяц.
Лазерное лечение способствует:
- снижению воспалительных процессов;
- уменьшению отечности;
- снижению болей;
- выведению солей кальция;
- улучшению микроциркуляции;
- нормализации обмена веществ;
- восстановлению поврежденных хрящевых тканей.
Лазерное лечение противопоказано:
- при туберкулезе;
- при опухолях;
- при сахарном диабете;
- при заболеваниях крови.
Ультразвуковая терапия (УЗТ)
Ультразвук — это колебания звуковых волн, которые не воспринимаются ухом. Он проникает в ткани на глубину до 4 – 6 см, оказывая лечебное воздействие на суставные компоненты. Процедура проводится ежедневно или через день в течение 1,5 – 2 недель. При необходимости курс можно повторить через месяц.
Эффекты ультразвуковой терапии:
- повышение температуры в области воздействия;
- улучшение питания хряща;
- устранение болей;
- уменьшение мышечных спазмов.
УЗТ противопоказана:
- при беременности;
- при опухолях;
- при заболеваниях крови с повышенной кровоточивостью.
Гимнастика и упражнения при артрозе тазобедренного сустава
Лечебная гимнастика должна проводиться регулярно с момента установления диагноза. Правильные и умеренные движения помогают предотвратить увеличение остеофитов и развитие контрактуры в суставе. При коксартрозе третьей степени гимнастика и физические упражнения не назначаются, так как значительные изменения в суставной полости требуют хирургического вмешательства.
Упражнения разрешены только в период ремиссии, когда отсутствуют выраженные симптомы заболевания, такие как боль при движении.
При коксартрозе рекомендуется выполнять следующие упражнения:
- Лежа на спине, поочередно медленно сгибайте и разгибайте ногу в коленном и тазобедренном суставе, прижимая колено к груди.
- Лежа на спине, разводите ноги максимально в стороны, затем возвращайте их в исходное положение.
- Лежа на животе, поочередно поднимайте одну ногу, затем другую, а затем обе вместе, ноги должны быть выпрямлены в коленях.
- Лежа на здоровом боку (пораженный сустав сверху), медленно поднимайте прямую ногу вверх, затем опускайте.
- Встаньте у стены, стола или другой опоры. Удерживаясь руками, встаньте на здоровую ногу, расслабив «больную», и выполняйте ею маятникообразные (вперед-назад, вправо-влево) и круговые движения.
Основная цель этих упражнений — не увеличивать нагрузку на сустав, а способствовать его разработке. Не стоит сразу выполнять весь комплекс, чтобы избежать сильной боли и ухудшения состояния. Рекомендуется начинать с 1-2 упражнений, повторяя их 3-5 раз. При хорошей переносимости нагрузки можно постепенно увеличивать количество повторений и добавлять новые упражнения.
Биологические и механические методы лечения коксартроза
В эту категорию входят лечебные процедуры, которые дополняют основное лечение, облегчая симптомы заболевания, улучшая кровообращение в суставе и ускоряя выздоровление.
Для терапии коксартроза применяются:
- вытяжение сустава (аппаратная тракция);
- иглоукалывание (акупунктура);
- лечение медицинскими пиявками (гирудотерапия).
Вытяжение сустава
Аппаратная тракция снижает нагрузку на сустав, замедляя разрушительные процессы и способствуя восстановлению хрящевой ткани. Пациента фиксируют на столе, после чего аппарат выполняет тягу конечности вдоль оси тела в течение 15-20 минут. Это растягивает суставную капсулу и обеспечивает покой хрящевой ткани. Курс лечения включает 8-12 сеансов, проводимых ежедневно или через день, в сочетании с другими физиотерапевтическими методами. Положительный результат ожидается при 1 и 2 степени заболевания. В начале терапии возможны усиления болей (рекомендуется уменьшить силу тяги).
Иглоукалывание
Акупунктура основана на введении тонких стерильных игл в специальные точки, что вызывает нейрогормональные изменения и нормализует обменные процессы в тканях. Эффект акупунктуры при коксартрозе связан с устранением мышечного спазма, улучшением микроциркуляции и снижением болей.
Курс включает 10-12 сеансов с использованием от 10 игл и более. После установки игл пациент должен оставаться неподвижным 10-15 минут, затем иглы удаляются. В течение года можно провести 2-4 курса акупунктуры с интервалом не менее 3 месяцев.
Акупунктура не применяется:
- при психическом возбуждении;
- у беременных;
- у ослабленных больных;
- при инфекционных поражениях кожи в области введения игл.
Гирудотерапия
Гирудотерапия использует медицинских пиявок, выращенных в контролируемых условиях. Пиявки прикладываются к коже в области тазобедренного сустава, прокалывая кожу и вводя ферменты, включая гирудин (разжижает кровь и препятствует свертыванию). Это улучшает микроциркуляцию и питание сустава.
За сеанс используется 5-8 пиявок, процедура длится 30-60 минут, одна пиявка может высосать до 5 мл крови. Эффект наблюдается после нескольких процедур, наилучшие результаты достигаются через несколько дней после полного курса (6-8 процедур с интервалом от 2 до 5 дней).
Положительные эффекты гирудотерапии:
- устранение застоя крови;
- повышение эластичности тканей;
- укрепление иммунной системы;
- уменьшение болей;
- восстановление поврежденных мышц и околосуставных структур после операций.
Лечение пиявками противопоказано:
- при нарушениях свертываемости крови;
- при низком артериальном давлении;
- во время беременности;
- у пожилых и ослабленных пациентов.
Народные методы лечения артроза тазобедренного сустава
При 1-2 степени коксартроза народные средства могут облегчить симптомы, уменьшить боль и ускорить восстановление тканей. На 3 стадии их использование возможно только для облегчения симптомов перед операцией.
Для лечения коксартроза применяются:
- Компресс из капустных листьев. Лист белокочанной капусты промыть, на внутреннюю сторону нанести мед. Компресс прикладывается к пораженному суставу на ночь. Регулярное использование в течение 30 дней снижает воспаление и боль.
- Мазь из мяты, алоэ и эвкалипта. Мазь уменьшает боль и улучшает кровообращение. Для приготовления смешать в равных пропорциях измельченные листья мяты, эвкалипта и сок алоэ. Наносить на сустав и втирать 1-3 минуты. Хранить в холодильнике при температуре не выше 4ºС.
- Настойка сирени. Настойка снимает воспалительную боль и ускоряет восстановление тканей. Для приготовления 100 граммов свежих листьев сирени залить 1 литром спирта и настаивать в темном месте 10 дней. Процеживать и принимать по 10-15 капель три раза в день, растворяя в столовой ложке кипяченой воды.
- Настойка сабельника. Можно купить в аптеке или приготовить самостоятельно. Для этого 50 граммов травы сабельника залить 400 миллилитрами водки и настаивать 30 дней. Принимать два раза в день до еды по 1 чайной ложке, разбавляя кипяченой водой. Настойка обладает противовоспалительным и обезболивающим эффектом.
Когда нужна операция при артрозе тазобедренного сустава?
Научные исследования показывают, что при клинических проявлениях коксартроза (симптомы, побуждающие пациента обратиться к врачу) существует высокая вероятность его прогрессирования (с различной скоростью), что может привести к контрактуре (сращению) тазобедренного сустава. В запущенных случаях хирургическое вмешательство становится единственным способом решения проблемы коксартроза.
Существует множество хирургических методов лечения коксартроза. Некоторые из них применяются на ранних стадиях для предотвращения прогрессирования (например, коррекция дисплазии тазобедренного сустава у детей, восстановление кровообращения при асептическом некрозе головки бедренной кости, восстановление целостности костей после переломов). Другие операции предназначены для лечения коксартроза 2-3 стадии, когда изменения в суставе выражены значительно. Эти операции называются радикальными, так как они устраняют симптомы и предотвращают повторное развитие заболевания.
Наиболее распространенные методики радикальных операций:
- артропластика тазобедренного сустава;
- эндопротезирование тазобедренного сустава.
Артропластика тазобедренного сустава
Данная процедура рекомендуется при третьей стадии коксартроза, когда наблюдаются значительные деформации суставных поверхностей, разрушение хряща и развитие контрактуры.
Операция начинается с общего наркоза. Хирург делает разрез в верхней части бедренной кости, близко к тазобедренному суставу, чтобы «вывихнуть» головку бедренной кости из суставной впадины. Затем специалист корректирует нарушения на головке бедра и в вертлужной впадине: удаляет костные и хрящевые разрастания, выравнивает суставные поверхности, устраняет очаги некроза. Образовавшиеся полости заполняются керамическим имплантатом, прочность которого сопоставима с костной тканью.
После завершения манипуляций головка бедренной кости возвращается в суставную полость, целостность восстанавливается с помощью металлических конструкций, после чего рана зашивается.
Период реабилитации занимает от 2 до 6 месяцев. С 4-5 дня после вмешательства пациенту разрешается сидеть в кровати. Через полторы недели можно начинать передвигаться с помощью костылей, а через 3 недели – самостоятельно. Реабилитационные мероприятия, такие как массаж, лечебная физкультура и плавание, назначаются не ранее чем через 21 день после операции.
Эндопротезирование тазобедренного сустава
Является одним из самых эффективных способов лечения коксартроза 2-3 степени. Метод заключается в удалении суставных поверхностей обеих костей — вертлужной впадины и головки бедренной кости — и их замене на искусственный сустав, который устанавливается в тазовую и бедренную кости.
Искусственный сустав состоит из шарнира на ножке (аналог головки бедренной кости) и чашечки, выполняющей функцию вертлужной впадины. Протез изготовлен из материала с губчатой структурой, что обеспечивает стабильность в послеоперационный период: сначала протез фиксируется к кости специальным клеем, затем костная ткань прорастает в поры протеза, образуя единое целое.
Процедура выполняется следующим образом: после общего наркоза удаляется головка бедренной кости, а в самой кости сверлится отверстие для установки ножки протеза. В области вертлужной впадины также высверливается отверстие для чашечки протеза. Суставные протезы фиксируются к костям с помощью специального цемента и соединяются между собой. Обязательно проверяется амплитуда движений в суставе. Если она не нарушена, производится ушивание раны, и операция завершается. Послеоперационный период аналогичен таковому после артропластики тазобедренного сустава.
Профилактика коксартроза
Профилактика артроза тазобедренного сустава направлена на предотвращение факторов, способствующих заболеванию. Коксартроз может возникнуть по разным причинам, и полностью устранить их не всегда возможно. Основные аспекты первичной профилактики — укрепляющие мероприятия и здоровый образ жизни. Если артроз уже начал развиваться, но находится на первой стадии, важно следовать рекомендациям, которые помогут замедлить прогрессирование болезни и избежать осложнений.
Для предотвращения развития и прогрессирования коксартроза важно:
- Поддерживать активный образ жизни. Отсутствие движения в суставе может привести к отложению солей, образованию остеофитов и контрактуре. Необходимо избегать тяжёлых нагрузок на тазобедренный сустав (например, подъём тяжестей, горные лыжи). Умеренные физические нагрузки, такие как ходьба и плавание, улучшат микроциркуляцию в области сустава и замедлят прогрессирование заболевания.
- Соблюдать правильное питание. Избыточный вес и ожирение способствуют возникновению и ухудшению состояния при коксартрозе, поэтому нормализация массы тела — одно из первых профилактических мероприятий. Диеты для похудения могут привести к недостатку питательных веществ, необходимых для восстановления суставного хряща. Рекомендуется увеличивать потребление растительной пищи и сокращать количество продуктов животного происхождения. Эффективным методом для снижения веса является дробное питание (5-6 раз в день небольшими порциями).
- Избегать переохлаждения. Низкие температуры могут вызвать спазм кровеносных сосудов, ухудшая кровоснабжение поражённого сустава. Поэтому важно защищать сустав от переохлаждения, особенно в зимний период или в бассейне.
- Предотвращать травмы суставов. Травмы здорового сустава могут привести к артрозу, а повреждение сустава при 1-2 степени заболевания может иметь серьёзные последствия. Людям с коксартрозом следует избегать травмоопасных видов спорта (футбол, баскетбол) и выбирать работу без длительных и тяжёлых нагрузок на сустав.
- Использовать трость. Если заболевание уже проявилось, важно минимизировать нагрузку на поражённый сустав. Рекомендуется передвигаться с помощью трости или костылей (в более тяжёлых случаях). Этот метод снижает нагрузку на сустав, уменьшает болевые ощущения и замедляет развитие контрактуры.
Нужно ли соблюдать диету при коксартрозе?
Диету при коксартрозе следует соблюдать людям с избыточным весом или ожирением, так как нагрузка на тазобедренные суставы возрастает. Достичь нормального веса сложно, требуется организовать питание, увеличить физическую активность и обеспечить качественный сон.
Чтобы определить, есть ли у пациента избыточный вес, можно использовать специализированные таблицы или формулы.
Наиболее распространенные методы:
- индекс массы тела (ИМТ);
- индекс Кетле (ИК);
- формула Брока.
Индекс массы тела
ИМТ показывает соответствие массы тела росту.
Формула для расчета ИМТ:
- ИМТ = вес в килограммах / (рост в метрах)².
Пример: при росте 170 см и весе 70 кг ИМТ составит 70 / 1,7² = 24,2.
Интерпретация ИМТ
| Значение ИМТ | Интерпретация |
| Менее 16 | Критическая гипотрофия, истощение. |
| 16 – 18,5 | Недостаточный вес. |
| 18,6 – 24,9 | Норма. |
| 25 – 29,9 | Ожирение первой степени. |
| 30 – 34,9 | Ожирение второй степени. |
| 35 – 39,9 | Ожирение третьей степени. |
| 40 и более | Крайне выраженное ожирение (четвертой степени). |
Индекс Кетле
Индекс Кетле позволяет определить дефицит или избыток веса, учитывая тип телосложения и пол. Тип телосложения определяется по межреберному углу на грудной клетке.
Типы телосложения:
- Гиперстенический – открытый, тупой угол (более 90 градусов).
- Нормостенический – прямой угол (90 градусов).
- Астенический – закрытый, острый угол (менее 90 градусов).
Определение типа телосложения важно, так как норма веса для гиперстеников выше, чем для нормостеников и астеников.
Формула для расчета индекса Кетле:
- вес в граммах / рост в сантиметрах.
Пример: при росте 170 см и весе 56 кг ИК составит 56000 / 170 = 329,4.
Интерпретация ИК в зависимости от типа телосложения
| Тип телосложения | |||
| Астенический | Нормостенический | Гиперстенический | |
| Мужчины | 320 – 360 | 360 – 400 | 400 – 440 |
| Женщины | 310 – 350 | 350 – 390 | 390 – 430 |
Формула Брока
Формула Брока применяется для роста от 155 до 170 см и указывает на идеальный вес для поддержания здоровья. Сравнив свой вес с эталонным, можно сделать выводы.
Формула Брока:
- рост (в сантиметрах) — 100 ± 10%.
Пример: рост пациента 180 см, вес 94 кг.
- Нижнее значение нормального веса: (180 — 100) — 8 = 72 кг.
- Верхнее значение нормального веса: (180 — 100) + 8 = 88 кг.
Нормальный вес для данного пациента — от 72 до 88 кг, что означает необходимость снизить вес на 6 кг.
После определения идеального веса можно переходить к диете. Основная цель — похудение, но важно, чтобы процесс был постепенным, без стресса для организма. Оптимальная скорость снижения веса — 2-3 кг в месяц. Не стоит верить в средства, обещающие потерю по килограмму в день, так как это может нарушить обмен веществ и усугубить состояние при коксартрозе.
Рекомендации по правильному питанию:
- Можно есть все, но ограничить жирные и углеводные продукты. Например, котлеты, пельмени, сало — не более 50-70 граммов в день.
- Рацион должен быть разнообразным, чтобы избежать чувства недовольства.
- Летом рекомендуется пить 3-4 литра жидкости, зимой — 1,5-2 литра. Больше двигайтесь, чтобы не заставлять себя пить. Полезны пешие и велосипедные прогулки.
- Увеличьте частоту приемов пищи до 5-6 раз в день.
- Объем пищи на один прием должен помещаться в сомкнутых ладонях.
- Каждый прием пищи желательно завершать фруктом или овощем.
- За 20-30 минут до еды выпивайте 200-300 мл воды.
- Каждое утро натощак, за 30-40 минут до еды, выпивайте стакан сока, компота или воды.
- Каждый кусочек пищи тщательно пережевывайте не менее 25-30 раз для лучшего усвоения.
- Последний прием пищи должен быть не позднее 7-8 часов вечера.
Любая диета будет более эффективной в сочетании с правильным образом жизни. Чтобы организм адаптировался к изменениям в питании, спите не менее 8 часов в сутки, избегайте стрессов и соблюдайте режим труда и отдыха.
Какими могут быть последствия и осложнения коксартроза?
Прогрессирование коксартроза может вызвать серьезные осложнения, ограничивающие подвижность в тазобедренном суставе. Без лечения заболевание будет развиваться, что может привести к сращению сустава и инвалидности.
Коксартроз — это заболевание тазобедренного сустава, при котором поражается суставной хрящ и деформируется костная ткань. На начальных стадиях нарушаются свойства синовиальной жидкости, ухудшающие питание хряща и его восстановление. В результате хрящ истончается и разрушается, что приводит к оголению суставных поверхностей костей. Деформация костной поверхности ограничивает объем движений в суставе.
Коксартроз может сопровождаться следующими осложнениями:
- Асептический некроз головки бедренной кости. Нарушение кровоснабжения головки ведет к некрозу и деформации, что ограничивает подвижность. Некроз может быть первопричиной коксартроза.
- Протрузия вертлужной впадины. Уменьшение хрящевой ткани на суставной поверхности тазовой кости вызывает неравномерное распределение нагрузки и деформацию кости, что ухудшает подвижность и вызывает боль.
- Гонартроз. Деформация тазобедренных суставов перераспределяет нагрузки на коленные суставы, вызывая воспалительные процессы.
- Артрит. Разрушение хряща может вызвать воспаление в суставе, повреждая синовиальную оболочку и капсулу. Симптомы артрита могут включать сильные боли, сохраняющиеся в покое, несмотря на отсутствие других признаков воспаления.
- Бурсит. Накопление солей кальция в области прикрепления сухожилий вызывает раздражение и воспаление оболочек сустава, что приводит к болям по наружной поверхности бедра, усиливающимся при нагрузке.
- Анкилоз. Из-за разрушения хряща он заменяется соединительной тканью, что сужает суставную щель и ограничивает подвижность. В начале движения могут вызывать сильные боли, что заставляет пациента ограничивать активность и ускоряет развитие анкилоза. В конечном итоге может произойти полное заращение суставной щели.
- Кифоз и сколиоз. Стремление снизить нагрузку на тазобедренный сустав увеличивает нагрузку на позвоночник, что может вызвать искривление, проявляющееся нарушением осанки, походки и болями в спине.
- Деформация суставных костей. При коксартрозе нарушается нормальное распределение нагрузки на бедренную кость. Разрушение хряща и разрастание ткани приводят к неравномерному давлению на участки бедренной кости, что может вызвать заметную деформацию и снизить прочность, увеличивая риск переломов при физических нагрузках.
Эффективна ли ударно-волновая терапия при коксартрозе?
На данный момент ударно-волновая терапия (УВТ) зарекомендовала себя как эффективный метод лечения коксартроза. Метод основан на воздействии ударной волны на суставные ткани, что ускоряет восстановление и снижает симптомы заболевания. На первой и второй стадиях УВТ может привести к устойчивой ремиссии, сохраняющейся после завершения курса. На третьей стадии коксартроза УВТ уменьшает боль, но ее эффективность ниже.
Применение УВТ при коксартрозе позволяет достичь следующих результатов:
- уменьшение болей в тазобедренном суставе;
- снижение воспаления и отечности;
- замедление прогрессирования заболевания;
- увеличение подвижности сустава;
- повышение качества жизни и работоспособности пациента;
- ускорение реабилитации после эндопротезирования.
Принцип действия УВТ основан на использовании звуковых волн с частотой от 16 до 25 Гц. Эти волны проникают через мягкие ткани и воздействуют на твердые структуры (кости, хрящи, связки).
Эффекты УВТ
| Ткань | Эффект терапии |
| Костная ткань | Устранение остеофитов (патологических костных разрастаний). |
| Хрящевая ткань | Разрыхление фиброзных участков и улучшение регенерации. |
| Кровеносные сосуды | Улучшение кровоснабжения сустава, что способствует питанию суставных структур и ускоряет выведение солей кальция. |
Курс лечения УВТ обычно включает 5-7 сеансов, проводимых раз в неделю, продолжительностью от 5 до 30 минут. Специальная подготовка пациента не требуется.
УВТ противопоказана в следующих случаях:
- злокачественные опухоли;
- беременность;
- заболевания крови (лейкемия, тромбоцитопеническая пурпура и другие);
- острые инфекционные болезни;
- обострения хронических инфекций;
- повышенная ломкость сосудов;
- наличие кардиостимулятора.
Выдается ли группа инвалидности при коксартрозе?
Группа инвалидности назначается пациентам с третьей степенью коксартроза, когда изменения в тазобедренном суставе ограничивают повседневную активность.
Снижение качества жизни при коксартрозе связано со структурными изменениями в суставе, происходящими в процессе прогрессирования заболевания. На первой и второй стадиях наблюдаются сужение суставной щели, частичное разрушение хряща и образование остеофитов. Эти изменения вызывают боли и ограничение подвижности: сначала затрудняются вращательные движения, затем сгибательные и разгибательные. Однако наличие боли или незначительное ограничение движений не является основанием для назначения группы инвалидности, так как способность к самообслуживанию и выполнению некоторых видов физической активности сохраняется.
На третьей степени коксартроза разрушительные изменения достигают пика. Суставной хрящ может полностью разрушаться, связки становятся менее прочными, а остеофиты увеличиваются. Сустав теряет функции, возникает контрактура, фиксирующая ногу в согнутом положении. Попытки движения вызывают сильную боль. Пациент теряет возможность передвигаться без вспомогательных средств, не может заниматься домашними делами и ищет работу, не связанную с длительным стоянием или частыми перемещениями. Таким пациентам присваивается группа инвалидности, что позволяет получать социальные выплаты и льготы.
При коксартрозе может быть установлена:
- 3 группа инвалидности. Присваивается, когда пациент способен обслуживать себя и передвигаться самостоятельно, но с использованием специальных средств (трости, костылей). Это состояние характерно для второй и третьей степени заболевания, когда подвижность в суставе сохранена, но ограничена.
- 2 группа инвалидности. Назначается, если пациент испытывает трудности с передвижением и самообслуживанием даже с вспомогательными средствами. Эта группа чаще всего присваивается больным с третьей степенью коксартроза, когда подвижность в суставе минимальна или отсутствует.
- 1 группа инвалидности. Выставляется пациентам, которые не могут передвигаться и обслуживать себя самостоятельно. При коксартрозе она назначается крайне редко и только тем, у кого наблюдается двусторонняя контрактура тазобедренных суставов с полным отсутствием подвижности.
Для получения группы инвалидности необходимо документально подтвердить диагноз, предоставить комиссии рентгеновские снимки, заключения врачей и данные о продолжительности лечения и прогрессировании заболевания.
Влияет ли коксартроз на течение беременности и родов?
Коксартроз может стать серьезной проблемой во время беременности из-за увеличенной нагрузки на тазобедренный сустав и изменений в организме женщины.
Ключевым фактором появления клинических признаков коксартроза является деформация тазобедренного сустава.
Признаки коксартроза:
- изменение суставного хряща;
- деформация суставных поверхностей костей;
- ослабление связок вокруг сустава;
- ослабление мышц в области тазобедренного сустава;
- разрастание хрящевой и костной ткани в суставной полости.
Нормальная нагрузка на сустав распределяется равномерно. При прогрессировании изменений структура суставных поверхностей нарушается, что приводит к неравномерному распределению нагрузки: на одни участки оказывается чрезмерное давление, а другие испытывают недостаток. Это вызывает дальнейшую деформацию суставных компонентов и ухудшение функции сустава.
Любое увеличение нагрузки на сустав, пораженный коксартрозом, приведет к более серьезным изменениям.
Особенности беременности при коксартрозе:
- Увеличение нагрузки на тазобедренный сустав. Успешное лечение коксартроза требует снижения нагрузки на пораженный сустав. Во время беременности вес женщины увеличивается, что ухудшает состояние.
- Нарушение питания суставных компонентов. Потребность в питательных веществах возрастает из-за роста плода. Недостаток пищи может привести к дефициту витаминов и минералов, что негативно скажется на восстановлении хрящевой ткани и усугубит симптомы коксартроза.
- Нарушение обмена веществ. Беременность может вызывать изменения в обмене глюкозы и повышать ее уровень в крови. У женщин с сахарным диабетом это может ухудшить течение заболевания и повредить мелкие сосуды, что негативно отразится на тазобедренном суставе.
- Невозможность полноценного лечения. Лекарственные средства для лечения коксартроза могут быть токсичными для плода, что ограничивает медикаментозную терапию. Некоторые физиотерапевтические процедуры и операции противопоказаны, что в сочетании с увеличением нагрузки на сустав может ухудшить состояние.
Протекание беременности и ее исход зависят от стадии заболевания и ранее проведенного лечения. Если симптомы появились впервые во время беременности, рекомендуется выжидательная тактика и лечение после родов. При коксартрозе 2-3 степени беременность может привести к серьезным последствиям, поэтому сначала следует провести лечение, а затем планировать беременность.
Рекомендации для беременных с коксартрозом:
- Снизить нагрузку на пораженный сустав. Ограничить физическую активность, особенно в третьем триместре, и использовать трость или костыли для передвижения.
- Соблюдать рациональное питание. Обеспечить поступление необходимых питательных веществ и предотвратить избыточный вес. Рекомендуется ограничить сладости, жирную и жареную пищу, питаться 5-6 раз в день небольшими порциями.
- Заниматься плаванием. Плавание улучшает кровоснабжение тазобедренного сустава и предотвращает разрастание костной ткани, не увеличивая нагрузку на сустав.
- Находиться под постоянным наблюдением врача. Беременность при коксартрозе должна проходить под контролем акушера-гинеколога и ортопеда для своевременного выявления и предотвращения осложнений.
Нарушается ли походка при коксартрозе?
Изменения при артрозе тазобедренного сустава приводят к нарушениям походки пациента.
При прогрессировании артроза происходит истончение и деформация хрящевой ткани. Снижается объем внутрисуставной жидкости, что увеличивает трение и нагрузку на суставные элементы бедренной и тазовой костей. Это вызывает деформацию головки бедренной кости и вертлужной впадины, сужение суставной щели и спазмы мышц, что приводит к укорочению ноги на пораженной стороне. Патологический процесс затрагивает соседние ткани (сосуды, мышцы, сухожилия, нервы), вызывая отек и болевые ощущения в области сустава. Боль заставляет пациента ограничивать движения в больном суставе, что отражается на походке.
Походка при коксартрозе имеет следующие особенности:
- замедленный темп ходьбы;
- хромоту;
- раскачивание из стороны в сторону;
- компенсаторное искривление позвоночника.
Степень изменения походки зависит от выраженности изменений в суставе и количества пораженных суставов.
Типы походки при коксартрозе
| Количество пораженных суставов | Характер нарушения походки |
| Поражен один сустав(односторонний коксартроз) | Пациенты с односторонним коксартрозом часто демонстрируют «кланяющуюся походку». Даже незначительные изменения в суставе могут вызывать боль. Чтобы уменьшить нагрузку на больной сустав, человек делает осторожные шаги, перенося вес на здоровую ногу и наклоняя туловище в ту же сторону. Длительное перераспределение нагрузки может привести к изменениям в коленном суставе, вплоть до гонартроза. Также такая походка увеличивает нагрузку на позвоночник, что может вызвать его искривление. |
| Поражены оба сустава(двусторонний коксартроз) | При двустороннем коксартрозе возникает приводящая контрактура — ноги фиксируются в слегка согнутом, приведенном кнутри положении. При передвижении пациенты переносят вес тела с одной ноги на другую, выполняя качающиеся движения из стороны в сторону («утиная походка»). Это изменение наблюдается в запущенных случаях коксартроза и может приводить к поражению коленных суставов и искривлению позвоночника. Для снижения нагрузки рекомендуется использовать две трости или костыли. |
Вопрос-ответ
Отчего бывает коксартроз тазобедренного сустава?
Коксартроз нередко возникает у спортсменов, что объясняется чрезмерной нагрузкой на суставы. Потенциально опасные занятия – прыжки, тяжелая атлетика, парашютный спорт. Патологии костей и суставов, например, ревматоидный и подагрический артрит, инфекционные поражения суставов. Эндокринные заболевания, такие как диабет и ожирение.
Где болит нога при коксартрозе тазобедренного сустава?
Основное клиническое проявление коксартроза – это болезненные ощущения в паховой области. Обычно болевой синдром иррадиирует в направлении снизу вверх. Болевые ощущения могут быть локализованы по переднебоковой части бедра и в области колена. В некоторых случаях болеть может ягодичная зона.
Каковы симптомы артроза тазобедренного сустава?
Симптомы артроза тазобедренного сустава включают боль в области бедра, которая может иррадиировать в пах или колено, скованность и ограничение подвижности сустава, особенно после длительного покоя или утром, а также хруст или щелчки при движении. В более тяжелых случаях могут наблюдаться отек и деформация сустава.
Как остановить коксартроз тазобедренного сустава?
На поздних стадиях коксартроза суставные изменения становятся настолько выраженными, что единственным эффективным методом лечения остается хирургическое вмешательство, такое как эндопротезирование тазобедренного сустава. Раннее обращение к врачу позволяет предотвратить такие осложнения и сохранить естественный сустав.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, направленные на укрепление мышц вокруг тазобедренного сустава. Это поможет улучшить стабильность сустава и снизить нагрузку на него. Консультируйтесь с врачом или физиотерапевтом для подбора безопасного и эффективного комплекса упражнений.
СОВЕТ №2
Следите за своим весом. Избыточная масса тела увеличивает нагрузку на тазобедренные суставы, что может усугубить симптомы коксартроза. Правильное питание и регулярные физические нагрузки помогут поддерживать здоровый вес.
СОВЕТ №3
Обратите внимание на обувь. Носите удобную обувь с хорошей амортизацией, чтобы снизить ударные нагрузки на суставы при ходьбе. Избегайте высоких каблуков и жесткой обуви, которые могут усугубить состояние суставов.
СОВЕТ №4
Не игнорируйте симптомы. При появлении болей или дискомфорта в области тазобедренного сустава обязательно проконсультируйтесь с врачом. Ранняя диагностика и своевременное лечение могут значительно замедлить прогрессирование заболевания и улучшить качество жизни.