Анатомия проводящей системы сердца
Частота сокращений сердца составляет 60–80 ударов в минуту. Сердце работает автономно благодаря своему строению.
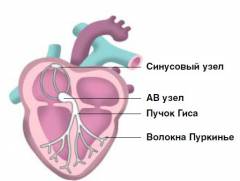
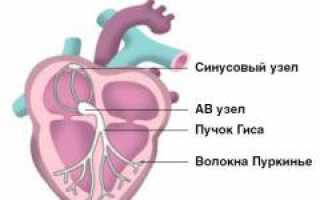
Сердце состоит из четырех отделов: правого и левого предсердий, правого и левого желудочков. Кровь поступает в предсердия из вен, затем сокращения предсердий продвигают кровь в желудочки. Эти структуры выбрасывают кровь по артериям. Управление работой сердца осуществляет проводящая система сердца.
Эта система состоит из специализированных клеток, генерирующих электрические импульсы. Хотя они не сокращаются, они эффективно создают и проводят импульсы, которые служат командами для сокращения различных участков сердца. На кардиограмме эти импульсы отображаются в виде характерных зубцов.
Проводящая система сердца включает узлы, вырабатывающие электрические сигналы, и пучки для их передачи. Систему можно разделить на две части.
-
Синоатриальная часть отвечает за работу предсердий:
- Синоатриальный узел(синусовый узел, водитель ритма) – ключевой элемент, обеспечивающий нормальное функционирование сердца. Узел расположен в правом предсердии и имеет размеры 15/5/2 мм. К нему подходят парасимпатические и симпатические нервы, регулирующие темп работы сердца в зависимости от эмоций и физической активности.
- Три пучка межузлового быстрого проведения передают сигналы из предсердий к желудочкам.
- Межпредсердный пучок быстрого проведения передает сигнал из правого предсердия в левое.
-
Атриовентрикулярная часть контролирует работу желудочков:
- Атриовентрикулярный узел(АВ-узел) управляет сокращениями желудочков. Его основная часть расположена на межжелудочковой перегородке и имеет размеры 6/3 мм. АВ-узел задерживает нервный импульс, чтобы желудочки успели возбудиться после сокращения предсердий и их наполнения. Если синусовый узел не справляется с функцией, АВ-узел может поддерживать автоматизм сердца, устанавливая темп в 40–60 ударов в минуту.
- Пучок Гиса координирует работу предсердий и желудочков, распадаясь на две ножки, заканчивающиеся в правом и левом желудочках.
- Волокна Пуркинье отходят от пучка Гиса и проникают в мышечную стенку желудочков.
Мерцательная аритмия является одной из самых распространенных форм нарушений сердечного ритма, и врачи отмечают, что ее причины могут быть разнообразными. Среди основных факторов риска выделяют гипертонию, ишемическую болезнь сердца, а также заболевания щитовидной железы. Симптомы заболевания часто включают учащенное сердцебиение, одышку и слабость, однако у некоторых пациентов аритмия может протекать бессимптомно, что затрудняет диагностику.
Для выявления мерцательной аритмии врачи рекомендуют проводить электрокардиограмму (ЭКГ), которая позволяет зафиксировать изменения в ритме сердца. Важно отметить, что своевременная диагностика и лечение могут значительно снизить риск осложнений, таких как инсульт. Лечение может включать как медикаментозную терапию, направленную на контроль сердечного ритма, так и процедуры, такие как абляция. Врачи подчеркивают, что индивидуальный подход к каждому пациенту и регулярное наблюдение являются ключевыми факторами в успешном управлении этим заболеванием.

Причины мерцательной аритмии
Основной причиной мерцательной аритмии является сбой в проводящей системе сердца, что приводит к хаотичным сокращениям мышечных волокон. Предсердия дрожат, не обеспечивая должного проталкивания крови в желудочки.
Факторы, способствующие этому состоянию, включают недостаточную координацию работы синусового узла, что приводит к самостоятельному контролю клеток-диверсантов за сокращениями предсердий.
Причины мерцательной аритмии делятся на сердечные и несердечные.
Сердечные причины
- Гипертония. Высокое артериальное давление приводит к увеличению сердца и сбоям в синусовом узле.
- Заболевания коронарных артерий. Недостаток артериальной крови ухудшает функции проводящей системы.
- Пороки клапанов сердца. Например, пролапс клапанов может вызвать мерцательную аритмию, увеличивая объем предсердий.
- Врожденные пороки сердца. Недостаточное развитие сосудов и сердечной мышцы.
- Последствия операций на сердце. Повреждение проводящих волокон или образование рубцов нарушает проводимость.
- Сердечная недостаточность. Может быть как причиной, так и следствием аритмии.
- Перикардит и миокардит. Воспаления стенок сердца нарушают проводимость.
- Опухоли сердца. Могут мешать прохождению электрических импульсов.
Несердечные причины
- Алкоголь и вредные привычки. Большие дозы алкоголя могут вызывать аритмию.
- Стрессы. Нервные потрясения влияют на ритм сердца.
- Физическая активность. Нагрузки могут превышать возможности проводящей системы.
- Избыточное потребление кофеина. Ускоряет пульс.
- Прием некоторых лекарств. Например, адреналин и мочегонные средства могут нарушать баланс микроэлементов.
- Вирусные инфекции. Повышение температуры и интоксикация влияют на вегетативную нервную систему.
- Заболевания щитовидной железы. Гипертиреоз может увеличивать частоту сердечных сокращений.
- Электролитные нарушения. Дефицит калия и других микроэлементов нарушает автоматизм сердца.
- Хронические заболевания легких. Вызывают кислородное голодание.
- Сахарный диабет и ожирение. Нарушают обмен веществ и кровоснабжение.
- Синдром ночного апноэ. Остановка дыхания во сне может вызывать кислородное голодание.
- Электрические травмы. Удары током могут вызывать беспорядочные сокращения предсердий.
Основной признак мерцательной аритмии – увеличение частоты сердечных сокращений. Предсердия могут сокращаться до 600 раз в минуту, а желудочки – до 180. Сердце не справляется с таким ритмом, что создает ощущение пауз в его работе. Иногда аритмия проявляется замедленным сердцебиением.
Боли в груди. Сердце работает на пределе, вызывая дискомфорт из-за недостатка кислорода.
Слабость. Связана с ухудшением кровообращения в мозге.
Одышка. Требует больше усилий для дыхания.
Головокружение и обмороки. Возникают из-за кислородного голодания мозга.
Увеличение мочеиспускания. Повышенное давление и активная работа нервной системы увеличивают выработку мочи.
Для диагностики «мерцательной аритмии» врачу достаточно собрать анамнез, прощупать пульс и провести кардиограмму.
Сбор анамнеза. Жалобы на нерегулярный пульс и сердцебиение могут указывать на аритмию.
Осмотр врача. Во время приступа врач заметит нерегулярный пульс. При прослушивании сердца фонендоскопом можно выявить превышение количества сокращений сердца над пульсовыми ударами.
Электрокардиограмма (ЭКГ). Во время приступа наблюдаются характерные изменения:
- нерегулярные сокращения сердца;
- различные интервалы между ними;
- отсутствие зубцов Р;
- мелкие волны f.
Для постановки диагноза обычно достаточно осмотра и ЭКГ, но могут потребоваться дополнительные исследования.
Суточное мониторирование ЭКГ. Фиксация работы сердца в течение 24 часов позволяет выявить нарушения.
Эхокардиография. Ультразвуковое исследование оценивает работу сердца и выявляет утолщения или сгустки крови.
Магнитно-резонансная томография (МРТ). Позволяет детально изучить сердце и выявить патологии.
Чреспищеводное электрофизиологическое исследование (ЧПЭКГ). Устанавливает механизм развития аритмии.
Тесты с физической нагрузкой. Оценивают реакцию сердца на нагрузки.
Исследование функции щитовидной железы. УЗИ может выявить гипертиреоз.
Рентген грудной клетки. Позволяет выявить увеличение камер сердца и признаки сердечной недостаточности.
Точная диагностика помогает врачу подобрать эффективное лечение.
Лечение мерцательной аритмии направлено на восстановление нормального ритма. Используются медикаменты и народные средства.
Если консервативные методы неэффективны, может потребоваться установка кардиостимулятора.
Ягоды боярышника. Укрепляют сосуды и улучшают работу сердца.
Отвар боярышника. 30 ягод заливают стаканом горячей воды и кипятят 10 минут. Принимают по стакану в день.
Пустырник. Успокаивает нервную систему и нормализует сердечный ритм.
Смесь настоек: пустырник, боярышник и валериана. Принимают по 1 ч.л. 3-4 раза в день.
Трава адониса весеннего. Улучшает работу сердца. Настой принимается по 1 ч.л. трижды в день.
Травяной сбор. Смешивают травы адониса, календулы, мяты и шиповника, готовят отвар и принимают по полстакана в день.
При использовании народных средств улучшение может быть заметно через 2 недели, но курс лечения должен продолжаться не менее года.
Для лечения важна не только фитотерапия, но и правильное питание. Полезны продукты, богатые микроэлементами и витаминами.
Рекомендуется ежедневно употреблять:
- цитрусовые;
- лук и чеснок;
- орехи;
- мед;
- клюкву и калину;
- сухофрукты;
- кисломолочные продукты;
- растительные масла.
Следует избегать:
- алкоголя, кофе и шоколада;
- жирных мясных продуктов;
- сладостей и мучных изделий;
- консервов и копченостей.
Полезная смесь из сухофруктов может обогатить организм минералами. Для этого смешивают лимоны, изюм, курагу и орехи, измельчают и хранят в холодильнике.
Яблочный уксус полезен для разжижения крови. Его разводят в воде и принимают перед едой.
Приступ мерцательной аритмии может длиться от нескольких минут до нескольких дней. Важно сообщить врачу о любых приступах, особенно если они продолжаются долго.
Если аритмия продолжается более суток, потребуется курс препаратов для разжижения крови, чтобы предотвратить тромбы.
Для лечения применяются различные группы препаратов:
| Группа препаратов | Механизм действия | Название препарата | Способ применения | Эффект |
| Бета-адреноблокаторы | Снижают влияние адреналина, уменьшая частоту сердечных сокращений. | Атенолол | 1 таблетка (50 мг) перед едой, поддерживающая доза – 0,5 таблетки в день. | Успокаивает нервную систему, восстанавливает ритм. |
| Анаприлин | 1 таблетка (10 мг) 3-4 раза в день. | Улучшает работу нервной системы, снижает пульс. | ||
| Метопролол | 1 таблетка (5 мг) 3-4 раза в день. | Снижает частоту сокращений сердца. | ||
| Обзидан | 60-120 мг в день, за 15-20 минут до еды. | Уменьшает давление и сердцебиение. | ||
| Антиаритмические средства | Уменьшают возбудимость сердечной мышцы. | Хинидин | 2 таблетки (0,4 г) каждые 6 часов. | Снижает ритм сердца и давление. |
| Новокаинамид | Внутривенно 100-500 мг. | Восстанавливает нормальный ритм. | ||
| Кордарон | Дозу подбирает врач. | Предотвращает новые приступы. | ||
| Сердечные гликозиды | Увеличивают силу сокращений сердца. | Дигоксин | 3 раза в день. | Нормализует сокращения сердца. |
| Целанид | Внутривенно 1-2 мл 0,02% раствора. | Уменьшает количество ударов сердца. | ||
| Антикоагулянты | Снижают свертываемость крови. | Варфарин | 1 таблетка (2,5 мг) в день. | Разжижает кровь и предотвращает тромбы. |
| Ацетилсалициловая кислота | 0,5-1 таблетка 3 раза в день. | Снижает риск тромбообразования. |
Выбор препарата и дозы должен осуществлять опытный врач, так как все лекарства имеют противопоказания и побочные эффекты.
Стратегия «таблетка в кармане»
Эта тактика подходит пациентам с редкими приступами. Рекомендуется иметь при себе препараты для снятия приступа, такие как Пропанорм или Пропафенон.
Электрическая кардиоверсия
Этот метод применяется при ухудшении состояния во время приступа. Больному вводят наркоз и с помощью дефибриллятора восстанавливают нормальный ритм сердца.
Если медикаментозное лечение неэффективно, может потребоваться хирургическое вмешательство.
Катетерная аблация
Этот малотравматичный метод проводится под местным наркозом. Врач вводит электроды в сердце и определяет зоны, вызывающие аритмию, после чего «обезвреживает» их.
Имплантация кардиостимулятора
Это устройство восстанавливает нормальную частоту сердечных сокращений. Оно состоит из металлической коробочки и электродов, которые посылают электрические импульсы в сердце.
Как проходит операция?
Операция длится менее двух часов и включает несколько этапов: разрез кожи, введение электродов, проверка их работы и установка корпуса кардиостимулятора.
Как жить после установки кардиостимулятора?
После операции важно следить за состоянием и регулярно посещать врача. Первые дни рекомендуется ограничить физическую активность.
Современные кардиостимуляторы устойчивы к бытовым электромагнитным полям, но следует избегать сильных источников излучения.
После операции пациент получает документ, подтверждающий установку кардиостимулятора, что может быть полезно при прохождении контроля в аэропортах.
Существуют ограничения после установки кардиостимулятора, такие как запрет на МРТ и физиопроцедуры.
В заключение, существует множество методов борьбы с мерцательной аритмией. Правильное лечение поможет избежать приступов и осложнений, обеспечивая долгую и здоровую жизнь.
| Причина | Симптом | Диагностический метод |
|---|---|---|
| Возраст (старше 65 лет) | Сердцебиение (чувство учащенного или нерегулярного сердцебиения) | ЭКГ (электрокардиография) |
| Гипертония | Одышка | Холтеровское мониторирование ЭКГ |
| Ишемическая болезнь сердца | Головокружение | Эхокардиография |
| Заболевания клапанов сердца (митральный стеноз, аортальный стеноз) | Обморок | Стресс-тест |
| Сахарный диабет | Боль в груди | Кардиоверсия (восстановление нормального ритма сердца) |
| Тиреотоксикоз | Утомляемость | Анализ крови на тиреотропный гормон (ТТГ) |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Слабость | Анализ крови на маркеры воспаления |
| Алкоголизм | Синкопе (кратковременная потеря сознания) | Оценка уровня алкоголя в крови |
| Кардиомиопатия | Отек легких | Рентгенография грудной клетки |
| Генетическая предрасположенность | Повышенная потливость | Генетическое тестирование |
Мерцательная аритмия — это распространенное сердечное заболевание, о котором говорят многие. Люди описывают его как ощущение «прыжков» или «трепетания» в груди, что может вызывать тревогу. Основные причины включают гипертонию, ишемическую болезнь сердца и проблемы с щитовидной железой. Симптомы варьируются от легкой усталости до одышки и болей в груди. Диагностика обычно начинается с электрокардиограммы (ЭКГ), которая помогает выявить аномалии в ритме сердца. Лечение может включать медикаменты для контроля сердечного ритма, антикоагулянты для предотвращения тромбообразования и, в некоторых случаях, процедуры, такие как абляция. Многие пациенты отмечают, что своевременное обращение к врачу и соблюдение рекомендаций значительно улучшают качество жизни.

Симптомы и признаки мерцательной аритмии
Основным признаком мерцательной аритмии является увеличение частоты сердечных сокращений. В этом состоянии предсердия могут сокращаться до 600 раз в минуту, а желудочки — до 180. Сердце не выдерживает такой ритм, что приводит к паузам в его работе, вызывая ощущение, что «сердце то бьется, то замирает». Существует также форма аритмии с замедленными сокращениями, связанная с нарушением проводимости: не все нервные импульсы доходят до желудочков, что мешает их сокращению.
Боли в грудной клетке возникают, когда сердце во время приступа работает на пределе. Сердечная мышца имеет множество нервных окончаний, и при переутомлении или недостатке крови от коронарных артерий возникает боль.
Слабость может быть следствием нарушений в работе нервной системы и ухудшения мозгового кровообращения.
Одышка проявляется значительным усилием при дыхании. Это связано с активацией дыхательного центра в стволе головного мозга, а блуждающий нерв передает возбуждение в дыхательные пути. Изменения в организме вызывают сердечные проблемы, механизмы которых до конца не изучены.
Головокружение и предобморочные состояния возникают из-за недостатка кислорода в мозге. Несмотря на высокую частоту сердечных сокращений, кровообращение во время приступа аритмии нарушено.
Увеличение объема мочи связано с повышением артериального давления и активной работой нервной системы, что заставляет почки функционировать более интенсивно. Афферентные нервы стимулируют почки к выработке большого количества прозрачной, не насыщенной мочи.
Диагностика мерцательной аритмии
Что необходимо врачу для установления диагноза «мерцательная аритмия»? Достаточно собрать информацию о жалобах пациента, прощупать пульс, прослушать сердечный ритм с помощью фонендоскопа и выполнить кардиограмму.
Сбор анамнеза. Нерегулярный пульс и неритмичное сердцебиение могут указывать на мерцательную аритмию.
Осмотр врача. При обращении пациента во время приступа врач заметит неравномерный пульс с периодами ускорения и замедления. При прослушивании сердца фонендоскопом количество сердечных сокращений будет превышать число пульсовых ударов, что связано с недостаточным наполнением желудочков и слабой пульсовой волной.
Электрокардиограмма (ЭКГ). Во время приступа на кардиограмме фиксируются:
- нерегулярные сокращения сердца;
- различные интервалы между ними;
- отсутствие зубцов Р;
- мелкие волны f.
Для постановки диагноза обычно достаточно осмотра и ЭКГ, но могут потребоваться дополнительные исследования для уточнения состояния пациента и типа аритмии.
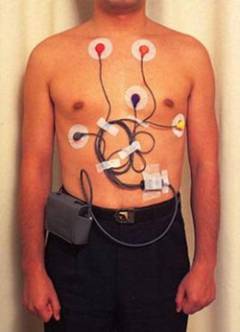
Суточное мониторирование ЭКГ. На пояс пациента крепится прибор, контролирующий работу сердца в течение 24 часов. Пациент ведет привычный образ жизни. Иногда для выявления приступа требуется 2-7 дней. Мониторинг позволяет определить:
- место возникновения нарушений в предсердиях или желудочках;
- тип аритмии;
- продолжительность приступов;
- отклонения ритма и паузы.
Эхокардиография. Этот метод визуализирует сердце с помощью ультразвука. УЗИ сердца позволяет выявить:
- эффективность сокращений;
- особенности работы предсердий и желудочков;
- утолщения или истончения сердечной мышцы;
- нарушения работы клапанов;
- тромбы в предсердиях;
- пороки сердца;
- опухоли;
- заболевания аорты (например, аневризмы).
Магнитно-резонансная томография сердца (МРТ). Это исследование позволяет детально изучить сердце с помощью электромагнитных волн. МРТ помогает выявить:
- врожденные пороки сердца;
- воспалительные процессы в сердечной мышце;
- тромбы;
- сосудистые заболевания;
- атеросклероз;
- опухоли.
Чреспищеводное электрофизиологическое исследование (ЧПЭКГ). Тонкий электрод вводится через нос или рот и фиксируется в пищеводе на уровне сердца, что обеспечивает высокую точность. Метод используется для установки искусственного водителя ритма и позволяет определить:
- механизм развития мерцательной аритмии;
- тип сердечного приступа;
- места возникновения электрического возбуждения;
- слабость синусового узла;
- скрытую недостаточность кровоснабжения сердца.
Тесты с физической нагрузкой (Велоэргометрия, Тредмил-тест). Пациенту выполняется ЭКГ и измеряется давление во время занятий на велотренажере или беговой дорожке. Это позволяет оценить:
- реакцию сердца и сосудистой системы на нагрузку;
- время восстановления после нагрузок;
- выносливость организма;
- нарушения ритма.
Исследование функции щитовидной железы. УЗИ щитовидной железы проводится после первых приступов мерцательной аритмии или в случае рецидива. Увеличение и повышенная активность щитовидной железы, а также высокий уровень гормонов часто становятся причиной аритмии.
Рентген грудной клетки. Это исследование позволяет выявить:
- увеличение камер сердца;
- признаки сердечной недостаточности;
- заболевания легочных сосудов;
- болезни легких, приводящие к кислородному голоданию сердца.
Точная диагностика мерцательной аритмии помогает врачу подобрать эффективное лечение.

Лечение мерцательной аритмии
Лечение мерцательной аритмии включает две основные задачи: восстановление нормального сердечного ритма и его поддержание для предотвращения повторных приступов. В этом могут помочь как лекарственные травы, так и медикаменты.
Если эти методы неэффективны, может потребоваться установка кардиостимулятора для контроля работы сердца.
Народное лечение мерцательной аритмии
Простые и эффективные рецепты помогут восстановить сердечный ритм, укрепить сердце и улучшить здоровье.
Ягоды боярышника
Это растение укрепляет стенки сосудов и улучшает работу сердца. Активные компоненты боярышника способствуют эффективному использованию кислорода и нормализуют артериальное давление. Боярышник снижает возбудимость сердца и нервной системы, восстанавливая баланс калия и натрия, что помогает уменьшить аритмию.
Отвар боярышника.
Для отвара возьмите 30 ягод (свежих или сушеных), разомните и залейте стаканом горячей воды. Варите на водяной бане или на небольшом огне 10 минут. Снимите с огня, дайте остыть и процедите. Долейте кипяченую воду до полного стакана. Принимайте отвар в течение дня небольшими глотками, желательно на голодный желудок. Настой можно использовать до двух лет с перерывами по две недели каждые полгода.
Пустырник
Это растение снижает давление, предотвращает тромбообразование, успокаивает нервную систему и улучшает работу сосудов, питающих сердце, а также нормализует сердечный ритм.
Пустырник можно заваривать как чай. 1 столовую ложку сухой травы залейте стаканом кипятка. Через 15 минут настой готов. Пейте теплым по 1 столовой ложке 3-4 раза в день до еды. Также можно использовать готовую настойку: 30-50 капель разводят в столовой ложке воды и принимают 3-4 раза в день в течение месяца. После десятидневного перерыва курс можно повторить.
Смесь настоек: пустырник, боярышник и валериана
Приобретите по одной бутылочке настоек боярышника, пустырника и валерианы. Смешайте их в стеклянной посуде и настаивайте сутки. Принимайте по 1 чайной ложке 3-4 раза в день в течение двух месяцев.
В этом рецепте свойства пустырника и боярышника дополняются валерианой, которая снижает возбудимость центральной нервной системы и сердца, предотвращая лишние сокращения и тахикардию.
Трава адониса весеннего (горицвета)
Адонис весенний положительно влияет на нервную систему и успокаивает сердце в стрессовых ситуациях. Его компоненты улучшают сократимость сердечной мышцы и работу проводящей системы сердца, укрепляя коронарные сосуды.
Настой адониса готовится на один день. 1 столовую ложку сухих стеблей залейте 200 мл кипятка, накройте крышкой и настаивайте полчаса. Процеживайте и принимайте по 1 чайной ложке трижды в день. Курс лечения — 2-3 месяца.
Травяной сбор для лечения мерцательной аритмии
Этот сбор включает траву адониса, цветки календулы, мяту, донник, корень цикория и плоды шиповника. Эти растения нормализуют ритм сердца (60-100 ударов в минуту), улучшают кровообращение и обогащают кислородом, кальцием и калием.
Для сбора все ингредиенты берутся в равных пропорциях. Сухие травы измельчите. 2 столовые ложки смеси залейте литром кипятка и кипятите 10 минут в закрытой кастрюле. Затем переливайте в термос и настаивайте 6-8 часов. Употребляйте по полстакана в течение дня перед едой.
При лечении мерцательной аритмии улучшение заметно через две недели. Не прекращайте прием трав, иначе приступы могут вернуться. Минимальный курс лечения — 12 месяцев, лучше — 2 года. В этот период можно чередовать различные травы. Для профилактики рекомендуется принимать настои весной и осенью по два месяца.
Диета для лечения мерцательной аритмии
Для борьбы с фибрилляцией предсердий полезны не только травяные средства, но и определенные продукты. Особенно ценны те, которые содержат микроэлементы, витамины и вещества, способствующие расщеплению жиров.
Людям с мерцательной аритмией рекомендуется ежедневно включать в рацион:
- лимоны и апельсины;
- лук и чеснок;
- грецкие орехи, кешью, миндаль и арахис;
- мед;
- клюкву и калину;
- сухофрукты: чернослив, курагу и изюм;
- пророщенные зерна пшеницы;
- кисломолочные изделия;
- растительные масла.
Следует избегать: алкоголя, кофе, шоколада, сала и жирного мяса. Не рекомендуется употреблять сладости, мучные изделия, консервы, копчености и наваристые бульоны.
Смесь из сухофруктов обогатит организм минералами. Для ее приготовления в равных пропорциях (по 200 г) берутся: лимоны, темный изюм, курага, грецкие орехи и мед. Все ингредиенты моются, ошпариваются кипятком и высушиваются. Затем их измельчают в блендере или мясорубке, перемешивают и хранят в холодильнике. Рекомендуется ежедневно перед завтраком употреблять одну столовую ложку этой смеси. Полную порцию следует использовать за курс, повторяя лечение каждые три месяца.
Для разжижения крови и предотвращения тромбов полезен яблочный уксус. 2 чайные ложки уксуса разводят в стакане теплой воды и добавляют чайную ложку меда. Этот напиток следует пить за 30-40 минут до еды в течение 2-3 недель.
Лечение аритмии медикаментами
Приступ мерцательной аритмии может закончиться самостоятельно за несколько минут, но иногда длится часами или днями. Если вы заметили неритмичное сердцебиение, сообщите врачу. Приступ, продолжающийся несколько часов, требует немедленной медицинской помощи.
Если приступ длится менее суток, врачи начнут восстанавливать нормальный сердечный ритм. При мерцательной аритмии, продолжающейся более 24 часов, назначают препараты для разжижения крови на 10-14 дней, чтобы предотвратить тромбообразование в сердце. Для лечения используются различные группы медикаментов.
| Группа препаратов | Механизм действия | Название препарата | Способ применения | Эффект |
| Бета-адреноблокаторы | Блокируют адреналин и норадреналин, уменьшая частоту сердечных сокращений и давление. Снижают уровень ионов калия, уменьшая сократимость сердца и устраняя возбуждение в предсердиях. | Атенолол | 1 таблетка (50 мг) для снятия приступа, дозу может увеличить врач до 4 таблеток. Принимать перед едой, запивая водой. Для поддержания ритма достаточно половины таблетки в день. | Снижает давление, успокаивает нервную систему, восстанавливает нормальный ритм сердца. |
| Анаприлин | 1 таблетка (10 мг) 3-4 раза в день за 30-40 минут до еды. Дозу может увеличить врач. Обычно назначается с сердечными гликозидами: Коргликон, Строфантин. | Улучшает работу нервной системы, снижает пульс и давление. | ||
| Метопролол | 1 таблетка (5 мг) 3-4 раза в день во время еды для поддержания ритма. В тяжелых случаях вводится внутривенно по 2-5 мг для остановки приступа, затем переходят на таблетки. | Снижает давление и частоту сердечных сокращений, уменьшая риск приступов мерцательной аритмии и инфаркта. | ||
| Обзидан | Целая или половина таблетки 3 раза в день. Дневная доза 60-120 мг. Таблетки нельзя разжевывать, принимать за 15-20 минут до еды, запивая водой. При отсутствии эффекта дозу можно увеличить. | Снижает давление и частоту сердечных сокращений, предотвращает приступы мерцательной тахиаритмии и мигрени. | ||
| Антиаритмические средства | Уменьшают возбудимость сердечной мышцы и проводимость в предсердиях, устраняя участки бесконтрольного возбуждения. Увеличивают паузу между ударами сердца, нормализуя ритм и расслабляя сосуды, что снижает давление. | Хинидин | 2 таблетки (0,4 г) каждые 6 часов до снятия приступа. При отсутствии эффекта врач может увеличить дозу. Таблетки глотать целиком, запивая водой или молоком. | Обезболивает, снижает ритм сердца и давление, помогает при мерцательной аритмии. |
| Новокаинамид | Внутривенно 100-500 мг для снятия приступа. После снятия приступа принимается внутрь по 3 таблетки каждые 3-6 часов, запивая водой. Точную дозу назначает врач. | Восстанавливает нормальный сердечный ритм 60-100 ударов в минуту, снижает давление и улучшает состояние сердца. | ||
| Кордарон | Дозировка индивидуальна. Первые 10-14 дней 3-4 таблетки в сутки, затем небольшие дозы для поддержания ритма: половина таблетки 1 раз в день. | Эффективен при мерцательной аритмии, устойчивой к другим препаратам, предотвращает новые приступы трепетания предсердий. | ||
| Сердечные гликозиды (кальциевые блокаторы) | Укрепляют сокращения сердца, увеличивают паузу между ударами и замедляют импульсы в проводящей системе сердца. | Дигоксин | 3 раза в день: утром 2 таблетки, днем 1 таблетка, вечером половина таблетки. Дозу подбирает врач. | Нормализует количество сокращений сердца, облегчает его работу, устраняет отеки и одышку. |
| Целанид | Внутривенно 1-2 мл 0,02% раствора для нормализации ритма во время приступа. Для поддержания ритма назначают по полтаблетки утром и вечером на длительный срок. | Уменьшает частоту сердечных сокращений, устраняет отеки, обладает мочегонным действием. | ||
| Антикоагулянты и антиагреганты | Снижают свертываемость крови, предотвращая образование тромбов, и мешают тромбоцитам склеиваться. | Варфарин | Обычно 1 таблетка (2,5 мг) в день, доза может варьироваться. Принимается после еды, запивая водой. Курс лечения 6-12 месяцев. | Разжижает кровь и предотвращает образование тромба в предсердиях во время приступа мерцательной аритмии. |
| Ацетил салициловая кислота (аспирин) | Дозировка индивидуальна, обычно 0,5 или целая таблетка 3 раза в день. Аспирин принимается после еды, растворяя в 100 мл воды. | Делает кровь менее вязкой и снижает риск тромбообразования. |
Выбор препарата и дозы должен осуществляться квалифицированным врачом. Все медикаменты имеют противопоказания и побочные эффекты. То, что помогло одному пациенту, может не подойти другому и даже вызвать новый приступ.
Стратегия «таблетка в кармане»
Метод борьбы с пароксизмальной мерцательной аритмией для пациентов с редкими приступами фибрилляции предсердий. Не требуется постоянный прием препаратов для поддержания ритма, но важно иметь при себе лекарство для снятия приступа. Обычно применяются Пропанорм или Пропафенон, которые эффективно снимают приступы у 45-80% пациентов в течение 2-4 часов.
Электрическая кардиоверсия
Способ восстановления нормального сердечного ритма, применяемый при ухудшении состояния пациента во время приступа мерцательной аритмии, отеках легких, шоке или ишемии мозга.
В таких случаях необходимо действовать быстро: пациенту вводят внутривенный наркоз и с помощью дефибриллятора восстанавливают правильный ритм сердца. Электрический разряд заставляет мышечные волокна сердца сократиться одновременно, после чего синусовый узел восстанавливает контроль над ритмом.
Операция при мерцательной аритмии, кардиостимулятор
Операция при мерцательной аритмии необходима, если медикаменты неэффективны. Врач предложит один из методов хирургического вмешательства.
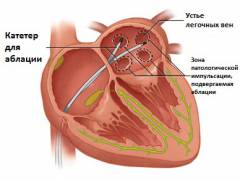
Катетерная аблация
Этот метод малотравматичен и не требует значительных разрезов. Операция проводится под местной анестезией. Через вену в бедре или ключице врач вводит в сердце электроды, контролируя процесс с помощью рентгеновского оборудования.
На первом этапе специалист исследует сердце, определяя участки, вызывающие мерцательную аритмию, с помощью датчиков и внутрисердечной кардиограммы.
На втором этапе врач «обезвреживает» участки предсердий, где возникает мерцание, с помощью радиочастотной энергии, лазерных технологий или химических веществ. Уничтожаются группы клеток, генерирующие импульсы, вызывающие трепетание предсердий.
Имплантация кардиостимулятора
Электрокардиостимулятор — это устройство, восстанавливающее нормальную частоту сердечных сокращений.
Как выглядит кардиостимулятор? Это небольшая металлическая коробочка с тонкими электродами длиной 20-30 см. Корпус изготовлен из сплава, не вызывающего отторжения. Внутри находятся микропроцессор и батарея. При нормальной работе сердца кардиостимулятор не активен, но при сбое ритма посылает электрические импульсы через электроды, заставляя сердце сокращаться с нужной частотой.
Кардиостимулятор может вызывать сокращение только предсердия (однокамерный) или предсердия и желудочка (двухкамерный). Современные устройства адаптируются к физическим нагрузкам, увеличивая ритм сердца во время активности.
Кроме того, кардиостимуляторы сохраняют информацию о работе сердца, которую врач может считывать во время посещений.
Как проходит операция? Имплантация кардиостимулятора осуществляется под местной анестезией и занимает менее двух часов. Процедура включает несколько этапов:
- разрез кожи под ключицей;
- введение электродов в сердце через вену под контролем рентгена;
- проверка работы электродов;
- фиксация концов электродов с помощью наконечников;
- создание ложа для корпуса кардиостимулятора в подкожной жировой клетчатке;
- соединение стимулятора с электродами;
- наложение швов.
Как жить после установки кардиостимулятора? Искусственный водитель ритма улучшает общее состояние и выносливость, но важно помнить о наличии устройства.
В первые сутки рекомендуется оставаться в постели. На следующий день можно вставать, а через 3-5 дней — возвращаться домой. Врачи объяснят, как ухаживать за швом. При высокой температуре, расхождении швов или выделениях из раны необходимо обратиться к врачу.
Регулярные визиты к кардиологу обязательны:
- через 3 месяца после операции;
- через 6 месяцев;
- далее 1-2 раза в год.
В первый месяц важно беречь себя. При сильной усталости стоит отдыхать. Занятия спортом лучше отложить на 2-3 месяца.
Современные кардиостимуляторы не подвержены влиянию излучения от бытовых приборов, но не рекомендуется находиться рядом с работающей микроволновкой или держать мобильный телефон близко к устройству. Следует избегать мощных источников магнитных и электромагнитных полей.
После операции вы получите документ, подтверждающий установку кардиостимулятора. Он может понадобиться, например, в аэропорту, чтобы избежать прохождения через сканер.
Существуют ограничения после установки кардиостимулятора. Придется отказаться от:
- магнитно-резонансной томографии (компьютерная томография разрешена);
- физиотерапевтических процедур;
- УЗИ в области стимулятора;
- ударов в область кардиостимулятора;
- воздействия электрического тока (в быту, во время операций или косметических процедур).
В заключение, существует множество методов борьбы с мерцательной аритмией. Правильно подобранное лечение поможет избежать приступов и осложнений.
Простые тесты сердца, которые помогут проверить, как оно работает
Вопрос-ответ
Что является причиной мерцательной аритмии?
Среди причин мерцательной аритмии могут фигурировать такие патологии легких, как ХОБЛ (хронические обструктивные болезни легких), пневмонии, эмфизема, злокачественные опухоли. Из других заболеваний имеют значение: сонное апноэ, патологически повышенная функция щитовидной железы (гипертиреоз).
Как вылечить мерцательную аритмию сердца?
Лечение мерцательной аритмии включает медикаментозную терапию, направленную на контроль сердечного ритма и профилактику тромбозов, а также процедуры, такие как кардиоверсия и катетерная аблация. Также лечение мерцательной аритмии сердца может включать хирургическое вмешательство в случае неэффективности других методов.
Что категорически нельзя есть при мерцательной аритмии?
Избегайте продуктов с насыщенными жирами и трансжирами, ограничьте употребление красного мяса и выбирайте цельные продукты, а не продукты с высокой степенью обработки, которые часто содержат натрий и сахар. Лучше есть больше фруктов, овощей, нежирного мяса и рыбы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям. Это поможет выявить возможные проблемы на ранней стадии и начать лечение до появления серьезных симптомов.
СОВЕТ №2
Обратите внимание на свой образ жизни: сбалансированное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и избыточное потребление алкоголя, могут значительно снизить риск развития мерцательной аритмии.
СОВЕТ №3
Если вы заметили у себя симптомы, такие как учащенное сердцебиение, одышка или головокружение, не откладывайте визит к врачу. Ранняя диагностика и правильное лечение могут предотвратить серьезные осложнения.
СОВЕТ №4
Обсудите с врачом возможность использования технологий мониторинга сердечного ритма, таких как холтеровское мониторирование. Это поможет более точно оценить состояние вашего сердца и выявить аритмию в повседневной жизни.