Открытый артериальный проток у детей
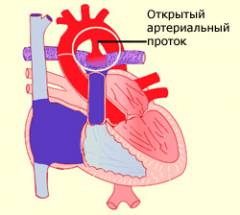
Открытый артериальный (боталлов) проток у детей — это врожденный порок сердца, который обычно считается легким. Чаще всего он не вызывает серьезных проблем со здоровьем у новорожденных и детей старшего возраста.
По статистике, этот дефект встречается у одного из 2000 новорожденных. У недоношенных детей диагноз ставится почти каждому второму. Симптомы и лечение зависят от размеров протока.
Врачи отмечают, что открытый артериальный проток является серьезным заболеванием, которое чаще всего встречается у недоношенных детей. Это состояние может привести к различным осложнениям, включая сердечную недостаточность и легочные проблемы. Специалисты подчеркивают важность ранней диагностики и мониторинга состояния пациента. В некоторых случаях требуется медикаментозное лечение, однако, если консервативные методы не дают результатов, может потребоваться хирургическое вмешательство. Врачи также акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, учитывая его возраст, общее состояние и сопутствующие заболевания. Своевременное обращение к специалистам и соблюдение рекомендаций могут значительно улучшить прогноз и качество жизни детей с данным заболеванием.

Врожденные причины
- Ребенок родился недоношенным, до 37-й недели беременности; меньший срок и масса тела увеличивают риск открытого артериального протока (ОАП).
- Во время беременности и в первые минуты после рождения малыш испытывал гипоксию.
- Мать перенесла краснуху, что вызвало врожденную краснуху у ребенка.
- Ребенок родился с синдромом Дауна, синдромом Эдвардса или другими хромосомными аномалиями.
- Мать употребляла алкоголь, гормональные или снотворные средства, а также другие токсичные вещества во время беременности.
- Недостаточно развит мышечный слой, отвечающий за сокращение и закрытие артериального протока.
- Повышенный уровень простагландинов препятствует сокращению стенок протока.
| Симптом | Вероятность при ОАП (уровень) | Возможные причины помимо ОАП |
|---|---|---|
| Одышка | Высокая | Инфекции дыхательных путей, сердечная недостаточность, анемия |
| Тахикардия | Высокая | Лихорадка, анемия, гипертиреоз |
| Утомляемость | Средняя | Анемия, гипотиреоз, депрессия |
| Плохой набор веса у младенцев | Средняя | Проблемы с кормлением, рефлюкс, другие врожденные пороки развития |
| Систолический шум в левом втором межреберье | Высокая | Другие врожденные пороки сердца |
| Расширение пульсации периферических артерий | Средняя | Физиологическая вариативность |
| Задержка развития | Низкая | Генетические факторы, неврологические заболевания |
| Цианоз | Низкая (чаще при больших протоках) | Врожденные пороки сердца с цианотическим компонентом |
Симптомы и внешние признаки
Самочувствие
Открытый артериальный проток у детей относится к «белым» порокам сердца. Это означает, что при рождении кожа малыша бледная, без синюшности. При таких пороках венозная кровь с низким содержанием кислорода не попадает в левую часть сердца и аорту, что предотвращает кислородное голодание органов. Поэтому состояние доношенных новорожденных обычно остается нормальным.
Симптомы заболевания начинают проявляться при следующих размерах артериального протока:
- Для доношенных детей – проток почти равен диаметру аорты, превышает 9 мм;
- Для недоношенных детей – проток более 1,5 мм.
Если ширина протока меньше указанных значений, заболевание проявляется только в виде сердечного шума.
Открытый артериальный проток (ОАП) — это состояние, которое вызывает множество обсуждений среди родителей и медицинских специалистов. Многие родители, столкнувшись с диагнозом, испытывают страх и неуверенность. Они делятся своими переживаниями на форумах, где обсуждают симптомы, методы лечения и реабилитации. Важно отметить, что многие врачи подчеркивают, что своевременная диагностика и лечение могут значительно улучшить прогноз. Некоторые родители отмечают, что после операции их дети стали более активными и здоровыми. Однако есть и те, кто сталкивается с осложнениями, что вызывает дополнительные опасения. Обсуждения часто касаются и вопросов о том, как поддерживать здоровье ребенка в будущем, что делает эту тему актуальной и важной для многих семей.

Самочувствие ребенка
- частота пульса выше 150 ударов в минуту;
- одышка и учащенное дыхание;
- ребенок быстро утомляется и испытывает трудности при сосании груди;
- нарушения дыхательной функции, необходима искусственная вентиляция легких;
- короткий сон, частые пробуждения и плач;
- замедленное физическое развитие;
- недостаточный набор веса;
- частые труднолечимые пневмонии;
- дети старшего возраста отказываются от активных игр.
Объективные симптомы
У недоношенных детей и малышей с дефектами могут наблюдаться признаки открытого артериального протока (ОАП):
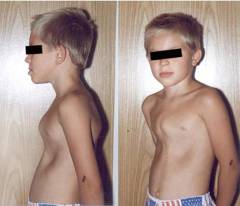
- Увеличенное сердце, занимающее почти всю грудную клетку, что видно при простукивании.
- Частые и интенсивные сердечные сокращения, указывающие на попытки сердца увеличить объем крови, так как часть возвращается в легкие.
- Явная пульсация в крупных сосудах из-за повышенного артериального давления после сильных сокращений желудочков.
- Шум в сердце, возникающий при прохождении крови из аорты в легочную артерию через боталлов проток.
- Бледная кожа из-за спазма мелких сосудов.
- С возрастом может образоваться «грудной горб».
Диагностика
- Электрокардиограмма – часто без изменений. Признаки перегрузки правой части сердца появляются при сжатии сосудов легких из-за переполнения кровью.
- Рентген грудной клетки показывает изменения, связанные с переполнением легочных сосудов и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография – рентген с контрастом для изучения направления тока крови:
- «закрашенная» кровь из левой половины сердца через проток в легочную артерию;
- наполнение легочного ствола кровью с контрастом.
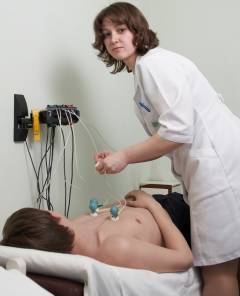
- Фонокардиография – графическая запись звуков сердца, выявляющая специфический шум, известный как «машинный».
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- определить диаметр отверстия;
- вычислить количество и направление крови через него (при допплерографии).
- Катетеризация сердца (зондирование) позволяет выявить:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и легочной артерии;
- иногда возможно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
Подробнее о методах диагностики
Электрокардиограмма. Исследование электрических импульсов сердца. Датчики фиксируют разряды, отображаемые в виде кривой. Изменения при ОАП:
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца из-за повышения давления в легочных сосудах.
Рентгенография грудной клетки. Метод основан на свойствах рентгеновских лучей, создающих изображения внутренних органов. Признаки ОАП:
- расширение крупных сосудов легких из-за застоя крови;
- увеличение границ сердца;
- увеличение легочного ствола из-за дополнительного объема крови из аорты;
- в тяжелых случаях – признаки отека легких.
Фонокардиография. Метод регистрирует звуки сердца во время его сокращений и расслаблений. Результаты фиксируются на бумажной ленте. Характерный признак порока:
- непрерывный «механический» шум, слышимый как во время сокращения, так и в период расслабления сердца.
Эхокардиография (УЗИ сердца). Ультразвуковой аппарат создает волны, отражающиеся от органов, создавая изображение. Это позволяет увидеть:
- открытый артериальный проток;
- диаметр отверстия;
- состояние и толщину сердечной мышцы;
- ток крови из аорты в легочную артерию (допплеровское исследование).
Катетеризация сердца. В верхней части бедра делают надрез, через который вводят катетер. Под контролем рентгена его продвигают к сердцу для измерения давления и содержания кислорода. Изменения при ОАП:
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- при большом отверстии возможно введение катетера из легочной артерии в аорту.
Катетер может уточнить диагноз и закрыть артериальный проток с помощью окклюдера.
Ангиография. Процедура включает введение контрастного вещества через катетер, хорошо видимого на рентгене. При подозрении на открытый боталлов проток кровь в левом желудочке окрашивается контрастом и уходит в аорту. Если проток открыт, окрашенная кровь попадает в легочную артерию и легкие.
Спиральная компьютерная томография с 3D реконструкцией. Метод сочетает рентгеновское излучение и компьютерные технологии, создавая трехмерное изображение:
- открытый артериальный проток;
- его размеры и особенности;
- наличие сужений;
- состояние сосудов для введения зонда;
- особенности движения крови через боталлов проток.
Это исследование часто проводится перед операцией для планирования вмешательства.
Лечение
Лечение ОАП направлено на блокировку выработки простагландинов, препятствующих закрытию сосуда. В этом могут помочь мочегонные средства и нестероидные противовоспалительные препараты. Наиболее высокий шанс на успешное лечение наблюдается в первые дни после рождения.
Ингибиторы циклоксигеназы: Индометацин, Нурофен.
Эти препараты блокируют вещества, мешающие закрытию протока, вызывая спазм гладкомышечной стенки и его закрытие. Схема введения индометацина внутривенно:
- Первые двое суток: начальная доза 200 мкг/кг, затем 2 дозы по 100 мкг/кг каждые 12 часов.
- С 2 по 7 сутки: начальная доза 200 мкг/кг, затем 2 дозы по 200 мкг/кг с интервалом в сутки.
- С 7 по 9 сутки: начальная доза 200 мкг/кг, затем 2 дозы по 250 мкг/кг с интервалом в сутки.
Диуретики: Лазикс, Фуросемид, Гипотиазид.
Эти препараты способствуют образованию и выведению мочи, уменьшая объем циркулирующей крови и облегчая работу сердца. Дозировка составляет 1-4 мг/кг в сутки.
Сердечные гликозиды: Изоланид, Целанид.
Эти средства улучшают работу сердца, увеличивая силу сокращений и снижая нагрузку на сердечную мышцу. На первом этапе назначают 0,02—0,04 мг/кг в сутки, затем дозу уменьшают в 5-6 раз.
Обычно проводят два курса медикаментозного лечения. Если они не дают результата, назначается операция.
Операция является надежным методом лечения ОАП как у детей, так и у взрослых.
Показания к операции
- Неэффективность медикаментозного лечения.
- Заброс крови из аорты в легочную артерию.
- Признаки застоя крови и повышения давления в легочных сосудах.
- Длительные бронхиты и пневмонии, плохо поддающиеся лечению.
- Сердечная недостаточность.
Оптимальный возраст для операции – 2-5 лет.
Противопоказания к операции
- Заброс крови из легочной артерии в аорту, указывающий на тяжелые изменения в легких.
- Тяжелые заболевания печени и почек.
Преимущества операции
- Полное устранение причины нарушения кровообращения.
- Облегчение дыхания и восстановление работы легких сразу после операции.
- Низкий процент смертности и осложнений (0,3-3%).
Недостаток операции
В 0,1% случаев артериальный проток может открыться снова через несколько лет, что связано с риском повторной операции из-за образования спаек.
Виды операций
- Эндоваскулярное закрытие артериального протока – малотравматичная процедура, не требующая вскрытия грудной клетки. Врач через крупный сосуд устанавливает окклюдер, перекрывающий ток крови.
- Открытая операция. Врач делает разрез на грудной клетке и закрывает дефект, прекращая ток крови. Методы закрытия:
- ушивание артериального протока;
- перевязывание протока толстой шелковой нитью;
- пережатие протока специальной клипсой.
Лечение ОАП
Наиболее эффективным методом является операция, перекрывающая ток крови из аорты в легочную артерию.
Оптимальный возраст для операции
Для устранения дефекта среднего размера (4-9 мм) – 3-5 лет. При широком протоке (больше 9 мм) или протоке более 1,5 мм у недоношенного ребенка операцию проводят в первые дни после рождения. Если ОАП проявился после полового созревания, операцию можно выполнить в любом возрасте.
Открытая операция по закрытию ОАП
Кардиохирург делает разрез между ребер и закрывает проток.
Показания к операции
- Размер протока у доношенных детей больше 9 мм, у недоношенных – больше 1,5 мм.
- Заброс крови из аорты в легочную артерию.
- Зависимость новорожденного от аппарата искусственной вентиляции легких.
- Затяжные пневмонии, плохо поддающиеся лечению.
- Проток остается открытым после двух курсов лечения нестероидными противовоспалительными препаратами (Индометацин).
- Признаки нарушения работы легких и сердца из-за заброса дополнительного объема крови в легочные сосуды.
Противопоказания
- Выраженная сердечная недостаточность.
- Высокая легочная гипертензия.
- Тяжелые сопутствующие заболевания.
Преимущества операции
- Опыт врачей гарантирует хороший результат.
- Возможность устранения дефекта любого диаметра.
- Операция может проводиться при любой ширине сосудов.
Недостатки операции
- В 1% случаев артериальный проток может открываться повторно.
- Операция является физической травмой, реабилитация занимает 2-6 недель.
- Возможны осложнения, связанные с кровотечением или воспалением раны.
Этапы открытой операции
- Подготовка к операции:
- анализы крови на группу и резус-фактор, свертываемость;
- анализы на СПИД и сифилис;
- общий анализ крови и мочи;
- анализ кала на яйца глистов;
- рентген грудной клетки;
- УЗИ сердца. Лечение сопутствующих заболеваний перед операцией.
- Консультация с врачами. Обсуждение хода операции и возможных аллергий на лекарства.
- Накануне операции рекомендуется принять снотворное.
- Врач вводит препараты для общего наркоза.
- Кардиохирург делает разрез между ребер для доступа к сердцу и аорте. Аппарат искусственного кровообращения не требуется.
- Врач устраняет дефект:
- перевязывает толстой шелковой ниткой;
- пережимает проток клипсой;
- перерезает артериальный проток и ушивает его концы.
- Накладывается шов, оставляется дренаж для отведения жидкости, затем накладывается повязка.
Операция по закрытию артериального протока проводится как у детей, так и у взрослых.
Эндоваскулярное закрытие артериального протока
В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
- Если диаметр протока меньше 3,5 мм, используется спираль «Gianturco»;
- Если диаметр протока больше, применяется окклюдер «Amplatzer».
Показания к операции
- Открытый артериальный проток любого размера.
- Заброс крови из аорты в легочную артерию.
- Неэффективность медикаментозного лечения.
Противопоказания
- Заброс крови из легочной артерии в аорту.
- Необратимые изменения в легких и сердце.
- Сужение сосудов для катетера.
- Сепсис и воспаление сердечной мышцы (миокардит).
Преимущества
- Не требует вскрытия грудной клетки.
- Быстрое восстановление (10-14 дней).
- Минимальный риск осложнений.
Недостатки
- Не проводится при воспалительных процессах или тромбах в сердце.
- Неэффективно, если проток расположен атипично.
- Не улучшит состояние при высокой легочной гипертензии.
- Диаметр бедренной артерии должен быть больше 2 мм.
Этапы операции
- За несколько дней до процедуры – УЗИ сердца, кардиограмма и анализы для исключения воспалительных процессов.
- Консультация с кардиохирургом и анестезиологом.
- Взрослых оперируют под местным наркозом, детям делают общий наркоз.
- Процедура проходит в рентгенологическом кабинете.
- Хирург дезинфицирует кожу в верхней части бедра, делает разрез на артерии и вводит катетер. Специальное устройство перекрывает просвет, не позволяя крови поступать в аорту.
- После установки «заглушки» вводится контрастное вещество. Операция считается успешной, если на рентгене видно, что контраст не переходит из аорты в легочный ствол.
- Врач извлекает катетер, накладывает шов на артерию и кожу. Пациента переводят в палату.
- В первые сутки нельзя садиться и сгибать ноги, чтобы избежать тромбообразования. Восстановление проходит быстро, через 3-5 дней можно вернуться домой.
После операции пациента переводят в реанимацию, где могут подключить аппараты для контроля пульса, давления и ритма сердца. Для обеспечения дыхания может быть установлена дыхательная трубка, из-за которой говорить невозможно.
Современные наркозные средства минимизируют проблемы при пробуждении. Для снятия боли в груди назначаются обезболивающие препараты.
В первый день необходимо соблюдать строгий постельный режим. На следующий день разрешается передвигаться по палате.
До заживления шва потребуется ежедневная перевязка. Дренаж удаляется через сутки, рекомендуется носить специальный корсет для предотвращения расхождения шва.
В первые 3-4 дня может наблюдаться небольшое повышение температуры – это нормальная реакция организма на операцию, но лучше сообщить врачу.
Рекомендуется выполнять дыхательную гимнастику и легкие физические упражнения: сгибать ноги в коленях, не отрывая стоп от кровати, и отводить руки в плечевом суставе, не поднимаясь с постели.
В больнице потребуется провести 5-7 дней. После стабилизации состояния пациента выписывают домой. В первое время могут быть ограничения, поэтому желательно, чтобы рядом был кто-то, кто поможет по хозяйству.
Перед выпиской врач объяснит, как обрабатывать швы. Их нужно смазывать один раз в сутки зеленкой или настойкой календулы. Позже врач порекомендует мазь для предотвращения рубцов, например, Контрактубекс.
Душ можно принимать после заживления раны, шов достаточно промыть теплой мыльной водой и аккуратно высушить мягким полотенцем.
Физические нагрузки следует увеличивать постепенно, начиная с коротких прогулок (100-200 метров) и постепенно увеличивая расстояние. Через 2-3 недели восстановление будет почти полным.
В первые два дня рекомендуется жидкая пища: бульоны, кисели, соки с мякотью, йогурты, супы-пюре. На третий день можно перейти на твердую пищу, избегая жирного, копченого и жареного. В течение недели рацион можно расширять, возвращаясь к привычной пище.
Важно избегать запоров в первые две недели, поэтому стоит употреблять больше овощей, фруктов, кисломолочных продуктов и сухофруктов.
Для быстрого восстановления сил после операции необходимо много белка (мясо, рыба, морепродукты) и витаминов из свежих фруктов. Если обеспечить потребности организма с помощью пищи невозможно, врач может рекомендовать витаминные комплексы.
Для поддержания здоровья сердца и сосудов следует соблюдать ограничения: отказаться от маргарина, животных жиров, кондитерских изделий и сдобы, избегая переедания.
Если операцию сделали ребенку, родителям следует помнить несколько правил:
- Не поднимайте ребенка под мышки и не тяните за руки.
- Первые две недели избегайте физических нагрузок и старайтесь, чтобы ребенок меньше плакал.
- Если ребенок маленький, чаще носите его на руках.
- Если малыш много времени проводит в кроватке, переворачивайте его с боку на бок раз в час.
- Научите ребенка пускать мыльные пузыри или надувать пляжный мяч для улучшения работы легких.
- Несколько раз в день проводите дыхательные упражнения: выдох через губы, сложенные трубочкой, или через соломинку в воду.
- В первые полгода избегайте ситуаций, которые могут привести к травме грудной клетки.
- После выписки делайте поглаживающий массаж на здоровых участках тела для улучшения кровообращения.
Полноценный массаж можно начинать через 3-4 месяца после операции.
Восстановление после хирургического лечения ОАП проходит легче и быстрее, чем после других операций на сердце. Уже через полгода ваш ребенок ничем не будет отличаться от сверстников, и вы забудете о днях, проведенных в больнице.

Диагностика
-
Электрокардиограмма – обычно остается неизменной. Признаки перегрузки правой части сердца возникают при сжатии легочных сосудов из-за избытка крови, что затрудняет перекачку и приводит к растяжению камер сердца.
-
Рентгенография грудной клетки показывает изменения, связанные с переполнением легочных сосудов и нагрузкой на правое предсердие и желудочек:
- увеличение правой части сердца;
- выпячивание легочной артерии;
- расширение крупных сосудов легких.
-
Ангиография – рентгенологическое исследование с введением контрастного вещества для изучения направления кровотока:
- «окрашенная» кровь из левой половины сердца попадает в легочную артерию через проток;
- заполнение легочного ствола контрастом.
-
Фонокардиография – графическая запись звуков сердца.
- позволяет выявить специфический шум, известный как «машинный».
-
Эхокардиография (УЗИ сердца) позволяет:
- обнаружить открытый артериальный проток;
- определить диаметр отверстия;
- рассчитать объем и направление крови, проходящей через него (с использованием допплерографии).
-
Катетеризация сердца (зондирование или коронографическое исследование) позволяет выявить:
- повышение давления в правом желудочке;
- уровень насыщения крови кислородом в правых отделах сердца и легочной артерии;
- в некоторых случаях возможно введение катетера из легочной артерии в аорту.
-
Компьютерная томография при открытом артериальном протоке определяет:
- наличие открытого протока;
- его размеры и особенности расположения.
Подробнее о методах диагностики
Электрокардиограмма. Это исследование электрических импульсов сердца, вызывающих его сокращения. Датчики фиксируют разряды, прикрепленные к грудной клетке, и отображают их в виде кривой. Изменения при открытом артериальном протоке:
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца из-за повышения давления в легочных сосудах.
Рентгенография грудной клетки. Это исследование, основанное на свойствах рентгеновских лучей, которые проходят через тело, но некоторые ткани поглощают часть излучения. На пленке появляются изображения внутренних органов. Признаки открытого артериального протока:
- расширение крупных сосудов легких из-за застоя крови;
- увеличение границ сердца;
- увеличение легочного ствола, получающего дополнительный объем крови из аорты;
- в тяжелых случаях – признаки отека легких.
Фонокардиография. Метод регистрации и анализа звуков сердца во время его сокращений и расслаблений. Результаты записываются на бумажную ленту в виде кривой. Характерный признак порока:
- непрерывный «механический» шум, слышимый как во время сокращения, так и при расслаблении сердца.
Эхокардиография (УЗИ сердца). Этот метод использует ультразвуковые волны, которые проникают в тело и отражаются от органов. Датчик преобразует «ультразвуковое эхо» в изображение на экране. Это позволяет увидеть:
- открытый артериальный проток;
- диаметр отверстия;
- состояние и толщину сердечной мышцы;
- поток крови из аорты в легочную артерию (допплеровское исследование).
Катетеризация сердца. В верхней части бедра делают надрез, через который вводят тонкий гибкий катетер. Под контролем рентгена его продвигают к сердцу. С помощью зонда можно измерять давление и уровень кислорода в артериях и камерах сердца. Изменения при открытом артериальном протоке:
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- при большом отверстии зонд можно ввести из легочной артерии в аорту.
Катетер уточняет диагноз и может перекрыть артериальный проток с помощью окклюдера.
Ангиография. Процедура, при которой через катетер вводится контрастное вещество, хорошо видимое на рентгеновских снимках. При подозрении на открытый боталлов проток кровь в левом желудочке окрашивается «контрастом» и уходит в аорту. Если проток открыт, окрашенная кровь попадает в легочную артерию и сосуды легких.
Спиральная компьютерная томография с 3D реконструкцией. Этот метод сочетает рентгеновское излучение и возможности компьютера. После сканирования рентгеновскими лучами с разных сторон компьютер создает трехмерное изображение исследуемого участка тела:
- открытый артериальный проток;
- его длина и ширина;
- наличие сужений;
- строение и состояние сосудов для введения зонда;
- особенности движения крови через боталлов проток.
Это исследование часто проводится перед операцией для планирования действий хирурга.
Лечение
Медикаментозное лечение
Медикаментозное лечение открытого артериального протока направлено на блокировку выработки простагландинов, которые мешают закрытию сосуда. Для этого применяют мочегонные средства и нестероидные противовоспалительные препараты. Наиболее высокая вероятность успеха наблюдается в первые дни после рождения.
Ингибиторы циклоксигеназы: Индометацин, Нурофен.
Эти препараты блокируют вещества, препятствующие естественному закрытию протока. Это вызывает спазм гладкомышечной стенки артериального протока и его закрытие.
Схема введения индометацина внутривенно:
- В первые двое суток: начальная доза 200 мкг/кг, затем 2 дозы по 100 мкг/кг каждые 12 часов.
- С 2 по 7 сутки: начальная доза 200 мкг/кг, затем 2 дозы по 200 мкг/кг с интервалом в сутки.
- С 7 по 9 сутки: начальная доза 200 мкг/кг, затем 2 дозы по 250 мкг/кг с интервалом в сутки.
Диуретики: Лазикс, Фуросемид, Гипотиазид.
Эти препараты увеличивают образование и выведение мочи, что снижает объем циркулирующей крови и уменьшает отеки, облегчая работу сердца. Дозировка составляет от 1 до 4 мг/кг в сутки.
Сердечные гликозиды: Изоланид, Целанид.
Эти препараты улучшают сердечную деятельность, способствуя более интенсивным сокращениям и снижая нагрузку на сердечную мышцу. На первом этапе назначают 0,02—0,04 мг/кг в сутки для насыщения организма, затем с четвертого дня дозу уменьшают в 5-6 раз.
Обычно проводят два курса медикаментозного лечения. Если они неэффективны и проток не закрывается, может быть рекомендована операция.
Хирургическое лечение ОАП
Операция — самый эффективный способ лечения открытого артериального протока у детей и взрослых.
Показания для операции
- Неэффективность медикаментозного лечения.
- Обратный ток крови из аорты в легочную артерию.
- Признаки застоя крови и повышенного давления в легочных сосудах.
- Частые бронхиты и пневмонии, плохо поддающиеся терапии.
- Сердечная недостаточность.
Оптимальный возраст для операции — 2-5 лет.
Противопоказания для операции
- Обратный ток крови из легочной артерии в аорту, указывающий на необратимые изменения в легких.
- Тяжелые заболевания печени и почек.
Преимущества операции
- Полное устранение причины нарушения кровообращения.
- Улучшение дыхания сразу после вмешательства и восстановление функции легких.
- Низкий уровень смертности и осложнений — от 0,3% до 3%.
Недостаток операции
В 0,1% случаев аортальный проток может вновь открыться через несколько лет, что требует повторной операции с рисками образования спаек.
Типы операций
- Эндоваскулярное закрытие артериального протока — малотравматичная процедура без разреза грудной клетки. Хирург вводит окклюдер через крупный сосуд, блокируя кровоток.
- Открытая операция. Хирург делает небольшой разрез в грудной клетке и закрывает дефект, прекращая ток крови. Со временем проток зарастает соединительной тканью.
- Ушивание артериального протока.
- Перевязывание протока толстой шелковой нитью.
- Пережатие протока клипсой.
Лечение открытого артериального протока
Наиболее действенный метод — операция, перекрывающая ток крови из аорты в легочную артерию.
Оптимальный возраст для операции
Для дефекта среднего размера (4-9 мм) — 3-5 лет. При широком протоке (более 9 мм) или протоке более 1,5 мм у недоношенного ребенка операцию проводят в течение нескольких дней после рождения. Если проток проявился после полового созревания, операцию можно выполнить в любом возрасте.
Открытая операция по закрытию ОАП
Кардиохирург выполняет разрез между ребрами и закрывает проток.
Показания для операции
- Размер протока у доношенных детей превышает 9 мм, у недоношенных — 1,5 мм.
- Обратный ток крови из аорты в легочную артерию.
- Зависимость новорожденного от аппарата ИВЛ.
- Затяжные пневмонии, плохо поддающиеся лечению.
- Проток остается открытым после двух курсов нестероидных противовоспалительных препаратов.
- Признаки нарушения работы легких и сердца из-за увеличенного объема крови в легочных сосудах.
Противопоказания
- Выраженная сердечная недостаточность.
- Высокая легочная гипертензия.
- Тяжелые сопутствующие заболевания.
Преимущества операции
- Высокий уровень успеха благодаря опыту врачей.
- Возможность устранения дефекта любого размера.
- Операция возможна при любой ширине сосудов, что важно для недоношенных детей.
Недостатки операции
- В 1% случаев артериальный проток может вновь открыться.
- Операция является физической травмой, восстановление займет 2-6 недель.
- Возможны осложнения, связанные с кровотечением или воспалением раны.
Этапы открытой операции
- Подготовка:
- Анализы крови и мочи, рентген грудной клетки, УЗИ сердца.
- Консультация с хирургом и анестезиологом.
- Накануне операции рекомендуется снотворное.
- Введение препаратов для общего наркоза.
- Хирург делает разрез между ребрами, получая доступ к сердцу и аорте.
- Устранение дефекта:
- Перевязка толстой шелковой ниткой.
- Пережатие протока клипсой.
- Перерезка и ушивание артериального протока.
- Наложение шва и повязки.
Операция по закрытию артериального протока выполняется одинаково как у детей, так и у взрослых.
Эндоваскулярное закрытие артериального протока
Большинство операций выполняются через крупные сосуды в верхней части бедра.
- При диаметре протока меньше 3,5 мм используется спираль «Gianturco».
- При диаметре больше — окклюдер «Amplatzer».
Показания для операции
- Открытый артериальный проток любого размера.
- Обратный ток крови из аорты в легочную артерию.
- Неэффективность медикаментозного лечения.
Противопоказания
- Обратный ток крови из легочной артерии в аорту.
- Необратимые изменения в легких и сердце.
- Сужение сосудов для катетера.
- Сепсис и миокардит.
Преимущества
- Не требует разреза грудной клетки.
- Быстрое восстановление — 10-14 дней.
- Минимальный риск осложнений.
Недостатки
- Не проводится при воспалительных процессах или тромбах в сердце.
- Неэффективно при атипичном расположении протока.
- Не улучшит состояние при высокой легочной гипертензии.
- Диаметр бедренной артерии должен превышать 2 мм.
Этапы операции
- За несколько дней до процедуры — УЗИ сердца, кардиограмма и анализы.
- Консультация с кардиохирургом и анестезиологом.
- Взрослых оперируют под местным наркозом, детям — под общим.
- Процедура проводится в рентгенологическом кабинете.
- Хирург дезинфицирует кожу, делает разрез на артерии и вводит катетер.
- Установка устройства, блокирующего просвет.
- Проверка успешности операции с помощью контрастного вещества.
- Извлечение катетера, наложение шва и перевод пациента в палату.
- В первые сутки нельзя садиться и сгибать ноги, восстановление займет 3-5 дней.
Реабилитация после открытой операции при ОАП
После операции вас переведут в реанимацию, где могут подключить устройства для контроля пульса, давления и сердечного ритма, а также для поддержки функций организма. Для дыхания в рот вставят трубку, из-за чего говорить не получится.
Анестетики минимизируют риск проблем при пробуждении. Вам назначат обезболивающие для предотвращения болей в груди и воспаления раны.
В первый день соблюдайте строгий постельный режим. На следующий день вас переведут в палату интенсивной терапии и разрешат передвигаться по комнате.
Пока шов не заживет, необходимо ежедневно посещать перевязочную. На следующий день после операции удалят дренаж, и вам порекомендуют носить специальный корсет для предотвращения расхождения шва.
В первые 3-4 дня может наблюдаться небольшое повышение температуры – это нормальная реакция организма. Лучше сообщить об этом врачу.
Каждый час выполняйте дыхательную гимнастику с толчкообразным выдохом и занимайтесь лечебной физкультурой: разминайте кисти рук, сгибайте ноги в коленях, не отрывая стопы от кровати, и отводите руки в плечевых суставах, не поднимаясь с постели.
В больнице вам предстоит провести 5-7 дней. Как только врач убедится в стабильном улучшении, вас выпишут домой. В первое время желательно, чтобы рядом был кто-то, кто сможет помочь по хозяйству.
Перед выпиской вам объяснят, как обрабатывать швы. Их следует смазывать один раз в сутки зеленкой или настойкой календулы. В дальнейшем врач порекомендует мазь для предотвращения рубцов, например, Контрактубекс.
Принимать душ можно будет только после полного заживления раны. Шов достаточно промыть теплой мыльной водой и аккуратно высушить мягким полотенцем.
Физические нагрузки увеличивайте постепенно. Начинайте с коротких прогулок на 100-200 метров, каждый день немного увеличивая дистанцию. Через 2-3 недели вы почти полностью восстановитесь.
Питание после операции
В первые два дня после операции рекомендуется употреблять только жидкую пищу: бульоны, кисели, соки с мякотью, йогурты и супы-пюре. На третий день можно вводить твердую пищу, избегая жирных, копченых и жареных блюд. В течение недели постепенно расширяйте рацион, возвращаясь к привычным продуктам.
В первые две недели важно предотвратить запоры. Увеличьте потребление овощей, фруктов, кисломолочных продуктов и сухофруктов.
Для быстрого восстановления организму нужен белок, который можно получить из мяса, рыбы и морепродуктов, а также витамины из свежих фруктов. Если обеспечить необходимые вещества с помощью пищи не удается, врач может рекомендовать витаминные комплексы.
Чтобы поддерживать здоровье сердца и сосудов, избегайте маргарина, животных жиров, кондитерских изделий и сдобы, а также не переедайте.
Если операция проводилась ребенку, родителям следует помнить несколько рекомендаций:
- Не поднимайте малыша под мышки и не тяните его за руки.
- В течение первых двух недель избегайте физических нагрузок и старайтесь, чтобы ребенок меньше плакал.
- Если ребенок маленький, чаще носите его на руках.
- Если малыш много времени проводит в кроватке, переворачивайте его с боку на бок примерно раз в час.
- Научите ребенка пускать мыльные пузыри или надувать пляжный мяч для улучшения работы легких.
- Несколько раз в день проводите дыхательные упражнения: выдох через губы, сложенные трубочкой, или через соломинку в воду.
- В первые полгода избегайте ситуаций, которые могут привести к травмам грудной клетки.
- После выписки делайте поглаживающий массаж на здоровых участках тела для улучшения кровообращения.
Полноценный массаж можно начинать через 3-4 месяца после операции.
Восстановление после операции по поводу открытого артериального протока проходит легче и быстрее, чем после других операций на сердце. Уже через полгода ваш ребенок не будет отличаться от сверстников, и вы сможете забыть о времени, проведенном в больнице.
Вопрос-ответ
Что значит открытый артериальный проток?
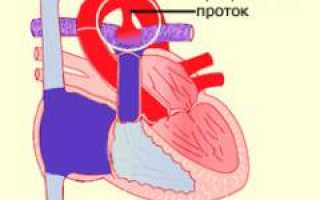
Открытый артериальный проток (ОАП) – сохранение фетальной связи (артериальный проток) между аортой и легочной артерией после рождения. При отсутствии других структурных аномалий сердца или повышенного легочного сосудистого сопротивления сброс при ОАП будет слева направо (от аорты к легочной артерии).
Чем опасен открытый артериальный проток у ребенка?
Длительно существующий открытый артериальный проток большого диаметра (более 5 мм) — причина развития одного из самых грозных осложнений — легочной гипертензии.
Можно ли жить с открытым артериальным протоком?
Открытый артериальный проток может привести к ряду осложнений, которые зависят от размера протока, объема шунтирования крови и длительности заболевания. Сердечная недостаточность. Из-за дополнительного объема крови, проходящего через левое предсердие и левый желудочек, сердце может перегружаться.
Советы
СОВЕТ №1
Обратитесь к врачу при первых признаках: Если вы заметили у своего ребенка симптомы, такие как учащенное дыхание, усталость или проблемы с питанием, не откладывайте визит к врачу. Раннее выявление открытого артериального протока может значительно улучшить прогноз.
СОВЕТ №2
Следите за регулярными обследованиями: Если у вашего ребенка диагностирован открытый артериальный проток, важно регулярно проходить медицинские осмотры. Это поможет контролировать состояние и при необходимости корректировать лечение.
СОВЕТ №3
Изучите варианты лечения: Ознакомьтесь с различными методами лечения открытого артериального протока, включая медикаментозную терапию и хирургическое вмешательство. Обсудите с врачом, какой вариант будет наиболее подходящим для вашего ребенка.
СОВЕТ №4
Поддерживайте эмоциональное здоровье: Забота о ребенке с открытым артериальным протоком может быть стрессовой. Не забывайте уделять внимание эмоциональному состоянию как ребенка, так и родителей. Рассмотрите возможность поддержки со стороны психолога или групп поддержки.