Интересные факты о шизофрении
Первые упоминания о симптомах, схожих с шизофренией, относятся к XVII веку до нашей эры и содержатся в египетском папирусе «Книга Сердец». Позже Авиценна описал это расстройство как «тяжелое безумие».
Систематизацию симптомов шизофрении начали Эмиль Крепелин и Эйген Блейер, который ввел термин «шизофрения».
Шизофрения не связана со снижением интеллектуальных способностей. Некоторые исследователи отмечают связь между высоким интеллектом и развитием этого заболевания. Многие выдающиеся личности, такие как ученые, писатели и музыканты, страдали от шизофрении. Ярким примером является Джон Нэш, ставший известным благодаря фильму «Игры разума». Несмотря на диагноз, он написал диссертацию по некооперативным играм и получил Нобелевскую премию.
Шизофрению пережили также писатель Николай Гоголь, художник Врубель и композитор Шуман. Тем не менее, большинство людей имеют негативное отношение к этому заболеванию и боятся людей с диагнозом шизофрения, считая, что они не должны находиться в обществе. Это предвзятое мнение формируется благодаря образам в кино и детективной литературе, где «злодей» часто страдает психическим расстройством. Однако статистика показывает, что лишь 5-10% преступлений совершаются душевнобольными, в то время как большинство правонарушений совершают здоровые люди.
По сравнению с другими расстройствами, процент насилия среди больных шизофренией ниже, чем среди людей, злоупотребляющих алкоголем или наркотиками.
Это свидетельствует о том, что шизофрения не ассоциируется с насилием и агрессией. Обычно правонарушения совершают пациенты с низким IQ или страдающие алкоголизмом. Основная черта шизофреников — склонность к уединению и отстраненности от общества. Люди с шизофренией в 10-20 раз чаще становятся жертвами преступлений, чем их исполнителями.
Шизофрения — это сложное психическое расстройство, причины которого до конца не изучены. Врачи отмечают, что генетическая предрасположенность, нейрохимические изменения и экологические факторы могут играть важную роль в его развитии. Симптомы шизофрении варьируются от галлюцинаций и бреда до нарушений мышления и эмоциональной плоскости. Важно, что ранняя диагностика и комплексное лечение, включающее медикаментозную терапию и психотерапию, могут значительно улучшить качество жизни пациентов. Профилактика включает в себя регулярные медицинские осмотры и поддержку со стороны семьи и общества. Врачи подчеркивают, что понимание и принятие шизофрении как хронического заболевания способствует снижению стигмы и улучшению доступа к необходимой помощи.

Причины шизофрении
Изучение причин шизофрении активно ведется учеными из разных дисциплин. Однако единого мнения о ее этиологии нет.
Существует множество теорий, объясняющих возникновение шизофрении, но они часто противоречат друг другу и не всегда однозначны. Это разнообразие связано с различными методами исследования, такими как биологический, психоаналитический и когнитивный подходы.
К основным теориям, объясняющим происхождение шизофрении, относятся:
- теории, связанные с нейротрансмиттерами;
- дизонтогенетическая теория;
- психоаналитическая концепция;
- теория наследственной и конституциональной предрасположенности;
- теория аутоинтоксикации и аутоиммунизации;
- когнитивная теория.
| Признак/Симптом | Возможные Причины | Методы Лечения и Профилактики |
|---|---|---|
| Позитивные симптомы: Бредовые идеи (паранойя, грандиозность), галлюцинации (слуховые, зрительные, тактильные), дезорганизованная речь (нелогичность, бессвязность), дезорганизованное поведение (нецелесообразные действия, неряшливость) | Генетическая предрасположенность, дисбаланс нейротрансмиттеров (дофамина, глутамата), воздействие вирусов во время беременности, травмы головы, стресс, наркотики | Антипсихотические препараты (нейролептики), психотерапия (когнитивно-поведенческая терапия, семейная терапия), социальная реабилитация, соблюдение режима дня, здоровый образ жизни, избегание стресса, своевременное обращение к специалисту |
| Негативные симптомы: Апатия, снижение мотивации, эмоциональная тупость (аффективное уплощение), бедность речи (логорея), социальная изоляция | Генетическая предрасположенность, повреждение мозга, нарушение работы нейротрансмиттеров | Антипсихотические препараты (в некоторых случаях), психотерапия (когнитивно-поведенческая терапия, социальные навыки тренинг), социальная реабилитация, поддержка со стороны семьи и друзей |
| Когнитивные симптомы: Нарушение памяти, внимания, исполнительных функций (планирование, организация) | Генетическая предрасположенность, повреждение мозга, нарушение работы нейротрансмиттеров | Когнитивная реабилитация, психостимуляторы (в некоторых случаях), тренировка когнитивных функций |
| Аффективные симптомы: Депрессия, тревога, раздражительность | Генетическая предрасположенность, дисбаланс нейротрансмиттеров, стресс | Антидепрессанты, анксиолитики, психотерапия |
| Психомоторные симптомы: Кататония (застывание, возбуждение), неловкость движений | Генетическая предрасположенность, дисбаланс нейротрансмиттеров | Антипсихотические препараты, психотерапия |
Нейротрансмиттерные теории
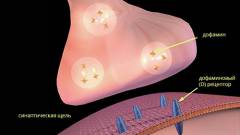
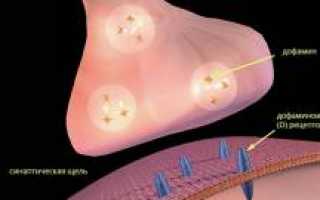
Эти теории исследуют механизмы действия нейролептиков, основных средств терапии шизофрении. Выделяют две ключевые теории: дофаминовую и серотониновую, основанные на нарушениях обмена катехоламинов в мозге. Основными катехоламинами являются дофамин и серотонин, уровень которых влияет на когнитивные функции, мотивацию и эмоциональное состояние.
Дофаминовая гипотеза
Дофаминовая теория сформулирована в 60-х годах XX века. Она предполагает, что повышенный уровень дофамина вызывает основные симптомы шизофрении. При этом наблюдается повышенная активность дофаминовой системы и гиперчувствительность дофаминовых рецепторов. Избыточный дофамин, действуя как стимулятор, приводит к гиперстимуляции нейронов, которые становятся чрезмерно активными и отправляют множество импульсов. Исследования показывают, что у пациентов с шизофренией фиксируется повышенный уровень дофамина.
На основе этой теории разрабатываются препараты, блокирующие дофаминовые рецепторы, что снижает уровень дофамина.
Серотониновая гипотеза
Согласно этой гипотезе, при шизофрении наблюдается недостаток серотониновой нейротрансмиссии. Повышенная активность серотониновых рецепторов (5-HT) может истощать серотониновую систему мозга. Эта гипотеза легла в основу разработки новых нейролептиков, воздействующих на дофаминовую и серотониновую передачу.
Норадренергическая гипотеза
Эта теория утверждает, что в возникновении симптомов шизофрении участвует норадренергическая система, включающая адреналин, норадреналин и дофамин. Исследователи считают, что симптомы шизофрении возникают из-за дегенерации нейронов норадренергической системы. Это подтверждается действием клозапина, который значительно активирует адренергическую систему.
Существуют также глутаматергическая, гамкергическая и нейропептидная гипотезы, предполагающие, что дисфункция различных систем может быть причиной шизофрении. Важно отметить, что препараты для лечения шизофрении воздействуют не только на одну систему, а на несколько одновременно.
Шизофрения — это сложное психическое расстройство, о котором существует множество мифов и заблуждений. Люди часто воспринимают его как проявление «двойной личности», хотя на самом деле это заболевание связано с нарушением восприятия реальности. Причины шизофрении могут быть разнообразными: генетическая предрасположенность, химические изменения в мозге, а также влияние окружающей среды. Симптомы варьируются от галлюцинаций и бреда до социальной изоляции и эмоциональной плоскости. Признаки могут проявляться в разной степени, и их важно распознавать на ранних стадиях. Лечение включает медикаментозную терапию и психотерапию, что помогает пациентам адаптироваться к жизни. Профилактика заключается в раннем выявлении симптомов и поддержке людей с предрасположенностью к заболеванию. Общество должно проявлять понимание и поддержку, чтобы снизить стигматизацию и помочь людям с шизофренией вести полноценную жизнь.

Дизонтогенетическая теория
Дизонтогенетическая теория, или теория нарушений развития мозга, получила признание за последние двадцать лет. Она основана на исследованиях, подтверждающих структурные аномалии в мозге у людей с шизофренией.
Суть гипотезы в том, что эти изменения не являются грубыми и не прогрессируют. Данные компьютерной томографии показывают отклонения на клеточном и субклеточном уровнях. Эти «несовершенства» сами по себе не являются заболеванием, а рассматриваются как «предпосылка» для развития шизофрении. Структурные аномалии выступают в роли факторов риска. Под воздействием стресса и других факторов может происходить декомпенсация, что приводит к болезни.
Согласно теории, повреждения могут быть вызваны токсическими, вирусными, бактериальными и другими воздействиями, а также генетическими аномалиями. Эти отклонения наблюдаются уже в период внутриутробного развития, начиная с 5-8 месяца беременности, когда формируются мозговые структуры.
Теория связана с концепцией наследственной предрасположенности, учитывающей группу риска для развития шизофрении.
Психоаналитическая теория
Основателем теории шизофрении считается Фрейд, который предположил, что расстройство возникает из попыток восстановить Эго. Он связывал неблагоприятные детские условия, такие как отсутствие родительского внимания, с регрессией на стадию нарциссизма. Симптомы шизофрении, включая бред преследования и нарушения мышления, Фрейд интерпретировал как проявления эгоцентризма.
Современные психоаналитические концепции утверждают, что основой расстройства являются процессы расщепления личности. Наблюдается разделение между «Я» и окружающим миром, а также между различными аспектами «Я». Внутренний мир пациента начинает доминировать, подавляя восприятие внешней реальности. Реальный мир для такого человека становится лишь отражением его внутренних переживаний.
Некоторые психоаналитики рассматривают шизофрению как конечную стадию шизоидного реагирования. Шизоидный тип личности, наряду с другими, характеризуется высокой чувствительностью и восприятием внешнего мира как угрозы, что приводит к отчуждению от общества из-за недостатка понимания.

Теория наследственной и конституциональной предрасположенности
Эта теория является одной из самых известных в психиатрии за последние сто лет. Ранее шизофрения считалась исключительно наследственным заболеванием. Вероятность ее возникновения зависит от степени родства с больным. Исследования показывают, что риск развития шизофрении у детей с одним больным родителем составляет 12%, а если оба родителя страдают этой патологией — 20-40%.
Среди однояйцевых близнецов уровень конкордантности (сходства признаков) заболевания достигает 85%, тогда как среди двуяйцевых близнецов этот показатель составляет 15-20%. Теория наследственности подтверждается множеством генетических исследований, однако конкретный ген, ответственный за шизофрению, до сих пор не найден. Ученые выявили лишь определенные комбинации генов, чаще встречающиеся у людей с этим заболеванием.
Что касается конституциональной предрасположенности, учитываются различные факторы. Понятие «конституция» включает реакцию организма в целом (например, на стресс), личностные характеристики и физические особенности. Теория выделяет термины, такие как шизоидный темперамент, шизоидный тип личности и шизоидная аномалия характера. Шизоидные черты, такие как замкнутость, изоляция от окружающего мира и подозрительность, повышают риск развития шизофрении.
Теория аутоинтоксикации и аутоиммунизации
Эта концепция получила признание. Авторы теории утверждают, что развитие шизофрении связано с интоксикацией организма неразложившимися продуктами белкового обмена, такими как аммиак, нитролы и фенолкрезолы. Эти вещества подавляют окислительно-восстановительные процессы в нервной ткани, вызывая метаболические нарушения, которые приводят к нейродинамическим расстройствам при шизофрении.
Сторонники теории аутоинтоксикации считают, что патогенез шизофрении связан с периодическими эпизодами кислородного голодания в мозговых тканях, что снижает активность мозговых процессов и вызывает патологическую инертность.
Когнитивная теория
Когнитивная теория связана с биологической гипотезой шизофрении, утверждая, что у пациентов возникают необычные ощущения из-за различных биологических факторов. Когнитивная теория предполагает, что шизофрения развивается, когда человек пытается осознать свои ощущения. Например, услышав голоса, он делится этим с близкими, которые отрицают их существование. Это приводит к убеждению, что окружающие скрывают правду, что может развить бред преследования и другие ложные убеждения. В итоге пациент начинает игнорировать обратную связь с окружающим миром.
Исследования подтверждают, что у людей с шизофренией наблюдаются проблемы с восприятием и сенсорными ощущениями.
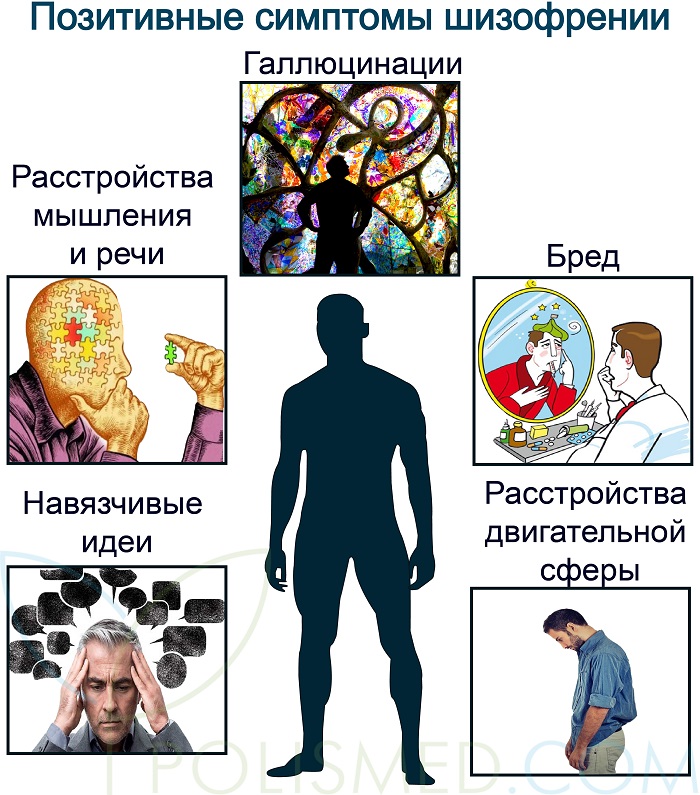
Симптомы шизофрении делятся на позитивные и негативные. Позитивные симптомы добавляют к клинической картине, включая галлюцинации и бред. Негативные симптомы представляют собой отсутствие функций, таких как эмоциональное оскудение и апатия.
Позитивные симптомы шизофрении
Эти симптомы чаще всего проявляются на начальных стадиях и связаны с гиперстимуляцией дофаминовых рецепторов.
К позитивным симптомам шизофрении относятся:
- галлюцинации;
- бред;
- навязчивые идеи;
- расстройства мышления и речи;
- двигательные расстройства.
Галлюцинации
Галлюцинации — это нарушения восприятия, когда появляются ощущения, которых нет. Они могут быть зрительными, слуховыми или тактильными. Для шизофрении характерны слуховые галлюцинации, которые могут звучать в голове или исходить из окружающих объектов. Часто пациенты слышат голоса, что усиливает их религиозные убеждения.
Типы слуховых галлюцинаций:
- Комментирующие – комментируют действия или недостатки человека.
- Угрожающие – угрожают причинить вред.
- Императивные – приказывают совершить действия, иногда приводящие к самоубийству.
- Антагонистические – возникают два голоса, один добрый, другой злой, что вызывает внутренние конфликты.
Пациенты воспринимают слуховые галлюцинации как вмешательство в свою жизнь и часто пытаются с ними бороться. На фоне галлюцинаций могут возникать бредовые идеи.
Сенсорные галлюцинации могут проявляться в виде странных телесных ощущений, например, движения змей в животе. Зрительные галлюцинации встречаются редко и не характерны для шизофрении.
Бред
Бред — это ложные убеждения, возникающие в результате болезненного процесса и не поддающиеся опровержению. В отличие от настойчивых убеждений здоровых людей, бред не основывается на личном опыте.
Виды бреда при шизофрении:
- Бред преследования. Убеждение, что за человеком следят везде.
- Бред воздействия. Убеждение, что на него воздействуют с помощью техники или колдовства.
- Бред ревности. Патологическая ревность, когда супруги скрывают подозрения.
- Бред самообвинения. Убеждение, что он приносит несчастья близким.
- Дисморфофобический бред. Убеждение в наличии физического недостатка.
- Бред величия. Убеждение в своей исключительности.
- Ипохондрический бред. Убеждение в наличии смертельной болезни.
Навязчивые идеи
Эти идеи возникают против воли пациента, например, размышления о возможных событиях или навязчивый счет. Больные шизофренией часто размышляют о глобальных проблемах, вызывая сильные переживания.
Расстройства мышления и речи
Расстройства мышления выражены среди позитивных симптомов. Они могут проявляться в резонерстве, когда пациент долго и бесполезно рассуждает, не заботясь о понимании собеседника. Речь становится насыщенной неологизмами и чрезмерно детализированной, проявляя амбивалентность и непоследовательность.
В запущенных случаях наблюдается шизофазия, когда речь теряет смысл. Также характерен внезапный поток мыслей, когда пациенты говорят много и бессвязно.
Расстройства двигательной сферы
Двигательные расстройства могут проявляться в возбуждении или ступоре. Возбуждение указывает на обострение болезни и может быть вызвано галлюцинациями. Движения хаотичны и не отражают потребностей пациента. Иногда наблюдается агрессия.
Ступор — это состояние неподвижности и заторможенности. Больные могут неделями оставаться в лежачем положении. Ступор может проявляться в виде восковой гибкости или оцепенения, при котором наблюдается мутизм.
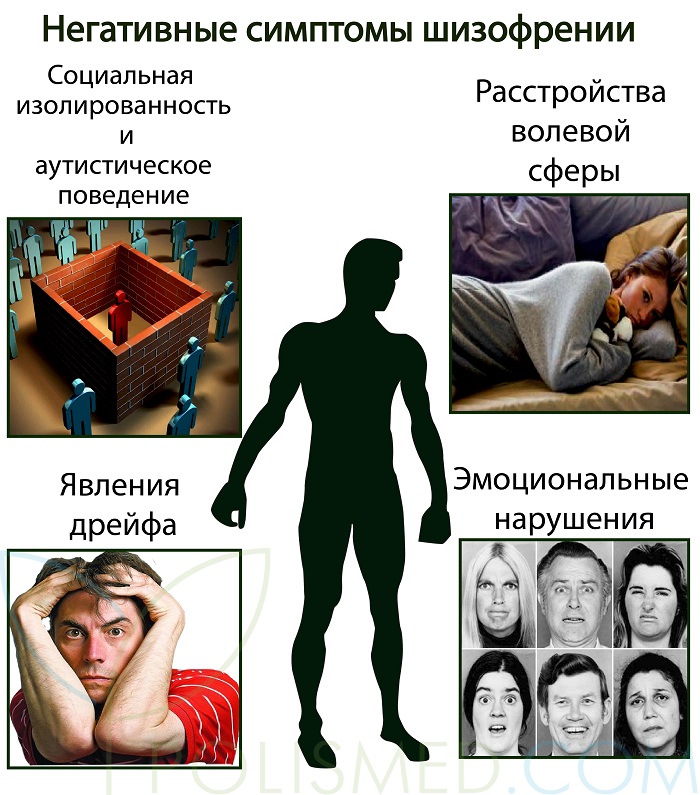
Негативные симптомы шизофрении определяют ее сущность и называются дефицитарными, так как указывают на недостаток психических функций.
Негативные симптомы шизофрении:
- эмоциональные нарушения;
- социальная изолированность;
- расстройства волевой сферы;
- явления дрейфа.
Эмоциональные нарушения
Эти нарушения проявляются в утрате чувств привязанности и эмоциональном обеднении. Для шизофрении характерен синдром гипотимии — снижение настроения. Больные постоянно подавлены и не способны испытывать радость. В крайних случаях наблюдается «эмоциональная тупость».
При некоторых формах шизофрении может наблюдаться гипертимия — стойкое повышение настроения.
Социальная изолированность и аутистическое поведение
Эти симптомы могут проявляться задолго до дебюта заболевания. Больной становится замкнутым и отчужденным. Если шизофрения начинается в подростковом возрасте, дети могут перестать посещать занятия, предпочитая уединение.
Аутистическое поведение проявляется в отсутствии контакта с окружающим миром и повторении одних и тех же действий. Интересы больных также снижаются.
Расстройства волевой сферы
Расстройства волевой сферы могут проявляться в гипербулии и гипобулии. Гипербулия характеризуется повышением воли, гипобулия — подавлением влечений. Больные игнорируют прием пищи и правила гигиены, могут носить одну и ту же одежду. Гипобулия может переходить в абулию, что проявляется резким снижением воли.
Явления дрейфа
Явления дрейфа заключаются в нарастающей пассивности и невозможности принимать решения. Пациенты сравнивают свою жизнь с лодкой, плывущей в неизвестном направлении. Они могут злоупотреблять алкоголем или наркотиками.
Изменения внешнего облика пациента могут быть неряшливыми или вычурными.
В развитии шизофрении выделяют четыре основных этапа, каждый из которых имеет свои симптомы.
Этапы шизофрении:
- преморбидный период;
- продромальный период;
- период первого психотического эпизода;
- ремиссия.
Преморбидный период
Характеризуется изменением черт личности, появлением подозрительности и эмоциональной неадекватности.
Продромальный период
На этом этапе нарушается контакт с внешним миром, возникают проблемы на работе и в быту, наблюдаются когнитивные расстройства.
Период первого психотического эпизода
Характеризуется появлением позитивных симптомов — галлюцинаций, бреда, навязчивых идей.
Ремиссия
На этом этапе наблюдается ослабление или исчезновение симптомов. Ремиссия может быть длительной или кратковременной.
Понятие дефекта
Дефект в шизофрении обозначает стойкие изменения в психике, личности и поведении пациента. Он характеризуется снижением потребностей, апатией и глубокими нарушениями мышления. Позитивные симптомы не относятся к дефекту. Непродуктивность и социальная изоляция являются основными характеристиками дефекта, который рассматривается как конечное состояние при шизофрении. Основная цель лечения — предотвратить преждевременное развитие дефекта.
Существует множество классификаций шизофрении, основанных на доминирующем симптоме и характере течения болезни.
Формы шизофрении
| Вид шизофрении и код по МКБ-10 | Особенности проявления | Тяжесть течения и прогноз |
| Параноидная (F 20.0) | Преобладание параноидного бреда, включая бред преследования и величия. Часто наблюдаются несколько бредовых идей. | Тяжесть зависит от пола, типа дебюта и семейного анамнеза. |
| Гебефреническая (F 20.1) | Преобладание аффективных расстройств. Наблюдается нелепое поведение, бред и галлюцинации отходят на второй план. | Прогноз обычно неблагоприятный. |
| Кататоническая (F 20.2) | Чередование возбуждения и ступора. | Прогноз относительно благоприятный. |
| Недифференцированная (F 20.3) | Основные симптомы шизофрении, которые не соответствуют ни одной из форм. | Преобладание позитивных симптомов считается благоприятным фактором. |
| Депрессия при шизофрении (F 20.4) | Депрессивные симптомы становятся доминирующими. | Состояние осложняется повышенным риском суицида. |
| Остаточная (F 20.5) | Преобладание негативных симптомов. | Неблагоприятный исход. |
| Простая (F 20.6) | Снижение всех видов деятельности без предшествующих позитивных симптомов. | Тяжелое течение и неблагоприятный прогноз. |
Также существуют формы, классифицируемые по течению заболевания.
Виды течения шизофрении
| Вид шизофрении | Особенности течения |
| Непрерывно текущая | Хроническое течение без ремиссий. |
| Приступообразно-прогредиентная | Характеризуется острыми психозами, каждое из которых заканчивается более глубоким дефектом. |
| Рекуррентная | Периодические приступы обострения с стойкими ремиссиями. |
| Вялотекущая | Постепенное развитие конечного состояния. |
Выделяют особые формы шизофрении, такие как фебрильная шизофрения и шизофрения в форме затяжного пубертатного приступа.
Фебрильная шизофрения
Основным проявлением является повышение температуры. Шизофрения сопровождается приступами кататонического возбуждения, температура может достигать 38 градусов. При кататоническом ступоре температура может подниматься до 39 градусов. Эта температура не поддается жаропонижающим средствам.
Шизофрения в виде затяжного пубертатного приступа
Это одноприступная шизофрения, развивающаяся с характерными для подросткового возраста синдромами. Течение обычно относительно благоприятное. Дебют происходит в юношеском возрасте, часто с проявлениями гебоидного синдрома.
Детская шизофрения составляет около 20% всех психозов шизофренического спектра. Обычно это непрерывно текущая форма. Наиболее злокачественной является шизофрения раннего детского возраста, симптомы которой становятся очевидными к 3-5 годам.
Поскольку причины шизофрении многообразны и не изучены, не существует специфических тестов для диагностики. Диагноз ставится на основе истории болезни, жалоб и информации от родственников.
При постановке диагноза врач учитывает стандартизированные диагностические критерии, представленные МКБ-10 и DSM-V.
Согласно классификации, приступ шизофрении должен длиться не менее полугода. Симптомы должны проявляться постоянно в быту и на работе. Диагноз не ставится на фоне тяжелых поражений мозга или депрессии.
МКБ выделяет две группы критериев — первого и второго ранга.
Критерии первого ранга при шизофрении:
- звучание мыслей;
- бред воздействия или другие бредовые восприятия;
- слуховые галлюцинации комментирующего характера;
- нелепые бредовые идеи.
По МКБ должен присутствовать хотя бы один из этих симптомов, который должен быть четко выражен и длиться не менее месяца.
Критерии второго ранга при шизофрении:
- постоянные, но неярко выраженные галлюцинации;
- прерывание мыслей;
- явления кататонии;
- негативные симптомы;
- поведенческие расстройства.
Для постановки диагноза должно быть как минимум два из этих симптомов, и они также должны длиться не менее месяца. В диагностике шизофрении важно клиническое наблюдение за пациентом.
Согласно классификации, симптомы должны длиться не менее 6 месяцев, при этом должны наблюдаться изменения в поведении. Должны быть исключены неврологические патологии и умственная отсталость.
Диагностические критерии шизофрении по DSM-V:
Характерные явления – должны наблюдаться не менее месяца, и для постановки диагноза необходимо 2 и более симптома.
- бред;
- галлюцинации;
- нарушенное мышление или речь;
- явления кататонии;
- негативная симптоматика.
Социальная дезадаптация – наблюдаются изменения во всех сферах жизнедеятельности пациента.
Устойчивость симптоматики – симптомы болезни должны быть устойчивыми и длиться на протяжении полугода.
Исключены тяжелые соматические и неврологические болезни. Также исключен прием психоактивных веществ и глубокие аффективные расстройства.
Диагностика различных форм шизофрении
| Форма шизофрении | Критерии диагностики |
| Параноидная | Обязательно наличие бреда: преследования, величия, воздействия. Присутствие голосов. |
| Гебефреническая | Двигательно-волевые расстройства: дурашливость, эмоциональная неадекватность. Следующая триада симптомов: бездействие мыслей, эйфория, гримасничанье. |
| Кататоническая | Явления кататонии: ступор, возбуждение, негативизм. |
| Недифференцированная | Включает признаки параноидной, гебефренической и кататонической шизофрении. |
| Резидуальная | Негативные симптомы в эмоциональной сфере; наличие в прошлом хотя бы одного психотического эпизода. |
| Простая | Начало заболевания в 15 – 20 лет; снижение эмоционально-волевых качеств. |
Данный список симптомов относится к развернутым клиническим формам шизофрении. На начальных этапах симптомы могут быть стертыми. Поэтому часто при первичной госпитализации врачи ставят диагноз шизофрении под вопросом.
Иногда для более глубокого понимания состояния пациента применяются диагностические тесты. Они позволяют выявить мышление и эмоциональные расстройства.
Тесты и шкалы, применяемые в диагностике шизофрении
| Тест | Направление | Задача пациента |
| Тест Люшера | Исследует эмоциональное состояние. | Пациент выбирает карточки с цветами в порядке предпочтения. |
| Тест MMPI | Многопрофильное исследование личности. | Тест состоит из 500 вопросов, на которые пациент отвечает «да» или «нет». |
| Методика незаконченных предложений | Исследуется отношение пациента к себе и окружающим. | Пациенту предлагается закончить предложения. |
| Тест Лири | Исследование своего «Я». | Пациент выбирает суждения, которые относятся к нему. |
| Тест ТАТ | Исследует внутренний мир пациента. | Пациент составляет рассказ по фотографиям. |
| Шкала Карпентера | Оценивает психический статус. | Признаки, исключающие шизофрению, помечены знаком « — », те, включающие — знаком « + ». |
| Шкала PANSS | Оценивает позитивные и негативные симптомы. | Врач задает вопросы о состоянии и переживаниях. |
Тест Люшера позволяет получить сведения об особенностях личности через оценку цветовых предпочтений. Он применяется в психологии и психотерапии для выявления черт личности.
Тест проводится при дневном свете. Психодиагност объясняет принцип теста, пациент выбирает цвета, основываясь на своих предпочтениях. Результаты помогают составить более полную картину эмоционального состояния пациента.
Тест Люшера является вспомогательным методом диагностики аффективных расстройств. Он также может помочь определить устойчивые черты личности и уровень тревоги.
Помощь больным шизофренией должна оказываться семьями, социальными работниками и лечащими врачами. Основная цель — установить стойкую ремиссию и минимизировать проявления негативных симптомов.
Для этого необходимо следить за периодами обострения и корректно их купировать. Рекомендуется госпитализация при первых симптомах обострения, что позволит избежать затяжного психоза. Полноценное стационарное лечение является залогом длительной ремиссии, однако длительное пребывание в стационаре может привести к недостатку социальной стимуляции.
Психологически-социальная терапия и поддержка
После устранения острого психотического состояния начинается этап социальной терапии и поддержки, где важную роль играют родственники. Этот этап помогает предотвратить преждевременное развитие дефекта. Он может включать различные виды психотерапии, проекты и движения.
Когнитивные тренировки направлены на обучение пациента новым навыкам переработки информации. Семейная терапия важна для социализации пациентов и формирования новых навыков.
В западных странах альтернативным подходом к лечению шизофрении является сотерия, где используются непрофессиональные работники и низкие дозы нейролептиков. Создаются специальные «дома-сотерии» для лечения пациентов.
Психологическая адаптация позволяет пациентам с шизофренией реализовать себя — окончить учебное заведение, начать работать. Разрабатываются специальные программы по профориентации и обучению таких пациентов.
Группы взаимопомощи для пациентов и их родственников способствуют дальнейшей социализации.
Медикаменты, используемые для лечения шизофрении, называются антипсихотиками или нейролептиками. Эта группа лекарств представлена широким спектром медикаментов с разнообразной химической структурой и спектром действия. Нейролептики делятся на старые и новые, в зависимости от их действия на рецепторы.
Типичные нейролептики
Типичные нейролептики связываются с D2-дофаминовыми рецепторами и блокируют их, что приводит к антипсихотическому эффекту. Представителями являются аминазин, галоперидол, тизерцин. Однако они имеют побочные эффекты, включая злокачественный нейролептический синдром.
Атипичные нейролептики
Эти препараты в меньшей степени действуют на дофаминовые рецепторы, но в большей степени на серотониновые и адреналиновые. У них мультирецепторный профиль, что приводит к меньшему количеству побочных эффектов, но менее выраженному антипсихотическому эффекту. К ним относятся клозапин, оланзапин, арипипразол и амисульприд.
Совершенно новым классом антипсихотических препаратов являются частичные агонисты, которые действуют как частичные блокаторы и активаторы дофамина.
Антипсихотические препараты, применяемые в лечении шизофрении
| Препарат | Механизм действия | Как назначается |
| Галоперидол | Блокирует дофаминовые рецепторы, устраняет бред и галлюцинации. | При купировании психотического состояния назначается внутримышечно. |
| Аминазин | Блокирует адреналиновые и дофаминовые рецепторы, оказывает седативное действие. | При сильном возбуждении назначают внутримышечно. |
| Тиоридазин | Блокирует дофаминовые и адреналиновые рецепторы. | В стационаре доза может варьироваться. |
| Левомепромазин | Блокирует дофаминовые рецепторы. | В остром периоде назначается внутримышечно. |
| Оланзапин | Влияет на серотониновые и дофаминовые рецепторы. | Принимается внутрь, начальная доза 5-10 мг. |
| Клозапин | Обладает дофаминоблокирующими свойствами. | Принимается внутрь, разовая доза – 50 мг. |
| Амисульприд | Ослабляет позитивные симптомы. | В остром периоде доза колеблется. |
| Арипипразол | Блокирует и активирует дофаминовые рецепторы. | Начальная доза составляет 10 мг в сутки. |
| Зипрасидон | Действует на дофаминовые, серотониновые и норадреналиновые рецепторы. | Принимается внутрь во время еды. |
Основная задача медикаментозного лечения — профилактика новых рецидивов и дефекта. Важно, чтобы прием медикаментов не ограничивался стенами больницы. После устранения острого психотического состояния врач подбирает оптимальную поддерживающую дозу для домашнего приема.
Как реагировать на странное поведение больных?
Важно помнить, что ощущения, которые испытывает пациент, для него реальны. Попытки убедить его в ошибочности видений не принесут пользы. Необходимо установить доброжелательные отношения с пациентом.
Профилактика шизофрении является важной задачей в психиатрической практике. Первичная профилактика включает медико-генетические консультации. Больные шизофренией и их супруги должны быть предупреждены о риске возникновения психического расстройства у детей. Вторичная и третичная профилактика заключается в ранней диагностике заболевания.
Рекомендуется избегать факторов, способствующих развитию психоза. Под воздействием определенных условий могут происходить обострения уже существующей болезни.
Факторы, способствующие обострению шизофрении:
- Отмена лекарств – частая причина декомпенсации.
- Соматическая патология – может провоцировать обострения.
- Инфекции – часто сопровождаются развитием возбуждения.
- Стресс – конфликты могут привести к психотическим состояниям.
Симптомы и признаки шизофрении
Симптомы шизофрении делятся на позитивные и негативные. Позитивная симптоматика включает галлюцинации и бред, которые добавляют новые элементы к клинической картине. Негативная симптоматика отражает утрату психических функций, включая эмоциональное обеднение, апатию и снижение волевых качеств.
Эти признаки типичны для начала шизофрении и связаны с активностью дофаминовых рецепторов и избытком дофамина.
Позитивные симптомы шизофрении:
- галлюцинации;
- бред;
- навязчивые идеи;
- нарушения мышления и речи;
- расстройства двигательной активности.
Галлюцинации
Галлюцинации — это искажения восприятия, когда человек ощущает или видит несуществующие вещи. Они могут быть зрительными, слуховыми, тактильными и другими. Наиболее распространены слуховые галлюцинации, которые могут звучать как «голоса» в голове пациента или исходить из окружающих предметов, например, из радио или телевизора. Часто пациенты слышат голос Бога, что может усиливать их религиозные убеждения.
Типы слуховых галлюцинаций:
- Комментирующие – делают замечания о недостатках человека или комментируют его действия.
- Угрожающие (наиболее распространенные) – угрожают причинить вред или убить человека.
- Императивные (или повелительные) – приказывают выполнять определенные действия, иногда приводя к самоубийствам.
- Антагонистические – возникают два голоса, один добрый, другой злой, которые спорят.
Слуховые галлюцинации воспринимаются как вмешательство в жизнь пациента, что приводит к спорам и формированию бредовых идей. Также могут возникать сенсорные галлюцинации, когда пациент ощущает необычные телесные ощущения, например, движение змей в животе. Зрительные галлюцинации встречаются редко.
Бред
Бред — это ложные убеждения, возникающие из болезненного процесса и не поддающиеся опровержению. В отличие от настойчивых убеждений здоровых людей, бред не основывается на личном опыте.
Виды бреда при шизофрении:
- Бред преследования. Больной считает, что за ним наблюдают повсюду.
- Бред воздействия. Пациент убежден, что на него воздействуют технологии, колдовство или телепатия.
- Бред ревности. Характеризуется патологической ревностью, когда супруги ищут доказательства измены.
- Бред самообвинения. Пациенты обвиняют себя в несчастьях близких.
- Дисморфофобический бред. Убеждение в наличии физического недостатка.
- Бред величия. Больные считают себя исключительными.
- Ипохондрический бред. Убеждение в наличии смертельно опасной болезни.
Навязчивые идеи
Эти идеи возникают против воли пациента, например, размышления о возможных событиях или навязчивый счет. Пациенты часто размышляют о глобальных вопросах, таких как смысл жизни или конец света, испытывая дискомфорт от этих мыслей.
Расстройства мышления и речи
Расстройства мышления — наиболее заметные позитивные симптомы шизофрении. Часто проявляются в резонерстве с длительными и бесплодными размышлениями. Пациенты не заботятся о понимании их собеседником, их интересует сам процесс рассуждения.
Речь может содержать неологизмы и сложные обороты, становясь чрезмерно детализированной. В диалоге заметна амбивалентность, непоследовательность и частые переходы между темами. В запущенных случаях наблюдается шизофазия, когда речь теряет смысл, или ментизм — неконтролируемый поток мыслей.
Расстройства двигательной сферы
Двигательные расстройства могут проявляться в возбуждении или ступоре. Возбуждение указывает на обострение заболевания и может быть связано с галлюцинациями или бредом. Движения хаотичны и могут быть агрессивными.
Ступор характеризуется неподвижностью и заторможенностью. Пациенты могут неделями оставаться в лежачем положении. Ступор может проявляться в различных формах, например, с восковой гибкостью или оцепенением. Для большинства видов ступора характерен мутизм, то есть отсутствие речи при сохранении функции речевого аппарата. Иногда пациенты не реагируют на обычную речь, но отвечают на шепот.
Негативные симптомы
Негативные симптомы шизофрении определяют ее нозологическую природу и указывают на недостаток психических функций.
К негативным симптомам шизофрении относятся:
- эмоциональные расстройства;
- социальная изоляция и аутистическое поведение;
- нарушения волевой сферы;
- проявления дрейфа.
Эмоциональные расстройства
Эти расстройства проявляются в утрате привязанности к близким и эмоциональном обеднении. Для шизофрении характерен синдром гипотимии — болезненное снижение настроения. Больные постоянно подавлены, не способны испытывать радость. Эмоциональные расстройства могут варьироваться от легкой грусти до глубокой тоски. Пациенты описывают свои ощущения как «душевная боль» или «камень на сердце». Крайняя форма эмоционального обеднения называется «эмоциональная тупость». В некоторых случаях наблюдается гипертимия, при которой настроение повышено, и пациенты могут испытывать радость.
Социальная изоляция и аутистическое поведение
Эти симптомы могут проявляться задолго до начала заболевания. Родные замечают, что пациенты становятся замкнутыми и отстраненными. При начале шизофрении в подростковом возрасте дети могут прекратить посещать занятия и кружки, предпочитая уединение. Взрослые могут забрасывать работу и обязанности.
Аутистическое поведение проявляется в отсутствии взаимодействия с окружающим миром. Пациенты погружены в свои мысли и переживания, сосредоточены на них. Они могут долго повторять одни и те же действия (повторяющийся репертуар поведения), а интересы значительно снижаются.
Нарушения волевой сферы
Нарушения волевой сферы могут проявляться в гипербулии и гипобулии. Гипербулия характеризуется повышением воли и влечений, например, аппетита и либидо, при снижении потребностей во сне и отдыхе. Это состояние может наблюдаться на ранних стадиях болезни.
Однако для шизофрении более характерна гипобулия, при которой подавляются влечения, включая физиологические. Пациенты теряют интерес к общению и занятиям, могут игнорировать прием пищи, а если и едят, то с неохотой. Они пренебрегают гигиеной (перестают мыться, бриться), носят одну и ту же одежду и выглядят неряшливо. Сексуальное влечение также снижается. Гипобулия может перерасти в абулию, проявляющуюся резким снижением воли. Абулия в сочетании с апатией формирует апатоабулический синдром, характерный для запущенных стадий шизофрении.
Проявления дрейфа
Проявления дрейфа заключаются в нарастающей пассивности, безволии и неспособности принимать решения. Пациенты сравнивают свою жизнь с лодкой, плывущей в неизвестном направлении. Они пассивно поддаются обстоятельствам и влиянию окружающих, что может привести к злоупотреблению алкоголем или наркотиками без истинного влечения. Они могут бездумно повторять действия других, даже если они незаконны.
Также наблюдаются изменения во внешнем облике и мимике, которые могут выглядеть неадекватно. Внешний вид пациентов может быть неряшливым или чрезмерно вычурным.
Этапы развития шизофрении
В развитии шизофрении выделяют четыре ключевых этапа, каждый из которых имеет свои особенности и симптомы.
Основные этапы шизофрении:
- преморбидный этап;
- продромальный этап;
- этап первого психотического эпизода;
- ремиссия.
Преморбидный этап
На этом этапе наблюдаются изменения в чертах личности: возникают подозрительность, эксцентричность и эмоциональная неадекватность. Некоторые черты усиливаются, другие искажаются. Преобладают шизоидные черты.
Продромальный этап
Здесь нарушается связь с окружающим миром: пациенты изолируются, отдаляясь от семьи и общества. У них возникают трудности в работе и повседневной жизни, а также когнитивные расстройства, проявляющиеся в рассеянности.
Этап первого психотического эпизода
Этот этап характеризуется появлением позитивных симптомов, таких как галлюцинации (слуховые или тактильные), бред и навязчивые идеи.
Ремиссия
На этом этапе симптомы ослабевают или исчезают. Ремиссия может быть длительной или кратковременной, после чего может последовать новый психотический эпизод.
Понятие дефекта
Дефект в шизофрении — это стойкие и необратимые изменения в психике, личности и поведении пациента. Он проявляется в снижении потребностей, апатии, равнодушии и серьезных нарушениях мышления. Позитивные симптомы, такие как бред и галлюцинации, к дефекту не относятся. Мышление становится непродуктивным, теряется способность к абстрактному мышлению и логике. Непродуктивность и социальная изоляция — основные признаки дефекта. Он рассматривается как конечное состояние при шизофрении. Главная цель лечения — предотвратить преждевременное развитие дефекта.
Виды шизофрений
Существует множество способов классификации шизофрении. Основные критерии включают преобладающий симптом, характер течения и время начала заболевания. Одной из распространенных является классификация по психопатологическим проявлениям.
Формы шизофрении
| Тип шизофрении и код по МКБ-10 | Характер проявлений | Тяжесть и прогноз |
| Параноидная шизофрения (F 20.0) | Характеризуется доминированием параноидного бреда, включая бред преследования, воздействия или величия. Часто наблюдаются несколько бредовых идей одновременно, например, бред величия в сочетании с бредом преследования («Меня преследуют, так как я наследник престола»). Бред сопровождается слуховыми галлюцинациями. Эмоциональные и речевые расстройства могут отсутствовать или быть слабо выраженными. | Тяжесть зависит от пола, типа дебюта и семейного анамнеза. Женщины, острое начало и отсутствие отягощенного анамнеза способствуют более благоприятному прогнозу. У мужчин с постепенным и вялым началом заболевание протекает тяжелее. |
| Гебефреническая шизофрения (F 20.1) | Характеризуется аффективными расстройствами, начинающимися в подростковом возрасте. На первый план выходит странное и непредсказуемое поведение. Бред и галлюцинации становятся менее выраженными, а негативные симптомы (социальная изоляция и дезадаптация) усиливаются. | Прогноз обычно неблагоприятный, эта форма считается одной из самых тяжелых. Начавшись в подростковом возрасте, она быстро приводит к декомпенсации. |
| Кататоническая шизофрения (F 20.2) | Включает чередование нарушений двигательной активности, проявляющихся в возбуждении и ступоре. Ступорозные состояния могут длиться несколько дней, сменяясь возбуждением. Явления кататонии могут сопровождаться сноподобными состояниями и яркими галлюцинациями. | Прогноз относительно благоприятный и зависит от соотношения позитивных и негативных симптомов. У женщин заболевание протекает легче. |
| Недифференцированная шизофрения (F 20.3) | Характеризуется основными симптомами шизофрении, не соответствующими другим формам. | Преобладание позитивных симптомов над негативными считается благоприятным фактором. |
| Депрессия при шизофрении (F 20.4) | На фоне позитивных и негативных симптомов проявляются доминирующие депрессивные состояния. Основные симптомы шизофрении также присутствуют, но отходят на второй план. | Связано с повышенным риском суицида. |
| Остаточная (резидуальная) шизофрения (F 20.5) | Характеризуется преобладанием негативных симптомов, таких как заторможенность, апатия и безынициативность. Рассматривается как хроническая стадия шизофрении. | Прогноз неблагоприятный. |
| Простая шизофрения (F 20.6) | Отличается снижением всех видов активности без предшествующих позитивных симптомов. Заболевание начинается с негативных симптомов, таких как странное поведение, уплощение аффекта и снижение воли. | Протекает тяжело и имеет неблагоприятный прогноз. |
Существуют также формы шизофрении, классифицируемые по характеру течения. Эта классификация важна для оценки прогноза.
Виды течения шизофрении
| Тип шизофрении | Характер течения |
| Непрерывно текущая шизофрения | Хроническое течение без ремиссий. |
| Приступообразно-прогредиентная шизофрения | Характеризуется острыми и подострыми психозами (обострениями), каждое из которых приводит к более глубокому дефекту. Эта форма также называется шубообразной (от нем. Shub – сдвиг), так как после каждого обострения происходит ухудшение личности. |
| Рекуррентная шизофрения | Периодические обострения, между которыми наблюдаются стойкие ремиссии (периоды частичного или полного исчезновения симптомов). |
| Вялотекущая шизофрения | Медленное течение (относительно благоприятное), с постепенным развитием конечного состояния. |
Особые формы шизофрении
Помимо традиционных форм шизофрении, выделяются специфические разновидности: фебрильная шизофрения и шизофрения с затяжным пубертатным приступом.
Фебрильная шизофрения
Основной признак этой формы — повышение температуры тела. Шизофрения проявляется эпизодами кататонического возбуждения с температурой до 38 градусов Цельсия. При кататоническом ступоре температура может достигать 39 градусов Цельсия и не снижается при жаропонижающих.
Для этой формы характерен определенный внешний вид: кожа красная и сухая, глаза блестят, язык сухой. Больные находятся в состоянии возбуждения, могут метаться, проявляют негативизм. В некоторых случаях наблюдается помрачение сознания. В тяжелых случаях возникают симптомы токсидермии с серозными, гнойными и геморрагическими пузырьками на коже. Смертность составляет 10-50%, а продолжительность приступа варьируется от нескольких часов до нескольких недель.
Шизофрения в виде затяжного пубертатного приступа
Это одноприступная форма шизофрении, проявляющаяся в подростковом возрасте. Течение обычно более благоприятное.
Начинается в юношеском возрасте и часто сопровождается гебоидным синдромом, который искажает эмоциональные и волевые черты личности, проявляясь в извращении влечений и эгоцентризме. Высшие моральные установки и эмоции теряются, возникает склонность к антисоциальному поведению. Интерес к учебе угасает, появляется противостояние нормам и взглядам. Поведение становится грубым и неадекватным, но интеллектуальные способности остаются высокими.
Первый этап начинается в 11-15 лет и продолжается 2-3 года. Второй этап, с 17-18 лет, проявляется более выраженной клинической картиной. В этом периоде состояние подростков декомпенсируется, преобладают жестокость, агрессия и истерические реакции.
На третьем этапе (19-20 лет) состояние стабилизируется без осложнений, но пациенты начинают регрессировать в психическом развитии, создавая впечатление, что «не взрослеют». Четвертый этап (20-25 лет) характеризуется обратным развитием: поведенческие расстройства сглаживаются, исчезает негативизм и склонность к антисоциальным действиям. Остаются лишь периодические изменения настроения и вспышки гнева.
Кроме гебоидного синдрома могут наблюдаться дисморфофобический и психастенический синдромы. В первом случае молодые люди беспокоятся о весе, форме носа, облысении и родимых пятнах, что может сопровождаться истерическими реакциями и депрессией. Во втором случае проявляются навязчивые идеи, страхи и повышенная тревожность.
Детская шизофрения
Детская шизофрения составляет около 20% случаев психозов шизофренического спектра и обычно проявляется в непрерывной форме. Шубообразная и рекуррентная формы занимают промежуточное положение.
Наиболее тяжелой является шизофрения, возникающая в раннем детстве, с заметными проявлениями в возрасте 3-5 лет. Заболевание начинается с отчуждения от близких и утраты интереса к окружающему миру. Вялость и апатия сочетаются с упрямством и враждебностью. Наблюдаются неврозоподобные состояния: страхи, тревожность и колебания настроения. Поведение детей может проявляться в дурашливости, маньеризме, эхолалии (повторении слов) и эхопраксии (повторении действий). Часто наблюдается негативизм – ребенок делает все наоборот. Проявляется амбивалентность: радость может сменяться плачем, а возбуждение – апатией. Игры становятся примитивными, например, дети могут играть с нитками или собирать предметы.
На фоне этих изменений проявляются основные симптомы шизофрении: замедление психического развития, эмоциональная бедность и аутизация. В возрасте 5 лет клиническая картина становится более выраженной: появляются галлюцинации (зрительные и обонятельные) и заметные аффективные нарушения. Галлюцинации могут быть рудиментарными, а бред, если возникает, обычно не систематизирован и фрагментарен. Из-за регресса интеллектуальных способностей ребенку сложно выражать мысли, что приводит к бредовому настроению, проявляющемуся в подозрительности и недоверии, не всегда вербально. Состояние дефекта развивается быстро. В течение 2-3 лет наблюдается регресс речи и утрата ранее приобретенных навыков, поведение становится примитивным, появляется «олигофренический компонент».
Основные характеристики ранней детской шизофрении – быстрое развитие личностного и интеллектуального дефекта с ярко выраженными симптомами аутизма. Шизофрения, начинающаяся в более позднем возрасте (после 5-7 лет), протекает менее тяжело. Олигофренический компонент выражен слабее, однако наблюдаются проблемы с адаптацией и психическая незрелость.
Диагностика шизофрении
Причины шизофрении сложны и не до конца выяснены, поэтому конкретных тестов или инструментальных методов для ее диагностики не существует.
Диагноз ставится на основе анализа медицинской истории пациента, его симптомов и информации от близких, друзей и социальных работников.
Врач опирается на стандартизированные диагностические критерии, представленные двумя основными системами: Международной классификацией болезней 10-го пересмотра (МКБ-10), разработанной Всемирной организацией здравоохранения, и Справочником по диагностике психических расстройств (DSM-V), созданным Американской психиатрической ассоциацией.
Критерии диагностики шизофрении по МКБ-10
Согласно классификации, эпизод шизофрении должен длиться не менее полугода, с постоянными симптомами в повседневной жизни и на работе. Диагноз не ставится при серьезных поражениях мозга или депрессии.
Международная классификация болезней (МКБ) выделяет два типа критериев — первого и второго ранга.
Критерии первого ранга для шизофрении:
- восприятие мыслей как звучащих (пациенты ощущают это как «эхо мыслей»);
- бред воздействия или влияния, другие бредовые восприятия;
- слуховые галлюцинации (голоса) с комментирующим характером;
- нелепые и экстравагантные бредовые идеи.
По МКБ, хотя бы один из этих симптомов должен быть ярко выражен и сохраняться не менее месяца.
Критерии второго ранга для шизофрении:
- постоянные, но слабо выраженные галлюцинации (тактильные, обонятельные и другие);
- прерывание мыслей (особенно заметно в разговоре);
- проявления кататонии (возбуждение или ступор);
- негативные симптомы — апатия, эмоциональная тупость, изоляция;
- расстройства поведения — бездействие, погруженность в себя.
Для диагноза необходимо наличие как минимум двух из этих симптомов, сохраняющихся не менее месяца. Важным аспектом диагностики является клиническое наблюдение за пациентом. Наблюдение в стационаре помогает врачу понять природу жалоб, особенно в взаимодействии с другими больными и медицинским персоналом. Пациенты часто скрывают расстройства восприятия (голоса), которые можно выявить только при тщательном наблюдении.
Также важен внешний вид пациента, особенно мимика, отражающая внутренние переживания. Например, мимика может выражать страх (при повелительных голосах), гримасничанье (при гебефренической шизофрении) или отстраненность от окружающего мира.
Критерии диагностики шизофрении по DSM-V
Симптомы шизофрении должны сохраняться не менее полугода, с изменениями в поведении как в домашних условиях, так и на работе или в обществе. Это может проявляться в неопрятном внешнем виде и пренебрежении личной гигиеной. Также необходимо исключить неврологические заболевания, умственную отсталость или маниакально-депрессивный психоз. Должен проявляться хотя бы один из следующих критериев.
Диагностические критерии шизофрении по DSM-V:
Характерные симптомы – должны наблюдаться не менее месяца, требуется наличие двух или более симптомов.
- бред;
- галлюцинации;
- нарушения мышления или речи;
- проявления кататонии;
- негативные симптомы.
Социальная дезадаптация – изменения во всех сферах жизни пациента.
Устойчивость симптомов – симптомы заболевания проявляются стабильно на протяжении шести месяцев.
Необходимо исключить серьезные соматические и неврологические заболевания, а также употребление психоактивных веществ.
Должны отсутствовать глубокие аффективные расстройства, включая депрессию.
Диагностика различных форм шизофрении
| Форма шизофрении | Критерии диагностики |
| Параноидная шизофрения | Обязательно наличие бреда: * преследования; * величия; * воздействия; * высокого происхождения; * особого предназначения. Присутствие голосов (осуждающих или комментирующих). |
| Гебефреническая шизофрения | Двигательно-волевые расстройства: * дурашливость; * эмоциональная неадекватность; * беспочвенная эйфория. Триада симптомов: * отсутствие мыслей; * эйфория (непродуктивная); * гримасничанье. |
| Кататоническая шизофрения | Явления кататонии: * ступор; * возбуждение (переходы между состояниями); * негативизм; * стереотипии. |
| Недифференцированная форма | Включает признаки параноидной, гебефренической и кататонической шизофрении. Разнообразие симптомов затрудняет определение конкретной формы. |
| Резидуальная шизофрения | * Негативные симптомы в эмоциональной сфере (эмоциональная сглаженность, пассивность, снижение коммуникативных навыков); * наличие хотя бы одного психотического эпизода в прошлом (обострения). |
| Простая форма шизофрении (не включена в американскую классификацию болезней) | * начало заболевания в возрасте 15–20 лет; * снижение эмоционально-волевых качеств; * регресс поведения; * изменения в личности. |
Этот перечень симптомов характерен для развившихся клинических форм шизофрении, где диагностика не вызывает затруднений. Однако на ранних стадиях симптомы могут быть нечеткими и проявляться с разной периодичностью, поэтому при первичной госпитализации диагноз шизофрении часто ставится под вопросом.
Диагностические тесты и шкалы
Иногда для глубокого понимания состояния пациента применяются диагностические тесты. В них проявляется мышление пациента (при условии его открытости к взаимодействию с врачом), а эмоциональные проблемы становятся более заметными. Пациент может также поделиться своими переживаниями и подозрениями.
Тесты и шкалы, используемые для диагностики шизофрении
| Тест | Направление | Задача пациента |
| Тест Люшера | Оценка эмоционального состояния. | Пациент располагает карточки с 8 цветами по предпочтению. Каждый цвет имеет значение. |
| Тест MMPI | Многопрофильная оценка личности по 9 шкалам: ипохондрия, депрессия, истерия, психопатия, паранойя, шизофрения, социальная интроверсия. | Тест состоит из 500 вопросов с ответами «да» или «нет». Формируется профиль личности. |
| Методика незаконченных предложений | Исследование отношения к себе и окружающим. | Пациент завершает предложения на различные темы. |
| Тест Лири | Исследование восприятия своего «Я» и идеального «Я». | Пациент выбирает из 128 утверждений те, что его характеризуют. |
| Тест ТАТ | Открытие внутреннего мира пациента, его мыслей и чувств. | Пациент создает рассказ на основе фотографий с эмоциональными ситуациями. Врач анализирует ответы для понимания межличностных отношений. |
| Шкала Карпентера | Оценка психического состояния. Содержит 12 признаков, связанных с шизофренией. | Признаки, исключающие шизофрению, отмечены знаком « — », указывающие на наличие – знаком « + ». |
| Шкала PANSS | Оценка позитивных и негативных симптомов шизофрении. Симптомы делятся на три шкалы: позитивную, негативную и общую. | Врач задает вопросы о состоянии и взаимодействии с окружающими. Степень выраженности симптомов оценивается по семибалльной шкале. |
Тест Люшера
Что такое тест Люшера, какие цвета входят в него?
Тест Люшера — это косвенный метод анализа личности, который предоставляет информацию о характере через оценку эмоций, самоконтроля и акцентуации. Создатель теста, швейцарский психолог Макс Люшер, также автор книг «Цвет вашего характера» и «Какого цвета ваша жизнь», предложил, что цвет может быть важным инструментом диагностики. На этой основе он разработал теорию цветовой диагностики.
Во время тестирования участнику предлагаются карточки с прямоугольниками разных цветов. Он выбирает несколько цветов в определенном порядке, основываясь на своих предпочтениях.
Основная идея теста заключается в том, что выбор цветовых предпочтений субъективен, в то время как восприятие цвета объективно. Субъективный подход отражает точку зрения тестируемого, а объективный аспект независим от его сознания. Разница между восприятием и предпочтениями позволяет оценить субъективное состояние участника.
В тесте используются четыре основных и четыре дополнительных цвета, каждый из которых ассоциируется с определенными эмоциями. Выбор конкретного цвета может отражать настроение, устойчивые черты характера, уровень тревожности и другие аспекты.
Когда и как проводят тест Люшера?
Тест Люшера — это методика в психологии и психотерапии для определения личностных характеристик. Она помогает выявить коммуникативные способности, устойчивость к стрессу, предрасположенность к определенным видам деятельности и другие аспекты. При тревоге тест может помочь выявить причины беспокойства.
Методику часто используют работодатели для оценки качеств кандидатов на вакансии. Одно из главных преимуществ теста — его краткость, что позволяет быстро получить результаты.
Как проводится тест?
Для теста используются специальные цветовые таблицы, называемые стимульным материалом. Психодиагност предлагает испытуемому выбрать цвета в заданной последовательности и на основе этого выбора делает вывод о психическом состоянии, умениях и личностных характеристиках человека.
Стимульный материал для цветового теста
Существует два вида цветовых таблиц для теста Люшера. Полное исследование включает 73 оттенка, распределенных по 7 таблицам, и применяется, когда другие методы диагностики не используются. Второй вариант теста использует одну таблицу с 8 цветами. Результаты полного анализа не сильно отличаются от короткого теста, поэтому в психологии чаще применяется сокращенный вариант. Первые четыре оттенка — основные цвета, остальные — дополнительные. Каждый цвет отражает состояние, эмоцию или стремление человека.
Основные цвета и их значения в тесте Люшера:
- синий (удовлетворенность и спокойствие);
- зелено-синий (настойчивость и упорство);
- красно-оранжевый (возбуждение, агрессия, сильная воля);
- желтый (активная социальная позиция, яркие эмоции);
- серый (нейтральность и апатия);
- коричневый (недостаток энергии, потребность в отдыхе);
- фиолетовый (необходимость самовыражения, конфликт противоположностей);
- черный (протест, завершение, тревога).
Эти значения общие и предназначены для ознакомления. Конкретное значение цвета зависит от его номера и соседних цветов.
Схема проведения цветового теста
Тестирование проводится при естественном освещении, избегая прямых солнечных лучей на цветовые карточки. Психодиагност объясняет участнику процесс теста. При выборе цвета пациент ориентируется только на свои предпочтения, не учитывая гармонию с одеждой или внешним видом. Участник выбирает наиболее симпатичный цвет из предложенных, не объясняя свой выбор.
После объяснения психодиагност раскладывает карточки на столе, перемешивает их и располагает цветной стороной вверх. Затем он просит пациента выбрать один цвет и отложить карточку. После этого карточки снова перемешиваются, и обследуемый выбирает цвет из оставшихся семи. Процедура продолжается, пока не будут выбраны все карточки. В итоге у пациента остаются восемь карточек, где первая выбрана как наиболее привлекательная, а последняя – как наименее. Психолог фиксирует цвета и порядок выбора.
Через 2-3 минуты психодиагност снова перемешивает карточки и предлагает пациенту выбрать наиболее привлекательный цвет, уточняя, что цель теста не в проверке памяти, поэтому не нужно вспоминать порядок выбора на первом этапе. Участник выбирает цвета, как будто видит их впервые.
Все данные, включая цвета и порядок выбора, заносятся в таблицу. Карточки, выбранные на первом этапе, помогают определить состояние, к которому стремится обследуемый, а цвета на втором этапе отражают текущее положение дел.
Какими могут быть результаты теста Люшера?
В ходе тестирования пациент распределяет цвета по восьми категориям:
- первая и вторая – явное предпочтение (обозначается знаками «+ +»);
- третья и четвертая – простое предпочтение (обозначается знаками «x x»);
- пятая и шестая – нейтральное отношение (обозначается знаками «= =»);
- седьмая и восьмая – антипатия (обозначается знаками «- -»).
Цвета имеют цифровые коды.
Нумерация цветов по тесту Люшера:
- синий – 1;
- зеленый – 2;
- красный – 3;
- желтый – 4;
- фиолетовый – 5;
- коричневый – 6;
- черный – 7;
- серый – 0.
Специалист (психолог, психодиагност, психотерапевт), проводящий тест, присваивает номера цветам в соответствии с их позициями и интерпретирует полученные данные.
Примерная таблица результатов теста:
| + | + | — | — | x | x | = | = |
| 2 | 4 | 3 | 1 | 5 | 6 | 7 | 0 |
| Пояснения: в данном примере испытуемый выбрал желтый и зеленый цвета как явное предпочтение, красный и синий – как простое предпочтение, к фиолетовому и черному он проявляет безразличие, а к серому и черному цветам испытывает антипатию. |
При анализе результатов важно учитывать не только выбор предпочтительных цветов, но и комбинации выбранных оттенков.
Интерпретация результатов теста Люшера
| Основной цвет | Позиция | Интерпретация |
| Синий | + | Стремление к гармонии и спокойствию, желание избегать конфликтов. Сочетание с фиолетовым указывает на легкую тревожность, с коричневым — на более выраженную. |
| — | Выраженное напряжение и стресс. Сочетание с черным говорит о угнетении и безвыходности. | |
| = | Поверхностные и незначительные отношения. | |
| x | Готовность удовлетворять свои потребности. | |
| Зеленый | + | Позитивное отношение и желание действовать. Сочетание с коричневым может указывать на неудовлетворенность. |
| — | Угнетенное и депрессивное состояние. Сочетание с фиолетовым — депрессия, с серым — раздражительность и гнев. | |
| = | Нейтральное отношение к обществу и отсутствие амбиций. | |
| x | Высокий уровень самоконтроля. | |
| Красный | + | Активное стремление к действию и оптимизм. Сочетание с фиолетовым говорит о желании быть в центре внимания. |
| — | Состояние, близкое к депрессии и стрессу, поиск выхода из сложной ситуации. Сочетание с серым трактуется как нервное истощение и подавленность. | |
| = | Отсутствие желаний и повышенная нервозность. | |
| x | Возможный застой в жизни, вызывающий недовольство. | |
| Желтый | + | Позитивный настрой и стремление к самоутверждению. Сочетание с серым говорит о желании избежать проблем. |
| — | Чувство тревоги, обиды и разочарования. Сочетание с черным указывает на настороженность. | |
| = | Критическое отношение к обществу. | |
| x | Готовность к установлению отношений. |
| Фиолетовый | + | Потребность в эмоциональном самовыражении и интрига. Сочетание с красным или синим трактуется как любовные переживания. |
| — | Рациональный подход и отсутствие склонности к фантазиям. | |
| = | Стресс от необдуманных действий. | |
| x | Нетерпеливость, но также стремление к самоконтролю. | |
| Коричневый | + | Напряжение и возможный страх. Сочетание с красным говорит о стремлении к эмоциональной разрядке. |
| — | Отсутствие жизненного восприятия. | |
| = | Необходимость отдыха и уюта. | |
| x | Неспособность получать удовольствие. | |
| Черный | + | Негативный эмоциональный фон и стремление избежать проблем. Сочетание с зеленым указывает на возбуждение и агрессивное отношение. |
| — | Желание получить поддержку от окружающих. | |
| = | Поиски и близость к фрустрации. | |
| x | Отрицание своей судьбы и желание скрыть истинные чувства. | |
| Серый | + | Желание оградить себя от внешнего мира и нежелание быть понятым. Сочетание с зеленым говорит о враждебности и желании дистанцироваться. |
| — | Стремление подчинить все себе. | |
| = | Желание выйти из сложной ситуации. | |
| x | Попытки противостоять негативным эмоциям. |
Возможно, ли выставить диагноз на основании результатов теста Люшера?
Важно отметить, что на основании данного теста нельзя установить диагноз. Тест Люшера, как и другие проективные методики, используется в сочетании с методами диагностики психических состояний: наблюдением, опросом и дополнительными шкалами. Проективные тесты в психиатрии можно сравнить с фонендоскопом в терапии. Например, если врач слышит хрипы, это может указывать на бронхит или пневмонию. Аналогично, в психодиагностике тест служит инструментом для анализа аспектов личности. Результаты теста помогают составить более полное представление об эмоциональном состоянии пациента и его предрасположенностях. Эти данные объединяются с уже собранной информацией для формирования клинической картины.
Если тест показывает угнетенное и тревожное состояние пациента, эта информация дополняется анамнестическими данными, например, недавним разводом. Врач может провести тест на оценку депрессии, используя шкалу Гамильтона. Наблюдения за пациентом — избегающее поведение, нежелание общаться и потеря интереса к окружающему — также могут привести к диагнозу депрессия.
Таким образом, тест Люшера является вспомогательным инструментом для диагностики аффективных расстройств. Он может помочь выявить устойчивые черты личности, уровень тревожности и внутренние противоречия. Высокий уровень тревоги может указывать на тревожное расстройство или посттравматическое стрессовое расстройство.
Тест Люшера ориентирован на качественную оценку. Он может указывать на наличие депрессивного настроения, но не показывает степень выраженности депрессии. Поэтому для получения объективного результата его следует дополнять количественными тестами и шкалами, такими как шкала для оценки депрессии и тревожности. Только после этого врач может выдвинуть предварительный диагноз.
Эти тесты не являются обязательными, и на их основе диагноз шизофрении не устанавливается. Тем не менее, они помогают выявить эмоциональные и аффективные нарушения и используются для оценки эффективности лечения (шкала PANSS).
Лечение шизофрении
Как можно помочь человеку в данном состоянии?
Помощь людям с шизофренией должна предоставляться не только медицинскими работниками, но и семьями, социальными службами и специалистами дневных стационаров. Главная задача — достичь устойчивой ремиссии и задержать негативные проявления заболевания.
Важно следить за обострениями и правильно их купировать, что требует лечения. Рекомендуется госпитализация в специализированные учреждения при первых признаках обострения, чтобы предотвратить затяжной психоз и его осложнения. Эффективное стационарное лечение — основа длительной ремиссии, однако продолжительное пребывание в стационаре может привести к социальной изоляции пациента.
Психологическая и социальная поддержка
После снятия острого психотического состояния начинается этап социальной терапии и поддержки, где ключевую роль играют близкие. Этот этап важен для реабилитации, так как помогает избежать формирования дефектов. Он может включать психотерапию, арт-терапию, трудотерапию и когнитивные тренировки.
Когнитивные тренировки обучают пациента новым способам обработки информации. В процессе этих тренировок пациент учится правильно интерпретировать события. Модели когнитивной терапии фокусируются как на формировании суждений, так и на их содержании. В ходе занятий внимание уделяется мышлению и восприятию пациента. Терапевт отслеживает симптомы и выявляет искажения. Например, если пациент слышит просьбу передать предмет, он может ошибочно подумать, что окружающие читают его мысли, что может привести к бредовым идеям о преследовании.
Семейная терапия также важна для социализации пациентов. Она обучает как родственников, так и самого пациента, развивая новые навыки и фокусируясь на межличностных отношениях внутри семьи.
В западных странах альтернативным методом лечения шизофрении является сотерия. Этот подход использует непрофессиональный персонал и низкие дозы нейролептиков. Создаются специальные «дома-сотерии», где пациенты получают лечение. Организации, такие как Paranoia Network и Hearing Voices Network, проводят кампании по дестигматизации психических заболеваний.
Психологическая адаптация помогает пациентам с шизофренией реализовать свои возможности — завершить образование и начать трудовую деятельность. Поскольку дебют шизофрении часто происходит в критический для карьеры период (18-30 лет), разрабатываются специальные программы профориентации и обучения для таких пациентов.
Группы взаимопомощи для пациентов и их родственников становятся все более популярными, способствуя социализации пациентов.
Медикаментозное лечение
Лекарственные средства для терапии шизофрении называются антипсихотиками или нейролептиками. Они включают разнообразные препараты с различными химическими структурами и механизмами действия.
Нейролептики делятся на две группы: старые (типичные) и новые (атипичные). Классификация основана на их воздействии на рецепторы.
Типичные (классические, старые) нейролептики
Типичные нейролептики в основном блокируют D2-дофаминовые рецепторы, что приводит к выраженному антипсихотическому эффекту и снижению позитивной симптоматики. К ним относятся аминазин, галоперидол и тизерцин. Однако они могут вызывать побочные эффекты, такие как злокачественный нейролептический синдром и двигательные расстройства, а также обладают кардиотоксичностью, что ограничивает их применение у пожилых пациентов. Тем не менее, они остаются основными средствами при острых психозах.
Атипичные (новые) нейролептики
Атипичные нейролептики меньше воздействуют на дофаминовые рецепторы, но активнее действуют на серотониновые и адреналиновые. Обычно они имеют мультирецепторный профиль, что позволяет им одновременно воздействовать на несколько рецепторов. Это приводит к меньшему количеству побочных эффектов, связанных с блокадой дофамина, хотя антипсихотический эффект может быть менее выраженным. Эти препараты также обладают противотревожным действием, улучшают когнитивные функции и имеют антидепрессивный эффект. Однако они могут вызывать метаболические нарушения, такие как ожирение и диабет. К атипичным нейролептикам относятся клозапин, оланзапин, арипипразол и амисульприд.
Совершенно новым классом антипсихотических средств являются частичные агонисты (арипипразол, зипрасидон). Эти препараты действуют как частичные блокаторы дофамина и одновременно как его активаторы, в зависимости от уровня эндогенного дофамина.
Антипсихотические препараты, используемые в лечении шизофрении
| Препарат | Механизм действия | Как назначается |
| Галоперидол | Блокирует дофаминовые рецепторы, устраняя бред, галлюцинации и навязчивые идеи. Может вызывать двигательные расстройства, запоры, сухость во рту, аритмию и пониженное давление. | При обострении психоза назначается внутримышечно по 5–10 мг. Начальная доза – 5 мг трижды в день. После стабилизации состояния переходят на таблетки. Средняя доза – от 20 до 40 мг в сутки, максимальная – 100 мг. |
| Аминазин | Блокирует центральные адреналиновые и дофаминовые рецепторы, оказывает седативное действие, снижает реактивность и двигательную активность. | При сильном возбуждении вводится внутримышечно. Максимальная разовая доза – 150 мг, суточная – 600 мг. После снятия возбуждения переходят на таблетки – от 25 до 600 мг в сутки, деля на три приема. Максимальная доза при оральном применении – 300 мг. При фебрильной шизофрении вводится внутривенно. Разовая доза – 100 мг, максимальная – 250 мг. |
| Тиоридазин | Блокирует дофаминовые и адреналиновые рецепторы, угнетает психомоторные функции, эффективно снимает возбуждение и тревогу. | В стационаре суточная доза может составлять от 250 до 800 мг; в амбулаторных условиях – от 150 до 400 мг. Дозу делят на 2–4 приема, принимается после еды. |
| Левомепромазин | Блокирует дофаминовые рецепторы в различных областях мозга, устраняя бред, галлюцинации и возбуждение. | В остром периоде вводится внутримышечно от 25 до 75 мг, затем переходят на таблетки по 50–100 мг в сутки. |
| Оланзапин | В основном воздействует на серотониновые рецепторы, в меньшей степени – на дофаминовые. Обладает умеренным антипсихотическим эффектом, снижает негативные симптомы. | Принимается внутрь, однократно. Начальная доза – 5–10 мг, постепенно увеличивается до 20 мг в течение 5–7 дней. |
| Клозапин | Обладает дофаминоблокирующими и адренолитическими свойствами, снижает агрессию и импульсивность, притупляет эмоции. Может вызывать агранулоцитоз. | Принимается внутрь. Разовая доза – 50 мг, суточная – от 150 до 300 мг, делится на 2–3 приема. Максимальная доза – 600 мг. Лечение требует контроля анализа крови. |
| Амисульприд | Уменьшает позитивные симптомы, сочетая антипсихотический и седативный эффекты. В дозе 50 мг в сутки оказывает антидепрессивное действие. | В остром периоде шизофрении доза составляет от 400 до 800 мг, делится на два приема. При доминировании негативных симптомов доза варьируется от 50 до 300 мг. |
| Арипипразол | Оказывает блокирующее и активирующее действие на дофаминовые рецепторы, улучшает когнитивные функции и память. | Начальная доза – 10 мг в сутки, принимается однократно, независимо от пищи. Поддерживающая доза – 15 мг. |
| Зипрасидон | Воздействует на дофаминовые, серотониновые и норадреналиновые рецепторы, обладает антипсихотическим, седативным и противотревожным эффектом. | Принимается внутрь во время еды. Средняя терапевтическая доза – 40 мг, делится на два приема. |
Основная цель лечения — предотвращение рецидивов и дефектов. Важно, чтобы прием препаратов не ограничивался стационаром. После устранения острого психотического состояния врач подбирает оптимальную поддерживающую дозу для домашнего применения.
Как реагировать на необычное поведение пациентов?
Ощущения пациента (галлюцинации) для него реальны. Убедить его в ошибочности видений не получится. Не следует принимать его бредовые идеи за истину или становиться участником «игры». Важно показать пациенту, что его мнение заслуживает уважения. Не стоит шутить над пациентами или обманывать их. Установление доброжелательных и доверительных отношений с пациентом является ключевым моментом.
Профилактика шизофрении
Что нужно делать, чтобы избежать шизофрении?
Профилактика шизофрении и других психических расстройств — важная задача психиатров. Недостаток знаний о причинах заболевания усложняет разработку эффективных мер.
Первичная профилактика включает медико-генетические консультации. Необходимо информировать пациентов с шизофренией и их партнеров о повышенном риске психических расстройств у детей.
Вторичная и третичная профилактика направлены на раннее выявление заболевания. Быстрая диагностика шизофрении способствует успешному лечению первого психотического эпизода и достижению длительной ремиссии.
Что может спровоцировать возникновение шизофрении?
Согласно некоторым теориям, шизофрения может иметь предрасполагающие факторы, связанные со структурными изменениями в мозге и определенными чертами личности. Стрессовые ситуации могут усугубить эти характеристики и изменения, что приводит к развитию заболевания.
Рекомендуется избегать таких факторов для снижения риска психоза. При определенных условиях могут происходить обострения уже имеющейся болезни.
Факторы, способствующие обострению шизофрении:
- Отмена медикаментов – распространенная причина ухудшения состояния и потери ремиссии.
- Соматические заболевания – могут вызывать обострения, чаще всего это болезни сердечно-сосудистой системы, дыхательных путей или почек.
- Инфекционные заболевания – часто сопровождаются состоянием возбуждения.
- Стресс – может ухудшить состояние пациента. Конфликты в семье, среди друзей или на работе могут стать триггерами для психотических состояний.
Психодрама и арт-терапия в лечении шизофрении
Вопрос-ответ
Каковы причины шизофрении?
К ведущим причинам развития шизофрении относятся наследственность, неблагоприятная среда и социальные условия жизни. Риск развития шизофрении у детей, один из родителей которых страдает данным заболеванием, составляет 7–13%. А если больны оба родителя, то 27–46%. В каждом последующем поколении риск снижается.
Каковы симптомы и признаки шизофрении?
Для шизофрении характерны: психоз, галлюцинации, бред, дезорганизованность речи и поведения, уплощение аффекта, когнитивный дефицит, профессиональная и социальная инвалидность. Самоубийство является наиболее распространенной причиной преждевременной смерти.
Каковы симптомы шизофрении?
Вялотекущая, или малопрогредиентная шизофрения – разновидность шизофрении, которая протекает, в отличие от манифестных психозов, более мягко и без выраженных симптомов бреда, галлюцинаций и грубых нарушений мышления и поведения.
Каковы 3 стадии шизофрении?
Стадии шизофрении: продромальная, острая, остаточная.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Если вы или ваши близкие замечаете изменения в поведении, такие как социальная изоляция, странные мысли или галлюцинации, не откладывайте визит к специалисту. Раннее вмешательство может значительно улучшить прогноз.
СОВЕТ №2
Поддерживайте здоровый образ жизни. Регулярные физические упражнения, сбалансированное питание и достаточный сон могут помочь в управлении симптомами шизофрении и улучшении общего состояния здоровья.
СОВЕТ №3
Не стесняйтесь обращаться за поддержкой. Общение с друзьями, семьей или группами поддержки может помочь вам справиться с эмоциональными трудностями и снизить уровень стресса, связанного с заболеванием.
СОВЕТ №4
Следите за режимом приема лекарств. Если вам назначено лечение, строго придерживайтесь рекомендаций врача и не прекращайте прием препаратов без консультации. Это поможет избежать обострений и улучшить качество жизни.