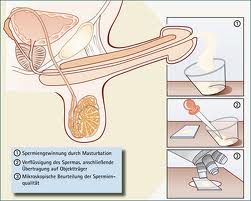
Как сдать спермограмму?
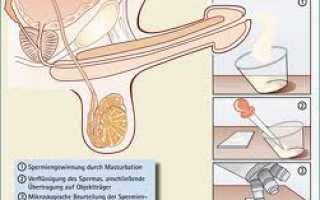
Мы предлагаем методику анализа спермы, одобренную Всемирной организацией здравоохранения. Сперма собирается путем искусственной мастурбации после 5-7 дней воздержания от половой активности. Образец помещают в чистую и сухую емкость и транспортируют в лабораторию при температуре тела. Анализ лучше провести в течение часа после эякуляции. Состав спермы может варьироваться в зависимости от состояния организма, рациона, психоэмоциональных факторов и приема медикаментов, поэтому одноразовое исследование не позволяет сделать обоснованные выводы. Рекомендуется повторное исследование с интервалом в 10 дней.
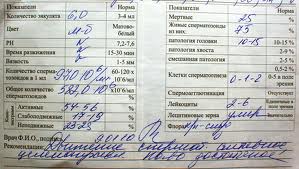
Врачи отмечают, что спермограмма является важным инструментом для оценки мужского репродуктивного здоровья. Объем спермы, как правило, должен составлять от 1,5 до 5 мл. Цвет жидкости варьируется от сероватого до белого, а изменения могут указывать на патологии. Время разжижения спермы, которое обычно составляет 20-30 минут, также имеет значение: задержка может свидетельствовать о воспалительных процессах. Кислотность (pH) нормальной спермы колеблется от 7,2 до 8,0. Активность сперматозоидов, выражаемая в процентах, должна превышать 40% подвижных клеток. Отклонения от этих норм могут указывать на различные заболевания, такие как варикоцеле или инфекции, что требует дальнейшего обследования и коррекции. Важно, чтобы мужчины регулярно проходили подобные анализы, особенно при планировании семьи.

Расшифровка спермограммы
Сначала исследуют физико-химические характеристики спермы: уровень pH, объем, цвет и вязкость. Обращают внимание на наличие видимых «примесей». Через два часа после эякуляции, когда сперма разжижается, оценивают количество, форму и подвижность сперматозоидов.
| Параметр спермограммы | Норма | Патология (примеры) |
|---|---|---|
| Объем эякулята (мл) | 2-5 | <1,5 (олигоспермия), >6 (полиспермия) |
| Цвет | Беловато-серый, опалесцирующий | Желтый (может указывать на инфекцию), красный (кровь) |
| Время разжижения (мин) | 15-60 | >60 (вязкая сперма), <15 (слишком быстрое разжижение) |
| рН (кислотность) | 7,2-8,0 | <7,0 (кислая среда), >8,0 (щелочная среда) |
| Концентрация сперматозоидов (млн/мл) | >20 | <20 (олигозооспермия), <10 (тяжелая олигозооспермия), <5 (критическая олигозооспермия), 0 (азооспермия) |
| Общее число сперматозоидов (млн) | >40 | <40 (олигозооспермия) |
| Прогрессивно подвижные сперматозоиды (%) | >32% | <32% (астенозооспермия) |
| Подвижные сперматозоиды (%) | >40% | <40% (астенозооспермия) |
| Морфология сперматозоидов (%) | >14% (нормальных форм) | <14% (тератозооспермия) |
| Агглютинация сперматозоидов | Отсутствует | Наблюдается (склеивание сперматозоидов) |
| Лейкоциты (млн/мл) | <1 | >1 (лейкоспермия, может указывать на инфекцию) |
| Мар-тест (тест на фрагментацию ДНК) | <20% | >20% (высокий процент фрагментированной ДНК) |
Кислотность спермы
Сперма имеет слабощелочную реакцию с pH 7,2-7,4. Значения pH семенной жидкости помогают определить воспалительные процессы в половых органах мужчин. Воспаление простаты и семенных пузырьков увеличивает pH, а блокировка выводных протоков семенных пузырьков снижает его до 6,5.
Спермограмма — важный анализ для оценки мужского репродуктивного здоровья. Объем спермы обычно составляет от 2 до 5 мл; меньшие значения могут указывать на гипоспермию. Цвет спермы варьируется от белого до сероватого; изменения могут свидетельствовать о воспалительных процессах. Время разжижения, которое должно составлять 15-30 минут, важно для оценки способности спермы к оплодотворению. Кислотность (pH) нормальной спермы колеблется от 7,2 до 8,0; отклонения могут указывать на инфекцию или другие патологии. Активность сперматозоидов, измеряемая в процентах, должна составлять не менее 40% подвижных клеток. Нормальные показатели спермограммы свидетельствуют о хорошем репродуктивном здоровье, тогда как отклонения могут требовать дальнейшего обследования и лечения.

Количество спермы
У здорового мужчины объем спермы при одной эякуляции составляет 3–5 мл. Уменьшение этого объема может свидетельствовать о недостатке андрогенов. Увеличение объема эякулята часто связано с воспалительными процессами в предстательной железе.
Цвет спермы
Цвет нормальной спермы белый, с опалесцирующим эффектом и специфическим запахом. Иногда сперма может содержать гной, что придаёт ей желтоватый или зеленоватый оттенок. Красный цвет или его оттенки, включая кофейный, указывают на наличие эритроцитов. Гной и эритроциты могут возникать из-за воспалительных процессов в семенных пузырьках и простате, а также из-за травм семявыносящих путей или уретры.

Вязкость спермы
Вязкость спермы оценивается до ее разжижения. Для этого каплю образца помещают на кончик стеклянной пипетки, пластикового наконечника дозатора или иглы. Инструмент опускается вертикально, и измеряется длина растяжения капли. Нормой считается 0,5 см. Снижение вязкости может происходить при хронических воспалительных процессах в половых железах, таких как простата или семенные пузырьки.
Скорость разжижения
Важно зафиксировать время эякуляции для анализа скорости разжижения спермы. Обычно разжижение происходит за 20-60 минут при комнатной температуре. Увеличение времени разжижения может свидетельствовать о повышенной вязкости спермы, что также наблюдается при хронических воспалительных процессах в половых железах, таких как простата и семенные пузырьки.
Микроскопия спермы
При микроскопическом анализе спермы фиксируются эритроциты, лейкоциты, лецитиновые капли, амилоидные тельца, клетки сперматогенного эпителия и слизь. В норме в сперме присутствуют амилоидные тельца, лецитиновые капли и клетки сперматогенного эпителия (до 2%), а также небольшое количество лейкоцитов (0-3 в поле зрения). Эритроциты и слизь у здорового мужчины отсутствуют. Увеличение лейкоцитов и наличие слизи могут свидетельствовать о воспалении.
Микроскопическое исследование эякулята и анализ его физико-химических характеристик помогают выявить патологические изменения в мужских половых органах, что важно для урологов и репродуктологов. Теперь перейдем к ключевому аспекту спермограммы – исследованию сперматозоидов.
Число сперматозоидов
Нормой считается количество сперматозоидов от 20 до 60 миллионов на 1 миллилитр эякулята. Даже при низком количестве сперматозоидов их качество может компенсировать этот недостаток, если они обладают хорошей подвижностью. Сперма, в которой более 50% сперматозоидов демонстрируют высокую активность, признается нормальной.
Подвижность сперматозоидов
Сперматозоиды классифицируются на четыре типа по движению:
- Быстрые линейные.
- Медленные линейные и прогрессивные нелинейные.
- Отсутствие прогрессивных движений или движения на месте.
- Неподвижные.
У здорового мужчины более 25% сперматозоидов должны демонстрировать первый тип, или более 50% — первый и/или второй тип подвижности.
При анализе подвижности могут наблюдаться агглютинация и агрегация, что указывает на слипание сперматозоидов. Это может быть следствием недостаточной разжиженности спермы и часто связано с хроническими воспалительными процессами в половых железах, таких как простата и семенные пузырьки.
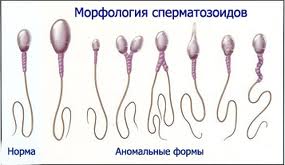
Форма сперматозоидов
Изменения в форме сперматозоидов могут проявляться в размерах, форме и структуре головки. Встречаются сперматозоиды с уменьшенной головкой, а также с двумя головками или хвостами и другими аномалиями. Курение табака часто вызывает изменения в форме сперматозоидов и появление необычных форм.
Состояние мембраны сперматозоидов – гипоосмолярный тест
Для оценки состояния мембран сперматозоидов используется тест гипоосмолярного набухания. В норме, при помещении спермы в гипоосмолярную среду, наблюдается набухание головки сперматозоида.
- нормозооспермия – наличие нормальных живых сперматозоидов
- олигозооспермия – уменьшенное количество живых сперматозоидов (менее 20 миллионов в 1 мл)
- тератозооспермия – менее 50% сперматозоидов с нормальной формой головки и хвоста, количество и подвижность в норме
- астенозооспермия – менее 25% сперматозоидов с быстрым, прогрессивным движением 1 типа или менее 50% с движением 1 и 2 типов, количество и форма нормальные
- олигоастенотератозооспермия – сочетание олигозооспермии, тератозооспермии и астенозооспермии
- азооспермия – отсутствие сперматозоидов в сперме
- аспермия – отсутствие спермы (в этом случае исследуется моча, выделенная после полового акта с оргазмом)
Для изучения свойств спермы и процесса сперматогенеза проводят биохимический анализ. Секреторную функцию простаты оценивают по содержанию цитрата, ионов цинка и активности кислой фосфатазы. Уровень фруктозы позволяет оценить состояние семенных пузырьков и выявить врожденные патологии.
При обследовании пары на бесплодие может использоваться посткоитальный тест для оценки выживаемости сперматозоидов в шеечной слизи. Тест проводят в день предполагаемой овуляции, не позднее 8 часов после полового акта. Исследуется содержимое заднего свода влагалища и две порции слизи из шеечного канала матки. Тест считается положительным, если в одном поле зрения обнаруживается 10 и более сперматозоидов с нормальными показателями движения.
Пробу на выживаемость сперматозоидов также можно проводить in vitro, смешивая сперматозоиды и слизь из шеечного канала. Положительным результатом считается наличие 10 и более нормальных сперматозоидов в поле зрения.
Важно помнить!
Учитывая сроки сперматогенеза, к сдаче анализа спермы следует подготовиться: в течение трех месяцев исключить негативные факторы (курение, алкоголь и т.д.).
Некоторые медикаменты могут влиять на репродуктивную функцию. Снижение наблюдается при приеме антидепрессантов, фенотиазинов, некоторых препаратов для снижения артериального давления, транквилизаторов, нейролептиков, стероидных гормонов, противоопухолевых средств, сульфасалазина и фурадонина. Рекомендуется проконсультироваться с врачом о режиме применения лекарств перед сдачей анализа спермы и сообщить специалисту, который будет интерпретировать результаты.
| Если вы хотите воспользоваться сервисом автоматической расшифровки, перейдите по ссылке на сервис Онлайн расшифровки, введите ваши данные и ознакомьтесь с результатом. * Перейти на сервис: Онлайн расшифровка анализа спермы (спермограмма) |
Какие диагнозы могут выставить после расшифровки спермограммы?
- нормозооспермия – наличие нормальных и жизнеспособных сперматозоидов.
- олигозооспермия – уменьшенное количество живых сперматозоидов (менее 20 миллионов в 1 мл).
- тератозооспермия – менее 50% сперматозоидов имеют нормальную форму головки и хвоста, количество и подвижность в норме.
- астенозооспермия – менее 25% сперматозоидов с быстрым прогрессивным линейным движением (движение 1 типа) или менее 50% с движением 1 и 2 типов. Количество и форма сперматозоидов нормальные.
- олигоастенотератозооспермия – сочетание олигозооспермии, тератозооспермии и астенозооспермии.
- азооспермия – отсутствие сперматозоидов в семенной жидкости.
- аспермия – отсутствие семенной жидкости (в этом случае анализируют мочу, выделенную после полового акта с оргазмом).
Подробную информацию о мужском бесплодии, методах диагностики и лечения читайте в статье: Мужское бесплодие.
Биохимия спермы
Для анализа свойств спермы и сперматогенеза проводят биохимическое исследование семенной жидкости. Секреторная активность простаты оценивается по уровню цитрата, концентрации ионов цинка и активности кислой фосфатазы. Уровень фруктозы помогает определить состояние семенных пузырьков и выявить врожденные патологии этих органов.
Проба на выживаемость сперматозоидов и посткоитальный тест
При обследовании пары по программе лечения бесплодия может потребоваться тест на выживаемость сперматозоидов, известный как посткоитальный. Он оценивает выживаемость сперматозоидов в шеечной слизи и ее способность к поглощению. Исследование проводится в день предполагаемой овуляции, не позднее 8 часов после полового акта. Анализируется содержимое заднего свода влагалища и две порции слизи из шеечного канала матки. Тест считается положительным, если в одном поле зрения обнаруживается 10 или более сперматозоидов с нормальной подвижностью.
Тест на выживаемость сперматозоидов также можно провести in vitro. В этом случае сперматозоиды смешивают со слизью шеечного канала. Положительным результатом считается наличие 10 и более нормальных сперматозоидов в поле зрения.
Важно помнить!
Перед сдачей анализа спермы необходимо подготовиться: в течение трех месяцев исключите неблагоприятные факторы, такие как курение и алкоголь.
Некоторые медикаменты могут влиять на репродуктивную функцию. Снижение этой функции наблюдается при приеме антидепрессантов, фенотиазинов, некоторых препаратов для снижения артериального давления, транквилизаторов, нейролептиков, стероидных гормонов, противоопухолевых средств, сульфасалазина и фурадонина. Если вы принимаете лекарства, проконсультируйтесь с врачом о режиме их применения перед сдачей анализа спермы и сообщите об этом специалисту, который будет интерпретировать результаты.
| Если вы хотите воспользоваться услугой автоматической расшифровки, перейдите по ссылке на сервис Онлайн расшифровки, введите ваши данные и ознакомьтесь с результатом. * Перейти на сервис: Онлайн расшифровка анализа спермы (спермограмма) |
Вопрос-ответ
Сколько должно быть активно подвижных для зачатия ребенка?
Подвижность сперматозоидов – нормы ВОЗ. Нормы ВОЗ предполагают наличие в фертильном эякуляте: не менее 40% (38-42) клеток первых двух групп (PR+NP), то есть всех подвижных сперматозоидов вне зависимости от траектории их движения; не менее 32% (31-34) клеток первой группы (PR).
Сколько должна быть патологий головки?
Нормальные сперматозоиды — 68% (норма — больше 50%). Патологические формы: патология головки — 21%, патология шейки — 8%, патология хвоста — 3%, незрелые — 1%, клетки сперматогенеза (на 100 сперматозоидов) — меньше 1.
Каковы показания к ЭКО у мужчин?
Показания к ЭКО при мужском факторе бесплодия: наличие антиспермальных антител (АСАТ) в эякуляте, отсутствие сперматозоидов в эякуляте (азооспермия).
Что такое нормоспермия?
Нормозооспермия (норм… + сперма, синоним — нормоспермия) — состояние организма, при котором все показатели спермограммы находятся в пределах нормальных величин. Содержание в эякуляте сперматозоидов у здорового мужчины зрелого возраста составляет 60-150 млн/мл, из них подвижных — не менее 70%.
Советы
СОВЕТ №1
Перед сдачей спермограммы воздержитесь от половой активности минимум 2-5 дней. Это поможет получить более точные результаты, так как слишком частые эякуляции могут снизить объем и концентрацию спермы.
СОВЕТ №2
Обратите внимание на условия хранения и транспортировки образца. Сперму следует доставить в лабораторию как можно быстрее, желательно в течение 1 часа, чтобы избежать изменений в ее характеристиках.
СОВЕТ №3
Не забывайте о важности правильного питания и образа жизни. Употребление здоровой пищи, отказ от алкоголя и курения, а также регулярные физические нагрузки могут положительно сказаться на качестве спермы.
СОВЕТ №4
При получении результатов спермограммы обязательно проконсультируйтесь с врачом. Он поможет вам правильно интерпретировать данные и при необходимости назначит дополнительные исследования или лечение.