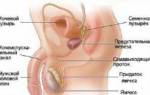
Каковы основные причины гепатита?
Причины гепатита делятся на инфекционные и неинфекционные. Вирусный гепатит классифицируется на типы A, B, C и D. Среди неинфекционных форм наиболее распространены аутоиммунный и токсический гепатиты.
| Инфекционные гепатиты | Неинфекционные гепатиты |
| * Вирусный гепатит A | * Токсический гепатит |
| * Вирусный гепатит B и D | * Аутоиммунный гепатит |
| * Вирусный гепатит C |
Механизмы повреждения печени при инфекционных и неинфекционных гепатитах различаются, поэтому важно рассмотреть каждый тип отдельно.
Врачи подчеркивают важность понимания различных видов гепатита и их причин. Вирусный гепатит, вызванный инфекцией, токсический гепатит, возникающий из-за воздействия ядовитых веществ, и аутоиммунный гепатит, при котором иммунная система атакует клетки печени, требуют внимательного подхода к диагностике и лечению. Основным методом диагностики является анализ крови, который включает ПЦР для выявления вирусной нагрузки, ИФА для определения антител, а также анализы на билирубин, АлАт и АсАт для оценки состояния печени. Расшифровка этих анализов позволяет врачам точно определить тип гепатита и назначить эффективное лечение. Важно также соблюдать специальную диету, которая поддерживает функцию печени и способствует выздоровлению. Врачи настоятельно рекомендуют регулярные обследования, чтобы предотвратить осложнения и обеспечить своевременное лечение.

Как происходит вирусное поражение печени?
После попадания в организм вирус проникает в печень через кровоток. На его поверхности есть структуры, которые обеспечивают прикрепление к клеточной мембране гепатоцита. Слияние мембран высвобождает вирусную ДНК или РНК в цитоплазму клетки. Генетический материал интегрируется в геном клетки, заставляя ее производить новые вирусные частицы. В результате формируются сотни новых вирусов, которые покидают клетку и инфицируют другие гепатоциты, требуя значительных ресурсов клетки. Каждый новый цикл приводит к дальнейшему поражению клеток печени.
| Причина/Вид гепатита | Диагностика (Анализ крови) | Лечение/Диета |
|---|---|---|
| Вирусный гепатит A (HAV) (фекально-оральный путь) | IgM антитела к HAV (ИФА), общий билирубин, АлАТ, АсАТ | Поддерживающая терапия, диета (исключение жирной пищи, алкоголя), прогноз благоприятный, обычно самоизлечение. |
| Вирусный гепатит B (HBV) (кровь, сперма, слюна) | HBsAg (ИФА), анти-HBs (ИФА), анти-HBc IgM/IgG (ИФА), HBV ДНК ПЦР, общий билирубин, АлАТ, АсАТ | Интерфероны, нуклеозидные/нуклеотидные аналоги, диета (исключение жирной пищи, алкоголя), прогноз зависит от стадии и лечения. |
| Вирусный гепатит C (HCV) (кровь) | HCV РНК ПЦР, анти-HCV (ИФА), общий билирубин, АлАТ, АсАТ | Прямодействующие противовирусные препараты (DAA), диета (исключение жирной пищи, алкоголя), прогноз зависит от стадии и лечения. |
| Вирусный гепатит D (HDV) (только в сочетании с HBV) | HDV РНК ПЦР, анти-HDV IgM/IgG (ИФА), общий билирубин, АлАТ, АсАТ | Интерфероны, нуклеозидные/нуклеотидные аналоги (лечение HBV), диета (исключение жирной пищи, алкоголя), прогноз серьезный, часто хроническое течение. |
| Вирусный гепатит E (HEV) (фекально-оральный путь) | IgM антитела к HEV (ИФА), общий билирубин, АлАТ, АсАТ | Поддерживающая терапия, диета (исключение жирной пищи, алкоголя), прогноз благоприятный, обычно самоизлечение. |
| Токсический гепатит (алкоголь, лекарства, токсины) | Общий билирубин, АлАТ, АсАТ, ГГТ, щелочная фосфатаза, оценка уровня токсинов (при необходимости) | Исключение токсического фактора, гепатопротекторы, диета (исключение токсичных веществ, жирной пищи, алкоголя), прогноз зависит от причины и своевременности лечения. |
| Аутоиммунный гепатит (нарушение иммунной системы) | Антинуклеарные антитела (ANA), антигладкие мышечные антитела (ASMA), антимитохондриальные антитела (AMA), общий билирубин, АлАТ, АсАТ, иммунограмма | Глюкокортикоиды, иммуносупрессанты, диета (исключение жирной пищи, алкоголя), прогноз зависит от своевременности лечения и контроля аутоиммунного процесса. |
Как происходит токсическое поражение печени?
Печень отвечает за детоксикацию и удаление токсинов. При избытке токсических веществ печень может быть повреждена. Пораженные клетки теряют способность выполнять обменные процессы, что приводит к накоплению жиров. Токсины нарушают работу клеток, снижая их функциональность в синтезе белков и транспортировке жиров, белков и углеводов. При длительном токсическом воздействии клетки могут погибать, вызывая симптомы гепатита.
Гепатит — это воспаление печени, которое может быть вызвано различными факторами. Вирусный гепатит, включая типы A, B и C, передается через инфицированные жидкости или продукты. Токсический гепатит возникает из-за воздействия ядовитых веществ, таких как алкоголь или лекарства. Аутоиммунный гепатит развивается, когда иммунная система атакует собственные клетки печени.
Диагностика гепатита включает анализы крови, такие как ПЦР и ИФА, которые помогают выявить вирус и определить его тип. Уровни билирубина, АлАт и АсАт также играют важную роль в оценке состояния печени. Расшифровка анализов позволяет врачам назначить правильное лечение.
Эффективное лечение гепатита зависит от его типа и стадии. Вирусный гепатит может требовать противовирусной терапии, тогда как токсический — устранения источника токсинов. Аутоиммунный гепатит часто лечится иммуносупрессорами. Важным аспектом является соблюдение диеты, богатой витаминами и минералами, а также ограничение жирной и жареной пищи. Правильный подход к лечению и профилактике гепатита способствует восстановлению здоровья печени и улучшению качества жизни.

Что происходит с печенью при аутоиммунном гепатите?
Аутоиммунный гепатит возникает из-за сбоя в иммунной системе, которая начинает вырабатывать антитела против клеток печени. Иммунные клетки атакуют ткани печени и межклеточное вещество, что приводит к разрушению печеночной ткани и нарушению ее функций.
Симптомы гепатита
- Болезненные ощущения в правом подреберье, обычно постоянные и давящие. Боль усиливается при пальпации.
- Ахоличный кал (светлый цвет).
- Темно-коричневая моча.
- Желтушность кожи и слизистых оболочек.
Эти симптомы общие для всех типов гепатита, но каждый вид имеет свои особенности. Боль возникает из-за увеличения печени и растяжения ее капсулы, где находятся болевые рецепторы. Изменение цвета кала и мочи связано с нарушением обмена билирубина.

Вирусные гепатиты – механизмы инфицирования
Вирусные гепатиты B, C и D передаются через кровь и биологические жидкости:
— При переливании крови или ее компонентов.
— При незащищенных половых контактах.
— При использовании инъекционных наркотиков.
— При медицинских процедурах и манипуляциях.
— При использовании нестерильных инструментов для татуировок и маникюра.
— При совместном использовании предметов личной гигиены.
Гепатиты A и E передаются в основном через пищу, что в некоторых странах называют «болезнью грязных рук».
Диагностика воспаления печени
Повышение трансаминаз. Определение ферментов, таких как АлАт и АсАт, указывает на воспаление. Их уровень повышается при массовой гибели клеток печени.
Повышение уровня билирубина является специфическим признаком гепатита. При воспалении печени ее функции нарушаются, что приводит к повышению билирубина в крови.
УЗИ печени позволяет выявить увеличение ее объема и исключить или подтвердить наличие онкологических процессов.
Диагностика аутоиммунного гепатита
Диагноз устанавливается на основе лабораторных исследований:
— Микроскопическое исследование биоптата печени.
— Повышение уровня гамма-глобулина G.
— Наличие антител к гладким мышцам и антиядерных антител в высоком титре.
Диагностика вирусного гепатита В
Активность инфекции определяется лабораторными методами. Наибольшее значение имеют серологические исследования и результаты ПЦР.
HbsAg указывает на инфицирование вирусом гепатита В. Если антиген присутствует более 6 месяцев, это свидетельствует о хронической форме.
Анти HbsAg определяет наличие антител к HbsAg, что важно для оценки инфицированности.
Анти HbcAg появляются с начала клинических проявлений. Лабораторные исследования выявляют два класса антител:
— IgM – ранние антитела, указывающие на недавнее инфицирование.
— IgG – антитела, сохраняющиеся после выздоровления.
Суммарные Анти HbcAg – общий показатель антител разных классов.
HbeAg указывает на высокую активность вирусной инфекции.
Anti-HbeAg свидетельствует о формировании иммунитета к вирусному гепатиту В.
ПЦР исследование позволяет выявить генетический материал вируса и провести количественный анализ.
Диагностика вирусного гепатита С
Серологические исследования методом ИФА определяют наличие антител Anti-HCV.
Anti-HCV бывают двух видов: IgM и IgG. Обнаружение антител возможно через 4-6 недель после инфицирования. Длительное наличие IgM указывает на высокую активность инфекции.
ПЦР диагностика гепатита С предоставляет информацию о наличии инфекции и ее активности.
Диагностика вирусного гепатита А
Диагностика гепатита А обычно не вызывает затруднений. Иногда требуются лабораторные исследования:
— анти-НАV IgМ – уровень антител класса М повышается через несколько недель после инфицирования.
— анти-НАV IgG – выявляется через 10 недель и может оставаться высоким после выздоровления.
Лечение гепатита
Лечение гепатита включает восстановление функций печени и борьбу с вирусами. Оно должно быть комплексным и сопровождаться соблюдением режима и диеты.
Восстановление функций печени достигается с помощью гепатопротекторов и диеты.
Гепатопротекторы:
— Эсенциальные фосфолипиды – ускоряют восстановление клеточной стенки гепатоцитов.
— Силимарин – защищает клетки печени и способствует их регенерации.
— Адеметионин – активирует обменные процессы в печени.
— Урсодезоксихолевая кислота – улучшает отток желчи.
Противовирусное лечение зависит от типа вируса и стадии заболевания. Обычно это комбинация интерферонов и дополнительных противовирусных препаратов.
Диета при гепатитах
При гепатите рациональное питание играет важную роль.
Рекомендации:
1. Полное исключение алкоголя.
2. Ограничение жирных продуктов, предпочтение нежирным сортам мяса и рыбы.
3. Употребление продуктов с антиоксидантами (фрукты и овощи).
4. Употребление свежего творога и кефира, исключая сливки и сыры.
5. Ограничение солений и острых приправ.
6. Умеренное потребление меда и варенья.
Комплексное лечение с применением гепатопротекторов и соблюдением диеты помогает печени справиться с вирусной инфекцией. Гепатиты поддаются лечению, и исход заболевания зависит от действий пациента.
Что делать, если поставили диагноз «гепатит С»?
Если вам поставили диагноз «гепатит С», важно сохранять спокойствие.
1. Пересдайте анализы. Возможно, диагноз был ошибочным.
2. УЗИ органов брюшной полости и расширенные анализы.
3. Определите тип вируса и его количество. На основе результатов анализов врач составит план лечения.
Обратитесь к квалифицированному инфекционисту-гепатологу для подбора индивидуальной схемы лечения.
Как лечить вирусный гепатит народными методами?
Лечение народными средствами направлено на снижение токсического воздействия на печень и повышение иммунной защиты.
| Растение | Свойства | Способ применения |
| Расторопша пятнистая | Защищает клетки печени и способствует их регенерации. | Отвар из 1 ч.л. семян 3 раза в день за полчаса до еды. Курс 5-7 недель. |
| Корень одуванчика | Обладает антивирусными свойствами. | 2 ч.л. порошка на стакан кипятка, настаивать 8 часов. Принимать по 1/3 стакана 3 раза в день. |
| Корень солодки | Стимулирует синтез интерферонов. | 2 ч.л. сиропа растворить в стакане воды, принимать 2 раза в день. Настой: 2 ст.л. корня на 0,5 л кипятка, настаивать 2 часа. |
Лечение народными методами должно проводиться под контролем врача.
Стоит ли делать прививку от гепатита В?
С 2002 года вакцинация против гепатита В обязательна для детей. Она необходима для определенных категорий:
— Люди на гемодиализе.
— Домашние больные с хроническим гепатитом В.
— Люди с частой сменой половых партнеров.
— Медицинские работники и студенты медвузов.
— Люди, работающие с кровью.
Вакцина вводится новорожденным в первые 12 часов жизни, затем в 1 и 6 месяцев. После трех прививок формируется стойкий иммунитет.
Что делать, если дома больной гепатитом, каковы меры профилактики?
При соблюдении гигиенических норм больной хроническим гепатитом не опасен для окружающих.
Профилактика вирусных гепатитов А и Е:
— Изоляция больного в отдельной комнате.
— Соблюдение личной гигиены.
— Дезинфекция квартиры.
— Вакцинация против гепатита А для домочадцев.
— Наблюдение за состоянием здоровья контактировавших.
Профилактика вирусных гепатитов В, С, D, G:
— Нет необходимости изолировать больного.
— Использование индивидуальных средств личной гигиены.
— Дезинфекция в квартире.
— Вакцинация непривитых членов семьи против гепатита В.
— Медицинское наблюдение за контактировавшими.
Какова стоимость лечения вирусного гепатита?
Стоимость лечения зависит от типа вируса и формы заболевания. Больные должны знать о бесплатных и льготных программах диагностики и лечения.
Пути получения бесплатного лечения:
— Бесплатные анализы и лечение в рамках обязательного медицинского страхования.
— Участие в клинических испытаниях новых противовирусных средств.
— Бесплатное получение противовирусных препаратов для определенных категорий граждан.
Если бесплатное лечение недоступно, придется оплачивать его самостоятельно.
Стоимость лечения вирусного гепатита А составляет от 3 до 10 тысяч рублей.
Стоимость лечения вирусного гепатита В может достигать $2400-19200.
Стоимость лечения вирусного гепатита С составляет $500-2500 в месяц.
Каковы последствия гепатита А?
В большинстве случаев иммунная система успешно справляется с вирусом гепатита А за 30-40 дней. Однако у людей с ослабленным иммунитетом возможны осложнения:
— Хроническая форма гепатита А.
— Молниеносная форма с печеночной комой.
— Рецидивы гепатита А.
— Аутоиммунный гепатит.
— Воспалительные заболевания желчных путей.
Цирроз и рак печени после гепатита А не развиваются.
Как восстановить печень после гепатита А?
Восстановление печени после гепатита А возможно с помощью режима дня, диеты и фитотерапии. Реабилитация может занять 3-6 месяцев.
— Необходимо больше отдыхать.
— Избегайте физических нагрузок и перегрева.
— Принимайте лекарства только по назначению врача.
— Полностью откажитесь от алкоголя.
Народные методы для восстановления печени:
— Цветки зверобоя, календулы и корни цикория.
— Отвар овса.
— Отвар бессмертника песчаного.
Какая нужна диета при вирусном гепатите?
При гепатите рекомендуется стол №5 (диета Певзнера) с ограничением жирных продуктов.
Основные рекомендации:
— Принимать пищу 5 раз в день.
— В меню должно быть 100 г белка, 80 г жира и 400 г углеводов.
— Блюда варить, готовить на пару или запекать.
— Подавайте блюда теплыми.
Рекомендованные продукты:
— Супы, крупы, нежирное мясо и рыба, яйца, овощи, молочные продукты, фрукты и ягоды.
Исключаемые продукты:
— Крепкие бульоны, жирные сорта мяса и рыбы, молочные продукты с высоким содержанием жира, острые приправы и алкоголь.
Какова длительность инкубационного периода гепатита?
Инкубационный период – это время от попадания вируса в организм до появления симптомов.
| Вид вируса | Инкубационный период |
|---|---|
| Гепатит А | 15-30 дней |
| Гепатит В | 50-180 дней |
| Гепатит С | 45-60 дней |
| Гепатит D | 4-5 дней (при совместном заражении) |
| Гепатит Е | 20-60 дней |
| Гепатит F | Не встречается самостоятельно |
| Гепатит G | 14-30 дней |
Как происходит токсическое поражение печени?
Печень выполняет жизненно важные функции, включая нейтрализацию и выведение токсинов. Когда количество токсических веществ, поступающих извне или образующихся внутри организма, превышает нормы, это негативно сказывается на печени. Поврежденные клетки теряют способность выполнять свои функции, что приводит к накоплению жировых отложений. Токсины, накапливаясь в тканях печени, нарушают нормальное функционирование клеток, что вызывает частичную утрату их способности синтезировать белки, а также трансформировать и транспортировать жиры, белки и углеводы. При длительном воздействии токсинов происходит гибель клеток печени, что может привести к симптомам гепатита.
Подробную информацию о токсическом гепатите читайте в статье: Токсический гепатит
Что происходит с печенью при аутоиммунном гепатите?
Это заболевание печени возникает из-за сбоя в иммунной системе, которая начинает производить антитела против печеночной ткани. Иммунные клетки вырабатывают антитела, нацеленные на клетки печени, что приводит к повреждению клеток и межклеточного вещества. Постепенное разрушение ткани ухудшает её функционирование и вызывает симптомы гепатита.
Симптомы гепатита
• Боль в правом подреберье. Обычно она постоянная, пациенты описывают её как давящую или жгучую. При пальпации дискомфорт усиливается.
• В некоторых случаях наблюдается ахоличный кал (светлый кал).
• Моча становится темно-коричневой.
• Желтушность кожи и слизистых оболочек.
Эти симптомы общие для всех типов гепатита, но каждый вид имеет свои особенности. Боль при гепатите чаще всего возникает из-за увеличения печени и растяжения её капсулы, где расположены болевые рецепторы. Изменение цвета кала и мочи связано с нарушением обмена билирубина, что приводит к его уменьшенному выведению с желчью, в то время как билирубин выводится с мочой, придавая ей характерный цвет.
Вирусные гепатиты – каковы механизмы инфицирования?
Вирусные гепатиты B, C и D передаются через кровь и биологические жидкости, такие как сперма и вагинальная смазка. Основные способы передачи:
• Переливание крови или её компонентов
• Незащищенные половые контакты (оральные, анальные, вагинальные)
• Использование инъекционных наркотиков
• Некоторые медицинские процедуры (инъекции, капельницы), операции или стоматологические вмешательства
• Нестерильные инструменты при татуировках, пирсинге или маникюре
• Совместное использование предметов личной гигиены (бритвы, зубные щетки, депиляторы)
Вирусные гепатиты A и E передаются в основном через пищу, поэтому в некоторых странах их называют «болезнью грязных рук».
Диагностика воспаления печени
Для начала рассмотрим лабораторные и ультразвуковые признаки, характерные для всех форм гепатита.
Повышение уровня трансаминаз. Увеличение активности ферментов АлАт и АсАт указывает на воспалительную реакцию. Эти ферменты попадают в кровь при воспалении тканей. При массовой гибели клеток печени уровень АлАт значительно возрастает, что делает этот показатель важным для диагностики. Значение трансаминаз помогает оценить степень повреждения тканей.
Увеличение уровня билирубина — специфический признак гепатита. Билирубин, продукт распада гема, перерабатывается печенью и выводится в кишечник через желчь. При воспалении печени ее ткани функционируют неэффективно, что приводит к повышению общего и несвязанного уровня билирубина в крови. Нарушение обработки билирубина связано с тремя клиническими симптомами гепатита:
• осветление кала (недостаток желчи нарушает расщепление жиров)
• потемнение мочи из-за высокой концентрации билирубина
• желтушность кожи, вызванная накоплением билирубина.
Более подробно о расшифровке анализа крови при воспалении печени вы можете узнать в статье: Анализ крови при заболеваниях печени.
УЗИ печени позволяет выявить увеличение ее объема на ранних стадиях заболевания и исключить или подтвердить наличие онкологических процессов, которые могут вызвать печеночную недостаточность. На более поздних стадиях УЗИ помогает отслеживать динамику гепатита и выявлять признаки его перехода в цирроз. Также ультразвуковое исследование позволяет диагностировать состояние желчевыводящих путей, так как обострение желчекаменной болезни часто приводит к желтушности и воспалению печени.
Диагностика аутоиммунного гепатита
В большинстве случаев диагноз устанавливается на основе лабораторных анализов:
• Микроскопическое исследование образца печени выявляет характерные изменения. Для этого выполняется прокол печени с помощью специальной иглы и берется небольшой фрагмент. Образец обрабатывается реагентами и исследуется под микроскопом.
• Уровень гамма-глобулина G превышает норму как минимум в 1,5 раза.
• Обнаруживаются антигладкомышечные, антиядерные и антимитохондриальные антитела в высоких титрах, превышающих 1:80.
Также могут быть выявлены другие лабораторные признаки воспаления печеночной ткани и развития печеночной недостаточности.
Диагностика вирусного гепатита В
Диагностика активности инфекции осуществляется с помощью лабораторных методов. Для гепатита В важны серологические анализы крови и результаты ПЦР-исследований. Серологические тесты обычно проводятся с использованием иммуноферментного анализа (ИФА).
Лабораторная диагностика направлена на выявление фрагментов вируса или антител к ним.
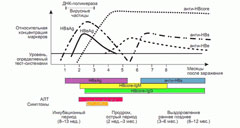
HbsAg — обнаружение «австралийского антигена» указывает на инфицирование вирусом гепатита В. Если антиген присутствует в крови более 6 месяцев, это может свидетельствовать о хронической форме заболевания.
Анти HbsAg – анализ определяет наличие антител к вирусному антигену HbsAg. Выявление этих антител указывает на инфицированность вирусом гепатита В и состояние гуморального иммунитета. Исследование помогает оценить уровень иммунитета и необходимость вакцинации. Анти HbsAg может оставаться в организме долго после выздоровления.
Анти HbcAg появляются с момента клинических проявлений заболевания и продолжают обнаруживаться на всех стадиях болезни. Лабораторные исследования выявляют антитела двух классов:
— IgM — ранние антитела, вырабатываемые на начальных этапах иммунного ответа. Указывают на недавнее инфицирование или высокую активность инфекции.
— IgG — антитела, формирующиеся через несколько месяцев после первичного контакта с вирусом, могут оставаться в крови длительное время после выздоровления, обеспечивая стойкий иммунитет. Если IgM не обнаруживается на фоне стабильного уровня IgG, это говорит о наличии устойчивого иммунитета.
— Суммарные Анти HbcAg – общий количественный показатель антител IgM и IgG.
HbeAg — его наличие указывает на высокую активность вирусной инфекции. Обнаружение высокой вирусной активности требует немедленного противовирусного лечения. Пациенты с положительным HbeAg считаются опасными для окружающих и должны соблюдать меры предосторожности.
Anti-HbeAg – этот показатель свидетельствует о формировании полноценного иммунитета к вирусному гепатиту В. При наличии антител к HbeAg риск инфицирования окружающих значительно снижается.
Для наглядного понимания динамики титров различных маркеров вирусного гепатита В представлен график наиболее распространенных лабораторных показателей.
ПЦР-исследование: зачем оно нужно?
Это исследование позволяет выявить генетический материал вируса. Метод может обнаружить вирусное заболевание даже при минимальном количестве вирусных частиц в крови. С помощью этого метода возможно многократное размножение цепочек ДНК или РНК вирусов, что делает их присутствие явным. Важным аспектом является возможность количественного анализа, что позволяет определить вирусную нагрузку.
Подробнее о лабораторной диагностике вирусного гепатита В читайте в статье: Вирусный гепатит В
Диагностика вирусного гепатита С
Серологические исследования проводятся с использованием иммуноферментного анализа (ИФА). В процессе диагностики гепатита С определяется наличие и уровень антител Anti-HCV.
Anti-HCV включает два типа антител: IgM и IgG. Также может быть указано общее количество антител Anti-HCV total = IgM + IgG.
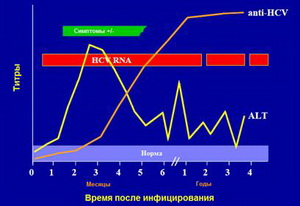
Антитела к вирусу гепатита С могут быть обнаружены через 4-6 недель после заражения. В этот период в крови начинают циркулировать антитела класса М (IgM). Спустя 11-12 недель начинается синтез IgG. Длительное присутствие Anti-HCV класса М указывает на высокую активность вирусной инфекции и может свидетельствовать о переходе заболевания в хроническую стадию. При хроническом гепатите периодическое обнаружение Anti-HCV класса М может указывать на обострения вирусного поражения печени. Для наглядности динамики титра антител против вируса гепатита С представлен график.
ПЦР диагностика гепатита С предоставляет информацию о наличии инфекции и активности процесса. Существует два типа ПЦР диагностики – качественная и количественная.
При качественной ПЦР результат может быть положительным (инфицирование подтверждено) или отрицательным (генетический материал вируса не обнаружен).
Количественная ПЦР позволяет выявить наличие генетического материала вируса и определить его количество. Эти данные помогают оценить активность вируса в организме, что обозначается как «вирусная нагрузка». Вирусная нагрузка указывает на количество единиц генетического материала в одном миллилитре крови и измеряется в международных единицах на миллилитр (ME/мл). Высокая вирусная нагрузка считается неблагоприятным признаком.
ПЦР часто выполняется серией анализов через определенные промежутки времени после начала лечения. Показатель вирусной нагрузки демонстрирует эффективность лечения и помогает определить дозировки, сроки применения и состав антивирусной терапии. Низким значением вирусной нагрузки считается показатель менее 800.000 МЕ/мл, высоким – более 800.000 МЕ/мл.
Диагностика вирусного гепатита А
Диагностика гепатита А не вызывает затруднений у инфекционистов благодаря предсказуемым стадиям заболевания и четким внешним признакам. Эпидемиологический анамнез, включая соблюдение гигиенических норм и употребление неприготовленной пищи, упрощает выявление вирусного гепатита А.
В некоторых случаях требуются лабораторные исследования:
- Серологическое исследование крови методом иммуноферментного анализа (ИФА):
- анти-НАV IgМ – тест на антитела класса М к вирусу гепатита А. Уровень этих антител повышается через несколько недель после заражения и обычно становится положительным к моменту появления первых клинических симптомов.
- анти-НАV IgG – обнаруживается через 10 недель после заражения. Титр антител может оставаться высоким при полном выздоровлении, что свидетельствует о стойком иммунитете.
Лечение гепатита
Условно лечение гепатита делится на два направления: восстановление функций печени и борьба с вирусами, повреждающими печеночные ткани. Терапия должна быть комплексной, с соблюдением медицинских рекомендаций, режима труда и отдыха, а также диеты.
Восстановление функций печени связано с восстановлением клеточного состава органа и сохранением его микроскопической структуры, что критично для выполнения её функций. Это достигается с помощью гепатопротекторов и соблюдения диеты.
Гепатопротекторы при гепатитах:
Эсенциальные фосфолипиды – основные компоненты клеточной мембраны гепатоцитов. Их поступление извне ускоряет восстановление поврежденных клеточных мембран и регенерацию тканей печени.
Силимарин – защищает клетки от повреждений, вызванных свободными радикалами, предотвращая дальнейшее развитие некроза печени. Также влияет на обменные процессы в гепатоцитах, способствуя их восстановлению.
Адеметионин – активирует обменные процессы в клетках печени и головного мозга, улучшает окислительные реакции и ускоряет выведение желчи. Назначается при токсических (включая алкогольные) гепатитах и желчекаменной болезни, а также демонстрирует гепатопротекторный эффект при вирусных поражениях.
Урсодезоксихолевая кислота – влияет на обмен холестерина, снижая его уровень в желчи, что улучшает её отток и предотвращает холестаз. Обычно назначается при желчекаменной болезни.
Противовирусное лечение инфекционного гепатита
Лечение зависит от типа вируса, его генотипа и стадии заболевания. Схема терапии разрабатывается индивидуально врачом-гепатологом или инфекционистом и обычно включает комбинацию нескольких препаратов (интерферон и дополнительный противовирусный).
Противовирусное лечение проводится на фоне терапии гепатопротекторами. Для лечения вирусных гепатитов С и В применяются интерфероны: как обычные альфа-интерфероны, так и пегилированные. Пегилированные интерфероны действуют дольше, их вводят не чаще одного раза в неделю, в отличие от обычных, которые требуют введения через день.
В лечении гепатита С распространена схема с пегилированным или обычным альфа-интерфероном в сочетании с рибавирином.
Рибавирин подавляет размножение вирусов, вмешиваясь в процесс формирования информационной РНК, необходимой для сборки вирусных частиц. Это снижает вирусную нагрузку, а в комбинации с интерфероном может полностью уничтожить вирусы гепатита С.
В лечении гепатита В используется схема с альфа-интерфероном и противовирусными препаратами (аналогами нуклеозидов и нуклеотидов).
Аналоги нуклеотидов блокируют фермент обратную транскриптазу вируса, останавливая процесс копирования материнской ДНК, что снижает репликацию вирусов и вирусную нагрузку.
Диета при гепатитах
При гепатите печень испытывает двойную нагрузку: вредные факторы нарушают её работу. Воспаление ухудшает кровоснабжение и затрудняет выведение желчи. В это время вирусы проникают в гепатоциты, разрушая их. Печень важна для переработки питательных веществ, поэтому правильное питание влияет на течение болезни и состояние пациента.
Рекомендации по питанию:
- Полностью исключите алкоголь.
- Уменьшите потребление жирной пищи. При печеночной недостаточности выработка желчи снижается, что затрудняет расщепление жиров. Выбирайте нежирные сорта мяса (куриная грудка, говядина, телятина, кролик) и рыбу (треска, судак, щука). Избегайте животных жиров, маргарина и ограничьте сливочное масло.
- Обогатите рацион антиоксидантами (витамины A, C, E, глутатион, липоевая кислота). Получайте их из свежих фруктов (цитрусовые, клубника, киви, лимон) и овощей (морковь, болгарский перец, огурцы, помидоры), зелени и орехов.
- Употребляйте свежий творог, кефир и простоквашу. Избегайте сливок, сметаны, сыров и йогуртов.
- Исключите соленья, квашеную капусту, бобовые, щавель, чеснок, лук и петрушку. Обогащайте рацион свежими овощами и фруктами, включайте борщи и супы на нежирном бульоне.
- Мед, варенье и мармелад допустимы, но от шоколада, тортов и мороженого лучше отказаться.
- Исключите острые приправы, копчености и майонез.
Комплексное лечение с гепатопротекторами и соблюдение диеты помогают печени бороться с вирусной инфекцией. При токсических гепатитах эти меры часто приводят к клиническому выздоровлению. Диагноз гепатита не является смертным приговором; все виды гепатита поддаются лечению. Однако исход заболевания зависит от вас. Наиболее сложными для лечения являются вирусные гепатиты В и С, которые могут привести к циррозу или онкологии. Тем не менее, своевременное обращение за медицинской помощью и адекватное лечение часто приводят к выздоровлению или переходу инфекции в неактивную форму.
Что делать, если поставили диагноз «гепатит С»?
Если вам поставили диагноз «гепатит С», соберитесь с мыслями. В большинстве случаев это заболевание лечится. Далее следуйте этому плану.
1. Повторная сдача анализов. Возможно, диагноз был ошибочным. Рекомендуется пройти повторное тестирование в другой лаборатории. Важные анализы:
- Биохимический анализ крови.
- ПЦР-качественный – для выявления РНК вируса гепатита С.
Если результаты подтверждают наличие вируса, потребуется более глубокое обследование.
2. УЗИ органов брюшной полости и дополнительные анализы.
- УЗИ оценит состояние печени и связанных с ней органов.
- Серологический анализ на антитела к вирусу гепатита C (анти-HCV).
3. Определение типа вируса и его количества. На основе этих анализов врач разработает план противовирусного лечения.
- ПЦР-количественный – высокий уровень РНК вирусов указывает на тяжелое течение заболевания.
- Генотипирование – определяет тип и субтип вируса, что влияет на течение болезни и вероятность хронической формы.
Когда результаты будут готовы, начните поиск квалифицированного инфекциониста-гепатолога. Опытный специалист подберет индивидуальную схему лечения, чтобы помочь справиться с болезнью и минимизировать побочные эффекты.
Как лечить вирусный гепатит народными методами?
Лечение вирусного гепатита народными средствами направлено на снижение токсического воздействия на печень и укрепление иммунной системы.
| Растение | Свойства | Способ применения |
| Расторопша пятнистая | Плоды содержат силимарин, который связывается со свободными радикалами, вредящими печени. Отвар защищает и восстанавливает клетки печени. | Используйте готовую «муку из расторопши» или измельчите высушенные семена. Принимайте по 1 ч.л. трижды в день за полчаса до еды, запивая 150 мл воды. Курс — 5-7 недель. |
| Корень одуванчика | Обладает антивирусными свойствами. Активные компоненты выводят токсины, облегчая работу печени и стимулируя желудочно-кишечный тракт. | Сушите корень в темном месте и обжаривайте до золотисто-коричневого цвета. 1. При неосложненном гепатите. Измельченные корни настаивайте: 2 ч.л. порошка залейте стаканом кипятка и настаивайте 8 часов. Принимайте по 1/3 стакана трижды в день. 2. При гепатите с циррозом. 1 ч.л. порошка залейте 300 мл воды и кипятите 5 минут. Остудите и пейте по 100 мл за 20 минут до еды. Курс — 2 месяца, затем двухнедельный перерыв и повторение лечения. |
| Корень солодки | Глицирризиновая кислота способствует синтезу интерферонов, помогающих организму бороться с вирусом гепатита, а также предотвращает цирроз и рак печени. | Используйте аптечный сироп, растворяя 2 ч.л. в стакане воды или чая. Принимайте дважды в день после еды. Настой: 2 ст.л. измельченного корня залейте 0,5 л кипятка, настаивайте 2 часа, процеживайте и пейте по 0,5 стакана дважды в день за 20 минут до еды. Продолжительность лечения — 4-6 недель. |
Лечение вирусного гепатита народными средствами должно проходить под наблюдением врача. Фитотерапия дополняет основное лечение, увеличивая шансы на выздоровление.
Стоит ли делать прививку от гепатита В?
С 2002 года вакцинация против гепатита В обязательна для детей, особенно для следующих групп:
- людей на гемодиализе;
- членов семей пациентов с хроническим гепатитом В;
- лиц с частой сменой сексуальных партнеров;
- медицинских работников и студентов медучебных заведений;
- сотрудников, работающих с кровью;
- людей, употребляющих инъекционные наркотики.
Вакцинация рекомендована новорожденным. Молодые родители принимают решение о прививке в роддоме. Первую дозу вводят в первые 12 часов жизни, затем повторные прививки в 1 и 6 месяцев. Схема вакцинации: 0-1-6 месяцев.
После трех прививок формируется стойкий иммунитет: в 95% случаев заболевание не разовьется при заражении. Вирус гепатита В нейтрализуется антителами, выработанными после вакцинации. Устойчивый иммунитет сохраняется до 20 лет, иногда на всю жизнь.
Вакцина содержит белок вируса гепатита В и не содержит живых возбудителей. Возможны побочные эффекты (8-23% случаев) — болезненность и уплотнение в месте инъекции, небольшое повышение температуры.
Опасения родителей о том, что вакцина может вызвать желтуху у новорожденных, не обоснованы. Желтизна кожи на 2-8 сутки жизни — физиологическое состояние, связанное с адаптацией ребенка и заменой фетального гемоглобина.
Ключевой аргумент в пользу прививки от гепатита В — уровень отечественной медицины. Ошибки медицинского персонала при манипуляциях могут привести к повреждению кожи и слизистых, что иногда становится причиной заражения гепатитом.
Что делать, если дома больной гепатитом, каковы меры профилактики? Насколько он опасен для окружающих?
При соблюдении гигиенических норм пациенты с хроническим гепатитом не представляют угрозы для окружающих, поэтому, с разрешения врача, могут лечиться дома. Люди с острым вирусным гепатитом выделяют вирус более активно, но в некоторых случаях также могут получать амбулаторное лечение. Важно, чтобы пациенты и их близкие строго придерживались профилактических мер для предотвращения распространения инфекции.
Профилактика вирусных гепатитов А и Е
Вирус выделяется с фекалиями и может попасть на предметы быта и продукты через грязные руки. Он не передается при общении, объятиях, поцелуях и сексуальных контактах.
- Изоляция больного. Необходимо выделить личное полотенце, мочалку, постельное и нательное белье, посуду и столовые приборы. При невозможности изоляции следует госпитализировать больного.
- Соблюдение личной гигиены. Важно тщательно мыть руки после туалета.
- Дезинфекция в квартире. После подтверждения диагноза гепатита А медицинская бригада обрабатывает все поверхности и предметы дезинфицирующими растворами. Члены семьи должны проводить текущую дезинфекцию:
- Постельное белье и одежду кипятят в растворе моющего средства (20 г на 1 литр воды) в течение 15 минут после закипания, затем стирают.
- Игрушки моют мылом или в 2% содовом растворе, затем погружают в кипяток.
- Посуду кипятят в 2% растворе соды (20 г на литр) в течение 15 минут после закипания.
- Ковры проглаживают горячим утюгом через влажную ткань или обрабатывают щеткой, смоченной в 1% растворе хлорамина. После дезинфекции ковры сворачивают до выздоровления.
- Влажную уборку пола проводят горячим 2% раствором соды или моющего средства. Тем же раствором обрабатывают ручки дверей туалета, сливной бачок и стены. После уборки тряпку кипятят в 2% мыльном или содовом растворе в течение 15 минут. Уборку проводят дважды в день до полного выздоровления.
- Обработка выделений. Больной не должен пользоваться туалетом; для естественных нужд ему выделяют специальную емкость (ведро с крышкой). Испражнения, мочу и рвотные массы засыпают нейтральным гипохлоритом кальция (НГК) или сухой хлорной известью. Для этого нужно засыпать 200 г препарата в емкость и оставить на 60 минут, после чего содержимое сливают в канализацию. Посуду, использованную для выделений, обрабатывают 1% раствором хлорной извести или хлорамина в течение 1 часа.
- Вакцинация против гепатита А. Прививка не предотвращает заболевание, но облегчает его течение. Врач определяет необходимость вакцинации для домочадцев:
- Вакцина с инактивированным вирусом гепатита А.
- Иммуноглобулин человека – готовые антитела, защищающие от вируса.
- Наблюдение за здоровьем контактировавших. В течение 35 дней необходимо следить за состоянием здоровья людей, контактировавших с больным:
- Повышение температуры. Измеряйте дважды в день.
- Изменения цвета мочи и кала.
- Пожелтение кожи и склер глаз.
- Увеличение печени. Врач проводит осмотр раз в неделю.
Профилактика вирусных гепатитов В, С, D, G
Эти вирусы передаются через кровь, поврежденную кожу и во время сексуальных контактов. Они могут содержаться в слюне, слезах, моче и кале, но риск заражения при контакте с кожей ниже.
Гепатит не передается воздушно-капельным путем, поэтому при разговоре, кашле и чихании заразиться невозможно. Нет риска при рукопожатиях, объятиях, совместном употреблении пищи и напитков, а также при использовании общей ванной и туалета.
- Нет необходимости изолировать больного с хроническим гепатитом В, С, D, G.
- Индивидуальные средства личной гигиены. Бритвенные приборы, зубные щетки, мочалки, расчёски и маникюрные принадлежности должны храниться отдельно и дезинфицироваться в 4% перекиси водорода на 20 минут. Для обработки предметов используют «Стераниос – 20%».
- Дезинфекция в квартире. Проводится после установления диагноза и ежедневно, пока больной находится дома. Дезинфицируют все предметы, которые могут соприкасаться с кровью или другими биологическими жидкостями пациента. Для дезинфекции применяют «Стераниос – 20%», 1% раствор хлорамина или другие дезинфицирующие средства.
- Использование личной посуды. Существует небольшой риск заражения при наличии повреждений на слизистой рта. Для дезинфекции достаточно мыть посуду в горячей воде с моющими средствами.
- Троекратная вакцинация непривитых членов семьи вакциной против гепатита В. Вакцина вводится трижды с интервалом в один месяц.
- Медицинское наблюдение за контактировавшими. Врач проводит осмотр всех членов семьи раз в два месяца в течение полугода. Также проводится анализ крови для выявления вируса гепатита.
- Избегать травм и попадания крови (и других биологических жидкостей) больного на кожу и слизистые оболочки здорового человека. При необходимости обработки раны следует надеть резиновые перчатки. Предметы, на которые попала кровь, обрабатывают хлорсодержащими моющими средствами. Одежду кипятят или стирают при 60 градусах в течение 30 минут. Если у здоровых членов семьи есть повреждения кожи на руках, необходимо заклеить их лейкопластырем или использовать резиновые перчатки.
- Использование барьерных методов контрацепции. Без презервативов риск заражения составляет 30%.
Какова стоимость лечения вирусного гепатита?
Стоимость терапии вирусного гепатита зависит от типа вируса и формы заболевания, и лечение часто оказывается затратным. Пациенты должны знать о бесплатных и льготных программах для диагностики и терапии гепатита, хотя на практике многие вынуждены оплачивать анализы и лечение самостоятельно.
Способы получения бесплатного лечения гепатитов
- Бесплатные анализы и лечение в рамках обязательного медицинского страхования. В каждом регионе работают специализированные гепатологические центры с необходимым оборудованием и медикаментами. Для обращения требуется направление от инфекциониста районной поликлиники на специальном бланке.
- Бесплатное лечение за счет бюджетных средств, выделяемых на борьбу с гепатитами.
- Участие в клинических испытаниях новых противовирусных препаратов, организуемых фармацевтическими компаниями.
- Бесплатное получение противовирусных средств в рамках «государственной социальной помощи» (глава 2 закона РФ №122 от 22.08.2004 о монетизации льгот). Это право имеют:
- инвалиды
- дети-инвалиды
- инвалиды войны
- ветераны боевых действий
- участники Великой Отечественной войны
- лица, награжденные знаком «Жителю блокадного Ленинграда»
- члены семей умерших инвалидов войны и ветеранов боевых действий, а также другие категории граждан.
- Дополнительное медицинское страхование (ДМС), компенсирующее затраты на лечение гепатита.
- Лечение на льготных условиях для определенных групп граждан (медиков, коренных малочисленных народов РФ), хотя такие программы могут быть недоступны в некоторых регионах.
- Бесплатное лечение вирусных гепатитов для ВИЧ-инфицированных.
Если бесплатное лечение недоступно, придется оплачивать терапию самостоятельно. Инфекционист составит план лечения, и препараты придется приобретать за свой счет.
Стоимость лечения вирусного гепатита А
В течение 2-3 месяцев назначаются препараты для выведения токсинов, гепатопротекторы и поливитамины. Стоимость такого лечения составляет от 3 до 10 тысяч рублей, в зависимости от медикаментов.
Стоимость лечения вирусного гепатита В
При остром гепатите В необходимы препараты для дезинтоксикации и поддерживающая терапия для печени на 6-8 недель. Средняя стоимость лечения — от 6 до 15 тысяч рублей.
При хроническом гепатите В требуется комплексное лечение с интерферонами и средствами, подавляющими размножение вируса. Стоимость курса может достигать от $2400 до $19200, в зависимости от формы заболевания и схемы терапии.
Стоимость лечения вирусного гепатита С
Средняя продолжительность лечения хронического гепатита С составляет около года. В зависимости от препаратов пациент может тратить от $500 до $2500 в месяц или от $6600 до $30000 в год.
Каковы последствия гепатита А?
Иммунная система обычно справляется с вирусом гепатита А за 30-40 дней, что приводит к выздоровлению. Однако у людей с ослабленным иммунитетом могут возникнуть осложнения.
- Хроническая форма гепатита А наблюдается у 15% заболевших. Вирус может оставаться в печени 6-9 месяцев, но не вызывает рубцевания или жировых изменений, что позволяет печени восстановиться после лечения.
- Молниеносная форма гепатита А с печеночной комой возникает у 0,1% пациентов. Вирус вызывает быстрое разрушение клеток печени, что приводит к печеночной недостаточности и токсическому поражению мозга. У больного возникают тревога, крики, возможна кома. Учащенное дыхание, ускоренное сердцебиение и судороги также могут наблюдаться. Риск летального исхода значительно возрастает, особенно у людей старше 45 лет.
- Рецидивы гепатита А могут возникнуть у 10-15% пациентов. Через 1-3 месяца после болезни симптомы могут вернуться. В некоторых случаях симптомы отсутствуют, но анализы показывают повышенные уровни АЛТ и АСТ. Это чаще происходит у людей в возрасте 20-40 лет.
- Аутоиммунный гепатит развивается у 3-5% пациентов с нарушениями иммунной системы. У таких людей вырабатываются антитела, атакующие клетки печени. Гепатит А может длиться несколько месяцев и сопровождаться желтухой, кожными высыпаниями, поражениями сердца и толстой кишки, а также отсутствием менструаций. Чаще всего это заболевание затрагивает молодых женщин.
- Воспалительные заболевания желчных путей (15-20% переболевших): дискинезия желчных путей, холецистит. Воспаление из печени может распространиться на желчные пути, вызывая их сужение и нарушение оттока желчи, что приводит к воспалению желчного пузыря и образованию желчных камней.
Цирроз и рак печени после гепатита А не развиваются.
Как восстановить печень после гепатита А?
Восстановление печени после гепатита А требует соблюдения режима дня, правильного питания и фитотерапии. Реабилитация занимает от трех до шести месяцев. При выполнении рекомендаций врача в печени начнут формироваться здоровые гепатоциты.
- Уделяйте время отдыху. В горизонтальном положении увеличивается приток крови к печени, что улучшает обменные процессы и восстанавливает клетки.
- Избегайте физических нагрузок. Разрешены легкие домашние дела, но поднимать тяжести нельзя (максимально допустимый вес — 1-2 кг). Значительные нагрузки и занятия спортом отложите на 2-3 месяца, возобновляйте только с разрешения врача. В кабинете лечебной физкультуры предложат комплекс упражнений для улучшения кровообращения в печени.
- Не допускайте перегрева. Избегайте прямых солнечных лучей и посещения бани или сауны.
- Принимайте лекарства по назначению врача. Большинство химических веществ инактивируются и выводятся печенью, что создает дополнительную нагрузку и может привести к лекарственному гепатиту.
- Исключите алкоголь. В первые месяцы после выздоровления любые алкогольные напитки, включая пиво, строго запрещены. Алкоголь токсичен для печени и замедляет ее восстановление.
Народные средства для восстановления печени после гепатита А
- Сбор из цветков зверобоя, календулы и корней цикория. Смешайте ингредиенты в равных пропорциях. Вечером 2 ст. ложки смеси залейте двумя стаканами холодной воды. Утром доведите до кипения и процедите. Принимайте небольшими порциями в течение дня. Курс — 2 месяца. Сбор способствует образованию желчи, уменьшает воспаление и ускоряет регенерацию печени.
- Отвар овса. Один стакан овса залейте литром кипятка. Уменьшайте объем жидкости на небольшом огне, пока не останется 1/4. Пейте по трети стакана 4 раза в день. Курс — 2-3 месяца. Отвар связывает и выводит токсины, стимулируя образование новых гепатоцитов.
- Отвар бессмертника песчаного. 25 г травы (2 ст. ложки) залейте стаканом кипятка. Половину объема выпарите. Процеженный отвар принимайте по 1/4 стакана 4 раза в день за полчаса до еды. Курс — 2-2,5 месяца. Бессмертник содержит фламин, обладающий желчегонным и противовоспалительным действием.
Фирмы, производящие лекарственные травы, предлагают травяные сборы для восстановления печени. Они доступны по цене и содержат тщательно подобранные растительные компоненты.
Какая нужна диета при вирусном гепатите?
При гепатите рекомендуется соблюдать диету №5 (по Певзнеру), которая обеспечивает полноценное питание с ограничением жиров. Исключите холодные блюда и продукты, способствующие брожению, содержащие пурины и щавелевую кислоту.
Основные рекомендации по питанию
- Питание дробное: 5 раз в день небольшими порциями.
- Суточная норма: около 100 г белка, 80 г жира и 400 г углеводов. Объем жидкости — до 3 литров.
- Блюда готовят на пару, варят или запекают; жареные блюда исключены.
- Подаваемые блюда должны быть теплыми.
Рекомендуемые продукты при гепатите
- Супы: молочные, вегетарианские, иногда на вторичном бульоне. Добавляйте овощи и крупы. Для заправки используйте сметану (10 г) или сливочное масло (5 г).
- Крупы: рис, гречка, овсянка, манка. Готовьте каши на воде или с молоком, они должны быть жидкими или вязкими. Разрешены отварные макароны.
- Мясо: нежирные сорта — говядина, телятина, крольчатина, курица. Удаляйте жир и шкуру. Рекомендуются блюда из рубленого мяса: бефстроганов, котлеты, тефтели. В ограниченных количествах — голубцы и пельмени без острого соуса. Молочные сосиски — 1 раз в неделю.
- Рыба: нежирные виды — судак, треска, тунец, хек, минтай. Можно до 3 раз в неделю. Разрешены устрицы, кальмары, мидии, слабосоленая семга в небольшом количестве.
- Яйца: не более 1 в день, всмятку или в виде парового белкового омлета.
- Овощи: картофель, кабачки, свекла, морковь, помидоры (в ограниченном количестве), репчатый лук. Овощи очищайте и варите или запекайте.
- Молочные продукты: с низким содержанием жира до 2% — молоко, простокваша, кефир, нежирный творог.
- Фрукты и ягоды: сладкие яблоки, бананы, гранаты, сухофрукты.
- Хлеб: вчерашний или подсушенный, сухой бисквит.
- Десерты: карамель, зефир, мармелад, мед, сухое или галетное печенье.
- Напитки: отвар шиповника, некрепкий чай, разведенные соки, морсы, кисели.
Диета при вирусном гепатите исключает
- Бульоны: крепкие грибные, мясные и рыбные, а также супы на их основе.
- Крупы: пшено, перловая, кукурузная и ячневая крупы, горох, фасоль, чечевица.
- Мясо: жирные сорта — свинина, баранина, мясо гуся, утки, печень, мозги.
- Рыба: жирные сорта — сардина, тунец, форель, скумбрия, лосось, икра, креветки.
- Молочные продукты: сливки, жирная сметана, йогурт, сыры.
- Овощи: капуста, сладкий перец, редька, редис, зеленый лук, щавель, чеснок, шпинат, петрушка, маринованные овощи, грибы. Запрещены соленые, маринованные и консервированные овощи.
- Фрукты и ягоды: груши, кислые яблоки, крыжовник, малина.
- Десерты: шоколад, кондитерские изделия с кремом, сдобная и слоеная выпечка.
- Напитки: крепкий чай, кофе, газированные напитки, алкоголь.
- Приправы и специи: перец, хрен, горчица.
Строго запрещены
- Алкоголь;
- консервы;
- копчености;
- жареные блюда.
Какова длительность инкубационного периода гепатита?
Инкубационный период — это время от попадания вируса в организм до появления симптомов. В этот период вирус проникает в печень и размножается в её клетках.
| Тип вируса | Инкубационный период гепатита |
| Гепатит А | 15-30 дней (возможно от 7 до 50 дней). |
| Гепатит В | 50-180 дней, в среднем 85 дней. |
| Гепатит С | 45-60 дней, иногда от 14 до 180 дней. |
| Гепатит D | 4-5 дней при одновременном заражении вирусами гепатита В и D; при наличии гепатита В инкубационный период увеличивается до 20-50 дней. |
| Гепатит Е | В среднем 40 дней, варьируется от 20 до 60 дней. |
| Гепатит F | Редко встречается самостоятельно, обычно сопровождает гепатиты А, В и С, может немного сокращать их инкубационные периоды. |
| Гепатит G | 14-20 дней, у некоторых пациентов до 30 дней. |
Вопрос-ответ
Что значит, если обнаружены антитела к гепатиту В?
Положительный результат этого анализа означает недавнюю инфекцию вирусом гепатита B. Наличие этих антител говорит об острой инфекции. Сделать бесплатную прививку от гепатита B можно и нужно в поликлинике по месту жительства! Подписывайтесь на наш канал в Яндекс.
Что делать, если ПЦР на гепатит С отрицательный, а антитела есть?
Что делать, если обнаружены антитела к вирусу гепатита С, а ПЦР-исследование показало отрицательный результат? Такая ситуация может свидетельствовать о том, что вы болели острым гепатитом С и организм справился с инфекцией сам – вы выздоровели.
Каковы причины заболевания гепатитом?
Причины гепатита. Инфекционные (вирусные) гепатиты — это поражения клеток печени, обусловленные попаданием в организм вирусов гепатита А и Е через загрязненные продукты питания, воду, предметы обихода, т. е. алиментарным путем, или вирусами гепатита В, С, D, F, G, которые передаются при контакте с зараженной кровью.
Что значит, если обнаружены антитела к гепатиту С?
Положительный результат: обнаружены суммарные антитела к вирусу гепатита С. Это свидетельствует о текущей или перенесенной инфекции, но требует дополнительных исследований для подтверждения активности вируса.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска для развития гепатита, такие как незащищенные половые контакты, употребление наркотиков или работа в сфере здравоохранения. Раннее выявление заболевания значительно увеличивает шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на свою диету. Употребление здоровой пищи, богатой витаминами и минералами, поможет поддерживать функцию печени. Избегайте жирной и жареной пищи, а также алкоголя, чтобы снизить нагрузку на печень и улучшить общее состояние здоровья.
СОВЕТ №3
При получении результатов анализов на гепатит, не стесняйтесь задавать вопросы своему врачу. Понимание расшифровки анализов, таких как ПЦР и ИФА, поможет вам лучше осознать свое состояние и выбрать наиболее подходящее лечение.
СОВЕТ №4
Следите за своим эмоциональным состоянием. Заболевания печени могут вызывать стресс и тревогу. Рассмотрите возможность обращения к психологу или участия в группах поддержки, чтобы справиться с эмоциональными аспектами болезни и улучшить качество жизни.