Как нервная система и половые гормоны регулируют женский менструальный цикл?
Регуляция менструального цикла у женщин — это сложный механизм, в котором участвуют нервная и эндокринная системы.
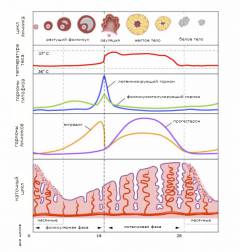
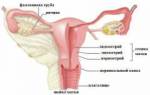
Менструальный цикл контролируется на пяти уровнях:
- Кора головного мозга. Здесь находятся нервные центры, которые играют ключевую роль в управлении репродуктивной системой. Головной мозг получает сигналы из внешней среды и передает их другим структурам, что влияет на менструальный цикл. Например, стресс может вызывать нарушения в репродуктивной функции.
- Гипоталамус — скопление нервных клеток в промежуточном мозге, под корой. Он вырабатывает гормоны: либерины, активирующие гипофиз, и статины, его подавляющие. Работу гипоталамуса регулирует уровень половых гормонов в крови.
- Гипофиз — придаток мозга и железа внутренней секреции. Он производит три гормона, контролирующих функционирование половых желез: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ) и пролактин.
- Яичники. Эти органы развивают яйцеклетки и вырабатывают женские половые гормоны, такие как эстрогены. После созревания яйцеклетки (примерно в середине цикла, через две недели после начала месячных) яичники начинают производить прогестерон.
- Органы, изменяющиеся под воздействием половых гормонов. К ним относятся яичники, матка и влагалище.
Врачи подчеркивают важность исследования женских половых гормонов для диагностики различных заболеваний и оценки репродуктивного здоровья. Эстрогены, прогестерон, ЛГ, пролактин и ФСГ играют ключевую роль в менструальном цикле и беременности. Нормальные уровни этих гормонов варьируются в зависимости от фазы цикла и возраста женщины. Отклонения от нормы могут указывать на гормональные нарушения, такие как синдром поликистозных яичников, гипотиреоз или нарушения в работе гипофиза. Врачи рекомендуют регулярные проверки гормонального фона, особенно при наличии симптомов, таких как нерегулярные менструации, бесплодие или изменения в весе. Раннее выявление и корректировка гормональных дисбалансов могут значительно улучшить качество жизни и здоровье женщин.

Какие изменения происходят в матке под действием женских половых гормонов?
Изменения в матке в течение менструального цикла называются маточным циклом.
Он включает 4 основные фазы:
- Первая фаза начинается сразу после менструации. Под воздействием эстрогенов восстанавливается слизистая оболочка матки.
- В второй фазе слизистая продолжает развиваться и увеличивается в толщине благодаря эстрогенам. Эта фаза завершается на 14-й день после окончания месячных.
- В третьей фазе матка готовится к возможному принятию оплодотворенной яйцеклетки. Слизистая оболочка набухает, образуются спирально закрученные артерии под влиянием прогестерона, который начинает вырабатываться после выхода яйцеклетки из яичника.
- Наконец, наступает четвертая фаза. Уровень эстрогенов и прогестерона резко снижается, что приводит к отторжению слизистой оболочки и кровотечению. У женщины начинаются месячные, которые продолжаются от 3 до 4 дней.
| Гормон | Нормы (приблизительные, зависят от фазы цикла, возраста и метода исследования) | Причины отклонений от нормы |
|---|---|---|
| Эстрогены (Эстрадиол, Эстриол, Эстрон) | Фолликулиновая фаза: 50-400 пг/мл; Овуляция: 100-800 пг/мл; Лютеиновая фаза: 50-200 пг/мл; Постменопауза: <20 пг/мл (значения могут варьироваться в зависимости от лаборатории и метода анализа) | Низкий уровень: ранняя менопауза, гипогонадизм, недостаточность яичников, анорексия, стресс, заболевания щитовидной железы. Высокий уровень: опухоли яичников или надпочечников, синдром поликистозных яичников (СПКЯ), ожирение, заболевания печени. |
| Прогестерон | Фолликулиновая фаза: <2 нг/мл; Лютеиновая фаза: 6-40 нг/мл; Постменопауза: <1 нг/мл (значения могут варьироваться в зависимости от лаборатории и метода анализа) | Низкий уровень: недостаточность лютеиновой фазы, ановуляция, выкидыш, экстрагенитальный эндометриоз. Высокий уровень: опухоли яичников или надпочечников, СПКЯ, беременность. |
| ЛГ (Лютеинизирующий гормон) | Фолликулиновая фаза: 2-10 мМЕ/мл; Овуляция: 20-100 мМЕ/мл; Лютеиновая фаза: 1-10 мМЕ/мл; Постменопауза: повышен | Низкий уровень: гипогонадизм, ановуляция, гипотиреоз, недостаток питания. Высокий уровень: СПКЯ, преждевременная менопауза, опухоли гипофиза. |
| Пролактин | 2-29 нг/мл (в зависимости от времени суток и метода исследования) | Высокий уровень: пролактинома, гипотиреоз, стресс, беременность, прием некоторых лекарств. Низкий уровень: редко встречается, может быть связан с заболеваниями гипофиза. |
| ФСГ (Фолликулостимулирующий гормон) | Фолликулиновая фаза: 2-10 мМЕ/мл; Овуляция: 5-20 мМЕ/мл; Лютеиновая фаза: 1-8 мМЕ/мл; Постменопауза: повышен | Низкий уровень: гипогонадизм, ановуляция, гипотиреоз, недостаток питания. Высокий уровень: преждевременная менопауза, недостаточность яичников, СПКЯ. |
Описание женских половых гормонов
| Название гормона | Где производится? | На какие органы воздействует и какие эффекты вызывает? |
| Эстрогены | Эстрогены — это группа женских половых гормонов: эстрон, эстрадиол, эстриол. Они имеют схожие, но различающиеся по интенсивности эффекты. Эстрон менее активен, чем эстрадиол. Синтезируются фолликулами яичников, а также в небольших количествах надпочечниками и мужскими яичками. | Эстрогены влияют на различные органы. На женские половые органы: * Стимуляция матки, яичников и маточных труб. * Формирование вторичных половых признаков: рост волос по женскому типу, развитие молочных желез. * Увеличение толщины слизистой матки в первой фазе менструального цикла. * Созревание слизистой влагалища. * Увеличение тонуса матки. * Повышение подвижности стенок маточных труб, что способствует достижению яйцеклетки сперматозоидами. На другие органы: * Ускорение обмена веществ. * Защита костной ткани. * Профилактика атеросклероза, увеличивая уровень «хороших» жиров и снижая «плохие». * Задержка натрия и воды. С наступлением климакса уровень эстрогенов у женщин резко снижается, что приводит к угасанию репродуктивной функции, остеопорозу и проблемам с сердечно-сосудистой системой. |
| Прогестерон | Прогестерон вырабатывается: * надпочечниками; * желтым телом яичника; * плацентой во время беременности. | Прогестерон необходим для успешного вынашивания беременности. На женские половые органы: * Подготовка слизистой матки к имплантации яйцеклетки. * Снижение тонуса матки. * Уменьшение выработки слизи в шейке матки. * Стимуляция образования грудного молока. На другие органы: * Нормализация водно-электролитного баланса. * Увеличение секреции желудочного сока. * Замедление выделения желчи. |
| Лютеинизирующий гормон (ЛГ) | Лютеинизирующий гормон, пролактин и фолликулостимулирующий гормон вырабатываются передней долей гипофиза. Их уровень в крови обычно низкий, но увеличивается по мере необходимости. | * Стимулирует синтез женских половых гормонов. В организме женщины андрогены превращаются в эстрогены. ЛГ способствует увеличению выработки андрогенов. * Участвует в созревании яйцеклетки и её выходе из яичника. * Стимулирует синтез прогестерона в желтом теле яичника. |
| Пролактин | * Активирует синтез прогестерона в желтом теле яичника. * Стимулирует развитие молочных желез и лактацию. * Способствует сжиганию жира и образованию энергии. * Снижает артериальное давление. | |
| Фолликулостимулирующий гормон (ФСГ) | Стимулирует созревание фолликула, содержащего яйцеклетку. |
Эстрон — один из трех женских половых гормонов. Он менее активен, чем эстрадиол, но вырабатывается в большем объеме.
Нормы содержания эстрона в крови:
| Норма, нг% | |
| В первую половину цикла (примерно 2 недели после окончания месячных). | 5-9 |
| Во вторую половину менструального цикла (до начала следующих месячных). | 3-25 |
| Во время беременности. | 1500-3000 |
| У мужчин. | 3-6 |
Когда нужно сдавать анализ на эстрон?
- Нарушение менструального цикла: отсутствие, уменьшение интенсивности, сбои в цикле, болезненные ощущения;
- Бесплодие: если женщина не использует контрацепцию и ведет половую жизнь более 6 месяцев, но не может забеременеть;
- Задержка полового созревания: отсутствие увеличения молочных желез и первых месячных в положенном возрасте;
- Плановое обследование перед экстракорпоральным оплодотворением (ЭКО);
- У мужчин: появление женских черт (например, увеличение молочных желез).
Как подготовиться к анализу? Как берут материал?
Для анализа необходимо приходить натощак (не есть 8-14 часов, разрешается только пить). Кровь берут из вены с использованием одноразовых вакуумных пробирок.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Опухоли яичников, производящие гормон. | Менопауза. |
| Поликистоз яичников. | Остеопороз. |
| Избыточный вес, ожирение. Обмен веществ замедляется, и эстрон не выводится. | Снижение функции яичников. |
| Нарушение функции щитовидной железы. | Нарушения менструального цикла. |
| Повышение вязкости крови и риск тромбообразования. | Задержка полового развития. |
| Повышенный риск злокачественных опухолей шейки матки и груди. | Бесплодие. |
Эстрадиол — самый мощный из женских половых гормонов, но его уровень ниже, чем у эстрона.
Нормы содержания эстрадиола в крови:
| Норма, нг/л | |
| В первую половину цикла (примерно 2 недели после окончания месячных). | 15-160 |
| В середине менструального цикла (во время выхода яйцеклетки). | 34-400 |
| Во вторую половину менструального цикла (до начала следующих месячных). | 27-246 |
| Во время беременности: * I триместр; * II триместр; * III триместр. | * 203-3980 * 1005-17890 * 4353-17600 |
| Климакс | 5-30 |
| У мужчин | 5-53 |
Когда нужно сдавать анализ на эстрадиол?
- Задержка полового созревания у девочек, отсутствие первых месячных в положенном возрасте;
- Бесплодие;
- Нарушения менструального цикла;
- Уменьшение размеров матки и яичников, слабая выраженность вторичных половых признаков;
- Опухоли яичников, производящие половые гормоны;
- Остеопороз;
- У мужчин: появление женских признаков.
Как подготовиться к анализу? Как берут материал?
Анализ нужно сдавать натощак. Последний прием пищи — не позднее 8 часов до анализа. За день до исследования следует избегать стрессов, тяжелых физических нагрузок, алкоголя и жирной пищи. Непосредственно перед сдачей анализа нельзя проходить УЗИ или рентгенографию.
В зависимости от цели анализа, кровь рекомендуется сдавать на 3-5 или 9-21 дни менструального цикла.
Кровь берут из вены.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Опухоли яичников, производящие гормоны. | Снижение функции яичников (первичное или при других заболеваниях). |
| Маточные кровотечения во время менопаузы. | Синдром Шерешевского-Тернера – генетическое заболевание, характеризующееся бесплодием и недоразвитием половых желез. |
| Преждевременное половое развитие у девочек. | Голодание, вегетарианская или сыроедческая диета. |
| Повышение функции щитовидной железы. | Истощение. |
| Цирроз печени. | |
| Гинекомастия – увеличение молочных желез у мужчин. |
Эстриол — ключевой женский половой гормон во время беременности. Вырабатывается яичниками, плацентой и печенью плода. Это самый слабый из эстрогенов, и его эффекты зависят от концентрации в крови.
В организме женщины постоянно присутствует небольшое количество эстриола, но во время беременности его уровень значительно возрастает.
Нормы содержания эстриола в крови:
| Срок беременности, недель | Нормы эстриола, нмоль/л |
| 6-7 | 0,6-2,5 |
| 8-9 | 0,8-3,5 |
| 10-12 | 2,3-8,5 |
| 13-14 | 5,7-15,0 |
| 15-16 | 5,4-21,0 |
| 17-18 | 6,6-25,0 |
| 19-20 | 7,5-28,0 |
| 21-22 | 12,0-41,0 |
| 23-24 | 8,2-51,0 |
| 25-26 | 20,0-60,0 |
| 27-28 | 21,0-63,5 |
| 29-30 | 20,0-68,0 |
| 31-32 | 19,5-70,0 |
| 33-34 | 23,0-81,0 |
| 35-36 | 25,0-101,0 |
| 37-38 | 30,0-112,0 |
| 39-40 | 35,0-111,0 |
Когда нужно сдавать анализ на эстриол?
- Обследование при планировании беременности, если:
- будущей матери более 35 лет, и/или отцу – 45 лет;
- у пары есть родственники с хромосомными заболеваниями;
- у них уже были дети с пороками развития;
- один из партнеров подвергался воздействию радиоактивного излучения или проходил терапию цитостатиками;
- в предыдущих беременностях были случаи невынашивания.
- Показания к анализу во время беременности:
- угроза прерывания беременности;
- выявление патологий при ультразвуковом исследовании: гипотрофия плода, обызвествления в плаценте и др.;
- плановое исследование на 12-15 неделях для оценки состояния плаценты и плода;
- переношенная беременность;
- синдром Дауна у плода;
- внутриутробная инфекция;
- уменьшение размеров и функции надпочечников плода;
- фетоплацентарная недостаточность.
Как подготовиться к анализу? Как берут материал?
Специальная подготовка к анализу на эстриол не требуется. Исследование проводится натощак — за 4 часа до него нельзя есть.
Для определения уровня эстриола берут кровь из вены.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Двойня, многоплодная беременность. | Угроза прерывания беременности. |
| Большие размеры плода. | Риск преждевременных родов. |
| Заболевания печени, снижающие её способность синтезировать белки. | Фето-плацентарная недостаточность. |
| Переношенная беременность. | |
| Анэнцефалия – отсутствие головного мозга у плода. | |
| Недоразвитие, снижение функции надпочечников у плода. | |
| Синдром Дауна у плода. | |
| Прием женщиной некоторых лекарств: препаратов коры надпочечников, антибиотиков. | |
| Внутриутробная инфекция. |
Прогестерон — женский половой гормон, вырабатываемый желтым телом, которое остается на месте лопнувшего фолликула, из которого вышла яйцеклетка. Также синтезируется в надпочечниках и плаценте (во время беременности).
Выработка прогестерона начинается примерно на 14-й день менструального цикла, достигает пика за несколько дней, а затем снижается к следующей менструации.
Прогестерон необходим для подготовки матки к имплантации оплодотворенной яйцеклетки и для нормального течения беременности.
Нормы содержания прогестерона в крови:
| Нормы прогестерона, нмоль/л | |
| Девочки до 9 лет | менее 1,1 |
| Девочки к 18 годам | 0,3-30,4 |
| Взрослые женщины: 1. в первую половину менструального цикла; 2. во время овуляции; 3. во вторую половину менструального цикла. | 1. 0,3-2,2; 2. 0,5-9,4; 3. 7,0-56,6. |
| Климакс | менее 0,6 |
| Беременность: 1. I триместр; 2. II триместр; 3. III триместр. | 1. 8,9-468,4; 2. 71,5-303,1; 3. 88,7-771,5. |
| Мужчины | 0,3-2,2 |
Когда нужно сдавать анализ на прогестерон?
- Отсутствие месячных и другие нарушения цикла.
- Бесплодие.
- Дисфункциональные маточные кровотечения.
- Оценка состояния плаценты — анализ проводят во второй половине беременности.
- Переношивание беременности, выявление причин.
Как подготовиться к анализу? Как берут материал?
Анализ на прогестерон обычно проводят на 22-23 день менструального цикла, но врач может назначить его в другие дни.
Подготовка к анализу:
| Сдавать кровь на прогестерон желательно утром, с 8.00 до 11.00. | Анализ сдается натощак — за 8-14 часов до него нельзя есть. Воду пить можно. |
| Если не удается сдать анализ утром, можно позавтракать, а через 6 часов сдать кровь. В течение этого времени есть нельзя. | Накануне нельзя употреблять жирную пищу. |
Для анализа берут кровь из вены.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Дисфункциональные маточные кровотечения, удлинение второй половины цикла. | Хронические воспалительные заболевания матки, яичников, маточных труб. |
| Некоторые виды аменореи (отсутствие месячных). | Персистенция фолликула — состояние, при котором созревший пузырек с яйцеклеткой не разрывается. |
| Фето-плацентарная недостаточность во время беременности. | Маточные кровотечения из-за недостаточной выработки прогестерона. |
| Медленное созревание плаценты во время беременности. | Угроза прерывания беременности из-за нарушения работы эндокринной системы. |
| Нарушение функции почек — почечная недостаточность. | Нарушения функции плаценты во время беременности. |
| Прием некоторых лекарств: * вальпроевая кислота; * тамоксифен; * кортикотропин; * кломифен; * мифепристон; * кетоконазол; * препараты прогестерона. | Перенашивание беременности. |
| Задержка внутриутробного развития плода. | |
| Прием некоторых лекарств: * карбамазепин; * ампициллин; * даназол; * ципротерон; * эстриол; * эпостан; * леупромид; * гозерелин; * фенитоин; * пероральные контрацептивы; * правастатин. |
Лютеинизирующий гормон (ЛГ) вырабатывается гипофизом под воздействием гормонов гипоталамуса.
Основные эффекты лютеинизирующего гормона:
| У женщин | У мужчин |
| * Увеличивает синтез эстрогенов в яичниках; * регулирует синтез прогестерона; * способствует образованию желтого тела после выхода яйцеклетки. В первой половине цикла уровень ЛГ повышается, и когда он достигает критического значения, происходит овуляция. | * Способствует более легкому прохождению тестостерона через стенки семенных канатиков; * увеличивает уровень тестостерона в крови; * ускоряет созревание сперматозоидов. Тестостерон подавляет выработку ЛГ, поэтому до 65 лет уровень этого гормона в организме относительно невысок. |
Нормы содержания ЛГ в крови:
| Возраст/пол | Нормы ЛГ, мЕд/мл |
| Женщины | |
| младше 1 года | менее 3,29 |
| 1-5 лет | менее 0,27 |
| 5-10 лет | менее 0,46 |
| старше 10-14 лет (с приходом первых месячных) 1. I половина цикла; 2. овуляция; 3. II половина цикла. | 1. 1,68-15 2. 21,9-56,6 3. 0,61-16,3 |
| климакс | 14,2-52,3 |
| Мужчины | |
| младше 1 года | менее 6,34 |
| 1-5 лет | менее 0,92 |
| 5-10 лет | менее 1,03 |
| 10-14 лет | менее 5,36 |
| 14-20 лет | 0,78-4,93 |
| старше 20 лет | 1,14-8,75 |
Когда нужно сдавать анализ на ЛГ?
- Ановуляция – отсутствие овуляции в середине цикла.
- Гирсутизм – избыточное оволосение у женщин.
- Снижение либидо (полового влечения) у мужчин.
- Увеличение интервала между месячными до 40 дней и более, либо их отсутствие.
- Дисфункциональные маточные кровотечения.
- Бесплодие – невозможность забеременеть в течение 6 месяцев и более при регулярной половой жизни без контрацепции.
- Преждевременное или задержанное половое развитие.
- Самопроизвольное прерывание беременности.
- Недоразвитие половых органов у женщин.
- Отставание в росте.
- Эндометриоз.
- Синдром поликистозных яичников.
- Контроль эффективности лечения гормональными препаратами.
Как подготовиться к анализу? Как берут материал?
Анализ на ЛГ обычно берут на 6-7 день после последних месячных.
Подготовка к анализу:
| За 3 дня – исключить интенсивные физические нагрузки. | Накануне – избегать жирной пищи, придерживаться легкой диеты. |
| За 8-14 часов – ничего не есть. Обычно анализ сдают натощак в 8.00-10.00. | За 3 часа до анализа – не курить. |
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Аденома гипофиза, производящая большое количество ЛГ. | Аменорея в результате снижения функции гипофиза. |
| Синдром истощенных яичников. | Гонадотропный гипогонадизм – уменьшение размеров половых органов из-за недостаточной выработки гормонов гипофиза. |
| Эндометриоз. | Синдром Шихана – инфаркт гипофиза после родов. |
| Синдром поликистозных яичников. | Гипофизарный нанизм – карликовость из-за нарушения функции гипофиза в детстве. |
| Тестикулярная феминизация – заболевание у мужчин, при котором организм не реагирует на тестостерон. | Синдром поликистозных яичников. |
| Интенсивные физические нагрузки. | Болезнь Симмондса – снижение функции гипофиза. |
| Истощение, голодание, вегетарианская и сыроедческая диета. | Курение. |
| Атрофия яичек у мужчин. | Избыточная масса тела, ожирение. |
| Выраженное нарушение функции почек. | Частые сильные стрессы. |
| Прием некоторых лекарств: * тролеандомицин; * бомбезин; * тамоксифен; * спиронолактон; * нилутамид; * бромокриптин; * кетоконазол; * финастерид; * фенитоин; * гозерелин; * окскарбазепин; * налоксон. | Прием некоторых лекарств: * вальпроевая кислота; * анаболические стероиды; * тиоридазин; * карбамазепин; * торимефен; * ципротерон; * даназол; * тамоксифен; * диэтилстильбестрол; * станозолол; * дигоксин; * прогестерон; * допамин; * правастатин; * гозерелин; * тимозид; * мегестрол; * фенитоин; * метандростенолон; * фенотиазид; * норэтиндрон; * октреотид; * пероральные контрацептивы. |
Пролактин — гормон, вырабатываемый передней долей гипофиза. Он стимулирует синтез прогестерона, способствует увеличению молочных желез и образованию молока.
Уровень пролактина в крови достигает максимума ночью, а утром резко снижается.
Во время беременности уровень пролактина значительно увеличивается к 20-25 неделям, после чего начинает снижаться.
Нормы содержания пролактина в крови:
| Пол/возраст | Нормы пролактина, мЕд/мл |
| Женщины: | |
| до 1 месяца жизни | 6,3-1995** |
| 1-12 месяцев | менее 628 |
| старше 1 года | 109-557 |
| Мужчины: | |
| до 1 месяца жизни | 78-1705** |
| 1-12 месяцев | менее 607 |
| старше 1 года | 73-407 |
**Широкий диапазон значений связан с тем, что уровень гормона у новорожденных максимален, а затем резко снижается к 1 месяцу жизни.
Когда нужно сдавать анализ на пролактин?
- Боли в молочных железах, возникающие периодически.
- Галакторея — самопроизвольное выделение молока вне связи с грудным вскармливанием.
- Увеличение интервала между месячными до 40 дней и более, либо их полное отсутствие.
- Мастопатия.
- Бесплодие.
- Хронические воспалительные процессы в матке, яичниках, маточных трубах.
- Половой инфантилизм — недоразвитие половых органов.
- Переношенная беременность.
- Контроль функции плаценты.
- Гирсутизм — избыточное оволосение.
- Болезненно протекающий климакс.
- Ожирение.
- Нарушение лактации.
- Необходимость подбора эффективного лечения при низком уровне пролактина.
У мужчин:
- Снижение либидо и потенции.
- Гинекомастия — увеличение молочных желез.
Как подготовиться к анализу? Как берут материал?
Подготовка к анализу:
| За сутки – исключить перегревание (посещение сауны), половые акты. | За 8-14 часов – ничего не есть (можно пить воду). Анализ сдают натощак, желательно утром, между 8.00 и 11.00. |
| За час – не курить. | За 10-15 минут – расслабиться и успокоиться. Стресс может повлиять на результат. |
Для анализа берут кровь из вены.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Заболевания гипоталамуса: * опухоли; * саркоидоз; * туберкулез; * повреждение ножки гипофиза. | Синдром Шихана – гибель гипофиза после родов из-за нарушения кровоснабжения. |
| Заболевания гипофиза (опухоли и кисты). | Длительное облучение рентгеном. |
| Гипотиреоз – снижение функции щитовидной железы. | Прием некоторых лекарств: * бомбезин; * противосудорожные средства; * секретин; * дексаметазон; * рифампицин; * допамин; * нифедипин; * апоморфин; * морфин; * метоклопрамид. |
| Хронические нарушения функции почек – снижение выведения гормона с мочой. | |
| Синдром поликистозных яичников. | |
| Врожденные нарушения функции коры надпочечников. | |
| Цирроз печени. | |
| Опухоли яичников, вырабатывающие эстрогены. | |
| Нервная анорексия. | |
| Опоясывающий лишай. | |
| Снижение уровня сахара в крови из-за чрезмерной выработки инсулина. | |
| Прием некоторых лекарств: * перидол; * циметидин; * фуросемид; * ранитидин; * даназол; * карбидопа; * метоклопрамид; * препараты эстрогенов; * лабеталол. |
Макропролактин — форма пролактина, связанная с антителами. Она более активна, чем свободный пролактин, но медленнее выводится из организма и может накапливаться.
Когда нужно проводить анализ на макропролактин?
Исследование проводят при повышенном уровне пролактина в крови, обычно более 700 мЕд/л.
Как интерпретировать результаты анализа на макропролактин?
| Результат | Пояснение |
| Повышенное содержание макропролактина отсутствует. | После связывания в крови остается менее 40% пролактина от исходного уровня. |
| Повышенное содержание макропролактина сомнительно. | После связывания в крови остается 40-60% пролактина от исходного уровня. |
| Выявлено повышенное содержание макропролактина. | После связывания в крови остается более 60% пролактина от исходного уровня. |
Определение уровня макропролактина проводится дополнительно к анализу на пролактин для уточнения результатов и исключения ошибок.
Фолликулостимулирующий гормон (ФСГ) вырабатывается передней долей гипофиза. Он отвечает за созревание фолликулов с яйцеклетками у женщин и сперматозоидов у мужчин.
Выделение ФСГ происходит скачками, которые длятся 15 минут и происходят каждые 1-4 часа, в это время уровень гормона в крови повышается в 2-2,5 раза.
Нормы содержания ФСГ в крови:
| Возраст/пол | Нормы мЕд/л |
| Женщины | |
| до 1 года жизни | 1,84-20,26 |
| 1-5 лет | 0,6-6,12 |
| 6-10 лет | 0-4,62 |
| после 11 лет 1. первая половина цикла; 2. овуляция; 3. вторая половина цикла. | 1. 1,37-9,90 2. 6,17-17,2 3. 1,09-9,2 |
| климакс | 19,3-100,6 |
| Мужчины | |
| до 1 года жизни | менее 3,5 |
| 1-5 лет | менее 1,45 |
| 6-10 лет | менее 3,04 |
| 11-14 лет | 0,36-6,29 |
| 15-20 лет | 0,49-9,98 |
| после 21 года | 0,95-11,95 |
Когда нужно сдавать анализ на ФСГ?
- Бесплодие – невозможность забеременеть более 6 месяцев при регулярной половой жизни без контрацепции.
- Снижение полового влечения и потенции (у мужчин).
- Удлинение менструального цикла до 40 дней и более, либо полное отсутствие месячных.
- Преждевременное или задержанное половое развитие.
- Невынашивание предыдущих беременностей.
- Отставание в росте.
- Дисфункциональные маточные кровотечения.
- Хронические воспалительные процессы в матке, яичниках, маточных трубах.
- Эндометриоз.
- Контроль эффективности лечения гормональными препаратами.
- Синдром поликистозных яичников.
Как подготовиться к анализу? Как берут материал?
Анализ крови на ФСГ проводится на 6-7 день менструального цикла.
Подготовка к исследованию:
| За 3 дня: исключить интенсивные физические нагрузки. | Накануне: соблюдать легкую диету, избегать жирной пищи. |
| За 8-14 часов: не принимать пищу, разрешается только пить. | За 3 часа: исключить курение. |
| За 10-15 минут: постараться расслабиться и успокоиться. |
Для анализа берут кровь из вены.
При каких состояниях уровень гормона повышается или снижается?
| Повышение | Снижение |
| Синдром истощения яичников. | Нарушение менструального цикла и функции яичников из-за недостаточной выработки гормонов гипофиза. |
| Опухоли гипофиза. | Синдром Шихана – инфаркт гипофиза после родов. |
| Синдром Свайера – заболевание, при котором мужчина имеет нормальный набор генов, но женское строение тела. | Повышенное содержание пролактина в крови (гиперпролактинемия). |
| Синдром Шерешевского-Тернера – хромосомное заболевание, для которого характерно снижение функции яичников. | Ожирение. |
| Дисфункциональные маточные кровотечения, связанные с персистенцией фолликула. | Синдром поликистозных яичников. |
| Эндометриоз. | Истощение, голодание, вегетарианская, сыроедческая диета. |
| Длительное воздействие рентгеновского излучения. | Отравление свинцом. |
| Курение. | |
| Тестикулярная феминизация – заболевание, при котором человек имеет мужской набор генов, но женское строение тела. | Прием некоторых лекарств: * соматотропный гормон; * анаболики; * гонадотропин-рилизинг-гормон; * бузерелин; * кломифен; * карбамазепин; * циметидин; * даназол; * бромокриптин; * диэтилстильбестрол; * гозерелин; * вальпроевая кислота; * мегестрол; * торемифен; * пероральные контрацептивы; * тамоксифен; * фенитоин; * станозолол; * пимозид; * правастатин. |
| Опухоль яичка у мужчины. | |
| Тяжелое нарушение функции почек. | |
| Прием некоторых лекарств: * правастатин; * рилизинг-гормон; * фенитоин; * кетоконазол; * окскарбазепин; * леводопа; * нилутамид; * налоксон. |
Исследование женских половых гормонов вызывает большой интерес как у специалистов, так и у женщин, стремящихся понять свое здоровье. Многие отмечают, что анализы на уровень эстрогенов, прогестерона, ЛГ, пролактина и ФСГ помогают выявить причины различных нарушений, таких как бесплодие, нерегулярные менструации или симптомы ПМС. Важно понимать, что нормы этих гормонов могут варьироваться в зависимости от фазы менструального цикла и возраста. Отклонения от норм часто свидетельствуют о гормональных сбоях, которые могут быть вызваны стрессом, заболеваниями щитовидной железы или другими факторами. Женщины делятся опытом, как корректировка уровня гормонов с помощью медикаментов или изменения образа жизни помогла им восстановить здоровье и улучшить качество жизни.

Описания анализов и нормы женских половых гормонов

Эстрон
Эстрон — один из трех основных женских половых гормонов. Его воздействие менее выражено, чем у эстрадиола, но вырабатывается в больших объемах.
Нормальные уровни эстрона в крови*:
| Норма, нг% | |
| В первой половине менструального цикла (примерно через 2 недели после окончания менструации). | 5-9 |
| Во второй половине цикла (до начала следующих месячных). | 3-25 |
| Во время беременности. | 1500-3000 |
| У мужчин. | 3-6 |
*Данные представлены в виде средних значений и могут варьироваться в зависимости от лаборатории и единиц измерения.
Когда проводить анализ крови на эстрон?
- Нарушения менструального цикла: отсутствие менструаций, их уменьшение, сбои, болезненные ощущения;
- Бесплодие: если женщина не использует контрацепцию и не может забеременеть в течение 6 месяцев;
- Задержка полового созревания: отсутствие увеличения молочных желез, вторичных половых признаков и менструаций в установленный срок;
- Плановое обследование перед экстракорпоральным оплодотворением (ЭКО);
- У мужчин: появление женских признаков, таких как увеличение молочных желез.
Как подготовиться к анализу? Как берут кровь?
Приходите натощак (не есть 8-14 часов, разрешена только вода). Кровь берут из вены, в современных клиниках используют одноразовые вакуумные пробирки.
При каких состояниях наблюдается повышение или снижение уровня гормона?
| Повышение | Снижение |
| Опухоли яичников, вырабатывающие гормон. | Менопауза. |
| Поликистоз яичников. | Остеопороз – разрушение костной ткани, эстрон помогает предотвратить рассасывание костей. |
| Избыточный вес, ожирение. Замедленный обмен веществ приводит к задержке эстрона в организме. | Снижение функции яичников. |
| Нарушения в работе щитовидной железы. | Проблемы с менструальным циклом. |
| Повышенная вязкость крови и риск тромбообразования. | Задержка полового развития. |
| Увеличенный риск злокачественных опухолей шейки матки и груди. | Бесплодие. |
Эстрадиол
Эстрадиол — наиболее активный женский половой гормон, но его уровень ниже, чем у эстрона.
Нормы содержания эстрадиола в крови:
| Норма, нг/л | |
| Первая половина менструального цикла (примерно 2 недели после менструации). | 15-160 |
| Середина менструального цикла (овуляция). | 34-400 |
| Вторая половина менструального цикла (до следующей менструации). | 27-246 |
| Во время беременности: * I триместр; * II триместр; * III триместр. | * 203-3980 * 1005-17890 * 4353-17600 |
| Период климакса | 5-30 |
| У мужчин | 5-53 |
Когда проводить анализ крови на эстрадиол?
- Задержка полового созревания у девочек, отсутствие первых менструаций;
- Бесплодие;
- Нарушения менструального цикла;
- Снижение размеров матки и яичников, слабое развитие вторичных половых признаков;
- Опухоли яичников, вырабатывающие половые гормоны;
- Остеопороз;
- У мужчин: появление женских признаков.
Как подготовиться к анализу? Как берут образец?
Анализ следует сдавать натощак. Последний прием пищи — не позднее чем за 8 часов до взятия крови. За день до анализа избегайте стрессов, интенсивных нагрузок, алкоголя и жирной, жареной, острой пищи. Непосредственно перед анализом не проводите УЗИ или рентгенографию.
В зависимости от целей анализа, кровь лучше сдавать на 3-5 или 9-21 день менструального цикла. Образец берут из вены.
При каких состояниях наблюдается повышение и снижение уровня гормона?
| Повышение | Снижение |
| Опухоли яичников, вырабатывающие гормоны. | Снижение функции яичников (первичное или в результате заболеваний). |
| Маточные кровотечения в менопаузе. | Синдром Шерешевского-Тернера – генетическое заболевание с бесплодием и недоразвитием половых желез. |
| Преждевременное половое развитие у девочек. | Голодание, вегетарианская или сыроедческая диета. |
| Повышенная функция щитовидной железы. | Истощение. |
| Цирроз печени. | |
| Гинекомастия – увеличение молочных желез у мужчин. |
Эстриол
Эстриол – ключевой женский половой гормон, важный в период беременности. Он синтезируется яичниками, плацентой и печенью плода. Это самый слабый из эстрогенов, и его влияние на организм зависит от уровня в крови.
В обычных условиях эстриол содержится в небольших количествах, но во время беременности его уровень значительно возрастает.
Нормы содержания эстриола в крови:
| Срок беременности, недель | Нормы эстриола, нмоль/л |
| 6-7 | 0,6-2,5 |
| 8-9 | 0,8-3,5 |
| 10-12 | 2,3-8,5 |
| 13-14 | 5,7-15,0 |
| 15-16 | 5,4-21,0 |
| 17-18 | 6,6-25,0 |
| 19-20 | 7,5-28,0 |
| 21-22 | 12,0-41,0 |
| 23-24 | 8,2-51,0 |
| 25-26 | 20,0-60,0 |
| 27-28 | 21,0-63,5 |
| 29-30 | 20,0-68,0 |
| 31-32 | 19,5-70,0 |
| 33-34 | 23,0-81,0 |
| 35-36 | 25,0-101,0 |
| 37-38 | 30,0-112,0 |
| 39-40 | 35,0-111,0 |
Когда проводить анализ крови на эстриол?
-
При планировании беременности:
- будущей матери больше 35 лет, отцу – более 45 лет;
- у одного из партнеров есть родственники с хромосомными аномалиями;
- у пары были дети с пороками развития;
- один из партнеров подвергался радиоактивному излучению или лечению цитостатиками и лучевой терапией;
- в предыдущих беременностях были случаи невынашивания.
-
Во время беременности:
- угроза прерывания беременности;
- аномалии при УЗИ, такие как гипотрофия плода или обызвествление в плаценте;
- плановое исследование на 12-15 неделях для оценки состояния плода и плаценты;
- переношенная беременность;
- подозрение на синдром Дауна у плода;
- наличие внутриутробной инфекции;
- уменьшение размеров и функции надпочечников плода;
- фетоплацентарная недостаточность.
Как подготовиться к анализу? Как берут кровь?
Специальная подготовка к анализу на эстриол не требуется. Исследование проводится натощак – за 4 часа до него нельзя есть. Кровь берут из вены.
При каких состояниях может наблюдаться повышение или снижение уровня гормона?
| Повышение | Снижение |
| Многоплодная беременность | Угроза прерывания беременности |
| Большие размеры плода | Риск преждевременных родов |
| Заболевания печени, снижающие синтез белков | Фето-плацентарная недостаточность |
| Переношенная беременность | |
| Анэнцефалия – отсутствие головного мозга и черепа у плода | |
| Недоразвитие и снижение функции надпочечников у плода | |
| Синдром Дауна у плода | |
| Прием определенных медикаментов: гормонов коры надпочечников, антибиотиков | |
| Внутриутробная инфекция |
Прогестерон
Прогестерон — женский половой гормон, вырабатываемый желтым телом, образующимся на месте лопнувшего фолликула, а также в надпочечниках и плаценте во время беременности.
Выработка прогестерона начинается примерно на 14-й день менструального цикла, достигая пика за несколько дней, а затем снижается перед началом следующей менструации.
Прогестерон важен для подготовки матки к имплантации оплодотворенной яйцеклетки и поддержания беременности.
Нормы содержания прогестерона в крови:
| Нормы прогестерона, нмоль/л | |
| девочки до 9 лет | менее 1,1 |
| девочки до 18 лет | 0,3-30,4 |
| взрослые женщины: 1. в первой половине менструального цикла; 2. во время овуляции; 3. во второй половине менструального цикла. | 1. 0,3-2,2; 2. 0,5-9,4; 3. 7,0-56,6. |
| климакс | менее 0,6 |
| беременность: 1. I триместр; 2. II триместр; 3. III триместр. | 1. 8,9-468,4; 2. 71,5-303,1; 3. 88,7-771,5. |
| мужчины | 0,3-2,2 |
Когда проводить анализ крови на прогестерон?
- Отсутствие менструаций и нарушения цикла.
- Проблемы с фертильностью.
- Дисфункциональные маточные кровотечения вне менструации.
- Оценка состояния плаценты во второй половине беременности.
- Перенашивание беременности и выявление причин.
Как подготовиться к анализу? Как берут образец для исследования?
Анализ на прогестерон обычно проводят на 22-23 день менструального цикла, но возможны и другие дни.
Подготовка к анализу:
- Лучше сдавать кровь утром, с 8:00 до 11:00.
- Анализ следует сдавать натощак — за 8-14 часов до него нельзя есть, пить воду можно.
- Если анализ не утром, можно позавтракать, но кровь нужно сдавать через 6 часов, в течение которых есть нельзя.
- Накануне анализа не рекомендуется есть жирную пищу.
Кровь берут из вены.
При каких состояниях может наблюдаться повышение или снижение уровня гормона?
| Повышение | Снижение |
| Дисфункциональные маточные кровотечения, удлинение второй половины цикла. | Хронические воспалительные заболевания матки, яичников, маточных труб. |
| Некоторые виды аменореи (отсутствие менструаций). | Персистенция фолликула — состояние, при котором созревший фолликул не разрывается. |
| Фето-плацентарная недостаточность во время беременности. | Маточные кровотечения из-за недостаточной выработки прогестерона во второй половине цикла. |
| Замедленное созревание плаценты во время беременности. | Угроза прерывания беременности из-за эндокринных нарушений. |
| Нарушение функции почек — почечная недостаточность, при которой прогестерон не выводится с мочой. | Нарушения функции плаценты во время беременности. |
| Прием некоторых медикаментов: вальпроевая кислота, тамоксифен, кортикотропин, кломифен, мифепристон, кетоконазол, препараты прогестерона. | Перенашивание беременности. |
| Задержка внутриутробного развития плода. | |
| Прием некоторых медикаментов: карбамазепин, ампициллин, даназол, ципротерон, эстриол, эпостан, леупромид, гозерелин, фенитоин, пероральные контрацептивы, правастатин. |
Лютеинизирующий гормон (ЛГ)
Лютеинизирующий гормон (ЛГ) вырабатывается в гипофизе под воздействием гормонов гипоталамуса.
Основные функции лютеинизирующего гормона:
| У женщин | У мужчин |
| * усиливает выработку эстрогенов в яичниках; * контролирует синтез прогестерона, «гормона беременности»; * способствует образованию желтого тела после выхода яйцеклетки из яичника. В первой половине менструального цикла уровень ЛГ у женщин возрастает, и при достижении определенного порога происходит овуляция – разрыв зрелого фолликула и выход яйцеклетки. | * облегчает прохождение тестостерона через стенки семенных канатиков; * увеличивает уровень тестостерона в крови; * ускоряет созревание сперматозоидов. Тестостерон подавляет выработку ЛГ, поэтому до 65 лет его уровень обычно остается низким. |
Нормальные значения ЛГ в крови:
| Возраст/пол | Нормальные значения ЛГ, мЕд/мл |
| Женщины | |
| младше 1 года | менее 3,29 |
| 1-5 лет | менее 0,27 |
| 5-10 лет | менее 0,46 |
| старше 10-14 лет (с началом первых месячных) 1. I половина менструального цикла; 2. овуляция; 3. II половина менструального цикла. | 1. 1,68-15 2. 21,9-56,6 3. 0,61-16,3 |
| климакс | 14,2-52,3 |
| Мужчины | |
| младше 1 года | менее 6,34 |
| 1-5 лет | менее 0,92 |
| 5-10 лет | менее 1,03 |
| 10-14 лет | менее 5,36 |
| 14-20 лет | 0,78-4,93 |
| старше 20 лет | 1,14-8,75 |
Когда следует сдавать анализ крови на ЛГ?
- Ановуляция – отсутствие овуляции в середине менструального цикла.
- Гирсутизм – избыточный рост волос на теле у женщин по мужскому типу.
- Снижение либидо и потенции у мужчин.
- Увеличение интервала между менструациями до 40 дней и более или их отсутствие.
- Дисфункциональные маточные кровотечения.
- Бесплодие – невозможность забеременеть в течение 6 месяцев и более при регулярной половой жизни без контрацепции.
- Преждевременное или задержанное половое развитие.
- Самопроизвольное прерывание беременности.
- Недоразвитие половых органов у женщин.
- Замедленный рост.
- Эндометриоз.
- Синдром поликистозных яичников.
- Контроль эффективности гормональной терапии.
Как подготовиться к анализу? Как берут образец для анализа?
Анализ на уровень ЛГ обычно проводят на 6-7 день после окончания менструации.
Подготовка к анализу:
- За 3 дня – избегать интенсивных физических нагрузок.
- Накануне – исключить жирную пищу, придерживаться легкой диеты.
- За 8-14 часов – не есть. Обычно анализ сдают натощак в 8.00-10.00.
- За 3 часа до анализа – не курить.
При каких состояниях наблюдается повышение и снижение уровня гормона?
| Повышение | Снижение |
| Аденома гипофиза, производящая большое количество ЛГ. | Аменорея из-за снижения функции гипофиза. |
| Синдром истощенных яичников. Яичники перестают вырабатывать половые гормоны, гипофиз начинает вырабатывать больше ЛГ. | Гонадотропный гипогонадизм – уменьшение размеров половых органов из-за недостаточной выработки гормонов гипофиза. |
| Эндометриоз. | Синдром Шихана – инфаркт гипофиза после родов. |
| Синдром поликистозных яичников. | Гипофизарный нанизм – карликовость из-за нарушения функции гипофиза в детском возрасте. |
| Тестикулярная феминизация – потеря чувствительности к мужским гормонам у мужчин. | Синдром поликистозных яичников. |
| Интенсивные физические нагрузки. | Болезнь Симмондса – снижение функции гипофиза. |
| Истощение, голодание, вегетарианская и сыроедческая диета. | Курение. |
| Атрофия яичек у мужчин. | Избыточная масса тела, ожирение. |
| Выраженные нарушения функции почек. | Частые сильные стрессы. |
| Прием некоторых медикаментов: * тролеандомицин; * бомбезин; * тамоксифен; * спиронолактон; * нилутамид; * бромокриптин; * кетоконазол; * финастерид; * фенитоин; * гозерелин; * окскарбазепин; * налоксон. | Прием некоторых медикаментов: * вальпроевая кислота; * анаболические стероиды; * тиоридазин; * карбамазепин; * торимефен; * ципротерон; * даназол; * тамоксифен; * диэтилстильбестрол; * станозолол; * дигоксин; * прогестерон; * допамин; * правастатин; * гозерелин; * тимозид; * мегестрол; * фенитоин; * метандростенолон; * фенотиазид; * норэтиндрон; * октреотид; * пероральные контрацептивы. |
Пролактин
Пролактин — гормон, вырабатываемый передней долей гипофиза. Он стимулирует выработку прогестерона, увеличивает молочные железы и способствует образованию молока.
Максимальный уровень пролактина в крови наблюдается ночью, утром его концентрация резко снижается и остается низкой до позднего утра, после чего начинает расти.
Во время беременности уровень пролактина достигает пика примерно на 20-25 неделях, затем снижается.
Нормы уровня пролактина в крови:
| Пол/возраст | Нормы пролактина, мЕд/мл |
| Женщины: | |
| до 1 месяца жизни | 6,3-1995** |
| 1-12 месяцев | менее 628 |
| старше 1 года | 109-557 |
| Мужчины: | |
| до 1 месяца жизни | 78-1705** |
| 1-12 месяцев | менее 607 |
| старше 1 года | 73-407 |
**Широкий диапазон значений объясняется высоким уровнем гормона у новорожденных, который резко снижается к первому месяцу жизни.
Когда следует проводить анализ на уровень пролактина?
- Периодические боли в молочных железах.
- Галакторея — непроизвольное выделение молока вне грудного вскармливания.
- Увеличение интервала между менструациями до 40 дней и более или их отсутствие.
- Мастопатия.
- Бесплодие.
- Хронические воспалительные процессы в матке, яичниках и маточных трубах.
- Половой инфантилизм — недоразвитие половых органов.
- Переношенная беременность.
- Контроль функции плаценты.
- Гирсутизм — избыточное оволосение по мужскому типу.
- Болезненные проявления климакса.
- Ожирение.
- Проблемы с выработкой молока во время лактации.
- Остеопороз.
- Необходимость подбора лечения при низком уровне пролактина.
У мужчин:
- Снижение либидо и потенции.
- Гинекомастия — увеличение молочных желез.
Как подготовиться к анализу? Как берут материал для исследования?
Подготовка к анализу:
- За сутки — избегать перегрева (сауны) и половых контактов.
- За 8-14 часов — не есть (можно пить только воду). Анализ лучше сдавать натощак, утром, с 8:00 до 11:00.
- За час — не курить.
- За 10-15 минут — расслабиться. Стресс может повлиять на результаты.
Для определения уровня пролактина берут кровь из вены.
При каких состояниях может наблюдаться повышение или снижение уровня гормона?
| Повышение | Снижение |
| Заболевания гипоталамуса: * опухоли; * саркоидоз; * туберкулез; * повреждение ножки гипофиза. | Синдром Шихана — гибель гипофиза после родов из-за нарушения кровоснабжения. |
| Заболевания гипофиза (опухоли и кисты). | Длительное облучение рентгеновскими лучами. |
| Гипотиреоз — снижение функции щитовидной железы. | Прием некоторых медикаментов: * бомбезин; * противосудорожные средства; * секретин; * дексаметазон; * рифампицин; * допамин; * нифедипин; * апоморфин; * морфин; * метоклопрамид. |
| Хронические заболевания почек — снижается выведение гормона с мочой. | |
| Синдром поликистозных яичников. | |
| Врожденные нарушения функции коры надпочечников. | |
| Цирроз печени. | |
| Опухоли яичников, вырабатывающие эстрогены. | |
| Нервная анорексия. | |
| Опоясывающий лишай. | |
| Снижение уровня сахара в крови из-за чрезмерной выработки инсулина. | |
| Прием некоторых медикаментов: * перидол; * циметидин; * фуросемид; * ранитидин; * даназол; * карбидопа; * метоклопрамид; * препараты эстрогенов; * лабеталол. |
Макропролактин
Макропролактин – форма пролактина, связанная с антителами. Она активнее свободного пролактина, но медленнее выводится из организма и может накапливаться.
Когда проводить анализ на пролактин?
Анализ рекомендуется при повышенном уровне пролактина в крови, обычно выше 700 мЕд/л.
Как интерпретировать результаты анализа на макропролактин?
| Результат | Объяснение |
| Макропролактин не повышен. | В крови остается менее 40% пролактина от исходного уровня. |
| Сомнительное повышение макропролактина. | В крови остается 40-60% пролактина от исходного уровня. |
| Повышенное содержание макропролактина. | В крови остается более 60% пролактина от исходного уровня. |
Определение уровня макропролактина выполняется дополнительно к анализу на пролактин для точной интерпретации и снижения вероятности ошибок.
Фолликулостимулирующий гормон (ФСГ)
Фолликулостимулирующий гормон (ФСГ) вырабатывается передней долей гипофиза и важен для созревания фолликулов с яйцеклетками у женщин и сперматозоидов у мужчин.
Выработка ФСГ происходит волнообразно с интервалами 1-4 часа и длится около 15 минут, в течение которых уровень гормона может увеличиваться в 2-2,5 раза.
Нормальные значения ФСГ в крови:
| Возраст/пол | Нормы мЕд/л | |
| Женщины | ||
| до 1 года | 1,84-20,26 | |
| 1-5 лет | 0,6-6,12 | |
| 6-10 лет | 0-4,62 | |
| после 11 лет | 1. первая половина менструального цикла; 2. овуляция; 3. вторая половина менструального цикла. | 1. 1,37-9,90 2. 6,17-17,2 3. 1,09-9,2 |
| климакс | 19,3-100,6 | |
| Мужчины | ||
| до 1 года | менее 3,5 | |
| 1-5 лет | менее 1,45 | |
| 6-10 лет | менее 3,04 | |
| 11-14 лет | 0,36-6,29 | |
| 15-20 лет | 0,49-9,98 | |
| после 21 года | 0,95-11,95 |
Когда следует проводить анализ на уровень ФСГ?
- Бесплодие — отсутствие беременности более 6 месяцев при регулярной половой жизни без контрацепции.
- Снижение полового влечения и потенции (у мужчин).
- Увеличение менструального цикла до 40 дней или отсутствие менструаций.
- Преждевременное или задержанное половое развитие.
- Невынашивание беременностей.
- Замедленный рост.
- Дисфункциональные маточные кровотечения.
- Хронические воспалительные процессы в матке, яичниках или трубах.
- Эндометриоз.
- Контроль гормональной терапии.
- Синдром поликистозных яичников.
Как подготовиться к анализу и как берут кровь?
Анализ на уровень ФСГ рекомендуется проводить на 6-7 день менструального цикла.
Подготовка к исследованию:
- За 3 дня: избегать интенсивных физических нагрузок.
- Накануне: придерживаться легкой диеты, исключить жирную пищу.
- За 8-14 часов: не есть, разрешается пить.
- За 3 часа: не курить.
- За 10-15 минут: постараться расслабиться.
Кровь берут из вены.
При каких состояниях наблюдается повышение или снижение уровня ФСГ?
| Повышение | Снижение |
| Синдром истощения яичников — недостаточная выработка женских половых гормонов, что приводит к увеличению ФСГ. | Нарушение менструального цикла и функции яичников из-за недостаточной продукции гормонов гипофизом. |
| Опухоли гипофиза. | Синдром Шихана — инфаркт гипофиза после родов. |
| Синдром Свайера — мужчина с нормальным набором хромосом, но женским строением тела. | Повышенный уровень пролактина (гиперпролактинемия). |
| Синдром Шерешевского-Тернера — хромосомное заболевание с бесплодием. | Ожирение. |
| Дисфункциональные маточные кровотечения из-за персистенции фолликула. | Синдром поликистозных яичников. |
| Эндометриоз. | Истощение, голодание, вегетарианская или сыроедческая диета. |
| Длительное воздействие рентгеновского излучения. | Отравление свинцом. |
| Курение. | Прием некоторых медикаментов: * соматотропный гормон; * анаболики; * гонадотропин-рилизинг-гормон; * бузерелин; * кломифен; * карбамазепин; * циметидин; * даназол; * бромокриптин; * диэтилстильбестрол; * бомбезин; * гозерелин; * вальпроевая кислота; * мегестрол; * торемифен; * пероральные контрацептивы; * тамоксифен; * фенитоин; * станозолол; * пимозид; * правастатин. |
| Опухоль яичка у мужчин. | |
| Тяжелые нарушения функции почек. | |
| Прием некоторых медикаментов: * правастатин; * рилизинг-гормон; * фенитоин; * кетоконазол; * окскарбазепин; * леводопа; * нилутамид; * налоксон; * нафирелин. |
Вопрос-ответ
Что может исказить результат ФСГ?
Повлиять на результат могут прием радиоизотопных и гормональных средств, беременность, курение и злоупотребление алкоголем. Исказить данные может недавно проведенное МРТ. Проводить тестирование женщинам необходимо с учетом цикла месячных. Как правило, забор крови назначают на 5 — 8 день цикла.
Почему снижен ФСГ?
Понижен ФСГ может быть при следующих заболеваниях: гипофизарный нанизм, болезнь Симмондса, ожирение, синдром поликистозных яичников (Шихана).
Советы
СОВЕТ №1
Изучите основные функции женских половых гормонов. Понимание роли эстрогенов, прогестерона, ЛГ, пролактина и ФСГ поможет вам лучше осознать, как они влияют на ваше здоровье и репродуктивную систему.
СОВЕТ №2
Регулярно проходите медицинские обследования для контроля уровня гормонов. Это поможет выявить возможные отклонения на ранних стадиях и принять необходимые меры для их коррекции.
СОВЕТ №3
Обратите внимание на свой образ жизни. Здоровое питание, регулярные физические нагрузки и управление стрессом могут положительно сказаться на гормональном фоне и общем состоянии здоровья.
СОВЕТ №4
Не стесняйтесь обращаться к специалистам. Если у вас есть подозрения на гормональные нарушения, консультация с эндокринологом или гинекологом поможет вам получить квалифицированную помощь и рекомендации.