Механизм развития легочного сердца
Чтобы понять развитие легочного сердца, нужно разобраться в механизмах кровообращения и газообмена. Дыхательная и сердечно-сосудистая системы взаимосвязаны. Проблемы в одной системе влияют на другую, и легочное сердце — это одно из проявлений таких нарушений.
Этапы обогащения крови кислородом:
- поступление венозной крови в правые отделы сердца;
- перемещение венозной крови в легочную артерию;
- газообмен в легких;
- поступление артериальной крови в левые отделы сердца;
- распределение артериальной крови по организму.
Легочное сердце, или правожелудочковая недостаточность, является серьезным заболеванием, которое возникает в результате хронических заболеваний легких, таких как хроническая обструктивная болезнь легких (ХОБЛ) и легочная гипертензия. Врачи отмечают, что основными симптомами являются одышка, усталость, отеки ног и учащенное сердцебиение. На ранних стадиях диагностика может быть затруднена, поэтому важно обращать внимание на любые изменения в состоянии здоровья. Для подтверждения диагноза используются эхокардиография, рентгенография грудной клетки и анализы крови. Лечение включает медикаментозную терапию, направленную на улучшение функции легких и уменьшение нагрузки на сердце, а также изменение образа жизни. Врачи подчеркивают важность раннего выявления и комплексного подхода к лечению, чтобы предотвратить прогрессирование заболевания и улучшить качество жизни пациентов.

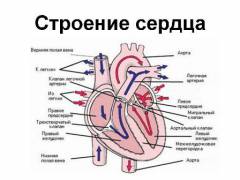
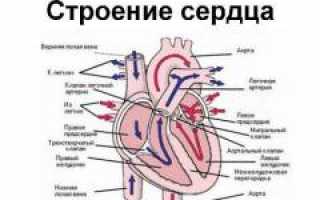
Поступление венозной крови в правые отделы сердца
Венозная кровь насыщена углекислым газом, образующимся в результате жизнедеятельности клеток. Она поступает в сердце через верхнюю и нижнюю полые вены. Верхняя вена собирает кровь от головы и верхних конечностей, а нижняя — из туловища, внутренних органов и нижних конечностей. В месте соединения этих сосудов образуется синус, который соединяется с правым предсердием — первой камерой сердца, принимающей венозную кровь.
Из правого предсердия кровь поступает в правый желудочек с мощной мышечной стенкой, способной к сильным сокращениям. Сокращение мышцы (систола) выбрасывает кровь в легочную артерию. Затем происходит диастола — расслабление мышцы, и желудочек вновь заполняется кровью из предсердия. Односторонний поток крови регулируется клапанами сердца, такими как трехстворчатый клапан и клапан легочной артерии.
| Причина легочного сердца | Симптомы и признаки | Диагностика и лечение |
|---|---|---|
| Хроническая обструктивная болезнь легких (ХОБЛ) (эмфизема, хронический бронхит) | Одышка, кашель, хрипы, цианоз (синюшность кожи), отек ног, боли в груди, учащенное сердцебиение, усталость | Спирометрия, рентгенография грудной клетки, ЭКГ, эхокардиография, анализ артериальной крови на газы. Лечение: бронходилататоры, кислородная терапия, хирургическое вмешательство (в некоторых случаях), лечение сопутствующих заболеваний. |
| Легочная эмболия | Внезапная одышка, боль в груди, кашель с кровью, головокружение, обморок, учащенное сердцебиение | Ангиография легочных артерий, компьютерная томография, сцинтиграфия легких, анализ крови на Д-димер. Лечение: тромболитики, антикоагулянты, хирургическое вмешательство (в некоторых случаях). |
| Интерстициальные заболевания легких (фиброз легких, саркоидоз) | Одышка, кашель (сухой), боли в груди, усталость, снижение массы тела | Рентгенография грудной клетки, компьютерная томография, биопсия легких, анализ крови. Лечение: кислородная терапия, противовоспалительные препараты, иммуносупрессанты, лечение сопутствующих заболеваний. |
| Пневмония | Одышка, кашель (с мокротой), лихорадка, боли в груди, озноб, слабость | Рентгенография грудной клетки, анализ крови, посев мокроты. Лечение: антибиотики, противовирусные препараты (в зависимости от возбудителя), симптоматическая терапия. |
| Врожденные пороки сердца | Одышка, цианоз, учащенное сердцебиение, отставание в развитии (у детей) | Эхокардиография, рентгенография грудной клетки, катетеризация сердца. Лечение: хирургическое вмешательство (в большинстве случаев). |
| Высотная болезнь | Одышка, головная боль, тошнота, рвота, слабость | Клиническая картина, анализ артериальной крови на газы. Лечение: спуск на меньшую высоту, кислородная терапия, симптоматическая терапия. |
Поступление венозной крови в легочную артерию
Легочная артерия — крупный сосуд, который переносит венозную кровь от правого желудочка к легким. Во время систолы сердца сосуд наполняется кровью, что увеличивает давление внутри него. Клапан у основания легочной артерии закрывает створки, позволяя крови двигаться дальше. При приближении к легким артерия делится на сеть капилляров. В норме капилляры проходимы, что позволяет крови проходить под обычным давлением. Однако при некоторых заболеваниях капилляры могут блокироваться, что приводит к повышению давления в легочной артерии для преодоления возросшего сопротивления. Этот процесс называется легочной гипертензией и может привести к легочному сердцу.
Легочное сердце — это серьезное заболевание, возникающее в результате хронической легочной гипертензии, при которой правый желудочек сердца испытывает повышенные нагрузки. Люди, страдающие от этой патологии, часто отмечают одышку, усталость и отеки конечностей. Основные причины включают хронические заболевания легких, такие как ХОБЛ, а также тромбоэмболию легочной артерии. Симптомы могут развиваться постепенно, что затрудняет раннюю диагностику. Врач может назначить эхокардиографию, рентгенографию грудной клетки и тесты на функцию легких для подтверждения диагноза. Лечение включает медикаментозную терапию, направленную на снижение давления в легких, а в тяжелых случаях может потребоваться хирургическое вмешательство. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно улучшить качество жизни пациентов.

Газообмен в легких
Легкие состоят из трахеи, расположенной за грудиной, бронхиального дерева — разветвленной системы бронхов различного диаметра, и альвеолярных мешочков. Эти мешочки — небольшие воздушные полости, окруженные сетью капилляров. В капилях происходит газообмен: углекислый газ из крови попадает в альвеолы, а кровь насыщается кислородом. Для нормального процесса необходима поддержка адекватного давления в сосудах и альвеолах.
При дисбалансе в системе газообмен прекращается, и давление увеличивается. Патологические изменения чаще всего наблюдаются при поражении легочной ткани, например, при пневмонии, приступах астмы и других заболеваниях. В результате газообмен останавливается, кровь не получает кислорода, а кровоток в капиллярах замедляется, что приводит к повышению давления в легочной артерии.
Поступление артериальной крови в левые отделы сердца
Насыщенная кислородом артериальная кровь поступает в левое предсердие через легочную вену, завершая малый круг кровообращения в легких. Затем кровь переходит в левый желудочек.

Разнесение артериальной крови по организму
Левый желудочек во время систолы выбрасывает артериальную кровь с высоким давлением в аорту, откуда она распределяется по остальным артериям, обеспечивая кислородом органы и ткани. Легочная гипертензия может возникнуть из-за патологий на этом уровне. Сужение, например, устья аорты, приводит к повышению давления в системе, что последовательно увеличивает давление в левом желудочке, левом предсердии и легочной вене, нарушая газообмен и кровоснабжение.
Термин «легочное сердце» не охватывает все нарушения. Легочная гипертензия, вызванная проблемами с клапанами или поражением левых отделов сердца, не относится к этому понятию. Речь идет о заболеваниях легких и сосудов малого круга кровообращения, приводящих к повышению давления.
Легочное сердце подразумевает увеличение правого желудочка и иногда правого предсердия, которые выполняют насосную функцию для малого круга кровообращения. При легочной гипертензии перекачивать кровь становится сложнее.
Возникают два основных типа нарушений:
- При быстром и значительном повышении давления происходит растяжение стенок правого желудочка. Они не могут сократиться с достаточной силой, и часть венозной крови остается в полости желудочка, растягивая его стенки. Этот тип расширения характерен для острого течения заболевания.
- При постепенном увеличении давления сердце адаптируется. В правом желудочке медленно утолщается мышечный слой, увеличивается количество и размеры мышечных клеток. Миокард начинает сокращаться более эффективно, обеспечивая проталкивание крови при повышенном давлении. В этом случае правые отделы сердца расширяются за счет утолщения, а не растяжения стенок.
В обоих случаях нарушается работа правых отделов сердца и газообмен. Комплекс симптомов, возникающий при этом, позволяет выделить легочное сердце в отдельную категорию заболеваний.
Причины легочного сердца
С физиологической точки зрения единственным фактором, способствующим развитию легочного сердца, является повышение давления в малом круге кровообращения (легочная гипертензия). При этом утолщение и расширение миокарда правого желудочка становятся лишь вопросом времени. Для эффективного лечения важно выявить причину легочной гипертензии.
Существует множество факторов, способствующих этому синдрому, которые можно разделить на две группы в зависимости от скорости появления симптомов и их выраженности. Первая группа вызывает быстрое увеличение давления и расширение сердца, вторая — незначительную гипертензию, при которой легочное сердце развивается длительное время без явных проявлений. В обоих случаях первопричинами являются различные заболевания легких и органов грудной полости.
К причинам острого легочного сердца относятся:
- тромбоэмболия легочной артерии (ТЭЛА);
- пневмоторакс;
- экссудативный плеврит;
- тяжелый приступ бронхиальной астмы.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) — это закупорка легочной артерии тромбом, который обычно образуется в венах, чаще всего нижних конечностей, где скорость кровотока низкая. При увеличении размера тромб может отрываться и перемещаться к сердцу, а затем в легочную артерию.
Полное перекрытие легочной артерии встречается редко из-за ее большого диаметра. Чаще тромб застревает в одной из ветвей, что приводит к повышению давления в малом круге кровообращения. Это вызывает застой крови в правых отделах сердца и недостаток крови в левых.
Тромбы могут образовываться не только в венах нижних конечностей; они редко становятся причиной ТЭЛА (1-5% случаев). Более опасны тромбы в правом желудочке сердца, возникающие при пороках клапанов, аритмии или инфекционном эндокардите. Также возможны жировая и воздушная эмболии, когда капли жира или пузырьки воздуха застревают в сосудах. Хотя кровоток при этом не так сильно затруднен, легочная гипертензия развивается, и решение проблемы может быть сложным. У пациентов с жировой или газовой эмболией риск летального исхода значительно возрастает.
Факторы, способствующие повышению риска ТЭЛА и развитию острого легочного сердца:
- гиподинамия — малоподвижный образ жизни, способствующий застою крови в нижних конечностях;
- переломы крупных трубчатых костей, так как костный мозг содержит жиры, вызывающие жировую эмболию;
- ожирение, способствующее гиподинамии;
- сахарный диабет, при котором повышенный уровень глюкозы нарушает капиллярное кровообращение и способствует образованию тромбов;
- травмы с повреждением крупных вен, увеличивающие риск воздушной эмболии;
- онкологические заболевания, при которых метастазы могут вызывать закупорку легочной артерии;
- повышенная вязкость крови;
- пожилой возраст;
- длительное применение пероральных контрацептивов.
ТЭЛА является одной из основных причин острого легочного сердца, поскольку механизм ее возникновения очевиден.
Пневмоторакс
Пневмоторакс — это накопление воздуха в плевральной полости, узком пространстве между легкими и грудной стенкой. Эта полость важна для дыхания, позволяя легким сжиматься при выдохе и наполняться воздухом при вдохе. В норме в плевральной полости поддерживается стабильное давление благодаря герметичности стенок.
Целостность плевральной полости может быть нарушена в следующих случаях:
- травма грудной клетки;
- повреждение легкого во время медицинских процедур;
- намеренное введение воздуха в полость (лечебный пневмоторакс);
- разрушение легочной ткани, что соединяет полость с внешней средой через бронхи.
Основная проблема заключается в том, что увеличение давления в плевральной полости приводит к спаданию легкого. Легкое быстро уменьшается в объеме под воздействием своей эластичности. Особенно опасен клапанный или напряженный пневмоторакс, при котором давление в плевральной полости растет с каждым вдохом.
Легочная гипертензия возникает, поскольку в спавшемся легком капилляры сжаты. Это приводит к отсутствию газообмена (альвеолы слипаются) и нарушению кровотока в малом круге. В таких случаях давление резко возрастает, что может вызвать острое легочное сердце.
Экссудативный плеврит
Плеврит — это воспаление наружной оболочки легкого, плевры. В некоторых случаях в плевральной полости накапливается жидкость. Увеличение объема жидкости сжимает легкое, мешая его полному расширению при вдохе. Особенно страдают нижние доли легкого, так как кровь скапливается в нижних участках под действием силы тяжести. Это сжатие нарушает газообмен, замедляет кровоток в капиллярах и повышает давление в легочной артерии. Накопление жидкости обычно происходит быстро, в течение нескольких часов или дней. Если жидкость не удалить, давление может возрасти, что приведет к острому легочному сердцу.
Редко подобные симптомы вызываются эмпиемой плевры — скоплением гноя в плевральной полости. Этот процесс обычно реже приводит к легочному сердцу, так как накопление гноя занимает больше времени, его объем меньше и оно редко вызывает значительное сжатие легкого.
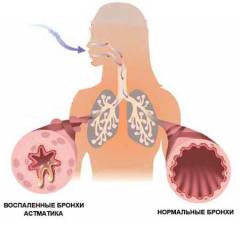
Приступ бронхиальной астмы
Астма может вызвать острое или хроническое легочное сердце. Влияние заболевания на сердечно-сосудистую систему зависит от частоты приступов. Для острого легочного сердца необходим длительный приступ астмы с серьезными нарушениями дыхательной функции, известный как астматический статус, который возникает при отсутствии своевременной помощи. Основные изменения включают отек слизистой бронхов, спазм мелких бронхиол и накопление мокроты, что препятствует поступлению воздуха в альвеолы и нарушает газообмен.
При прекращении газообмена сосуды легких переполняются кровью, что приводит к застою и повышению давления в легочной артерии. Без медицинской помощи летальный исход возможен в 5-7% случаев.
Причины острого легочного сердца ограничены и представляют угрозу для жизни, требуя срочной госпитализации. Врачи часто сосредотачиваются на лечении легочных заболеваний, в то время как проблема расширения сердца оказывается на втором плане. Хроническое легочное сердце угрожает жизни пациента только при осложнениях. Лечение направлено на устранение легочных патологий, восстановление гемодинамики и предотвращение сердечно-сосудистых осложнений.
Причины развития хронического легочного сердца:
- туберкулез;
- пневмокониозы;
- фиброзирующий альвеолит;
- некоторые врожденные легочные патологии;
- саркоидоз;
- хронический бронхит;
- бронхоэктазы;
- бронхиальная астма;
- эмфизема легких;
- некоторые сосудистые заболевания;
- некоторые нейромышечные расстройства;
- нарушения работы дыхательного центра;
- деформация грудной клетки.
Туберкулез
Туберкулез — серьезное инфекционное заболевание с длительным течением и высокой вероятностью рецидивов. Победить его быстро сложно из-за устойчивости возбудителей к большинству антибиотиков. Без адекватного лечения туберкулез быстро прогрессирует.
Ключевая проблема — разрушение легочной ткани. В местах размножения микобактерий образуются патологические полости. Стенки альвеол и бронхиол подвергаются казеозному некрозу, превращаясь в густую массу, что нарушает газообмен. Пациенты страдают от тяжелой дыхательной недостаточности. Этот процесс необратим: даже после излечения нормальная легочная ткань не восстанавливается. Творожистые массы удаляются, но остаются большие пустоты (до 6-7 см в диаметре). Гемодинамика может нарушаться и без разрушения альвеол. Хроническое воспаление приводит к пневмосклерозу, когда альвеолы и бронхиолы заполняются соединительной тканью, что затрудняет прохождение воздуха.
У пациентов с туберкулезом легочное сердце развивается постепенно. Даже агрессивные формы заболевания, при отсутствии лечения, приводят к значительному разрушению легочной ткани и пневмосклерозу за несколько месяцев. В результате сердце адаптируется к увеличивающемуся давлению: миокард правого желудочка утолщается, и эта камера увеличивается в объеме.
Пневмокониозы
Пневмокониозы — это фиброз легочной ткани, возникающий из-за длительного воздействия пыли. Заболевание встречается редко, в основном в регионах с высокой запыленностью. В медицине пневмокониозы рассматриваются как профессиональные болезни, характерные для людей, работающих в пыльных условиях.
Типы пневмокониозов в зависимости от вдыхаемой пыли:
- Силикоз – при вдыхании пыли диоксида кремния (чаще у строителей и шахтеров).
- Асбестоз – при вдыхании асбестовой пыли (на асбестовых предприятиях).
- Сидероз – при пыли от шлифовки и обработки железа (в автомобилестроении и сталепрокатной промышленности).
- Антракоз – при вдыхании угольной пыли (у шахтеров).
- Талькоз – при вдыхании талька (в керамической, лакокрасочной и бумажной отраслях).
- Металлозы – при вдыхании пыли различных металлов.
Пыль в легких вызывает воспалительные и аллергические реакции в бронхиолах. Мелкие частицы проникают в альвеолы. При длительном воздействии пыли (в течение месяцев или лет) происходит утолщение и огрубение стенок бронхов, что приводит к диффузному пневмосклерозу, охватывающему значительную часть легочной ткани. Этот процесс необратим, и единственный способ его предотвращения — использование защитных масок и респираторов на производстве.
Пневмосклероз затрудняет кровообращение в капиллярах легких, что приводит к дыхательной недостаточности и легочному сердцу. Этот процесс требует времени, и правый желудочек сердца постепенно увеличивается за счет утолщения стенок.
Фиброзирующий альвеолит
Это заболевание встречается редко (примерно 5–7 случаев на 100 тысяч человек). Оно проявляется поражением альвеол, которые заменяются соединительной тканью. Основой процесса являются аутоиммунные реакции, при которых организм вырабатывает антитела против собственных клеток, в частности, клеток стенок альвеол. Также болезнь может быть спровоцирована внешними факторами, вызывающими аномальную аллергическую реакцию.
Фиброзирующий альвеолит развивается медленно, на протяжении нескольких лет. Большинство пациентов начинают ощущать первые симптомы в возрасте 45–50 лет и старше. Фиброз легких, возникающий в результате альвеолита, может привести к легочной гипертензии и хроническому легочному сердцу.
Врожденные патологии легких
Существует несколько врожденных заболеваний, нарушающих функционирование легких. Эти патологии проявляются в раннем детстве, и такие дети могут отставать в росте и развитии. Основная причина — генетические аномалии, которые трудно лечить. У пациентов с выраженной дыхательной недостаточностью легочное сердце может развиться в молодом возрасте.
К врожденным заболеваниям, серьезно влияющим на работу легких, относятся:
- Муковисцидоз. Заболевание связано с дефектом белка, отвечающего за работу желез внешней секреции. Слизь и другие выделения становятся более густыми, скапливаясь в бронхах и затрудняя откашливание и прохождение воздуха. Это нарушает газообмен и может привести к застою крови в малом круге кровообращения.
- Поликистоз. В легких образуются многочисленные патологические полости (кисты), сжимающие и блокирующие воздухоносные пути, что затрудняет газообмен. Крупные кисты могут сжимать ветви легочной артерии, способствуя развитию легочной гипертензии.
- Гипоплазия легких. Это недоразвитие легких в эмбриональном периоде. Чаще всего наблюдается у недоношенных детей, так как легкие формируются позже других органов. При гипоплазии малый круг кровообращения не справляется с объемом крови из правого желудочка, что приводит к повышению давления в легочной артерии и гипертрофии правого желудочка.
Саркоидоз
Саркоидоз — заболевание с неясной причиной. Механизмы его возникновения до конца не изучены. Легкие поражаются более чем в 80% случаев. Патологический процесс включает образование крупных гранулем, которые давят на окружающие ткани. Это сдавление бронхиол или сосудов нарушает нормальное функционирование легких, что может привести к легочной гипертензии и хроническому легочному сердцу.
Саркоидоз обычно развивается медленно. Гранулемы проходят несколько этапов формирования и не сразу достигают значительных размеров, что приводит к постепенному ухудшению функции легких. В некоторых случаях поражается только один сегмент легких в зависимости от расположения гранулем. Хроническое легочное сердце на фоне саркоидоза чаще наблюдается у людей старше 50 лет, так как это заболевание редко встречается у молодежи.
Хронический бронхит
Бронхит — это заболевание дыхательной системы, при котором воспаляются бронхи. Чаще всего воспаление вызывают патогенные микроорганизмы, такие как бактерии и вирусы, но есть и другие факторы. Основные изменения при бронхите — воспалительный отек слизистой бронхов и усиленное образование мокроты. Бронхит делится на острый и хронический.
Острый бронхит обычно не влияет на работу сердца, так как выздоровление происходит быстро, и гемодинамика в малом круге кровообращения нарушается незначительно. Ситуация осложняется при хроническом бронхите, который может длиться месяцы или годы с периодическими обострениями. Это приводит к изменениям в структуре бронхов, ухудшению вентиляции легких и увеличению выделения вязкой мокроты. В результате наблюдается медленный, но прогрессирующий рост давления в легочной артерии, что через несколько лет может привести к хроническому легочному сердцу у пациентов.
Бронхоэктазы
Бронхоэктатическая болезнь — распространенное заболевание дыхательных путей, возникающее в любом возрасте, чаще как вторичное на фоне других хронических заболеваний легких. Основная проблема — образование бронхоэктазов — деформированных бронхов, принимающих форму расширенных цилиндров, мешочков или спиралей. Эти изменения ухудшают вентиляцию легких и способствуют хроническим инфекциям. Пациенты часто жалуются на гнойную мокроту, возникающую из-за активности микробов в бронхоэктазах.
Тяжесть заболевания зависит от количества измененных бронхов. В тяжелых случаях происходит заращение просвета бронхов соединительной тканью и развитие пневмосклероза, что затрудняет кровоток в капиллярах легких и может привести к легочному сердцу.
Бронхиальная астма
Продолжительные и тяжелые приступы бронхиальной астмы могут привести к острому легочному сердцу с увеличением правых отделов сердца. При менее выраженном течении заболевания с периодическими обострениями повышение давления в легочной артерии происходит менее резко, что приводит к хроническому легочному сердцу.
Бронхиальная астма — распространенное заболевание и одна из главных причин легочного сердца. Состояние характеризуется спазмами гладких мышц бронхов, что затрудняет поступление воздуха в альвеолы и нарушает газообмен, вызывая дыхательную недостаточность. Несмотря на многочисленные исследования, единой теории причин астмы не существует.
Основные причины спазмов гладких мышц в бронхах:
- аллергические реакции;
- нарушения иннервации бронхов;
- вдыхание холодного или горячего воздуха;
- курение;
- неправильное питание;
- неблагоприятная экологическая обстановка;
- наследственные факторы.
Хроническое легочное сердце развивается не у всех пациентов с бронхиальной астмой. Гипертрофия миокарда наблюдается только во время приступов. Устранение неблагоприятных факторов и симптоматическое лечение помогут снизить количество обострений астмы, что значительно уменьшает риск поражения сердца.
Эмфизема легких
Эмфизема легких — это патологическое увеличение объема легких, вызванное расширением бронхов. Болезнь распространена и имеет разные причины. Расширение бронхов чаще всего связано со снижением их эластичности, что наблюдается при некоторых врожденных заболеваниях, и эмфизема в таких случаях развивается с возрастом. Приобретенный тип заболевания возникает из-за длительного растяжения легких, например, у музыкантов, играющих на духовых инструментах. Редко эмфизема развивается после баротравмы, когда человек резко попадает в зону повышенного давления.
При этой патологии происходит разрушение стенок мелких бронхов и их деформация, что затрудняет прохождение воздуха и нарушает газообмен. Это приводит к застою крови в малом круге кровообращения и расширению правых отделов сердца.
Заболевания сосудов
Некоторые сосудистые заболевания затрагивают легочную артерию и капилляры легких. В отличие от других патологий, они не вызывают значительных нарушений дыхательной функции, но поражают сосудистую систему. Воспаление стенок сосудов приводит к ухудшению их проходимости (васкулит), что затрудняет кровоток и повышает давление в легочной артерии до критических уровней. Это способствует быстрому развитию легочного сердца с утолщением миокарда правого желудочка.
Заболевания, вызывающие поражение сосудистой сети легких:
- узелковый периартериит;
- болезнь Кавасаки;
- микроскопический полиангиит;
- болезнь Бехчета;
- васкулиты, связанные с заболеваниями соединительной ткани (например, системная красная волчанка и ревматизм).
Поражение сосудов также может быть вызвано некоторыми бактериальными или вирусными инфекциями, но легочное сердце в таких случаях развивается редко. Это связано с быстрым течением инфекционных васкулитов (несколько недель), когда миокард не успевает значительно увеличиться. Поражение сердца наблюдается при заболеваниях, когда воспаление сосудов легких продолжается несколько месяцев или проявляется периодическими обострениями.
Нейромышечные заболевания
Иногда легочное сердце формируется не только из-за повреждений сосудов или бронхиального дерева легких, но и при других формах дыхательной недостаточности. Например, при нейромышечных заболеваниях ослабляется дыхательная мускулатура. Вдох — это активный процесс, требующий работы различных групп мышц. При поражении нервов, контролирующих эти мышцы, вдох затрудняется, нарушается ритм дыхания, и газообмен становится менее эффективным. Таким образом, застой крови в легких может возникнуть даже без структурных изменений в органе.
Нейромышечные заболевания, влияющие на дыхательную систему, могут быть врожденными или приобретенными. Приобретенные заболевания часто связаны с инфекциями, затрагивающими нервную систему. Обычно сбои в ритме дыхания не приводят к его острому прекращению, поэтому давление в легочной артерии увеличивается постепенно, а сердце компенсирует это, наращивая мышечную массу.
Легочное сердце может быть выявлено при следующих нейромышечных заболеваниях:
- миастения;
- врожденные или приобретенные мышечные дистрофии;
- миопатии различного происхождения;
- полиомиелит.
Нарушения работы дыхательного центра
В редких случаях легочное сердце развивается у пациентов с нарушениями дыхательного центра, расположенного в стволе головного мозга. Этот центр контролирует дыхательные процессы. При сбоях он не может отправлять сигналы дыхательным мышцам, что затрудняет дыхание. Серьезные нарушения могут привести к остановке газообмена. Застой крови в малом круге кровообращения вызывает резкое повышение давления в легочной артерии. Временные сбои могут постепенно увеличивать это давление. Заболевания, влияющие на дыхательный центр, могут вызвать как острое, так и хроническое легочное сердце.
Факторы, способствующие повреждению дыхательного центра:
- травмы головы;
- рассеянный склероз;
- повышенное внутричерепное давление;
- отек мозга;
- отравления;
- менингит;
- инсульт.
Механизмы повреждения нейронов могут различаться, но результат почти всегда одинаков — угнетение дыхательной функции.
Деформация грудной клетки
Легочное сердце — заболевание, часто встречающееся у людей с деформированной грудной клеткой. Ребра, позвоночник и грудина формируют пространство для легких и сердца. Аномалии развития или болезни могут нарушить формирование костной ткани, изменяя форму грудной клетки. Это приводит к снижению эффективности легких и сжатию сосудов, соединяющих сердце с легкими. Организм пытается адаптироваться, но вентиляция легких и кровоток в малом круге кровообращения часто затруднены, что вызывает гипертрофию правых отделов сердца.
Деформация грудной клетки может быть врожденной или приобретенной, например, из-за рахита или травмы. Степень затруднения дыхания и кровообращения варьируется, поэтому легочное сердце развивается не у всех пациентов, но его частота среди них выше, чем в популяции в целом. Болезнь может проявиться в любом возрасте.
Виды легочного сердца
Легочное сердце делится на две категории: острую и хроническую, каждая из которых имеет свои причины и механизмы развития, что важно для выбора лечения.
Острое легочное сердце
Острая форма заболевания развивается за несколько дней или часов, например, при тромбозе легочной артерии. Быстрое расширение правых отделов сердца угрожает жизни, часто требуя срочной медицинской помощи. Уровень смертности при остром легочном сердце остается высоким. Этот вид патологии значительно отличается от хронического, хотя механизмы их развития могут совпадать.
Хроническое легочное сердце
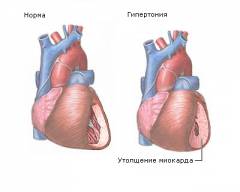
Хроническое легочное сердце возникает при постепенном повышении давления. Процесс расширения правого предсердия и желудочка, а также утолщение их стенок может занимать месяцы или годы. Симптомы появляются медленно и часто сопровождаются признаками поражения дыхательной системы. Основная угроза заключается в развитии осложнений. Миокард правого предсердия не требует интенсивного питания, но при хроническом легочном сердце стенка правого желудочка становится более мышечной, что увеличивает потребность в кислороде, в то время как количество коронарных артерий остается ограниченным, создавая дисбаланс между потреблением и поставкой кислорода.
Также выделяют компенсированную и декомпенсированную формы. В компенсированной стадии сердце может долго справляться с повышенным давлением, но механизмы компенсации истощаются, и наступает декомпенсация, при которой сердце не может преодолеть давление в малом круге кровообращения. Это приводит к нарушению газообмена и может быстро привести к смерти без срочной помощи.
Симптомы легочного сердца
Симптомы легочного сердца делятся на две группы: связанные с расширением правых отделов сердца и с дыхательной системой. Основной причиной легочного сердца являются заболевания легких, которые также имеют свои симптомы.
Наиболее характерные проявления легочного сердца:
- тахикардия;
- аритмия;
- боли в области сердца;
- одышка;
- головокружение и обмороки;
- кашель;
- повышенная утомляемость;
- отеки;
- посинение кожи;
- набухание шейных вен;
- «барабанные» пальцы;
- боли в правом подреберье;
- асцит.
Тахикардия
Тахикардия — учащенное сердцебиение, часто замечаемое пациентами. При хроническом легочном сердце это один из распространенных симптомов, возникающий как компенсаторная реакция на недостаточное кровообращение. Сердце начинает биться быстрее, чтобы предотвратить застой крови. На поздних стадиях тахикардия может наблюдаться постоянно, но частота сердечных сокращений обычно не превышает 90-100 ударов в минуту.
Аритмия
Аритмия — нарушение нормального сердечного ритма, возникающее чаще на запущенных стадиях заболевания. Она развивается из-за значительной гипертрофии миокарда, затрудняющей проведение биоэлектрических импульсов.
Боли в области сердца
Боли возникают из-за дисбаланса между потребностью миокарда в кислороде и возможностями коронарных сосудов, особенно во время физической нагрузки. Боль может быть локализована за грудиной и не всегда реагирует на нитроглицерин.
Одышка
Одышка — распространенный симптом, при котором пациенту трудно восстановить нормальный ритм дыхания. Она может быть вызвана как легочным сердцем, так и патологиями легких. На поздних стадиях одышка может быть связана с нарушениями кровотока.
Головокружение и обмороки
Эти симптомы возникают из-за кислородного голодания мозга. Головокружение может длиться долго, а обмороки — 3-5 минут.
Кашель
Кашель возникает из-за застоя крови в малом круге кровообращения и может сопровождаться влажными хрипами и отделением мокроты с примесями крови.
Повышенная утомляемость
Утомляемость — следствие правожелудочковой сердечной недостаточности, приводящей к застою венозной крови и накоплению продуктов жизнедеятельности в мышцах.
Отеки
Отеки возникают при увеличении давления в венозной системе и локализуются в нижних конечностях, особенно к вечеру.
Посинение кожных покровов
Посинение кожи происходит из-за переполнения венозной кровью и низкого содержания кислорода в артериальной крови.
Набухание шейных вен
Набухание шейных вен становится заметным при глубоком вдохе и легком нажатии на переднюю брюшную стенку.
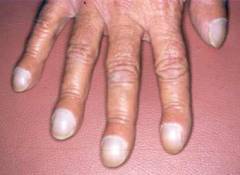
«Барабанные» пальцы
«Барабанные» пальцы развиваются постепенно, изменяя форму пальцев и делая их похожими на барабанные палочки.
Боли в правом подреберье
Боли возникают из-за повышения давления в нижней полой вене, что приводит к растяжению капсулы печени.
Асцит
Асцит — накопление жидкости в брюшной полости, возникающее из-за повышения давления в портальной и нижней полой венах.
Все перечисленные симптомы характерны для хронического легочного сердца. При остром легочном сердце могут наблюдаться только боль в груди, выраженные нарушения дыхания и набухание шейных вен. При их появлении необходимо срочно вызывать скорую помощь.
Диагностика легочного сердца
Диагностика легочного сердца включает различные методы, каждый из которых имеет свои плюсы и минусы. Предварительный диагноз может поставить врач-терапевт, после чего пациента направляют в кардиологическое отделение для уточнения диагноза.
Основные методы диагностики:
- общий осмотр пациента;
- перкуссия сердца;
- аускультация;
- электрокардиография (ЭКГ);
- эхокардиография;
- рентгенологическое исследование.
Общий осмотр пациента
Общий осмотр позволяет выявить основные симптомы легочного сердца. Важно провести тщательный осмотр для сбора полной информации.
При осмотре могут быть обнаружены следующие признаки:
- «барабанные» пальцы;
- набухание шейных вен;
- отеки;
- увеличение печени;
- асцит.
Перкуссия сердца
Перкуссия позволяет определить границы сердца. У пациентов с хроническим легочным сердцем отмечается смещение правой границы сердца вправо.
Аускультация
Аускультация проводится с помощью стетофонендоскопа для оценки работы клапанов и ритма сердца. При аускультации легких можно услышать хрипы, что помогает в диагностике первичного заболевания.
Электрокардиография
ЭКГ — распространенный метод диагностики сердечных заболеваний. При легочном сердце могут быть следующие признаки:
- усиление зубца Р;
- появление патологического комплекса QRS;
- смещение электрической оси сердца вправо;
- отрицательный зубец Т.
Эхокардиография
ЭхоКГ позволяет получить изображение отделов сердца и измерить их параметры. Это наиболее точный метод для подтверждения гипертрофии правого предсердия и желудочка.
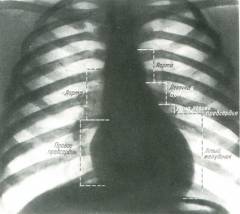
Рентгенологическое исследование
Рентгенография позволяет увидеть изменения в легочной артерии и правом желудочке, а также другие признаки легочного сердца.
Для определения причин легочного сердца могут быть назначены дополнительные анализы:
- анализ крови;
- бактериологический анализ;
- исследование дыхательной функции.
Анализ крови
Лабораторный анализ крови позволяет выявить изменения, характерные для правосторонней сердечной недостаточности, такие как эритроцитоз и повышенный уровень гемоглобина.
Бактериологический анализ
Бактериологический анализ помогает идентифицировать микроорганизмы, вызывающие инфекционные процессы в легких.
Исследование дыхательной функции
Исследование функции легких позволяет определить, какая патология вызывает повышенное давление в легочной артерии.
Лечение легочного сердца
Лечение легочного сердца проводится в кардиологическом отделении. После постановки диагноза врач оценивает состояние пациента, что является критерием для госпитализации. Острые случаи требуют стационарного лечения, тогда как хронические могут лечиться амбулаторно.
Медикаментозное лечение направлено на:
- коррекцию низкого уровня кислорода в крови;
- снижение сосудистого сопротивления в легких;
- снижение вязкости крови;
- лечение правосторонней сердечной недостаточности;
- лечение основного заболевания;
- профилактику осложнений.
Коррекция низкого уровня кислорода в крови
Основная задача врача — повысить содержание кислорода в артериальной крови. При падении парциального давления кислорода ниже 65 мм рт. ст. назначаются:
- Ингаляция кислорода — подача газовой смеси в легкие через зонд.
- Бронхолитики — препараты, расширяющие бронхи.
- Антибиотики — для профилактики инфекций.
Снижение сосудистого сопротивления в легких
Для снижения легочной гипертензии применяются медикаменты, расслабляющие капилляры в малом круге кровообращения.
Снижение вязкости крови
Для снижения вязкости крови могут быть предприняты следующие меры:
- Кровопускание — экстренная мера.
- Фраксипарин — предотвращает склеивание тромбоцитов.
- Реополиглюкин — разжижает кровь.
Лечение правожелудочковой сердечной недостаточности
Для борьбы с правожелудочковой недостаточностью применяются:
- Диуретики — удаляют излишки жидкости.
- Сердечные гликозиды — повышают силу сокращений сердца.
- Ингибиторы АПФ — снижают нагрузку на сердце.
Лечение основного заболевания
Лечение основного заболевания включает полное излечение инфекционных процессов и, в некоторых случаях, пересадку легкого.
Профилактика осложнений
Профилактика включает ограничение физической нагрузки и соблюдение диеты, схожей с диетой при других сердечно-сосудистых заболеваниях. Рекомендуется:
- ограничение соли (до 5 г в сутки);
- исключение алкоголя;
- ограничение продуктов с животными жирами;
- увеличение потребления витаминов;
- ограничение воды (при отеках);
- ограничение калорийности рациона.
Соблюдение этих рекомендаций помогает избежать осложнений. При правильном подходе прогноз заболевания обычно благоприятный.
Последствия легочного сердца
Основные последствия и осложнения угрожают пациентам с хроническим легочным сердцем. Острый вариант заболевания часто заканчивается смертью, но при своевременной помощи редко приводит к серьезным последствиям. Хроническое течение подразумевает гипертрофию миокарда правого желудочка, что является необратимым процессом.
Основные последствия хронического легочного сердца:
- инфаркт миокарда;
- язвенная болезнь желудка;
- цирроз печени;
- геморрой;
- варикозное расширение вен.
Инфаркт миокарда
Инфаркт правого желудочка — наиболее характерное осложнение легочного сердца, возникающее из-за недостатка кислорода.
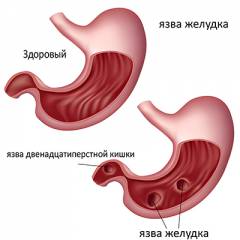
Язвенная болезнь желудка
Язвенная болезнь возникает из-за застоя крови в портальной вене, что приводит к изменениям слизистой оболочки желудка.
Цирроз печени
Цирроз печени — гибель клеток, вызванная длительным застоем крови. Единственным эффективным методом лечения является пересадка печени.
Геморрой
Геморрой возникает из-за переполнения венозной сети в области прямой кишки, что вызывает боли и затруднения при дефекации.
Варикозное расширение вен
Варикозное расширение вен возникает из-за переполнения сосудов кровью, что может привести к образованию тромбов.
Основная классификация легочного сердца делит патологию на два типа: острую и хроническую. Каждая форма имеет свои причины и механизмы возникновения, что существенно влияет на выбор методов лечения.
Патология развивается за несколько дней или часов, особенно при тромбозе легочной артерии. Увеличение правых отделов сердца представляет серьезную угрозу для жизни пациента. Обычно требуется неотложная помощь в стационаре. Однако даже при этом уровень смертности при остром легочном сердце остается высоким. Клинически этот тип патологии отличается от хронического легочного сердца, хотя механизмы их возникновения схожи.
Данная патология развивается при увеличении давления. Расширение правого предсердия и желудочка, а также утолщение их стенок может занимать месяцы и годы. Заболевание характеризуется медленным появлением симптомов, часто сопровождающихся признаками поражения дыхательной системы. Основная угроза хронической формы — возможность осложнений. Миокард правого предсердия менее развит, так как перекачивает кровь по малому кругу кровообращения, и не требует такого интенсивного кровоснабжения, как миокард левого желудочка.
Проблема хронического легочного сердца заключается в увеличении количества мышечных волокон в стенке правого желудочка. Этот отдел сердца функционирует в усиленном режиме и требует большего объема кислорода, однако к нему подходит меньше коронарных артерий, что приводит к дисбалансу между потреблением и поступлением кислорода.
Кроме хронического и острого легочного сердца, выделяют компенсированную и декомпенсированную формы. В компенсированной форме сердце справляется с повышенным давлением благодаря сильным сокращениям, и пациент может не испытывать жалоб. Однако ресурсы для компенсации истощаются, и наступает декомпенсированная стадия. В этом состоянии сердце не может преодолеть давление в малом круге кровообращения, газообмен прекращается, и без срочной медицинской помощи организм быстро погибает от остановки сердца и дыхания.
Все симптомы легочного сердца можно разделить на две категории. Первая включает проявления, связанные с увеличением правых отделов сердца, вторая — симптомы дыхательной системы. Основным фактором, способствующим развитию легочного сердца, являются заболевания легких с характерными признаками.
Типичные симптомы легочного сердца:
- учащенное сердцебиение;
- нарушения сердечного ритма;
- дискомфорт в области сердца;
- затрудненное дыхание;
- головокружение и обмороки;
- кашель;
- повышенная утомляемость;
- отеки;
- цианоз (посинение) кожи;
- набухание вен на шее;
- «барабанные» пальцы;
- боли в правом подреберье;
- асцит (скопление жидкости в брюшной полости).
Тахикардия — это учащенное сердцебиение, часто замечаемое пациентами. При хроническом легочном сердце этот симптом встречается часто. Тахикардия возникает как реакция на недостаточное кровообращение. Даже до утолщения миокарда правого желудочка сердце начинает работать быстрее, чтобы предотвратить застой крови и продвинуть ее через легочную артерию, несмотря на повышенное давление. Учащенное сердцебиение может быть одним из первых признаков хронического легочного сердца.
Сначала пациенты отмечают эпизоды тахикардии, которые со временем становятся более частыми. На поздних стадиях хронических заболеваний легких тахикардия может стать постоянной, однако частота сердечных сокращений обычно не превышает 90-100 ударов в минуту. Основным механизмом компенсации остается гипертрофия миокарда.
Аритмия — это отклонение от нормального сердечного ритма, при котором сокращения происходят нерегулярно и с различными интервалами. При хроническом легочном сердце аритмия может проявляться на ранних стадиях, но чаще наблюдается на более поздних этапах заболевания.
Возникновение аритмии связано с гипертрофией миокарда. Сердечные сокращения зависят от биоэлектрического импульса, который распространяется по сердечной мышце через специализированные волокна проводящей системы сердца. В норме эти волокна обеспечивают согласованное сокращение всех частей сердца. Однако увеличение правого предсердия и утолщение его стенки затрудняют этот процесс, что приводит к сбоям в проведении импульса и, как следствие, к аритмии.
При хроническом легочном сердце наблюдается несоответствие между потребностями миокарда в кислороде и возможностями коронарных сосудов. Этот дисбаланс особенно заметен во время физической активности, когда сердце работает интенсивнее. Боль возникает из-за недостатка кислорода в клетках и обычно локализуется за грудиной. Продолжение нагрузки на сердце без вмешательства может привести к инфаркту миокарда (гибели мышечных клеток из-за нехватки кислорода).
Пациенты жалуются на боли в области сердца на разных стадиях заболевания. Наибольшая угроза гипоксии (кислородного голодания) возникает у людей с гипертрофированным миокардом, то есть с развившимся легочным сердцем. Такие боли не всегда снимаются нитроглицерином; эффективнее помогает эуфиллин. Эти симптомы могут затруднять диагностику, так как левый желудочек с хорошо развитым миокардом также страдает от недостатка кислорода. Это может ввести в заблуждение неопытного врача при первичном осмотре, однако последующие исследования позволяют точно определить источник боли.
Одышка — частый симптом у пациентов с легочным сердцем, представляющий собой нарушение дыхательной функции. При этом дыхание продолжается, но пациент испытывает трудности с восстановлением нормального ритма. Для облегчения дыхания часто требуется принять особую позу, наклонившись вперед и опираясь на руки. Это активирует дополнительные группы дыхательных мышц, что улучшает дыхание и восстанавливает ритм.
На начальных стадиях одышка может быть вызвана заболеваниями легких, которые впоследствии приводят к гипертрофии миокарда правого желудочка.
Основные причины одышки:
- воспаление легочной ткани;
- накопление мокроты в бронхах;
- деформация бронхов;
- сжатие легких.
При возникновении одышки важно обратиться к врачу для определения причины. Некоторые заболевания, вызывающие этот симптом, могут проходить быстро и не требовать лечения. Однако если одышка связана с заболеваниями, способными привести к легочному сердцу, необходимо незамедлительное лечение и профилактика.
На поздних стадиях, когда миокард гипертрофирован и легочное сердце сформировалось, одышка может быть связана с нарушениями кровообращения. Снижение газообмена уменьшает содержание кислорода в артериальной крови, что активирует дыхательный центр в мозге. Попытки центра стимулировать дыхание лишь усиливают одышку, так как газообмен нарушен из-за недостаточной работы сердца.
Головокружение и обмороки часто наблюдаются у людей с легочным сердцем и хроническими заболеваниями легких, такими как пневмокониоз и легочный фиброз. Эти симптомы связаны с недостатком кислорода в мозге. При нехватке питательных веществ нейроны центральной нервной системы нарушают свою работу. Головокружение может длиться от нескольких часов до нескольких дней, а обмороки — обычно от 3 до 5 минут, хотя в редких случаях до 15-20 минут.
Кашель возникает из-за застоя крови в малом круге кровообращения, что связано не только с легочным сердцем, но и с различными заболеваниями легких. Он может проявляться периодически, особенно при физической активности. При значительном застое кровь может просачиваться из капилляров в альвеолы, что приводит к влажным хрипам и выделению мокроты с примесями крови. Эти симптомы могут указывать на развитие отека легких, хотя на ранних стадиях заболевания это происходит редко.
Увеличенная утомляемость может быть следствием правожелудочковой сердечной недостаточности, возникающей при легочном сердце. Повышенное давление в правых отделах сердца затрагивает венозную систему организма. Застой венозной крови затрудняет отток продуктов обмена веществ, накапливающихся в мышечных клетках и мешающих их функционированию. В результате мышцы испытывают трудности при физических нагрузках, и пациент часто жалуется на постоянную усталость.
Отеки — распространенный признак правосторонней сердечной недостаточности, возникающий из-за повышения давления в венозной системе. Это приводит к застою крови, которая под действием силы тяжести скапливается в нижних конечностях. Часть крови выходит за пределы сосудов и проникает в межклеточное пространство, вызывая отеки, обычно проявляющиеся в области лодыжек к вечеру и исчезающие к утру. При декомпенсированной форме легочного сердца отеки могут также появляться в голенях и бедрах, имея синеватый оттенок из-за повышенного содержания углекислого газа в тканях.
Кожа при хроническом легочном сердце приобретает синеватый оттенок из-за избытка венозной крови и недостатка кислорода в артериальной крови. Это проявляется на пальцах рук и ног, а также в области носогубного треугольника. Губы и кончик носа становятся синими (иногда фиолетовыми) и быстро охлаждаются. Такое состояние лица называют лицом Корвизара. Вне носогубного треугольника кожа выглядит бледной, иногда с желтоватым налетом.
На фоне общей бледности у пациентов может наблюдаться болезненный румянец на щеках. Это связано с токсическим воздействием углекислого газа, уровень которого в крови повышен, что приводит к расширению капилляров в коже. Параллельно с румянцем может наблюдаться покраснение белков глаз, также вызванное расширением капилляров.
Кровь поступает в правые отделы сердца из верхней и нижней полых вен. При повышении давления и застое крови в сердце аналогичные изменения происходят и в этих венах. Например, шейные вены набухают при застое в верхней полой вене, что особенно заметно во время глубокого вдоха, когда венозное давление возрастает. Набухание вен можно также вызвать, надавив на переднюю стенку живота, что поднимет диафрагму и повысит давление в нижней полой вене. Эти симптомы указывают на правостороннюю сердечную недостаточность.
Пальцы Гиппократа, или «барабанные» пальцы, являются признаком серьезных хронических заболеваний сердца и легких. Эти изменения развиваются на протяжении многих лет болезни, изменяя внешний вид пальцев. У пациентов с хроническим легочным сердцем увеличивается дистальная фаланга пальцев рук, что делает их похожими на барабанные палочки. Ногти становятся округлыми, а их центральная часть приподнимается, создавая эффект купола. Этот симптом также называют ногтями в форме часовых стекол.
Повышение давления в нижней полой вене существенно влияет на кровообращение в печени. Портальная вена, впадающая в печень, формируется не только за счет крови из органа, но и как «выход» для венозной сети, собирающей кровь от органов брюшной полости, таких как селезенка, кишечник и желудок. Эта кровь направляется в печень, но не может полностью покинуть ее из-за сердечных заболеваний, что приводит к переполнению органа.
Печень почти не имеет чувствительных нервных окончаний, однако ее капсула очень чувствительна к боли. При увеличении печени на несколько сантиметров, что часто наблюдается при хроническом легочном сердце, капсула растягивается, вызывая боли в правом подреберье. Эти боли могут сопровождаться ощущением тяжести и дискомфорта. Болевые ощущения усиливаются при движении и физической активности, когда печень смещается в брюшной полости, что дополнительно растягивает капсулу.
Асцит — это накопление жидкости в брюшной полости, часто наблюдаемое на поздних стадиях правосторонней сердечной недостаточности. Когда сердце не справляется с перекачиванием крови, давление в венах, впадающих в правое предсердие, возрастает. Асцит обычно сопровождается увеличением печени и повышением давления в портальной и нижней полой венах. Этот признак характерен не только для легочного сердца, но и для различных заболеваний печени.
При переполнении сосудов внутренних органов часть жидкости просачивается через их стенки. Обычно лишь небольшое количество клеток крови, таких как эритроциты и лимфоциты, выходит за пределы сосудов, в то время как жидкая часть крови и мелкие молекулы проходят между клетками сосудистой стенки. Эта жидкость накапливается в брюшной полости, и в редких случаях объем может превышать 10 литров. Накопление происходит постепенно, в течение недель или месяцев, и естественное рассасывание не происходит, так как вены и лимфатические сосуды уже переполнены.
Пациент с асцитом выглядит как человек с избыточным весом, имеющий увеличенный живот, но есть отличия. При пальпации или перкуссии брюшной полости можно определить наличие жидкости. Жировая ткань у людей с избыточным весом ощупывается иначе. На передней стенке живота могут быть видны переполненные вены, просвечивающиеся сквозь растянутую кожу, а пупок может немного выпячиваться.
Эти симптомы в основном характерны для хронической формы легочного сердца. При остром течении признаки, такие как асцит, отеки или пальцы Гиппократа, могут не успеть развиться. На первый план выходят боли в груди, выраженные нарушения дыхания и набухание шейных вен. При появлении этих симптомов необходимо немедленно вызвать скорую помощь и госпитализировать пациента для уточнения диагноза и оказания неотложной помощи.
Диагностика легочного сердца осуществляется различными методами, каждый из которых имеет свои преимущества и недостатки. Предварительный диагноз может установить врач-терапевт или другой специалист с высшим медицинским образованием на основе первичного обследования. Для более точного определения диагноза и выявления причин патологии пациента направляют в кардиологическое отделение, занимающееся лечением сердечно-сосудистых заболеваний.
Основные методы диагностики легочного сердца:
- общий осмотр пациента;
- перкуссия сердца;
- аускультация;
- электрокардиография (ЭКГ);
- эхокардиография;
- рентгенологическое исследование.
Общий осмотр пациента позволяет выявить ключевые симптомы легочного сердца. Часто пациенты сообщают только о тех изменениях, которые их беспокоят. Симптомы, такие как «барабанные» пальцы, могут не вызывать дискомфорта и игнорироваться, поэтому при поступлении важен детальный осмотр для получения полной информации.
В процессе общего осмотра могут быть выявлены следующие признаки хронического легочного сердца:
- пальцы Гиппократа;
- набухание шейных вен;
- отеки;
- увеличение печени;
- асцит.
Эти признаки помогают врачу предположить диагноз. Квалифицированному специалисту часто не нужны дополнительные исследования для установления правосторонней сердечной недостаточности, вызванной легочным сердцем или тяжелыми заболеваниями легких.
Иногда общий осмотр может указать на заболевание, приведшее к легочному сердцу. Например, бочкообразная форма грудной клетки характерна для эмфиземы, а при пневмосклерозе кожа между ребрами может выглядеть втянутой.
Перкуссия сердца — важный этап первичного обследования. Этот метод включает «простукивание» области сердца для определения его границ. Врач кладет одну руку на область сердца, а другой постукивает по пальцу. Обращают внимание на звук: над легкими он гулкий, а над сердцем — притупленный, так как под рукой врача находятся плотные ткани.
При перкуссии у пациентов с хроническим легочным сердцем наблюдается смещение правой границы сердца вправо, что указывает на гипертрофию правого желудочка. Это изменение характерно для легочного сердца и редко встречается при других заболеваниях.
Аускультация — это акустическое исследование с использованием стетофонендоскопа. Процедура проводится в тишине, так как даже современные инструменты не всегда улавливают все патологические звуки.
Во время аускультации сердца врач анализирует работу клапанов, ритм и силу сокращений. В некоторых случаях можно предположить увеличение правых отделов сердца, что связано с изменением формы органа и смещением точек выслушивания. Аускультация легких предоставляет информацию для выявления хрипов, что помогает в диагностике заболеваний.
Основные изменения, которые можно услышать при аускультации сердца:
- акцент второго сердечного тона на легочной артерии;
- расщепление второго тона во втором межреберье слева, указывающее на гипертрофию правого желудочка;
- наличие пульмонального компонента второго тона из-за задержки закрытия створок клапана;
- ослабление первого сердечного тона на поздних стадиях заболевания, так как гипертрофированный миокард сокращается дольше.
Электрокардиография (ЭКГ) — популярный и информативный метод диагностики заболеваний сердца. Он основан на создании электрического поля вокруг сердца с помощью электродов, которые фиксируют распространение сердечных импульсов, их направление и силу. Это позволяет врачу оценить функциональное состояние сердца и выявить структурные изменения.
При легочном сердце на ЭКГ наблюдаются следующие признаки:
- зубец Р становится более выраженным и заостренным в отведениях II, III и aVF (на ранних стадиях);
- в отведении V1 фиксируется патологический комплекс QRS;
- смещение электрической оси сердца вправо;
- в отведениях III, aVF, V1 и V2 может появиться отрицательный зубец Т, а сегмент RS-T смещается ниже изолинии.
Существуют и другие признаки легочного сердца на ЭКГ, которые помогают определить особенности поражения органа. Обычно они связаны с гипертрофией миокарда правого желудочка, изменением формы сердца и его поворотом. ЭКГ может назначаться повторно для мониторинга изменений в процессе заболевания. Эта процедура безопасна и безболезненна. Интерпретацию данных должен проводить опытный кардиолог.
Эхокардиография (ЭхоКГ) — метод исследования сердечной структуры с использованием ультразвука. Он позволяет получить детальные изображения сердечных камер, измерить толщину стенок и определить скорость и направление кровотока, а также объемы камер сердца. ЭхоКГ надежно подтверждает гипертрофию правого предсердия и желудочка, а также выявляет признаки легочной гипертензии, что важно для диагностики. Измерение объема систолического выброса помогает выбрать адекватное лечение, предоставляя полное представление о патологическом процессе.
ЭхоКГ рекомендуется всем пациентам с подозрением на легочное сердце. Исследование безболезненно и безопасно, что позволяет повторять его в процессе лечения.
Рентгенологическое обследование основано на прохождении рентгеновских лучей через грудную клетку пациента. Часть излучения поглощается плотными анатомическими структурами, что позволяет получить изображение с различиями в плотности тканей. Это помогает оценить размеры и расположение внутренних органов.
При хроническом легочном сердце на рентгенограмме могут наблюдаться:
- увеличение легочной артерии (ее дуга лучше видна в косой проекции);
- увеличение правого желудочка;
- округлая форма сердца;
- сужение средостения;
- расширение корней легких (признак легочной гипертензии);
- усиление легочного рисунка или новообразования в легких (признаки заболеваний, приведших к легочному сердцу).
Рентгенологическое обследование использует минимальные дозы радиации. Оно не рекомендуется для детей и беременных женщин. Остальным пациентам следует проводить исследование один раз, избегая повторных облучений и используя альтернативные методы диагностики.
Для выявления причин легочного сердца и оценки тяжести заболевания могут быть назначены дополнительные исследования:
- общий анализ крови;
- бактериологическое исследование;
- оценка дыхательной функции.
Правосторонняя сердечная недостаточность, часто встречающаяся у пациентов с легочным сердцем, может изменять состав крови. Рекомендуется проводить общий и биохимический анализы крови всем пациентам при поступлении. В процессе лечения возможны повторные анализы как из вены, так и из пальца.
К основным изменениям в анализе крови относятся:
- Эритроцитоз (увеличение числа эритроцитов). Это компенсаторная реакция, так как эритроциты транспортируют кислород к органам. Нормальные показатели — 3,5 – 5,0 Х 10^12 клеток на литр крови.
- Повышение уровня гемоглобина. При нехватке кислорода организм вырабатывает больше белков для его транспортировки, что увеличивает объем кислорода, растворимого в крови. Нормальный уровень гемоглобина — от 120 до 160 г/л.
- Снижение СОЭ (скорости оседания эритроцитов). Это изменение характерно для пациентов с дыхательной недостаточностью. При воспалительных заболеваниях легких СОЭ может оставаться в норме или повышаться (норма 3 – 15 мм/ч).
- Увеличение уровня лейкоцитов. Это наблюдается при воспалительных, инфекционных или аллергических процессах и не связано с легочным сердцем, а обусловлено хроническими заболеваниями легких.
Специальный анализ может показать повышенный уровень натрия, сниженное содержание кислорода и увеличенное количество углекислого газа. Эти результаты подтверждают дыхательную недостаточность и указывают на необходимость применения определенных методов лечения.
Бактериологическое исследование проводят при подозрении на инфекцию в легких, что может привести к затяжному воспалению и ухудшению дыхательной функции. Важно выявить микроорганизмы и оценить их чувствительность к антибиотикам для эффективного лечения.
Для анализа чаще используют мокроту. Выявление микроорганизмов осуществляется методами посева на питательные среды, микроскопии и полимеразной цепной реакции. После определения возбудителя можно назначить соответствующий антибиотик. Восстановление газообмена в легких предотвращает гипертрофию миокарда и облегчает симптомы заболевания.
Развитие легочного сердца связано с хроническими заболеваниями органов дыхания, поэтому для точной диагностики требуется исследование функции легких. Это поможет определить, какая патология вызывает повышение давления в легочной артерии. Одновременно с лечением основного заболевания можно облегчить симптомы легочного сердца.
Для оценки функции легких могут потребоваться:
- измерение легочной емкости;
- определение остаточного объема легких;
- расчет индекса Тиффно;
- максимальная скорость выдоха.
Эти процедуры выполняются с использованием специализированного оборудования в пульмонологическом отделении и не вызывают дискомфорта. Повторные измерения могут понадобиться в конце курса лечения для оценки его эффективности.
Лечение легочного сердца проводится в кардиологическом отделении специалистами. После диагностики и выявления причин заболевания врач оценивает состояние пациента, что является решающим для госпитализации. Пациенты с острым легочным сердцем обычно лечатся в стационаре из-за высокого риска серьезных осложнений. Хроническое легочное сердце без осложнений может лечиться амбулаторно, при этом пациент соблюдает рекомендации врача и периодически проходит необходимые анализы.
Медикаментозная терапия легочного сердца включает:
- коррекцию низкого уровня кислорода в крови;
- снижение сосудистого сопротивления в легких;
- уменьшение вязкости крови;
- лечение правосторонней сердечной недостаточности;
- терапию основного заболевания;
- профилактику осложнений.
Основная задача врача — устранение недостатка кислорода в артериальной крови, что негативно влияет на работу органов и систем, увеличивая риск осложнений. При наличии симптомов назначаются медикаменты и процедуры для повышения уровня кислорода и улучшения его транспортировки к тканям. Срочные меры требуются, если парциальное давление кислорода опускается ниже 65 мм рт. ст.
Для повышения уровня кислорода рекомендуются следующие процедуры:
- Ингаляция кислорода. Через специальный зонд (чаще носовой) в легкие подается газовая смесь с кислородом, содержание которого не должно превышать 40%, чтобы избежать угнетения дыхательного центра. Процедура проводится в стационаре под наблюдением медицинского персонала и может длиться несколько часов в день на протяжении недель.
- Использование бронхолитиков. Эти препараты расширяют бронхи, активируя рецепторы в их стенках. Существует множество групп бронхолитиков, и выбор конкретного препарата зависит от характера легочных нарушений. Наиболее часто применяются сальбутамол, теофиллин и тербуталин. Для удаления мокроты назначают бромгексин и его аналоги. Самостоятельный выбор препаратов не рекомендуется из-за возможных побочных эффектов и противопоказаний.
- Назначение антибиотиков. При недостаточной вентиляции легких и ослаблении организма у пациентов с легочным сердцем возрастает риск инфекций. В таких случаях целесообразно профилактическое назначение антибиотиков, выбор которых осуществляет врач с учетом взаимодействия медикаментов.
После увеличения уровня кислорода необходимо снизить легочную гипертензию. Для этого применяются медикаменты, которые расслабляют и расширяют капилляры в малом круге кровообращения, что улучшает кровоток, оптимизирует газообмен и снижает давление в легочной артерии и правом желудочке.
Группы препаратов для уменьшения сосудистого сопротивления в легких
| Фармакологическая группа | Механизм действия | Название препарата | Рекомендуемые суточные дозы |
| Блокаторы кальциевых каналов | Расширяют капилляры в малом круге кровообращения, расслабляя гладкомышечные клетки сосудистых стенок. | Нифедипин | 60 – 120 мг |
| Дилтиазем | 360 – 600 мг | ||
| Исрадипин | 5 – 20 мг | ||
| Ингибиторы АПФ (ангиотензинпревращающего фермента) | Блокируют образование и действие биологически активных веществ и ферментов, вызывающих спазм сосудов. Назначаются с осторожностью для пациентов с декомпенсированным легочным сердцем. | Каптоприл | 12,5 – 75 мг |
| Эналаприл | 5 – 40 мг | ||
| Периндоприл | 2 – 8 мг | ||
| Нитраты | Снижают приток венозной крови к правому предсердию, «разгружая» сердце. | Изосорбид-динитрат | Подбирается индивидуально в зависимости от состояния пациента. |
| Изосорбид-5-мононитрат | |||
| Альфа-1-адреноблокаторы | Воздействуют на рецепторы в стенках капилляров, что приводит к их расширению. | Доксазозин | 0,5 – 2 мг |
Сгущение и увеличение вязкости крови происходит из-за утечки жидкости из сосудов и активации системы свертывания. Густая кровь затрудняет движение по капиллярам в легких, что повышает давление. В таких случаях назначают препараты для разжижения крови, что облегчает нагрузку на сердце и снижает риск осложнений.
Методы уменьшения вязкости крови:
- Кровопускание до 300 мл за раз. Эта экстренная мера временно улучшает состояние, но не решает проблему в долгосрочной перспективе.
- Фраксипарин. Препарат назначают по 0,6 мг дважды в день подкожно. Его можно использовать несколько месяцев, он предотвращает агрегацию тромбоцитов и иногда применяется при тромбоэмболии легочной артерии для растворения тромбов.
- Реополиглюкин. Препарат вводится капельницей в дозе 200–400 мл раз в 3–4 дня, способствует разжижению крови.
Основной проблемой правожелудочковой сердечной недостаточности является застой венозной крови, что увеличивает нагрузку на сердце из-за необходимости перекачивать больший объем крови.
Для устранения симптомов правосторонней недостаточности применяются следующие группы лекарств:
- Диуретики. Эти препараты выводят избыточную жидкость из организма, увеличивая фильтрацию крови в почках и образование мочи. Лечение начинается с минимальных доз для предотвращения резкого снижения артериального давления, затем подбирается индивидуальная доза для эффективного уменьшения нагрузки на сердце.
- Сердечные гликозиды. Применяются с осторожностью и в малых дозах, усиливают сокращения сердца в систолу, что повышает давление в легочной артерии. Неправильный прием может ухудшить состояние пациента.
- Ингибиторы АПФ. Эти препараты снижают нагрузку на сердце и устраняют множество симптомов заболевания.
Лечение основного заболевания сосредоточено на устранении инфекций, таких как хронический бронхит и туберкулез. При пневмосклерозе рекомендуется пересадка легкого, так как это единственный эффективный метод терапии. Хирургические вмешательства также требуются при врожденных или приобретенных аномалиях сосудов. Главная цель всех процедур — длительное снижение давления в легочной артерии.
Профилактика осложнений легочного сердца включает снижение физической активности, избегание стрессов и факторов, нагружающих сердце. При необходимости пациент может пройти медицинскую комиссию для получения группы инвалидности, если состояние не позволяет работать. Важным аспектом профилактики является соблюдение диеты, схожей с рекомендациями для других сердечно-сосудистых заболеваний.
Рекомендуется следовать следующим принципам питания:
- ограничить потребление соли (до 5 г в день);
- исключить алкоголь;
- избегать продуктов с животными жирами (сало, свинина, наваристые бульоны, сливочное масло);
- увеличить количество витаминов в рационе;
- временно ограничить потребление жидкости (при отеках);
- контролировать калорийность питания.
Эти меры помогают предотвратить серьезные осложнения при легочном сердце. При соблюдении диеты и регулярном приеме медикаментов прогноз обычно положительный. Важной профилактической мерой является регулярное посещение врача-кардиолога.
Основные последствия хронического легочного сердца представляют серьезную угрозу для пациента. Острый вариант заболевания часто заканчивается летальным исходом, но при своевременном лечении редко приводит к серьезным последствиям. Хроническая форма вызывает гипертрофию миокарда правого желудочка, что является необратимым процессом. Даже при полном выздоровлении легочной системы увеличенная сердечная мышца может вызвать серьезные осложнения.
К основным последствиям хронического легочного сердца относятся:
- инфаркт миокарда;
- язвенная болезнь желудка;
- цирроз печени;
- геморрой;
- варикозное расширение вен.
Инфаркт миокарда правого желудочка — распространенное осложнение легочного сердца, в других заболеваниях встречается редко. Гибель кардиомиоцитов происходит из-за недостатка кислорода, вызванного ухудшением газообмена (низкий уровень кислорода в артериальной крови) и недостаточным кровоснабжением, когда коронарные сосуды не могут обеспечить увеличенную сердечную мышцу. Инфаркт чаще наблюдается у пожилых людей во время физической активности.
Факторы, увеличивающие риск:
- курение (вызывает спазм коронарных сосудов);
- высокий уровень холестерина (из-за неправильного питания);
- атеросклероз (накопление холестериновых бляшек в коронарных сосудах);
- отсутствие поддерживающей медикаментозной терапии.
Язвенная болезнь желудка и двенадцатиперстной кишки возникает из-за застоя крови в портальной вене, которая собирает кровь от органов пищеварительной системы. Это приводит к недостатку кислорода, и слизистая оболочка желудка становится более уязвимой и менее способной к восстановлению, что способствует быстрому образованию язв.
К факторам, способствующим развитию язв, относятся:
- нерегулярное питание;
- злоупотребление алкоголем;
- чрезмерное употребление острой, соленой или кислой пищи;
- хронический гастрит;
- инфекция Helicobacter Pylori.
При правосторонней сердечной недостаточности язвы плохо поддаются лечению. В таких случаях важно строго соблюдать диету и бороться с нехваткой кислорода. Эффективное лечение требует совместной работы гастроэнтеролога и кардиолога.
Цирроз печени — это гибель гепатоцитов, вызванная длительным застоем крови, характерным для пациентов с декомпенсированным легочным сердцем (бурая индурация печени). Механизмы повреждения тканей печени различны, но результатом всегда становится цирроз. Печень теряет способность фильтровать кровь, уменьшается в объеме и становится плотнее. Давление в портальной вене повышается, что приводит к асциту и увеличению селезенки. Единственным эффективным лечением является пересадка печени, но для пациентов с хроническим легочным сердцем и сердечной недостаточностью такая операция не проводится. Признаки цирроза у больных с легочным сердцем указывают на неблагоприятный прогноз.
Геморрой — это расширение венозной сети в области анального отверстия и прямой кишки. У здоровых людей кровь из этой зоны оттекает в нижнюю полую вену и частично в портальную вену. У пациентов с легочным сердцем наблюдается повышение давления в этих сосудах, что приводит к переполнению геморроидальных вен. В результате они расширяются и выступают над слизистой оболочкой, вызывая дискомфорт, зуд и затруднения при дефекации. Это осложнение можно устранить, снизив уровень правосторонней сердечной недостаточности. Хирургическое вмешательство не рекомендуется, так как основная проблема — застой венозной крови — останется нерешенной, и вены могут снова расшириться.
Варикозное расширение вен чаще всего наблюдается на нижних конечностях. Оно возникает из-за избыточного наполнения вен кровью. Обычно это состояние является косметической проблемой и не угрожает здоровью. Однако при длительном застое крови могут появляться синяки, болезненные ощущения и чувство тяжести в ногах. Застой также может привести к образованию тромбов. Недостаточная физическая активность способствует развитию варикозного расширения вен и геморроя.
Вопрос-ответ
Какие симптомы при легочном сердце?
Легочное сердце, или правожелудочковая недостаточность, проявляется такими симптомами, как одышка, особенно при физической нагрузке, отеки ног и лодыжек, усталость, учащенное сердцебиение, боли в груди и цианоз (посинение кожи и слизистых). Также могут наблюдаться симптомы, связанные с основным заболеванием, вызывающим легочное сердце, например, хроническая обструктивная болезнь легких (ХОБЛ) или легочная гипертензия.
Каковы признаки легочного сердца?
Легочное сердце само по себе обычно протекает бессимптомно, но к типичным физическим признакам относятся левый парастернальный систолический подъем, громкий легочный компонент S2, функциональные шумы трехстворчатой и легочной регургитации, а позднее — расширение яремных вен, гепатомегалия и отек нижних конечностей.
Как лечить легочное сердце?
Лечение легочного сердца (правожелудочковой недостаточности) направлено на устранение основной причины, такой как хроническая обструктивная болезнь легких или легочная гипертензия. Включает использование бронхолитиков, кортикостероидов, диуретиков для уменьшения отеков, а также кислородотерапию для улучшения оксигенации. В тяжелых случаях может потребоваться хирургическое вмешательство, например, пересадка легкого. Важно также контролировать сопутствующие заболевания и вести здоровый образ жизни.
Что такое легочное сердце?
Легочным сердцем называют увеличение и расширение правых отделов сердца в результате повышения артериального давления в малом круге кровообращения. Причиной патологического процесса могут стать заболевания легких, поражения легочных сосудов или деформация грудной клетки.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как хронические заболевания легких или сердечно-сосудистые заболевания. Раннее выявление может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Обратите внимание на свои симптомы. Если вы замечаете одышку, усталость или отеки на ногах, не игнорируйте эти признаки. Консультация с врачом поможет определить, связаны ли они с легочным сердцем или другой патологией.
СОВЕТ №3
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Эти меры помогут снизить риск развития легочного сердца и улучшить общее состояние здоровья.
СОВЕТ №4
Если вам поставили диагноз легочного сердца, следуйте рекомендациям врача и не пренебрегайте назначенным лечением. Регулярный контроль и соблюдение назначений помогут предотвратить прогрессирование заболевания.