Анатомия желчного пузыря
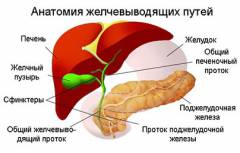
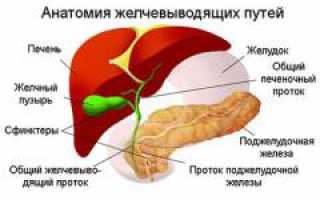
Желчный пузырь — полый орган гепатобилиарной системы, резервуар для желчи, вырабатываемой печенью и поступающей по желчным протокам.
Он расположен в ложе желчного пузыря между правой и левой долями печени. Фиброзная оболочка печени соединяется с желчным пузырем, что делает его почти полностью окружённым печенью. Лишь небольшой сегмент проецируется на переднюю стенку живота в месте пересечения 10-го ребра и наружного края прямой мышцы живота.
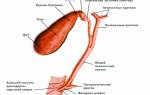
Форма желчного пузыря напоминает грушу, цвет — темно-зеленоватый. Длина органа варьируется от 9 до 15 сантиметров, объем составляет от 40 до 60 кубических сантиметров. В структуре желчного пузыря выделяют несколько отделов.
Отделы желчного пузыря:
- дно — самая широкая часть, проецирующаяся на переднюю стенку живота;
- тело — сужается к шейке;
- шейка — постепенно сужается и переходит в пузырный проток, соединяющийся с общим печеночным протоком.
После соединения пузырного протока с общим печеночным образуется общий желчный проток длиной от 5 до 7 сантиметров и шириной от 2 до 4 сантиметров. Этот проток сливается с протоком поджелудочной железы и открывается в двенадцатиперстную кишку. Открытие и закрытие общего желчного протока контролируется сфинктером Одди, клапаном в фатеровом сосочке на внутренней стенке двенадцатиперстной кишки. Он регулирует выделение желчи и поджелудочного сока в двенадцатиперстную кишку и предотвращает обратный заброс содержимого кишечника из поджелудочной железы в желчный проток.
Врачи отмечают, что полипы желчного пузыря представляют собой доброкачественные образования, которые могут возникать по различным причинам, включая воспалительные процессы, холестаз и генетическую предрасположенность. Симптомы часто отсутствуют, однако в некоторых случаях пациенты могут испытывать дискомфорт в правом подреберье, тошноту или нарушения пищеварения. Для диагностики полипов используются ультразвуковое исследование и, при необходимости, МРТ. Лечение зависит от размера полипа и наличия симптомов: в большинстве случаев достаточно наблюдения, но при увеличении или наличии подозрений на злокачественность может потребоваться хирургическое вмешательство. Профилактика включает здоровый образ жизни, правильное питание и регулярные медицинские осмотры, что позволяет своевременно выявлять и контролировать состояние желчного пузыря.

Строение стенок желчного пузыря
Стенки желчного пузыря имеют тонкую структуру и состоят из трех слоев: серозного, мышечного и слизистого.
Внешняя серозная оболочка
Серозная оболочка желчного пузыря состоит из рыхлой соединительной ткани.
Мышечный слой
Мышечная оболочка представлена гладкой мышечной тканью, не подверженной произвольным сокращениям. Мышечные волокна располагаются в круговом, косом и продольном направлениях. Развитие этого слоя различается в разных частях желчного пузыря: в области дна мышечные волокна менее выражены, а в области шейки и пузырного протока — более развиты. Этот слой обеспечивает сокращение стенок желчного пузыря и протока, способствуя продвижению желчи.
Слизистая оболочка
Слизистая оболочка желчного пузыря образует множество складок и выстлана однослойным эпителием с железами.
| Аспект | Подробности | Дополнительная информация |
|---|---|---|
| Причины полипов желчного пузыря | Холестериновые полипы (наиболее распространены), аденомы, воспалительные полипы, гиперплазия слизистой оболочки, папилломы | Генетическая предрасположенность, ожирение, нарушения липидного обмена, заболевания печени и желчевыводящих путей |
| Симптомы полипов желчного пузыря | Часто бессимптомное течение. Возможны боли в правом подреберье, тошнота, рвота, горечь во рту, диспепсия, желтуха (при больших размерах полипа или осложнениях) | Симптомы могут быть неспецифическими и имитировать другие заболевания ЖКТ. Важно дифференцировать от желчнокаменной болезни. |
| Диагностика полипов желчного пузыря | Ультразвуковое исследование (УЗИ) — основной метод диагностики. Холангиография (рентгенологическое исследование желчных протоков), МРТ, КТ (в сложных случаях) | УЗИ позволяет определить размер, количество и локализацию полипов. Дополнительные методы применяются для уточнения диагноза и исключения других заболеваний. |
| Лечение полипов желчного пузыря | Наблюдение (при небольших размерах полипов без симптомов). Лапароскопическая холецистэктомия (удаление желчного пузыря) — хирургическое лечение при симптоматике, больших размерах полипов, риске малигнизации (озлокачествления) | Выбор метода лечения зависит от размера, типа полипа, наличия симптомов и сопутствующих заболеваний. Консервативное лечение неэффективно. |
| Профилактика полипов желчного пузыря | Сбалансированное питание с ограничением жирной пищи, контроль веса, лечение заболеваний печени и желчевыводящих путей, регулярные физические нагрузки | Профилактика направлена на снижение факторов риска развития полипов. Ранняя диагностика и своевременное лечение повышают шансы на благоприятный исход. |
Кровоснабжение и иннервация желчного пузыря
Артериальная кровь поступает в желчный пузырь через пузырную артерию, ветвь правой печеночной артерии. Венозная кровь отводится через ветви портальной вены. Лимфатическая система представлена узлами и протоками вдоль портальной вены, куда дренируется избыточная жидкость.
Иннервация желчного пузыря осуществляется нервными волокнами от чревного сплетения, проходящими вдоль печеночной артерии. Также желчный пузырь получает иннервацию от блуждающего нерва, который регулирует его сократительную функцию.
Полипы желчного пузыря — это доброкачественные образования, которые могут вызывать беспокойство у пациентов. Многие люди не подозревают о наличии полипов, так как они часто не проявляют симптомов. Однако в некоторых случаях могут возникать боли в правом подреберье, тошнота или дискомфорт после еды. Причины появления полипов разнообразны: это может быть хронический холецистит, нарушение обмена веществ или генетическая предрасположенность.
Диагностика обычно включает ультразвуковое исследование, которое позволяет визуализировать образование и оценить его размер. Лечение зависит от размеров полипа и наличия симптомов: в большинстве случаев достаточно наблюдения, но при увеличении или появлении осложнений может потребоваться хирургическое вмешательство. Профилактика включает здоровый образ жизни, правильное питание и регулярные медицинские осмотры, что помогает снизить риск развития заболеваний желчного пузыря.

Физиология желчного пузыря
Из печени через желчные протоки в желчный пузырь попадает желчь, вырабатываемая гепатоцитами. Она содержит ферменты и кислоты, необходимые для пищеварения. Желчь накапливается и концентрируется в желчном пузыре, откуда поступает в двенадцатиперстную кишку.
Ранее считалось, что желчь накапливается в промежутках между приемами пищи и выделяется только во время еды. Однако исследования показали, что накопление и выделение желчи происходят непрерывно. Этот процесс регулируется гормоном холецистокинином и механическим фактором, связанным с наполненностью желчного пузыря.
Когда пища попадает в двенадцатиперстную кишку, начинается секреция холецистокинина. Рецепторы для этого гормона находятся в стенках желчного пузыря. При высвобождении холецистокинина активируются рецепторы, что вызывает сокращение желчного пузыря. В результате желчь продвигается по пузырному протоку в общий желчный проток и затем в двенадцатиперстную кишку. Поступление желчи контролируется сокращением или расслаблением сфинктера Одди. При расслаблении сфинктера желчь поступает в двенадцатиперстную кишку, а при его сокращении под воздействием холецистокинина поступление желчи останавливается.
Состав желчи и ее функции
Желчь — это смесь воды, органических липидов (жиров) и электролитов. К органическим липидам относятся желчные кислоты и соли, холестерин, а также фосфолипиды. Желчные кислоты, такие как холевая и хенодезоксихолевая, играют ключевую роль в пищеварении, способствуя эмульгированию жиров для их усвоения. Эмульгирование — это расщепление крупных молекул жира на мелкие частицы. Фосфолипиды включают лецитин и таурин.
Дополнительные функции желчи:
- всасывание жиров;
- активация ферментов панкреатического сока;
- усвоение жирорастворимых витаминов (А, Е, D, К) и кальциевых солей;
- стимуляция моторной активности кишечника.

Причины возникновения полипа
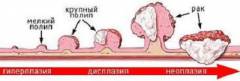
Прежде чем рассматривать причины появления полипов, важно знать их виды. Существует два основных типа: истинные и псевдополипы. Истинные полипы — это разрастания эпителиальной ткани, включая аденоматозные полипы и папилломы желчного пузыря. Псевдополипы включают холестериновые полипы, образующиеся из отложений холестерина на слизистой оболочке желчного пузыря, а также полипы, возникающие из-за воспалительных процессов.
Основные причины появления полипов в желчном пузыре:
- наследственные факторы и генетические аномалии;
- воспалительные заболевания желчного пузыря;
- нарушения обмена веществ;
- дискинезия желчевыводящих путей и другие патологии гепатобилиарной системы.
Генетические аномалии и наследственный фактор
Наследственность играет важную роль в образовании полипов желчного пузыря, особенно аденоматозных полипов и папиллом. Оба типа считаются доброкачественными опухолями, и наследственный фактор в этом случае особенно значим. Если в семье были случаи опухолевидных образований в других органах, вероятность появления полипов в желчном пузыре увеличивается.
Кроме того, наследственность влияет на заболевания, способствующие развитию полипов, например, существует генетическая предрасположенность к дискинезии желчевыводящих путей.
В настоящее время полипы рассматриваются как полиэтиологическое заболевание, что подразумевает участие нескольких факторов в их образовании. Таким образом, на фоне неблагоприятной наследственности и под воздействием других факторов, таких как застой желчи, могут возникать полипы.
Воспалительные заболевания желчного пузыря
К острым и хроническим холециститам относится застой желчи в желчном пузыре, что увеличивает риск полипов. Основной признак — болевой синдром, локализующийся в правом подреберье и иррадиирующий в другие области, например, в лопатку. Боль тупая и приступообразная, часто возникает после жирной пищи. В некоторых случаях она может быть настолько сильной, что напоминает печеночную колику, и на пике может возникать однократная рвота.
Между приступами пациентов беспокоит горькая отрыжка и утренняя тошнота на голодный желудок, связанные с застоем желчи. Воспаление утолщает и деформирует стенку желчного пузыря, что приводит к застою желчи и описанным симптомам. В ответ на воспаление разрастается грануляционная ткань на стенках пузыря, образуя воспалительные псевдополипы.
Нарушения обменных процессов
Основной причиной холестериновых полипов (псевдополипов) является накопление холестерина в слизистой оболочке желчного пузыря. Со временем эти отложения могут увеличиваться и подвергаться кальцификации, когда в них откладываются соли кальция. Основной фактор, способствующий этому, — нарушения липидного обмена, при которых уровень холестерина в крови повышается.
Холестерин — органическое соединение из липидов, находящееся в крови в связанной форме с белками. Эти комплексы называются липопротеинами. Избыточный холестерин может приводить к образованию бляшек на стенках сосудов и желчного пузыря. Желчь, содержащая холестерин, может застаиваться и вызывать отложения даже при нормальном уровне холестерина. Однако при повышенном уровне холестерина (более 5,0 миллимоль на литр) застой желчи усугубляет формирование холестериновых псевдополипов.
Этот тип полипов встречается чаще всего. На протяжении длительного времени они могут не проявляться, что приводит к тому, что пациенты не обращаются за медицинской помощью. Это может привести к значительным отложениям холестерина.
Дискинезия желчевыводящих путей и другие заболевания гепатобилиарной системы
При дискинезии желчевыводящих путей наблюдаются функциональные нарушения без структурных изменений. Возможны чрезмерные или недостаточные сокращения желчного пузыря, что приводит к дисбалансу между поступлением желчи и ее потребностью в пищеварении. Наиболее распространена гипокинезия, при которой наблюдается недостаточное сокращение пузыря, что вызывает дефицит желчи в кишечнике. Это может приводить к тошноте и рвоте после жирной пищи, болям и снижению массы тела.
Избыточные сокращения пузыря возникают при его повышенном тонусе, вызывая резкие и схваткообразные боли. Нарушается отток желчи, что приводит к горькой отрыжке и тяжести после еды. Полипы желчного пузыря могут возникать по наследственным и обменным причинам.
Клинические проявления полипов зависят от их расположения. Наиболее опасны полипы в шейке пузыря или его протоке, так как это затрудняет отток желчи и может вызвать механическую желтуху. Полипы в других частях пузыря могут не проявляться.
Симптомы полипа желчного пузыря:
- болевой синдром;
- желтуха;
- печеночная колика;
- диспепсические проявления: горький привкус, тошнота, рвота.
Боли при полипах возникают из-за перерастяжения стенок пузыря застоявшейся желчью или частых сокращений. Растущий полип может перекрывать отток желчи, вызывая накопление и раздражение рецепторов в серозной оболочке пузыря. Боли локализуются справа в подреберье, имеют тупой характер и часто провоцируются жирной пищей, алкоголем и стрессом.
Желтуха проявляется желтушным окрашиванием кожи и слизистых из-за повышения уровня билирубина в крови. При застое желчи компоненты проникают в кровь, что приводит к повышению билирубина и желчных кислот. Это может вызвать кожный зуд, тошноту, рвоту, темную мочу, боли в суставах и мышцах, а также повышение температуры.
Печеночная колика характеризуется острыми, схваткообразными болями в правом подреберье. Обычно колика возникает при желчекаменной болезни, но может проявляться и при полипах, особенно если полип имеет длинную ножку и ущемляется в шейке пузыря. Боли возникают резко, пациент не может найти удобное положение, наблюдается учащение сердцебиения и повышение артериального давления.
Диспепсические симптомы могут быть интенсивными или слабо выраженными и включают:
- горький привкус во рту;
- тошноту, особенно по утрам;
- периодическую рвоту, особенно после обильной пищи.
Эти симптомы возникают из-за застоя желчи и недостатка желчных кислот для переваривания жиров, что может привести к снижению массы тела.
| Холестериновый полип | Воспалительный полип | Аденоматозный полип | Папиллома |
| Псевдообразование отложениями холестерина на слизистой. | Псевдоопухоль, представляющая собой разрастание эпителия в ответ на воспаление. | Развивается из желез эпителия, покрывающего слизистую. Может перейти в злокачественную форму. | Доброкачественное образование с сосочковыми разрастаниями, может перейти в рак. |
Диагностика включает ультразвуковое и эндоскопическое исследование. УЗИ использует звуковые волны высокой частоты, позволяя визуализировать желчный пузырь как темное овальное образование с тонкой стенкой. Полипы на УЗИ выглядят как светлые образования, растущие из стенки пузыря.
Эндоскопия с ультразвуком позволяет детально исследовать ткани вокруг желчного пузыря. Процедура проводится на пустой желудок с предварительной анестезией ротоглотки.
Компьютерная томография — дополнительный метод диагностики, позволяющий оценить структуру и локализацию полипов. Метод неинвазивен, но может быть дорогим.
Лечение полипов в основном хирургическое, так как медикаментозная терапия неэффективна. Применяются спазмолитики и желчегонные препараты для облегчения симптомов. При холестериновом полипе могут использоваться препараты для растворения холестериновых отложений.
| Название препарата | Механизм действия | Способ применения |
| Холивер | Стимулирует секрецию желчи и перистальтику. | По 2 таблетки три раза в день перед едой. |
| Гепабене | Нормализует секрецию желчи и устраняет спазмы. | По одной капсуле три раза в день во время еды. |
| Но-шпа | Расслабляет гладкую мускулатуру, устраняя спазмы. | По одной-две капсулы при болях. |
| Симвастатин | Снижает уровень холестерина. | Один раз в сутки, вечером по одной капсуле. |
| Урсофальк | Разрушает холестериновые отложения. | Доза определяется по массе тела, в среднем 10 мг на 1 кг веса. |
При приеме урсофалька или аналогичных препаратов рекомендуются регулярные УЗИ для контроля размеров полипов. Если они не уменьшаются, может потребоваться хирургическое удаление желчного пузыря.
Основной метод лечения полипов — хирургическое удаление, чаще всего эндоскопически (холецистэктомия).
Показания к хирургическому лечению полипов:
- Размер полипа более одного сантиметра;
- Полип на фоне хронической патологии;
- Увеличение размеров полипов;
- Наличие множественных полипов;
- Сопутствующие камни в желчном пузыре;
- Отягощенный семейный анамнез по онкологии.
Операция требуется при риске трансформации полипа в рак. Факторы риска: размеры полипа более 10 мм, интенсивный рост и наличие нескольких полипов. Удаляются полипы, вызывающие дискомфорт или ухудшающие здоровье пациента.
Вероятность малигнизации полипов составляет 10-35%. Полипы диаметром более 20 мм имеют высокий риск перерождения. На начальных стадиях рак может не проявляться, но по мере роста опухоли появляются симптомы: слабость, ухудшение аппетита и боли в правом подреберье.
Полип может перекрыть просвет желчного пузыря, вызывая острые приступы печеночной колики. Это состояние требует немедленного вмешательства.
Полипы могут вызывать воспалительные процессы, что приводит к дискомфорту и болям. Прогрессирование воспаления может вызвать гнойный холецистит, требующий срочного лечения.
Крупные полипы затрудняют движение желчи, что приводит к холестазу и различным патологическим изменениям, включая цирроз печени и желтуху.
Застой желчи из-за полипов повышает уровень билирубина в крови, что может вызвать интоксикацию и ухудшение функций органов.
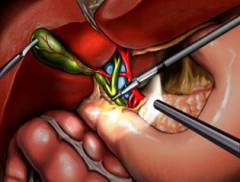
Операция по удалению полипов называется холецистэктомией и может проводиться эндоскопически или открытым способом. Лапароскопическая холецистэктомия — наиболее распространенная и менее инвазивная.
Процедура включает несколько небольших разрезов для введения инструментов и проводится под общим наркозом.
При открытой холецистэктомии желчный пузырь удаляется через полноценный разрез, что необходимо при больших размерах полипов или наличии осложнений.
Реабилитация включает несколько этапов, направленных на восстановление функций организма и предотвращение осложнений. Длительность реабилитации зависит от типа операции и состояния пациента.
Первый этап длится 2-3 дня после операции и требует контроля состояния пациента. Важно соблюдать диету и выполнять физические упражнения для активизации дыхания и нормализации кровообращения.
Второй этап продолжается 30-40 дней и направлен на восстановление функций организма. Важно соблюдать режим физических нагрузок и диету.
На третьем этапе осуществляется динамическое наблюдение для предотвращения рецидивов. Регулярные обследования необходимы для контроля состояния.
Профилактика включает снижение факторов, способствующих образованию полипов, таких как наследственная предрасположенность и нарушение обмена жиров. Важно следить за образом жизни и своевременно лечить заболевания.
Люди с наследственной предрасположенностью должны регулярно проходить обследования, включая УЗИ.
Лечение воспалительных процессов в желчном пузыре помогает предотвратить образование полипов.
Соблюдение режима питания и активный образ жизни предотвращают застой желчи и образование полипов.
Контроль питания и физической активности способствует нормализации обмена жиров и предотвращению полипов.
Важно следить за качеством и количеством потребляемых жиров, чтобы избежать нарушений обмена веществ.
Потребление продуктов, богатых клетчаткой, улучшает обмен веществ и предотвращает полипы.
Активный образ жизни снижает риск образования полипов.
Лечение заболеваний, вызывающих нарушения обмена жиров, помогает предотвратить образование полипов.
Полипы могут привести к серьезным осложнениям, включая рак, ущемление ножки полипа и полную обструкцию желчного пузыря.
Это самое опасное последствие, так как рак желчного пузыря часто оказывается неоперабельным.
Это состояние вызывает острые боли и требует немедленного вмешательства.
При этом состоянии желчь не может оттекать, что приводит к серьезным последствиям для здоровья.
Удаление полипа необходимо при наличии риска озлокачествления и других осложнений.
Полипы можно удалить хирургическим или медикаментозным путем, в зависимости от их типа.
Урсосан применяется для растворения холестериновых полипов и назначается только при их наличии.
Этот тип полипа имеет высокий риск озлокачествления и требует хирургического удаления.
Симптомы полипа желчного пузыря
Клинические проявления полипов в желчном пузыре зависят от их локализации. Наибольшую угрозу представляют полипы в шейке пузыря или его протоке, так как они препятствуют нормальному оттоку желчи, что может вызвать механическую желтуху.
При расположении полипов в других областях симптомы часто неясные и слабо выраженные.
Основные симптомы полипа желчного пузыря:
- болевые ощущения;
- желтуха;
- печеночная колика;
- диспепсические расстройства: горечь во рту, тошнота, периодическая рвота.
Болевой синдром
Боли при полипах желчного пузыря возникают из-за перерастяжения стенок пузыря, вызванного накоплением желчи или частыми сокращениями органа. Растущий полип может блокировать отток желчи, что приводит к ее застою, перерастяжению пузыря и раздражению рецепторов в серозной оболочке. Также боли могут быть следствием интенсивных сокращений желчного пузыря.
Болевые ощущения локализуются в правом подреберье и имеют тупой характер. Они редко постоянны и чаще проявляются в виде схваток. Боли могут возникать после употребления жирной пищи, алкоголя или в стрессовых ситуациях.
Желтуха
Желтуха — это желтушное окрашивание кожи и слизистых оболочек, включая склеры глаз, вызванное повышенным уровнем билирубина в крови. Нормальная концентрация не должна превышать 17 микромоль на литр. При застое желчи в желчном пузыре ее компоненты проникают в кровоток, что приводит к накоплению билирубина и желчных кислот.
Изменяется цвет кожи и склер: у темнокожих пациентов он становится темно-оранжевым, у светлокожих — ярко-желтым. У людей с очень темной кожей желтуха определяется только по цвету склер.
Желтуха также сопровождается зудом кожи, тошнотой и рвотой. Зуд возникает из-за попадания желчных кислот в кровь. При затрудненном оттоке желчи она накапливается и просачивается через стенки пузыря в кровь, раздражая нервные окончания кожи. Это вызывает зуд, который обычно генерализован и не имеет четкой локализации. Тошнота и рвота также связаны с застоем желчи.
При желтухе моча может темнеть, могут возникать боли в суставах и мышцах. Одним из неблагоприятных симптомов является повышение температуры.
Печеночная колика
Печеночная колика — это синдром, проявляющийся внезапными, острыми схваткообразными болями в правом подреберье. Обычно она возникает из-за желчекаменной болезни, когда отток желчи полностью блокирован. Реже колика может быть вызвана полипом в желчном пузыре, особенно если у полипа длинная ножка, которая может быть ущемлена в области шейки пузыря.
Полип на ножке напоминает гриб и состоит из ножки и шляпки. Длинная и тонкая ножка подвержена перекручиванию и защемлению, особенно в шейке пузыря. При сокращении желчного пузыря может зажаться как весь полип, так и его ножка, что вызывает резкие, острые боли, характерные для печеночной колики.
Боли возникают внезапно и могут быть очень интенсивными. Пациент не может оставаться на одном месте и часто меняет позу. Также наблюдаются учащение пульса и возможное повышение артериального давления. Кожа становится бледной и покрывается потом.
Главная отличительная черта печеночной колики — невозможность найти удобное положение. В отличие от других болей, при которых можно занять позу для облегчения, например, при плеврите, при печеночной колике такого облегчения не происходит.
Диспепсические проявления
Данная симптоматика чаще всего наблюдается при полипах в желчном пузыре и может проявляться как в яркой, так и в сглаженной форме.
Симптомы диспепсического синдрома при полипах желчного пузыря:
- горький вкус во рту;
- тошнота, особенно по утрам;
- периодическая рвота, особенно после обильной пищи.
Эти симптомы возникают из-за застоя желчи и нарушенного ее оттока. Когда желчь не попадает в кишечник, она накапливается в желчном пузыре, а ее секреция нарушается в зависимости от приема пищи. Недостаток желчных кислот в кишечнике приводит к плохому перевариванию и усвоению пищи, особенно жирной. Длительное отсутствие желчи в процессе переваривания может вызвать быструю потерю веса, так как для усвоения жиров необходима желчь.
Горький вкус во рту может быть следствием заброса желчи из двенадцатиперстной кишки обратно в желудок. Это происходит из-за нарушения сократимости желчного пузыря, что также наблюдается при полипах. Обычно горький привкус связан с гиперкинезией, то есть повышенной активностью желчного пузыря.
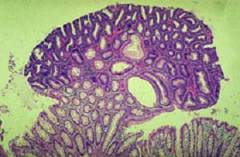
Классификация полипов в желчном пузыре
| Холестериновый полип | Воспалительный полип | Аденоматозный полип | Папиллома |
|---|---|---|---|
| Псевдообразование, возникающее из-за накопления холестерина на слизистой желчного пузыря. | Псевдоопухоль, представляющая собой избыточное разрастание эпителия слизистой в ответ на воспаление. | Формируется из железистого эпителия слизистой желчного пузыря и может трансформироваться в злокачественное образование. | Доброкачественное образование с множественными сосочковыми разрастаниями, склонное к перерождению в рак. |
Диагностика полипа желчного пузыря
Для диагностики полипа в желчном пузыре используют ультразвуковое и эндоскопическое обследование.
Ультразвуковая диагностика полипа
В основе диагностики лежит использование звуковых волн с частотой выше 20000 Герц. Эти волны изменяют свои свойства при прохождении через различные среды, включая ткани организма. При столкновении волны с органом она отражается и возвращается к источнику. Вычисляется разница между исходной волной и отраженной, которая фиксируется датчиком и преобразуется в графическое изображение.
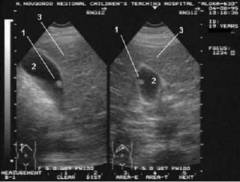
На УЗИ желчный пузырь выглядит как темное овальное образование с тонкой светлой стенкой. В норме стенка должна быть тонкой и ровной, а полость пузыря — однородного цвета. При наличии полипа на темном фоне видно светлое образование, растущее из стенки в полость. Форма светлого образования соответствует форме полипа: если он на ножке, выделяются ножка и шляпка. При нескольких полипах можно наблюдать несколько светлых образований. Цвет полипов может быть неоднородным: холестериновый или воспалительный полип будет белым, а аденоматозный полип на светлом фоне — с затемнениями.
Процесс проведения УЗИ диагностики
Специальная подготовка перед УЗИ не требуется. Однако при выраженном газообразовании рекомендуется за 2-3 дня до исследования исключить продукты, способствующие образованию газов. В день исследования лучше ограничиться легким завтраком или обедом, чтобы не перегружать пищеварительную систему.
Перед прикладыванием датчика место контакта обрабатывается гелем, что предотвращает попадание воздуха между датчиком и кожей. Для улучшения визуализации врач может попросить пациента лечь на правый бок. Полип желчного пузыря отличается от других образований тем, что не создает акустической дорожки, как камни в желчном пузыре, и не смещается при изменении положения тела.
Метод эндоскопической ультрасонографии
Данный метод сочетает эндоскопию и ультразвуковое исследование. Он включает введение ультразвукового датчика через эндоскоп в двенадцатиперстную кишку, где датчик сканирует окружающие ткани на расстоянии до 12 сантиметров. Поскольку желчный пузырь находится рядом с кишкой, датчик может визуализировать его. Преимущество метода — использование ультразвука высокой частоты, что обеспечивает отличное качество изображения и детальное исследование полипов.
Для процедуры применяются компактные ультразвуковые зонды, которые сначала вводятся в желудок, а затем перемещаются в двенадцатиперстную кишку.
Процесс проведения эндоскопической ультрасонографии
Процедура проводится на голодный желудок. Накануне ужин должен быть легким. В день исследования, при сильном волнении, пациенту вводят диазепам. Полость ротоглотки обрабатывается раствором лидокаина в виде спрея.
Пациента просят открыть рот, и при введении эндоскопа он делает глотательное движение. В момент глотания трубка проходит в пищевод, затем в желудок. Из желудка эндоскоп с ультразвуковым датчиком перемещается в двенадцатиперстную кишку, откуда начинается сканирование тканей. Высокая частота ультразвуковых волн обеспечивает изображение желчного пузыря с высоким разрешением, что позволяет выявлять даже мелкие полипы.
Компьютерная томография
Компьютерная томография — это метод диагностики с высокой разрешающей способностью, позволяющий выявлять мелкие полипы и не требующий повреждения тканей. Процедура не требует специальной подготовки, но имеет значительный недостаток — высокую стоимость.
С помощью компьютерной томографии можно определить структуру и местоположение полипа, а также выявить аномалии желчных путей. При использовании контрастного вещества возможно оценить его накопление полипом. Метод помогает установить причины появления полипов, включая различные патологии желчных путей.
Помимо инструментальных методов, для обнаружения полипов проводятся стандартные лабораторные анализы.
Методы лабораторной диагностики, применяемые при полипе желчного пузыря
| Название метода | Что выявляет |
| Биохимический анализ крови | Признаки холестаза (застоя желчи): * повышенное содержание билирубина (свыше 17 мкмоль/л); * повышенное содержание щелочной фосфатазы (более 120 ед./л); * повышенный уровень холестерина (более 5,6 ммоль/л). |
| Анализ мочи | * наличие билирубина (в норме отсутствует); * сниженная концентрация уробилиногена (менее 5 мг/л). |
| Анализ кала | Стеркобилин в кале снижен или отсутствует. |
Лечение полипа желчного пузыря
Лечение полипов в желчном пузыре в основном включает хирургическое удаление. Медикаментозная терапия неэффективна для полипов и применяется лишь для лечения сопутствующих заболеваний. Симптоматическая терапия может облегчить проявления полипов. Например, при сильной боли назначают спазмолитики, а при застое желчи – желчегонные средства. Для холестериновых полипов используют препараты, способствующие растворению холестерина.
Препараты для облегчения симптомов полипов желчного пузыря
| Название препарата | Механизм действия | Способ применения |
| Холивер | Стимулирует выработку желчи и перистальтику желчного пузыря, устраняя симптомы холестаза. Противопоказан при полной обструкции желчного пузыря полипом. | По 2 таблетки трижды в день перед едой. |
| Гепабене | Нормализует выработку желчи и снимает спазмы желчного пузыря, облегчая поступление желчи в кишечник. | По одной капсуле три раза в день во время еды. |
| Но-шпа | Расслабляет гладкую мускулатуру внутренних органов, включая желчный пузырь, что помогает снять спазмы. | По одной-две капсулы при болевых приступах. |
| Симвастатин | Снижает уровень холестерина и липопротеидов в крови. | Один раз в день, вечером по одной капсуле, курс назначается индивидуально. |
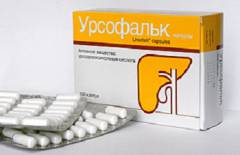
| Урсофальк | Разрушает холестериновые отложения, повышая их растворимость в желчевыводящей системе. | Дозировка: 10 мг на 1 кг веса. Например, для пациента весом 60 кг – 2 капсулы в день, ежедневно вечером в течение 3-6 месяцев. |
Пациентам, принимающим Урсофальк или аналогичные средства, рекомендуется проходить ультразвуковое обследование каждые три месяца для оценки размеров холестериновых полипов. Если они уменьшаются, терапия продолжается. Если через 6 месяцев результатов нет, рекомендуется хирургическое удаление желчного пузыря.
Хирургическое лечение
Основной метод лечения полипов желчного пузыря – хирургическое вмешательство. Обычно полип удаляется эндоскопически, при этом производится полное удаление желчного пузыря (холецистэктомия).
Показания для хирургического вмешательства:
- размер полипа превышает один сантиметр;
- полип развивается на фоне хронических заболеваний, таких как холецистит;
- полип демонстрирует постоянный рост;
- наличие множественных полипов;
- наличие камней в желчном пузыре;
- отягощенный семейный анамнез по онкологическим заболеваниям.
Необходима ли операция при полипе желчного пузыря?
Операция по удалению полипа желчного пузыря проводится при риске его перерождения в злокачественное образование. На это могут указывать размеры полипа (более 10 мм), активный рост (увеличение до 20 мм) и количество (более одного полипа).
Также показанием для операции является наличие камней или других образований в желчном пузыре. Удаляются полипы, вызывающие дискомфорт и негативно влияющие на здоровье пациента. Своевременное вмешательство помогает предотвратить серьезные осложнения. Метод лечения выбирает врач, основываясь на состоянии пациента и характеристиках полипов.
Основные причины удаления полипа желчного пузыря:
- риск трансформации в рак;
- эпизоды печеночной колики;
- воспаление стенок желчного пузыря;
- гнойный холецистит;
- ухудшение оттока желчи;
- повышение уровня билирубина.
Трансформация полипа в рак
Частота малигнизации полипов желчного пузыря составляет 10-35%. Размер новообразования влияет на вероятность его трансформации в рак: полипы диаметром более 20 миллиметров имеют риск перерождения в 50% случаев.
На ранних стадиях заболевания симптомы отсутствуют, что затрудняет диагностику. С увеличением опухоли появляются общая слабость, снижение аппетита и тупые боли в правом подреберье. По мере прогрессирования болезни могут возникать кожный зуд, рвота, тошнота и желтуха. Часто рак желчного пузыря сопровождается изменением цвета кала на более светлый и потемнением мочи.
Прогноз при раке желчного пузыря обычно неблагоприятный. Средняя продолжительность жизни после диагноза составляет около 3 месяцев, менее 15% пациентов доживают до года. Поэтому при выявлении полипов с высоким риском озлокачествления рекомендуется оперативное вмешательство.
Приступы печеночной колики
Развиваясь, полип может закрыть просвет желчного пузыря, что вызывает острый холецистит. Это состояние сопровождается интенсивной болью под правым ребром, которая может иррадиировать в правое плечо, лопатку, спину и шею. Дискомфорт иногда охватывает всю область живота. Приступы чаще всего возникают ночью внезапно и могут длиться от одного часа до нескольких. В редких случаях печеночная колика сохраняется на протяжении суток. Боль усиливается при вдохе и в положении на левом боку.
К другим симптомам полипа желчного пузыря относятся:
- сильная тошнота;
- частая рвота, не приносящая облегчения;
- бледность и влажность кожи;
- желтушность кожи и слизистых оболочек глаз;
- болезненные ощущения и вздутие живота;
- повышение температуры;
- потемнение мочи.
В таких случаях необходимо срочное хирургическое вмешательство, однако его проведение может быть затруднено из-за плохого состояния пациента. Чтобы избежать сложной операции, важно своевременно удалять полипы.
Воспаление желчного пузыря
Полипы в желчном пузыре часто вызывают воспаление стенок органа. При увеличении количества полипов воспаление усиливается, что приводит к дискомфорту. Общие симптомы обострения воспалительного процесса включают боли в правом подреберье, запоры или диарею, вздутие живота, рвоту и тошноту. Дискомфорт и боли усиливаются после употребления жирной и жареной пищи.
Гнойный холецистит
С течением времени воспаление желчного пузыря может перейти в гнойный холецистит. Эта форма заболевания проявляется тяжелыми болями и резким ухудшением состояния пациента. Гнойное поражение желчного пузыря может вызвать серьезные осложнения с неблагоприятным прогнозом и возможным летальным исходом.
Последствия несвоевременного удаления полипа желчного пузыря:
- Гангренозный холецистит – следующая стадия гнойного холецистита, при которой происходит некроз стенок желчного пузыря, что может привести к разрыву органа.
- Абсцесс печени – образование полости в печени с гнойным содержимым. Гнойник может прорваться в брюшную полость, вызывая общее заражение организма.
- Перитонит – воспаление брюшной полости из-за прорыва гнойного содержимого, характеризующееся высоким уровнем смертности.
- Холангит – воспаление желчных путей, которое может привести к сепсису.
Ухудшение оттока желчи
Крупные полипы затрудняют движение желчи, что приводит к ее застою и патологическим изменениям в здоровье пациента. Холестаз, нарушающий отток желчи, проявляется горечью и неприятным запахом во рту, ухудшением аппетита и запорами. В правом подреберье возникают резкие боли, тяжесть и дискомфорт. Пациенты часто испытывают слабость, снижение физической и умственной активности, головокружение. Увеличение объема мочи и недостаточное питание могут вызвать дефицит витаминов, что приводит к ухудшению зрения, сухости слизистых и кожи, а также мышечной слабости. Желтушный оттенок кожи и слизистых глаз указывает на нарушение оттока желчи. На коже груди, локтях и спине могут появляться пигментные пятна, а также наблюдается сильный зуд. Плохой отток желчи повышает содержание жира в кале, делая его кашицеобразным и светлеющим. Длительное течение заболевания может привести к серьезным последствиям.
К осложнениям полипов желчного пузыря относятся:
- цирроз печени — патологические изменения в структуре печеночной ткани;
- желтуха — окрашивание склер глаз и кожи в желтый цвет;
- остеопороз — снижение плотности костной ткани;
- печеночно-почечная недостаточность — снижение функций печени и почек.
Повышение уровня билирубина
Застой желчи из-за полипов в желчном пузыре повышает уровень билирубина в крови. Это вещество образуется при распаде гемоглобина и токсично. Билирубин выводится с желчью, и при нарушении оттока он накапливается в крови. Избыток билирубина может вызвать интоксикацию, что негативно сказывается на всех органах, особенно на клетках головного мозга. Первые признаки избытка включают желтушный оттенок кожи, темную мочу и общую слабость. В дальнейшем могут проявляться ухудшение памяти, нарушения сна и снижение умственной активности. Одним из серьезных осложнений являются необратимые изменения в структуре головного мозга.
Виды операции при полипе желчного пузыря
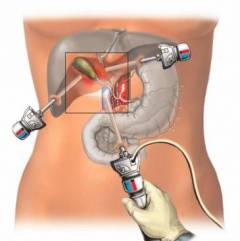
Холецистэктомия — операция по удалению полипов желчного пузыря и самого органа. Она может выполняться эндоскопически или традиционным хирургическим методом. В 90% случаев применяется эндоскопическая техника.
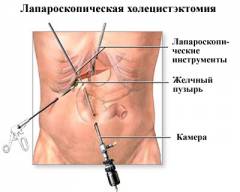
Лапароскопическая холецистэктомия
Цель процедуры — удаление желчного пузыря с помощью эндоскопической методики. На передней стенке живота делают небольшие проколы, через которые вводят специальные инструменты — троакары. Эти полые трубки с клапанами раздвигают ткани, не требуя дополнительных разрезов. Через троакары помещаются рабочие инструменты, такие как лапароскоп и видеокамера.
Перед операцией пациент проходит клинические обследования, включая ультразвуковое исследование, общий анализ крови и коагулограмму с анализом на тромбоциты, протромбин и фибриноген.
Обезболивание
Лапароскопическая холецистэктомия проводится под общим наркозом с мышечными релаксантами.
Этапы операции:
- выполняются четыре небольших прокола для введения троакаров;
- через троакары вводится хирургический инструментарий;
- осматриваются органы брюшной полости;
- выделяются пузырная артерия и пузырный проток из печеночно-дуоденальной связки;
- артерия и проток перевязываются и пересекаются (клипирование);
- желчный пузырь отделяется от печени с помощью электрокоагулятора, который рассекает и коагулирует ткани;
- желчный пузырь извлекается через проколы.
Преимущества лапароскопической холецистэктомии:
- минимальные и умеренные боли в послеоперационный период;
- короткий срок пребывания в стационаре (до 5 дней);
- низкий риск осложнений, таких как спайки, послеоперационные грыжи и инфицирование ран;
- пациент может самостоятельно обслуживать себя сразу после операции.
Открытая холецистэктомия
Данная процедура включает удаление желчного пузыря через разрез, а не небольшие проколы. Операция называется лапаротомия, подразумевающая разрез брюшной стенки для доступа к печени и желчному пузырю. При наличии полипов желчного пузыря используется косая лапаротомия, которая предполагает косой разрез вдоль реберной дуги.
Этапы операции:
- Обработка области разреза антисептиками;
- Выполнение разреза длиной 10-15 см скальпелем;
- Послойное рассечение тканей;
- Поиск печеночно-дуоденальной связки, клипирование артерии и протока;
- Извлечение желчного пузыря, перевязка и удаление;
- Удаление регионарных лимфатических узлов;
- Послойное зашивание разреза в обратном порядке.
Лапаротомическая холецистэктомия проводится, если полипы желчного пузыря превышают 15-18 мм, так как такие размеры могут указывать на риск злокачественности. При удалении желчного пузыря также выполняется лимфодиссекция и резекция части печени.
При открытой холецистэктомии используется общий наркоз с интубацией и миорелаксантами. Швы снимаются на 6-7 день после операции. В первый день пациенту разрешается пить воду, на второй – есть. Вставать можно с 3-4 дня, а восстановление занимает около двух недель.
Реабилитация после операции по поводу полипа желчного
Реабилитация после удаления полипа из желчного пузыря включает мероприятия для восстановления функций организма и предотвращения осложнений. Время восстановления зависит от возраста, общего состояния пациента и типа операции. При лапароскопической холецистэктомии восстановление трудоспособности занимает 2-3 недели, а после открытой операции — 1-2 месяца. Процесс реабилитации делится на три этапа.
Первый этап реабилитации (ранний стационарный этап)
Этот этап реабилитации длится 2-3 суток после операции и требует тщательного контроля состояния пациента. Наблюдение в этот период особенно важно, так как проявляются последствия хирургического вмешательства.
После лапароскопической холецистэктомии пациента переводят в отделение интенсивной терапии на 2 часа для выхода из наркоза. Если операция была открытой или возникли осложнения, время пребывания может увеличиться. Затем пациента переводят в общую палату. Реабилитация включает соблюдение диеты и выполнение физических упражнений. При отсутствии осложнений первый этап завершается выпиской пациента из стационара.
Питание на первом этапе реабилитации
В первые 4-6 часов после операции пациенту запрещено есть и пить. Затем в течение 10-15 часов разрешается употребление только негазированной воды малыми глотками. На следующий день можно вводить жидкие и полужидкие блюда.
Разрешенные блюда на первом этапе реабилитации:
- кефир, йогурт;
- овсяная и гречневая каши;
- пюре из картофеля, кабачков и тыквы;
- овощные супы;
- банановое пюре;
- запеченные яблоки;
- суфле из нежирного мяса.
Запрещены продукты, содержащие сахар, шоколад, кофе и алкоголь.
Физические упражнения на первом этапе реабилитации
В первые 5-6 часов после выхода из наркоза пациент должен находиться в горизонтальном положении. Вставать с кровати можно только с разрешения врача и под наблюдением медицинского персонала, чтобы избежать обморока.
Ключевым моментом этого этапа является выполнение физических упражнений для активизации дыхания, вывода анестетиков и нормализации кровообращения. При отсутствии осложнений можно начинать выполнять упражнения сразу после окончания действия наркоза. Начинать следует с дыхательной гимнастики: медленный глубокий вдох и резкий выдох, повторять 2-3 минуты, поддерживая рукой послеоперационную рану.
Затем в течение 2-3 минут выполняются сгибания и разгибания конечностей, а также их разведение в стороны и возвращение в исходное положение. После разрешения вставать гимнастику можно дополнить новыми упражнениями.
Физические упражнения на первом этапе реабилитации:
- разведение согнутых в коленях ног в положении лежа;
- наклоны туловища вбок, сидя на стуле;
- ходьба на месте с поочередным подниманием правого и левого колена;
- перекатывание с пяток на носки и обратно.
Все упражнения выполняются медленно, без задержки дыхания, по 5-6 раз.
Второй этап реабилитации после удаления полипа желчного пузыря
Второй этап реабилитации длится 30-40 дней и направлен на восстановление функций организма и улучшение состояния.
Основные направления реабилитации на втором этапе:
- соблюдение режима физических нагрузок;
- диетическое питание;
- уход за послеоперационными ранами;
- мониторинг осложнений.
Соблюдение режима физических нагрузок
После лапароскопической операции по удалению полипов желчного пузыря большинство пациентов чувствуют себя удовлетворительно на 3-4 день. В первую неделю рекомендуется оставаться дома и придерживаться постельного режима. Следует избегать физических нагрузок и упражнений, вызывающих напряжение в области живота, а также поднятия тяжестей свыше 3-4 килограммов для ускорения заживления.
Диетическое питание
Принципы выбора и приготовления пищи важны для реабилитации после операции.
Основные правила приготовления и употребления пищи:
- питание дробное, с интервалами 3 часа между приемами;
- после еды не должно быть чувства переедания;
- продукты следует измельчать или протирать перед приготовлением;
- предпочтительно варка, приготовление на пару или запекание;
- масла добавляются в готовые блюда;
- температура пищи должна быть умеренной;
- в течение 1,5-2 часов после еды избегать физических нагрузок;
- новые продукты вводить постепенно, контролируя реакцию организма.
Рекомендации по питанию на втором этапе реабилитации
| Наименование | Разрешенные блюда | Неразрешенные блюда |
| Мучные изделия | ржаной хлеб (вчерашний или подсушенный); отрубной хлеб; хлеб из цельного зерна; несладкие бублики; сухое несладкое печенье; макароны твердых сортов; изделия из пресного теста. | пшеничный хлеб; кукурузный хлеб; калач; жареные пончики и пирожки; макароны не твердых сортов; изделия из сдобного теста. |
| Первые блюда | вегетарианский суп; молочный суп; крупяной суп; вторичный мясной бульон (1-2 раза в неделю); овощные супы-пюре; уха на нежирной рыбе; постный борщ. | солянка; харчо; рассольник; грибной суп; сырный суп. |
| Блюда из мяса | курица (грудинка); кролик (филе); индейка (все части); телятина (вырезка); говядина (филе, антрекот); свинина (филе без сала). Рекомендации по приготовлению: отварное или запеченное филе; бульоны для первых блюд; отварные тефтели; паровые котлеты; суфле. | куриные голени и бедра; утка, гусь (любые части); свинина (все части с жиром); баранина (любая часть); говядина (все части с жиром или сухожилиями); мясо диких животных. |
| Рыбные изделия | речной и морской окунь; судак; макрель; амур; минтай; плотва; налим. Рекомендации по приготовлению: запеченные рыбы в фольге; бульоны для первых блюд; рыбные запеканки; котлеты, запеченные в духовке. | горбуша; карп; масляная рыба; морской и речной лещ; мойва; салака; ставрида; тунец; корюшка; скумбрия; палтус; сайра; атлантическая сельдь. |
| Крупы | гречка; дикий рис; овсянка; простой рис. | чечевица; манка; пшено; рожь. |
| Закуски, соусы | нежирная вареная колбаса (в ограниченных количествах); неострый сыр; соевый сыр; молочные или сметанные соусы без обжаренной муки; заправки из натурального йогурта. | кетчуп; майонез; сырокопченые мясные изделия; вяленая продукция; соевый соус; уксусные заправки. |
| Фрукты и ягоды | бананы; яблоки; черника; клюква; авокадо; виноград. | киви; крыжовник; финики; малина; ежевика; хурма. |
| Овощи | морковь; тыква; кабачки; патиссоны; цветная капуста; брюссельская капуста; зеленый горошек; свекла; картофель. | щавель; шпинат; редис; репа; лук; чеснок; помидоры (в ограниченных количествах); фасоль; белокочанная капуста; огурцы. |
| Молочные продукты | молоко (при переносимости); йогурт; ряженка; кефир; нежирный творог; простокваша. | соленая брынза; острый сыр; жирная сметана; сладкие глазированные сырки; йогурты с добавками. |
| Напитки | отвар шиповника; чай с молоком; слабый кофе (предпочтительно натуральный); травяные отвары (липа, ромашка); фруктовые соки. | газированные напитки; алкоголь; какао; напитки из сухих концентратов; искусственные напитки. |
| Десерты | фруктовые кисели; молочные пудинги; сладкие молочные каши; подслащенный творожок; меренги. | шоколад; пирожные, торты; изделия из песочного теста; бисквиты; блинчики. |
Уход за послеоперационными ранами
На раны накладываются специальные пластыри. В зависимости от типа, их можно либо снимать, либо оставлять на месте во время водных процедур. Если пластырь нужно удалить, после душа рану следует обработать антисептиком и наложить новый. Купание в ванне, бассейне или других водоемах запрещено до снятия швов и в течение 5 дней после этого.
Мониторинг осложнений
Операция по удалению полипов желчного пузыря может иметь осложнения. Пациент должен следить за состоянием здоровья и при любых изменениях обращаться к врачу.
Симптомы осложнений после операции:
- покраснение и нагноение послеоперационных ран;
- болезненные уплотнения в области ран;
- сыпь и покраснение кожи;
- вздутие и болезненность живота;
- тошнота и рвота;
- боли в груди и кашель;
- мышечные и суставные боли.
Для предотвращения осложнений пациенту следует пройти медицинский контроль через 2-3 дня после выписки, а следующее обследование провести через 2-3 недели.
Третий этап реабилитации после удаления полипа желчного пузыря
Реабилитация в долгосрочной перспективе включает регулярное наблюдение за пациентом для предотвращения рецидивов. Через месяц после операции нужно сдать общий анализ мочи, а также общий и биохимический анализы крови. В некоторых случаях может быть рекомендовано ультразвуковое исследование. В течение года после операции пациент должен проходить обследование каждые три месяца.
Профилактика полипов желчного пузыря
Профилактика полипозных образований в желчном пузыре заключается в снижении факторов, способствующих их образованию. К основным причинам относятся наследственная предрасположенность, нарушения жирового обмена и холестаз (затрудненный отток желчи). Также на развитие полипов влияет образ жизни пациента.
Основные направления профилактики полипозного разрастания слизистой оболочки желчного пузыря:
- регулярное наблюдение у врача при наследственной предрасположенности;
- предотвращение застоя желчи (холестаза);
- своевременное лечение воспалительных процессов в желчном пузыре;
- нормализация обмена жиров.
Динамическое наблюдение у врача при наследственной предрасположенности
Наследственность увеличивает риск полипозных образований в желчном пузыре. Исследования показывают, что у близких родственников схожи метаболические процессы и структура слизистой оболочки. Поэтому людям с родителями, имевшими это заболевание, рекомендуется регулярно проходить медицинские обследования. Основным методом диагностики полипозных образований является ультразвуковое исследование органов брюшной полости, которое позволяет обнаружить 90-95% полипов. Для более детального изучения также используется магнитно-резонансная томография.
Своевременная терапия воспаления желчного пузыря
Воспалительный процесс холецистит вызывает изменения в параметрах и структуре желчного пузыря, в том числе образование полипов на его слизистой. Основной причиной холецистита являются патогенные микроорганизмы из кишечника, вызывающие инфекцию. Инфекционные агенты проникают в желчный пузырь через кровь или лимфу.
Признаки воспаления желчного пузыря:
- тупая боль в правом подреберье;
- вздутие живота;
- нарушения пищеварения;
- тошнота и рвота;
- желтушность кожи и склер глаз.
При остром течении могут возникнуть симптомы интоксикации: высокая температура, головные боли и общая слабость. Если вы заметили эти симптомы, обратитесь к врачу. Специалист назначит лечение, что поможет предотвратить развитие полипов в желчном пузыре.
Предупреждение застоя желчи (холестаза)
Нарушение оттока желчи вызывает токсическое воздействие на слизистую желчного пузыря, что может привести к образованию полипов. Причины застоя желчи бывают внутренними и внешними. Одной из основных является неправильное питание (частые перекусы, длительные перерывы между приемами пищи, еда на ходу). Качество продуктов также играет роль: жирная пища с низким содержанием клетчатки усугубляет проблему. Дисфункция эндокринной системы и хронические заболевания органов пищеварения могут способствовать застою желчи и образованию полипов. Кроме того, расстройства нервной системы и недостаток физической активности также влияют на отток желчи.
Для предотвращения полипов в желчном пузыре рекомендуется:
- соблюдать режим питания;
- включать в рацион растительные продукты, богатые клетчаткой;
- контролировать потребление животных жиров;
- вести активный образ жизни;
- своевременно лечить гастрит, язвы и панкреатит;
- адекватно лечить инфекционные заболевания кишечника;
- обращаться к врачу при нарушениях работы нервной системы.
Нормализация жирового обмена
При нарушении обмена жиров на стенках желчного пузыря накапливается холестерин, что может привести к образованию полипов. Основной причиной дисбаланса липидов является неправильное питание. Малоподвижный образ жизни и вредные привычки также негативно влияют на жировой обмен. Эндогенные причины нарушений липидного обмена включают заболевания желудочно-кишечного тракта, ухудшающие всасывание жиров.
Для профилактики полипов желчного пузыря важно соблюдать принципы питания и скорректировать образ жизни, а также своевременно лечить заболевания пищеварительной системы.
Меры по нормализации обмена жиров:
- контроль качества и количества жиров;
- увеличение потребления пищевых волокон;
- балансировка углеводов в рационе;
- борьба с гиподинамией;
- своевременное выявление и лечение заболеваний.
Контроль качества и количества жиров
Чрезмерное поступление жиров приводит к перегрузке печени и ухудшению липидного обмена. Жиры делятся на полезные и вредные. Полезные жиры (ненасыщенные) содержатся в растительных продуктах, вредные (насыщенные и модифицированные) сохраняют твердую форму при комнатной температуре. Людям старше 40 лет рекомендуется употреблять не более 70 граммов (женщины) – 100 граммов (мужчины) жиров в день, при этом доля вредных жиров не должна превышать 10%.
Полезные и вредные жиры, а также продукты, в которых они содержатся
| Наименование | Продукты |
| Мононенасыщенные(полезные) жиры | рапсовое масло; оливковое масло; лесные орехи; фисташки; миндаль; авокадо. |
| Полиненасыщенные(полезные) жиры | льняное масло; кукурузное масло; грецкие орехи; тыквенные семечки; кунжут. |
| Насыщенные(вредные) жиры | нутряной жир птиц и животных; сало; баранина; свинина; домашние птицы с твердым клювом. |
| Модифицированные(вредные) жиры | фаст-фуд; кондитерские изделия; выпечка из слоеного теста; чипсы; замороженные полуфабрикаты. |
Увеличение потребления пищевых волокон
Пищевые волокна способствуют лучшему усвоению жиров и положительно влияют на обмен веществ. Клетчатка содержится только в растительных продуктах.
Продукты, богатые пищевыми волокнами:
- фрукты – малина, ежевика, банан, груши, яблоки, киви;
- овощи – зеленый горошек, свекла, брокколи, капуста, морковь;
- крупы – перловка, гречка, булгур, овсянка;
- бобовые – чечевица, фасоль, нут, соя, горох;
- орехи – грецкие, лесные, миндаль, кешью, арахис.
Контроль углеводов в рационе
Углеводы делятся на быстрые и медленные. Быстрые углеводы (сахар, пшеничная мука, шоколад, картофель) преобразуются в жиры. Медленные углеводы (цельнозерновые продукты, овощи, несладкие фрукты) улучшают обмен веществ и поддерживают чувство сытости. Суточное количество углеводов должно составлять 3-4 грамма на килограмм веса, доля быстрых углеводов не должна превышать 30%.
Борьба с гиподинамией
Малоподвижный образ жизни ухудшает обмен веществ и увеличивает риск полипов. Для профилактики важно увеличивать физическую активность: утренние зарядки, спортивные танцы, прогулки или активные виды спорта.
Правила борьбы с гиподинамией:
- постепенное увеличение физической нагрузки;
- контроль за состоянием здоровья;
- регулярность занятий.
В первые два месяца пульс не должен превышать 120 ударов в минуту. В дальнейшем оптимальный пульс рассчитывается по формуле 180 минус возраст. При одышке, потоотделении или ухудшении самочувствия занятия следует прекратить и снизить объем и интенсивность упражнений.
Своевременное выявление и лечение заболеваний
Нарушения липидного обмена могут быть вызваны рядом заболеваний. Профилактика полипов желчного пузыря включает своевременное лечение этих расстройств.
Заболевания, способствующие нарушениям липидного обмена:
- панкреатит;
- энтерит;
- гипотиреоз;
- гиповитаминоз.
Каковы последствия полипов в желчном пузыре?
Полипы в желчном пузыре представляют серьезную угрозу из-за возможных осложнений.
К последствиям полипов в желчном пузыре относятся:
- трансформация в рак желчного пузыря;
- ущемление ножки полипа;
- полное перекрытие (обструкция) желчного пузыря полипом.
Трансформация в рак желчного пузыря
Это осложнение наиболее опасно, так как прогноз при раке желчного пузыря крайне неблагоприятен. Опухоль часто оказывается неоперабельной. Продолжительность жизни после диагноза варьируется от трех месяцев до года (у 10% пациентов).
Наибольший риск озлокачествления наблюдается у аденоматозных полипов с широким основанием. Вероятность малигнизации колеблется от 10 до 35 процентов. Увеличенный риск также характерен для крупных полипов, превышающих 10 миллиметров в диаметре. Симптомы рака желчного пузыря схожи с проявлениями полипов: боли, тошнота, рвота, но при раке они более выражены — рвота чаще, а боли становятся постоянными. Часто наблюдается желтуха и желтушное окрашивание склер. В некоторых случаях может возникнуть лихорадка на фоне желтухи.
Ущемление ножки полипа
Ущемление ножки полипа вызывает резкую, жгучую боль в правом подреберье, по интенсивности напоминающую печеночную колику. Это осложнение возникает, когда полип с ножкой локализуется в шейке желчного пузыря. Ножка может быть короткой, широкой или длинной. Длинная ножка может перекручиваться и ущемляться шейкой желчного пузыря. При сокращении желчного пузыря полип может сжиматься стенками.
Пациент испытывает острые, схваткообразные боли в правом подреберье. Частота сердечных сокращений увеличивается (более 90 ударов в минуту), кожа становится бледной и влажной.
Полная обструкция желчного пузыря полипом
Это осложнение возникает, когда полип закрывает просвет шейки желчного пузыря. Полная обструкция также может наблюдаться при наличии нескольких полипов, которые заполняют просвет желчного пузыря.
При полной обструкции желчь не может оттекать из желчного пузыря в двенадцатиперстную кишку. Вначале желчь накапливается в желчном пузыре. Из-за ее отсутствия в кишечнике жиры не перевариваются и не усваиваются. Пациент страдает от тошноты и рвоты даже после небольшого приема пищи, теряет вес, так как жиры не усваиваются.
Затем желчь начинает пропитываться через стенки желчного пузыря и поступает в кровь, что приводит к желтухе, желтушному окрашиванию кожи и склер. У пациента возникает нестерпимый зуд на коже, а моча приобретает темный цвет.
Нужно ли удалять полип желчного пузыря?
Удаление полипа желчного пузыря необходимо, если он является истинным и может переродиться в злокачественную опухоль. Истинные полипы формируются из эпителиальной ткани и включают аденоматозные полипы и папилломы, которые имеют высокий риск малигнизации и требуют удаления.
Псевдополипы, такие как холестериновый и воспалительный, имеют иную природу. Холестериновый полип — это накопление холестериновых бляшек на слизистой оболочке пузыря, а воспалительный полип возникает в ответ на воспаление. Эти полипы наблюдаются врачом-узистом, и при отсутствии уменьшения их размера в течение длительного времени может быть принято решение об удалении.
Полип желчного пузыря следует удалять в следующих случаях:
- диаметр полипа превышает один сантиметр;
- аденоматозный полип размером более 5 миллиметров;
- обнаружено несколько полипов;
- имеются деструктивные изменения в желчном пузыре;
- полипы сопровождаются камнями в желчном пузыре;
- у пациента есть родственники с онкологическими заболеваниями.
При наличии этих показаний выполняется холецистэктомия — операция по удалению всего желчного пузыря с полипами. Если у пациента нет наследственной предрасположенности к онкологии и размер полипа не превышает 18 миллиметров, возможно проведение эндоскопической операции. Этот малоинвазивный метод осуществляется через небольшие разрезы в брюшной стенке (обычно четыре разреза по 3-5 см), что обеспечивает короткий период восстановления и низкий риск осложнений.
Если полип превышает 18 миллиметров и у пациента есть родственники с онкологическими заболеваниями, выполняется открытая полостная операция с полноценным разрезом брюшной стенки для доступа к желчному пузырю, при этом удаляются лимфатические узлы и части печени.
Как избавиться от полипа в желчном пузыре?
Избавиться от полипа в желчном пузыре можно медикаментозно или хирургически.
Медикаментозный метод удаления полипа
Этот метод эффективен только для холестериновых полипов, представляющих собой отложения холестерина на внутренней поверхности желчного пузыря. Для их устранения применяются препараты, способствующие растворению этих отложений, такие как хенодезоксихолевая и урсодезоксихолевая кислоты. Примеры — урсосан и хенофальк. Они снижают уровень холестерина и растворяют отложения.
Дозировка подбирается индивидуально, в среднем суточная доза для препаратов с урсодезоксихолевой кислотой составляет 10 мг на килограмм веса, а для средств с хенодезоксихолевой кислотой — 15 мг на килограмм.
Примерные дозы препаратов при холестериновых полипах
| Название препарата | Количество капсул |
| Урсосан | Для пациента весом 60–70 кг — 3 капсулы в день. |
| Хенофальк | Для пациента весом 60–70 кг — от 3 до 4 капсул в день. Рекомендуется 1 капсула утром, остальные 2 или 3 — вечером. |
Продолжительность курса лечения зависит от размеров полипов: минимум 3–6 месяцев, максимум — до 2 лет. Если в процессе терапии происходит растворение отложений, хирургическое вмешательство не требуется. В противном случае полипы удаляются вместе с желчным пузырем.
Хирургический метод удаления полипов
Операция по удалению полипа в желчном пузыре называется холецистэктомия. Она может быть выполнена эндоскопически или традиционным способом.
Чаще используется эндоскопическая техника — лапароскопическая холецистэктомия. Если размер полипа превышает 18 миллиметров и у пациента есть отягощенный онкологический анамнез, выполняется открытая лапаротомическая операция. В ходе этой операции удаляются желчный пузырь, часть печени и регионарные лимфатические узлы.
Как принимать урсосан при полипах в желчном пузыре?
Урсосан — медикамент на основе урсодезоксихолевой кислоты, эффективно растворяющий холестериновые псевдополипы. Его применение ограничено только холестериновыми полипами, так как он не воздействует на другие виды. Аналоги урсосана: урсофальк, гринтерол, урсодез и урдокса.
Механизм действия
Препарат обладает гипохолестеринемическим и гиполипидемическим эффектом, снижая уровень холестерина и липидов. Он активирует выделение желчи гепатоцитами, что помогает устранить холестаз. Профилактика застоя желчи, способствующего образованию холестериновых отложений, способствует их рассасыванию. Кроме того, медикамент увеличивает растворимость холестерина, образуя жидкие кристаллы, что позволяет растворять существующие отложения.
Как принимать?
Капсулы урсосана принимаются внутрь с небольшим количеством воды. Курс лечения длится от полугода до года, с периодическими ультразвуковыми исследованиями для мониторинга полипов.
Рекомендуемая суточная доза — 10 миллиграммов на килограмм массы тела. Например, для пациента весом 70-75 килограммов потребуется 700-750 миллиграммов в день. Одна капсула содержит 250 миллиграммов, следовательно, суточная доза составит три капсулы (250 x 3 = 750 миллиграммов для человека весом 75 килограммов). В первые три месяца лечения рекомендуется принимать по одной капсуле утром, в обед и вечером, затем можно перейти на однократный прием вечером.
Препарат следует использовать только при нормальной функции желчного пузыря, отсутствии деструктивных изменений и сохранении проходимости протока. Размер холестериновых полипов не должен превышать 20 миллиметров. Контрольное ультразвуковое исследование рекомендуется проводить каждые полгода.
Что значит аденоматозный полип желчного пузыря?
Аденоматозный полип — новообразование из железистого эпителия желчного пузыря с риском перерождения в злокачественную опухоль от 10 до 30 процентов. Несмотря на доброкачественный характер, требует хирургического вмешательства.
Эти полипы склонны к активному росту. Обычно выявляется от одного до трех аденоматозных полипов. Симптоматика связана с холестазом, то есть застоем желчи.
Основные симптомы аденоматозного полипа желчного пузыря:
- горький привкус во рту,
- тошнота и рвота,
- болевой синдром,
- желтуха,
- печеночная колика.
Боль возникает из-за застоя, приводящего к перерастяжению пузыря и раздражению рецепторов в его стенках. Она локализуется в правом подреберье, имеет тупой характер и чаще проявляется в виде схваток. Обострение симптомов наблюдается после жирной пищи и алкоголя.
При желтухе кожа и склеры приобретают желтоватый оттенок, моча становится темной, как крепкий чай. Горький привкус во рту возникает из-за заброса желчи из двенадцатиперстной кишки в желудок. Тошнота и рвота — следствие застоя желчи в пузыре и нарушенного оттока.
Вопрос-ответ
Какие лекарства пьют при полипах желчного пузыря?
При лечении полипов желчного пузыря воспалительного типа используют антибиотики, спазмолитики, холекинетики. Холестериновые, как правило, хорошо поддаются терапии препаратами урсодезоксихолевой и хенодезоксихолевой кислоты, благодаря которым улучшается состав желчи, и отложения холестерина способны просто рассосаться.
Что провоцирует рост полипов в желчном пузыре?
Существует несколько факторов, которые с большой степенью вероятности приводят к образованию полипа в жёлчном пузыре. Это длительные воспалительные процессы, нарушение оттока жёлчи, изменение её состава и анатомические особенности строения органа, которые часто имеют наследственный характер.
Какие продукты нельзя есть при полипах в желчном пузыре?
При полипах в желчном пузыре рекомендуется избегать жирной, жареной и острой пищи, а также продуктов, способствующих образованию газов, таких как бобовые, капуста и газированные напитки. Также стоит ограничить потребление сладостей, копченостей и консервов, чтобы снизить нагрузку на печень и желчный пузырь. Лучше отдать предпочтение легким, богатым клетчаткой продуктам, таким как овощи, фрукты и злаки.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям желчного пузыря. Ультразвуковое исследование может помочь выявить полипы на ранней стадии.
СОВЕТ №2
Обратите внимание на свое питание. Употребление здоровой пищи, богатой клетчаткой, и ограничение жирной и жареной пищи могут снизить риск образования полипов и других заболеваний желчного пузыря.
СОВЕТ №3
Следите за своим весом и уровнем физической активности. Избыточный вес может способствовать развитию заболеваний желчного пузыря, поэтому регулярные физические нагрузки и поддержание нормального веса важны для здоровья.
СОВЕТ №4
Не игнорируйте симптомы, такие как боль в правом подреберье, тошнота или изменения в пищеварении. При их появлении обратитесь к врачу для своевременной диагностики и лечения.