О возбудителе желтой лихорадки
Возбудитель желтой лихорадки — тропический аденовирус из семейства флавивирусов, известный как Viscerophilus tropicus. Его размеры около 40 нм, он имеет белковую оболочку с генетическим материалом. Внешняя среда не влияет на вирус: он переносит высушивание и замораживание (при низких температурах сохраняет инфекционную активность более 9 месяцев). Однако при высоких температурах и ультрафиолетовом излучении он быстро теряет жизнеспособность. Вирус инактивируется при 60 градусах за 10 минут, а при кипении — менее чем за 2 секунды. Он также чувствителен к кислой среде, что делает большинство химических дезинфектантов эффективными.
Для размножения Viscerophilus tropicus необходима живая клетка. В человеческом организме вирус поражает клетки различных тканей, что объясняет широкий спектр симптомов желтой лихорадки.
Вирус Viscerophilus tropicus может вызывать нарушения в функционировании следующих органов и систем:
- лимфатические ткани;
- печень;
- почки;
- легкие;
- селезенка;
- костный мозг;
- миокард;
- сосуды;
- головной мозг.
Врачи подчеркивают, что желтая лихорадка представляет собой серьезное вирусное заболевание, передающееся через укусы комаров. Основные симптомы включают лихорадку, головную боль, миалгию, рвоту и желтуху. На ранних стадиях болезнь может быть трудно отличить от других инфекций, поэтому диагностика требует внимательного подхода. Специалисты рекомендуют проводить серологические тесты и ПЦР-анализы для подтверждения диагноза. Профилактика остается ключевым аспектом борьбы с заболеванием, и вакцинация является наиболее эффективным методом защиты. Врачи настоятельно советуют делать прививку перед поездками в эндемичные районы, так как это значительно снижает риск заражения и тяжелых последствий.

Лимфатические ткани
Лимфатическая система включает лимфатические сосуды и узлы, которые становятся первыми местами размножения вируса после его попадания в организм. Возбудитель проникает в лимфоциты, где начинается его репликация. При накоплении вирионов клетка разрушается, высвобождая вирусные частицы. После этого вирус попадает в кровь в течение нескольких дней. Эта фаза, называемая виремией, характеризуется продолжительной циркуляцией возбудителя в кровотоке.
| Симптом | Диагностика | Анализы и прививка |
|---|---|---|
| Внезапное начало с лихорадкой, головной болью, мышечными болями, тошнотой и рвотой | Клиническая картина, эпидемиологический анамнез (посещение эндемичных регионов) | Общий анализ крови (лейкопения, тромбоцитопения), анализ крови на вирусы желтой лихорадки (ПЦР, ELISA), биопсия печени (в тяжелых случаях) |
| Желтуха (желтый цвет кожи и склер) | Физикальное обследование, выявление характерных симптомов | |
| Боль в животе | ||
| Кровотечения (из носа, десен) | ||
| Потемнение мочи | ||
| Потеря аппетита | ||
| Утомляемость | ||
| Прививка от желтой лихорадки (живая аттенуированная вакцина) рекомендуется за 10 дней до поездки в эндемичные регионы. |
Печень
Вирус проникает в печень с током крови, вызывая некроз гепатоцитов. Это приводит к инфильтрации печеночной ткани и увеличению размеров печени. Из-за некроза нарушаются ключевые функции органа, что проявляется в снижении уровня общего белка в крови, повышении концентрации печеночных ферментов (АлАТ и АсАТ) и нарушении выведения билирубина.
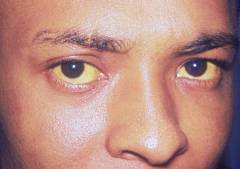
Билирубин — продукт распада гемоглобина, образующийся при разрушении эритроцитов. В печени он связывается и выводится с желчью. При желтой лихорадке, из-за повреждения печени, этот процесс нарушается, что приводит к накоплению билирубина в крови. Циркулируя, он оседает в тканях, придавая им желтоватый оттенок. Болезнь получила название из-за желтушности, вызванной поражением печени.
Желтая лихорадка — это вирусное заболевание, передающееся через укусы комаров. Симптомы могут варьироваться от легких до тяжелых и включают лихорадку, головную боль, мышечные боли, тошноту и рвоту. В некоторых случаях болезнь может прогрессировать, вызывая геморрагические проявления и поражение печени. Диагностика основывается на клинических признаках и лабораторных анализах, таких как серологические тесты и ПЦР. Важно отметить, что раннее выявление заболевания значительно повышает шансы на успешное лечение. Профилактика включает вакцинацию, которая является эффективным способом защиты от инфекции. Прививка рекомендуется для путешественников в эндемичные районы и обеспечивает длительный иммунитет.

Почки
В почках размножение вируса приводит к поражению клеток эпителия канальцев, что ухудшает фильтрацию крови и образование мочи. Отек эпителия сужает просвет канальцев, замедляя фильтрацию. Это проявляется в снижении объема выделяемой мочи. Острый воспалительный процесс вызывает отмирание клеток эпителия, которые попадают в мочу и могут быть обнаружены при анализе. Микроскопические кровотечения и проникновение эритроцитов через почечный фильтр могут привести к появлению крови в моче.
Легкие
Поражение легких при желтой лихорадке встречается редко. Основные признаки — одышка и гемоптизис, то есть выделение крови при кашле. Это происходит, когда возбудитель проникает в клетки легочных альвеол, вызывая их разрушение. Обычно легочные поражения не требуют специального лечения. Наибольшую угрозу представляет возможность бактериальной инфекции, что может привести к тяжелой пневмонии.

Селезенка
Селезенка содержит много лимфатической ткани, которая реагирует на инфекции, особенно когда возбудитель попадает в кровоток. Увеличение селезенки может наблюдаться уже через несколько дней после заражения.
На поздних стадиях заболевания, когда клетки печени повреждены, селезенка может увеличиваться еще больше. Это связано с тем, что кровь из селезенки поступает в портальную вену, а затем в печень. В норме кровь очищается в печени и возвращается в общий кровоток. Однако при повреждении клеток печени фильтрация замедляется, что увеличивает давление в портальной вене и вызывает застой крови в селезенке. Это может сопровождаться болями в левом подреберье.
Костный мозг
Поражение костного мозга при желтой лихорадке происходит из-за распространения возбудителя через кровоток. Костный мозг отвечает за производство и созревание клеток крови. При нарушении его функций возникают аномалии в анализах крови. У пациентов с желтой лихорадкой наблюдается снижение образования тромбоцитов, что приводит к тромбоцитопении — уменьшению их количества в периферической крови. Общая картина крови при серьезном поражении костного мозга может оставаться измененной еще несколько недель после выздоровления.
Миокард
Миокард — сердечная мышца, состоящая из миокардиоцитов. Возбудитель желтой лихорадки может негативно влиять на эти клетки, вызывая сбои в работе сердца. Это приводит к увеличению размеров сердца, точечному некрозу мышечной ткани (микроинфаркту) и нарушениям в проводящей системе, которая обеспечивает синхронное сокращение миокарда. На клиническом уровне изменения проявляются в виде аритмий.
Сосуды
При желтой лихорадке повреждаются стенки мелких сосудов. Возбудитель проникает из крови в эпителиальные клетки капилляров, что снижает их способность к сокращению. На разных этапах болезни могут возникать гиперемия — чрезмерное наполнение капилляров артериальной кровью, и венозный стаз — застой венозной крови. Увеличивается проницаемость стенок сосудов, что приводит к образованию точечных кровоизлияний.
Головной мозг
Повреждение эпителиальных клеток в мелких сосудах головного мозга может вызывать микроскопические кровоизлияния, что связано с пониженной свертываемостью крови. В тяжелых случаях размножение вирусов в капиллярах может привести к отеку, требующему срочных реанимационных действий. Некоторые штаммы Viscerophilus tropicus могут поражать мозговые клетки, вызывая энцефалит. Однако серьезные осложнения со стороны головного мозга встречаются редко, преимущественно при тяжелых формах желтой лихорадки.
Как можно заразиться желтой лихорадкой?
Желтая лихорадка передается через контакт с биологическими жидкостями инфицированного человека, в первую очередь с кровью. Основные переносчики — комары, что усложняет борьбу с заболеванием во время эпидемий.
Наиболее активны комары родов Aedes и Haemagogus. Первый распространен в Африке, второй — в Центральной и Южной Америке. Вирус сохраняет инфекционность в организме комара, но передача инфекции возможна только через 5-15 дней после укуса зараженного. Исключение составляют привитые и ранее переболевшие, у которых риск заболевания ниже 10%.
Вспышки желтой лихорадки делятся на сельские и городские. В сельской местности заболевают меньше людей, поскольку комары могут передавать вирус не только от людей, но и от животных, таких как обезьяны и грызуны. Заражение человека происходит только через укус комара.
В городских очагах вирус передается от человека к человеку без участия животных. Такие вспышки затрагивают больше людей из-за высокой плотности населения, и для их ликвидации необходимы специальные бригады. Без профилактики укусов комаров остановить распространение заболевания невозможно.
Заражение также возможно при прямом контакте с кровью больного, что угрожает медицинскому персоналу. Обычные люди могут заразиться при использовании нестерильных шприцов или медицинских инструментов, но такие случаи редки.
Желтая лихорадка характеризуется двухфазным течением, что служит основным диагностическим критерием. Выделяют четыре фазы:
- первая волна лихорадки;
- период ремиссии;
- вторая волна лихорадки;
- выздоровление.
Заболевание начинается с инкубационного периода 3-6 дней. Первая волна лихорадки начинается с озноба, затем температура поднимается до 39-40 градусов и выше. Сопутствуют головные боли, покраснение кожи лица и боли в мышцах. На 3-4 день может появиться желтушность кожи и склер. Первая волна длится 5-6 дней, в тяжелых случаях — до недели.
Период ремиссии характеризуется снижением температуры до субфебрильных значений. Желтуха сохраняется, но гиперемия кожи исчезает, а боли становятся менее выраженными. Этот период длится 3-36 часов. При легком течении он может перейти в выздоровление, в то время как при молниеносной форме возможны осложнения и смерть.
Во время второй волны температура поднимается, но ниже, чем в первую. Здесь наблюдается бледность и синюшность кожи. Вторая волна сопровождается серьезными поражениями органов и систем.
Возможные осложнения во время второй волны:
- отек мозга;
- почечная кома;
- печеночная кома;
- отек легких;
- шоковые состояния.
Выздоровление проходит медленно, многие показатели в анализах нормализуются только через несколько месяцев. Общая длительность всех стадий составляет в среднем 3-4 недели.
К поздним осложнениям, требующим лечения после выздоровления, относятся:
- пневмония;
- желтушность;
- гангрена мягких тканей;
- энцефалит;
- миокардит.
Эти осложнения связаны с присоединением вторичной инфекции на фоне ослабленного иммунитета, что приводит к высокой смертности во время эпидемий.
Основные симптомы желтой лихорадки:
| Симптом | Особенности | Механизм появления |
|---|---|---|
| Повышение температуры | Быстрое повышение до 40-41 градуса, часто наблюдаются две волны лихорадки. | Связано с размножением вируса и выделением медиаторов, влияющих на терморегуляцию. |
| Озноб | Развивается до повышения температуры, длится 10-40 минут. | Ответственен центр терморегуляции. |
| Головная боль | Преобладает во время повышения температуры. | Объясняется токсинами и высокой температурой. |
| Боль в мышцах | Характеризуется ломотой в спине и крупных мышцах. | Возникает из-за токсинов в крови. |
| Желтушность | Сначала желтушность глазных склер. | Объясняется некрозом клеток печени и накоплением билирубина. |
| Тошнота и рвота | Наблюдаются в период повышения температуры. | Возникают из-за токсинов в крови. |
| Сердечная аритмия | Периодическая смена тахикардии и брадикардии. | Возникает из-за поражения капилляров сердца. |
| Отек мозга | Характеризуется головной болью и угнетением сознания. | Развивается из-за поражения капилляров мозга. |
| Гиперемия лица | Покраснение лица, шеи и плеч. | Объясняется переполнением капилляров артериальной кровью. |
| Бледность лица | Наблюдается после ремиссии. | Объясняется нарушениями циркуляции крови. |
| Точечные кровоизлияния | Обычно в небольшом количестве. | Возникают из-за поражения костного мозга. |
| Увеличение печени и селезенки | Увеличение печени сохраняется после выздоровления. | Объясняется поражением гепатоцитов. |
| Олигурия | Уменьшение объема мочи. | Связано с поражением клеток в почках. |
| Спутанность сознания | Проявляется сонливостью и заторможенностью. | Объясняется поражением мозга. |
| Мелена | Полужидкий стул с кровью. | Возникает из-за кровотечений из ЖКТ. |
Формы течения желтой лихорадки:
- легкая;
- среднетяжелая;
- тяжелая;
- молниеносная.
Диагноз устанавливается на основе общего обследования и неспецифических анализов. Если врач подозревает желтую лихорадку, назначаются специфические тесты.
Диагностика основывается на:
- анамнезе;
- клинических данных;
- лабораторных анализах;
- инструментальных исследованиях;
- серологических тестах;
- ПЦР;
- биологическом методе.
Анамнез включает информацию о возможных контактах с зараженными комарами. Клинические данные важны для предварительного диагноза, но окончательный диагноз требует лабораторных подтверждений.
Лабораторные изменения при желтой лихорадке:
- Общий анализ крови: Лейкопения, тромбоцитопения, повышенная СОЭ.
- Биохимический анализ крови: Высокий уровень билирубина и трансаминаз, возможное повышение креатинина и мочевины.
- Свертываемость крови: Увеличенное время свертываемости.
- Общий анализ мочи: Протеинурия, гематурия, цилиндрурия.
Инструментальные исследования применяются для диагностики осложнений, но не для выявления возбудителя.
Исследования для обнаружения осложнений:
- Рентгенография грудной клетки: Для выявления пневмонии.
- КТ: При подозрении на кровотечение или отек мозга.
- ЭКГ: Для выявления аритмий.
- Гистологическое исследование печени: При затяжной желтухе.
Серологические тесты подтверждают диагноз, выявляя специфические антигены и антитела.
Серологические методы диагностики:
- реакция нейтрализации;
- реакция связывания комплемента;
- реакция торможения гемагглютинации;
- обнаружение иммуноглобулинов класса М;
- экспресс-тест.
ПЦР позволяет точно определить наличие вируса в крови. Этот метод применяется при сомнительных результатах других тестов.
Дифференциальная диагностика проводится с гриппом, вирусными гепатитами, малярией, лихорадкой Денге и другими заболеваниями.
Дифференциальная диагностика:
| Диагностические критерии | Желтая лихорадка | Малярия | Лихорадка Денге | Лептоспироз |
|---|---|---|---|---|
| Распространение | Южная Америка и Африка | Тропические зоны | Южная и юго-восточная Азия | Все регионы, кроме Арктики |
| Возбудитель | Viscerophilus tropicus | Plasmodium | Арбовирус | Leptospira |
| Источник инфекции | Дикие животные, больной человек | Больной человек | Больной человек, животные | Грызуны, домашние животные |
| Механизм передачи | Трансмиссивный, контактный | Трансмиссивный | Трансмиссивный | Контактный, алиментарный |
| Типичные симптомы | Двухволновая температура, желтуха, геморрагический синдром | Приступообразное течение, анемия | Лихорадка, сыпь, увеличение лимфоузлов | Лихорадка, желтушность, олигурия |
Вакцинация — основная мера профилактики. Первая вакцина была создана в 1937 году. На сегодняшний день используется аттенуированная живая вакцина 17D.
Вакцина запускает иммунный ответ, и большинство людей переносят ее без клинических проявлений. Эффективность вакцины высока, и она рекомендована в странах с высоким риском заболевания.
Страны с эпидемиологической опасностью:
| Страны, требующие сертификат о вакцинации | Страны, рекомендующие сертификат о вакцинации |
|---|---|
| Бенин | Ангола |
| Буркина-Фасо | Бразилия |
| Габон | Бурунди |
| Гана | Венесуэла |
| ДР Конго | Гайана |
| Камерун | Гамбия |
| Конго | Гвинея |
| Кот-д’Ивуар | Гвинея-Бисау |
| Либерия | Замбия |
| Мавритания | Кения |
| Мали | Колумбия |
| Нигер | Нигерия |
| Перу (некоторые регионы) | Панама |
| Руанда | Сенегал |
| Сан-Томе и Принсипи | Сомали |
| Того | Судан |
| Французская Гвиана | Суринам |
| ЦАР | Сьерра-Леоне |
| Боливия | Танзания |
| Уганда | |
| Чад | |
| Эквадор | |
| Экваториальная Гвинея | |
| Эфиопия |
Вакцину вводят подкожно в разведении 1:10. Иммунитет формируется на 8-10 день и сохраняется до 30-35 лет.
Противопоказания к вакцинации:
- беременные женщины;
- дети до 9 месяцев;
- люди с иммунодефицитом;
- люди с заболеваниями тимуса;
- люди с аллергией на яичный белок.
Специфического лечения желтой лихорадки нет, но заболевание не является неизлечимым. Лечение направлено на поддержание жизненных функций и коррекцию нарушений.
Основные направления лечения:
- медикаментозное лечение;
- инфузионная терапия;
- общеукрепляющие меры.
Применяемые препараты направлены на стабилизацию функций органов и профилактику осложнений.
Симптоматическое лечение:
- Антипиретики: Для снижения температуры.
- Противовоспалительные средства: Для борьбы с воспалительными процессами.
- Антигистаминные средства: Для снижения реактивности организма.
- Гепатопротекторы: Для регенерации клеток печени.
- Мочегонные препараты: Для борьбы с отеками.
- Антибиотики: Для профилактики инфекционных осложнений.
- Противовирусные препараты: Для замедления размножения вируса.
Инфузионная терапия включает введение растворов для поддержания функций организма.
При тяжелых осложнениях:
- Введение кристаллоидных растворов.
- Переливание крови.
- Введение растворов для поддержания осмотического давления.
Лечение проводится в защищенных палатах. К лечению допускается только вакцинированный персонал.
Общеукрепляющие меры включают специальную диету и достаточное потребление жидкости. Рекомендуется избегать жирной, жареной и острой пищи.
При первых симптомах необходимо обратиться к врачу, особенно после поездок в эндемичные районы. Лечением должны заниматься инфекционисты в стационаре.
Способы защиты без вакцинации:
- укрепление иммунитета;
- борьба с комарами.
Для укрепления иммунитета можно использовать иммуномодуляторы, такие как препараты вилочковой железы.
Препараты для укрепления иммунитета:
- вилозен;
- тимостимулин;
- тималин;
- тимоптин;
- тактивин.
Также можно использовать препараты, стимулирующие синтез интерферона.
Препараты для синтеза интерферона:
- интерферон;
- ферон;
- роферон.
Фитотерапия также может помочь укрепить иммунитет.
Растения для укрепления иммунитета:
- алоэ;
- шиповник;
- корень женьшеня;
- эхинацея.
Службы по уничтожению комаров разбрызгивают инсектициды в местах размножения.
Средства защиты от комаров:
- противомоскитные сетки;
- липкие ленты;
- спреи и мази;
- фумигаторы.
Эти меры снижают вероятность укусов, но не обеспечивают полной защиты. Важно выбирать страны для путешествий, учитывая эпидемиологическую ситуацию. Медицинские работники должны соблюдать карантинные меры и использовать стерильные инструменты.
Симптомы желтой лихорадки
Характерной чертой желтой лихорадки является двухфазное течение, уникальное для этого вируса и важное для диагностики. Это течение чаще всего наблюдается при естественном развитии заболевания, хотя при интенсивной терапии некоторые фазы могут отсутствовать.
В естественном процессе желтой лихорадки выделяют четыре основные фазы:
- первая волна лихорадки;
- период ремиссии;
- вторая волна лихорадки;
- выздоровление.
Первая волна лихорадки
Заболевание начинается с инкубационного периода от 3 до 6 дней, в редких случаях до 10 дней. Первая волна лихорадки возникает при попадании возбудителя в кровоток. Первым признаком является сильный озноб, продолжающийся от 30 минут до 2-3 часов. Затем температура резко поднимается до 39-40 градусов и выше, сопровождаясь интенсивными головными болями, яркой гиперемией кожи на лице, шее и плечах, а также мышечными болями. На 3-4 день лихорадки обычно проявляется желтушность кожи и склер. Первая волна лихорадки в среднем длится 5-6 дней, но при тяжелом течении может затянуться до недели.
Период ремиссии
Период ремиссии характеризуется снижением температуры тела до субфебрильных значений (37–37,5 градусов) или нормальных показателей. Желтуха сохраняется, но гиперемия кожи исчезает. Уменьшаются головные и мышечные боли. Продолжительность ремиссии составляет от 3 до 36 часов. При легком течении заболевание может перейти в стадию выздоровления без повторной волны лихорадки. В случае молниеносной формы болезни после ремиссии могут развиться серьезные осложнения, что увеличивает риск летального исхода.
Вторая волна лихорадки
Во время второй волны лихорадки наблюдается повышение температуры, хотя показатели обычно ниже, чем в первой волне. Вместо гиперемии кожи, характерной для начального этапа, в этот период проявляются бледность и синюшность кожных покровов. Эту стадию иногда называют стадией венозного застоя. В ходе второй волны происходит значительное поражение различных органов и систем, симптомы могут варьироваться (полный список представлен ниже в таблице).
Во время второй волны лихорадки могут возникать следующие осложнения, требующие реанимационных мероприятий:
- отек мозга;
- почечная кома;
- печеночная кома;
- отек легких;
- шоковые состояния (в основном при массивных кровотечениях и серьезных нарушениях в работе сердечно-сосудистой системы).
Выздоровление
Выздоровление после желтой лихорадки происходит постепенно. Анализы крови, мочи и ЭКГ возвращаются к норме лишь через несколько месяцев после исчезновения острых симптомов. Полное выздоровление зависит от степени поражения органов и систем. При отсутствии осложнений общая продолжительность всех стадий, включая выздоровление, составляет в среднем 3-4 недели.
Поздние осложнения, требующие лечения после желтой лихорадки:
- пневмония (воспаление легких из-за бактериальной инфекции);
- желтушность (разрушение эритроцитов);
- гангрена мягких тканей (развитие бактериальной инфекции);
- энцефалит (воспаление мозга);
- миокардит (воспаление сердечной мышцы).
Эти осложнения связаны с присоединением вторичной инфекции на фоне ослабленного иммунитета. Высокая смертность во время эпидемий обусловлена серьезными осложнениями на третьей стадии болезни.
Основные симптомы желтой лихорадки
| Симптом | Особенности | Механизм |
| Повышение температуры | Температура поднимается на 3-6 сутки после укуса комара, достигая 40-41 градуса. Часто наблюдаются две волны лихорадки. | Связано с размножением вируса в крови и выделением медиаторов, влияющих на терморегуляцию в гипоталамусе. |
| Озноб | Озноб предшествует повышению температуры и длится 10-40 минут. | Ощущение холода связано с работой центра терморегуляции. |
| Головная боль | Проявляется во время повышения температуры. | Объясняется высоким уровнем токсинов в крови и повышенной температурой. В тяжелых случаях возможен энцефалит. |
| Боль в мышцах | Проявляется при повышении температуры, чаще всего в спине и крупных мышцах. | Возникает из-за раздражения мышечных волокон токсинами в крови. |
| Желтушность кожных покровов | Сначала проявляется на глазных склерах. У людей с темной кожей может быть трудноразличима. | Возникает из-за некроза клеток печени и накопления билирубина в крови. |
| Тошнота и рвота (в том числе с кровью) | Наблюдаются в основном при повышении температуры. Кровь в рвоте часто при тяжелом течении. | Тошнота возникает из-за раздражения центров в мозге токсинами. Рвота может быть следствием поражения печени или кровотечений в ЖКТ. |
| Сердечная аритмия | Характерен симптом Фаже (смена тахикардии и брадикардии). Возможны экстрасистолы на ЭКГ. | Аритмия возникает из-за поражения капилляров сердца. |
| Отек мозга | Наблюдается при тяжелом течении, сопровождается головной болью и угнетением сознания. | Развивается из-за поражения капилляров мозга и изменения химического состава крови. |
| Гиперемия лица | Покраснение лица может распространяться на шею и плечи, наблюдается в первый период повышения температуры. | Объясняется переполнением капилляров артериальной кровью. |
| Бледность лица | Наблюдается после ремиссии и предшествует второй волне лихорадки. | Возникает из-за нарушений циркуляции крови и образования микротромбов. |
| Точечные кровоизлияния | Петехии наблюдаются в небольшом количестве, обильные высыпания — только в тяжелых случаях. | Возникают из-за поражения костного мозга и тромбоцитопении. |
| Увеличение печени и селезенки (гепатолиенальный синдром) | Увеличение печени наблюдается при нарастании температуры и сохраняется после выздоровления. | Связано с поражением гепатоцитов и ухудшением фильтрации крови. |
| Олигурия (уменьшение суточного объема мочи) | Может достигать 400-500 мл при нормальном потреблении жидкости. | Объясняется поражением клеток почек и замедлением фильтрации. |
| Спутанность сознания | Проявляется сонливостью, заторможенностью и потерей сознания. | Объясняется поражением мозга и интоксикацией организма. |
| Мелена | Полужидкий стул с кровью, появляется при тяжелом течении. | Возникает из-за кровотечений из слизистой ЖКТ. |
Формы течения желтой лихорадки:
- легкая;
- среднетяжелая;
- тяжелая;
- молниеносная.
Диагностика желтой лихорадки
Предварительный диагноз желтой лихорадки устанавливается на основе общего обследования и результатов неспецифических анализов. При подозрении на заболевание врач назначает специальные тесты для подтверждения диагноза.
Основные аспекты диагностики желтой лихорадки:
- сбор анамнеза;
- клинические проявления;
- лабораторные исследования;
- инструментальные методы;
- серологические анализы;
- ПЦР (полимеразная цепная реакция);
- биологические методы.
Анамнез
Анамнез — это процесс сбора информации врачом от пациента. Большинство людей с желтой лихорадкой могут рассказать о местах и способах заражения. Врач интересуется поездками в тропические страны за несколько недель до появления симптомов. Заболевшие, как правило, подхватывают инфекцию в эндемичных регионах. В других местах случаи заболевания редки. Известны случаи, когда заболевали не путешественники, а члены их семей, что может быть связано с инфицированным комаром в багаже, но такие ситуации редки.
Если после сбора анамнеза врач не находит возможности контакта с зараженными комарами, диагноз желтой лихорадки не ставится. В таких случаях рассматриваются заболевания с похожими симптомами.
Клинические данные
Клинические данные важны для предварительного диагноза. Необходимо обратить внимание на характерные признаки желтой лихорадки: стадийность заболевания, резкое начало, желтуху, периоды гиперемии и венозного застоя. Эти данные представляют собой набор симптомов, на основе которых врач определяет патологии и распознает заболевание. Однако окончательный диагноз желтой лихорадки нельзя ставить только на основе клинических данных, так как многие болезни на ранних стадиях имеют схожие симптомы.
Лабораторные анализы
При желтой лихорадке анализируют кровь и мочу пациентов. Рекомендуется проводить несколько исследований для отслеживания изменений. На основании этих данных врач оценивает тяжесть заболевания и определяет, какие системы организма пострадали от вируса. Результаты анализов часто влияют на выбор стратегии лечения.
При желтой лихорадке фиксируются следующие изменения в лабораторных анализах:
- Общий анализ крови. В общем анализе крови наблюдается лейкопения (снижение количества лейкоцитов) за счет уменьшения нейтрофилов. Этот этап продолжается около недели, после чего уровень лейкоцитов начинает увеличиваться и ко второй волне лихорадки может быть умеренно повышенным. Также фиксируется тромбоцитопения, которая усугубляется на протяжении заболевания. Характерным признаком является повышение СОЭ (скорости оседания эритроцитов). При значительном ухудшении состояния может возникнуть панцитопения – снижение уровня эритроцитов, тромбоцитов и лейкоцитов, что указывает на неблагоприятный прогноз.
- Биохимический анализ крови. Этот анализ отражает функционирование внутренних органов. При желтой лихорадке результаты могут варьироваться в зависимости от пораженных органов. Обычно наблюдаются повышенные уровни прямого билирубина и трансаминаз (в основном аспартатаминотрансферазы – АсАТ), что указывает на серьезное поражение печени. Также может увеличиваться уровень креатинина и мочевины, что свидетельствует о поражении почек. Другие изменения включают гипогликемию (снижение уровня глюкозы) и метаболический ацидоз, требующие коррекции с помощью капельниц и инъекций.
- Определение свертываемости крови. Время свертывания крови увеличено из-за снижения факторов свертывания (протромбина, проконвертина, фибриногена и др.). Тромбоцитопения также влияет на этот процесс.
- Общий анализ мочи. В общем анализе мочи фиксируются протеинурия (наличие белка), гематурия (наличие крови) и цилиндрурия (появление цилиндров почечного эпителия). Часто наблюдается повышение уровня уробилиногена и желчных пигментов, что указывает на поражение почек и нарушение их фильтрационной функции.
Инструментальные исследования
Инструментальные методы исследования редко используются для диагностики желтой лихорадки, так как не могут выявить возбудителя болезни. Однако они применяются на третьем этапе заболевания для диагностики осложнений.
Для выявления осложнений желтой лихорадки могут быть использованы следующие методы:
- Рентгенография органов грудной клетки. Позволяет выявить бактериальную пневмонию, часто осложняющую желтую лихорадку, а также отек легких.
- Компьютерная томография (КТ). Применяется при подозрении на внутричерепное кровотечение или отек мозга, позволяя выявить даже незначительные повреждения.
- Электрокардиограмма (ЭКГ). Помогает обнаружить аритмии, возникающие из-за миокардита, и определить характер повреждений сердечной мышцы.
- Гистологическое исследование биоптатов печени. При длительной желтухе может выполняться биопсия печени для оценки степени повреждения, с анализом клеток под микроскопом.
Серологические тесты
Серологические тесты важны для диагностики желтой лихорадки, так как позволяют установить диагноз. Они выявляют специфические антитела и антигены, вырабатываемые организмом в ответ на вирус.
К серологическим методам диагностики желтой лихорадки относятся:
- реакция нейтрализации;
- реакция связывания комплемента;
- реакция торможения гемагглютинации;
- выявление иммуноглобулинов класса М;
- экспресс-тест (разновидность иммуноферментного анализа для обнаружения специфического вирусного антигена).
ПЦР
ПЦР (полимеразная цепная реакция) позволяет точно выявлять вирус в крови, основываясь на обнаружении фрагментов вирусной ДНК или РНК. Эти фрагменты клонируются и идентифицируются. Анализ применяется, когда результаты других тестов сомнительны или желтая лихорадка проявляется нетипично. ПЦР является затратным тестом, что ограничивает его массовое использование в эпидемиях.
Биологический метод
Биологический метод диагностики основан на заражении белых мышей вирусом желтой лихорадки. В череп грызунов вводится капля биологического материала от инфицированного человека, чаще всего крови. Через несколько дней у мышей развивается специфический энцефалит. Этот метод применяется в научных лабораториях для получения вирусных штаммов, но в медицине используется редко из-за трудоемкости.
На основе этих методов врач проводит дифференциальную диагностику желтой лихорадки. Это заболевание схоже с рядом других инфекций, что подчеркивает важность анализа симптомов по специфическим критериям. Дифференциальная диагностика проводится в сравнении с гриппом, вирусными гепатитами, тропической малярией, лихорадкой Денге, желтушной формой лептоспироза и клещевым возвратным тифом.
| Диагностические критерии | Желтая лихорадка | Малярия | Лихорадка Денге | Лептоспироз (желтушная форма) |
| Распространение | Тропические регионы Южной Америки и Африки | Весь тропический и субтропический пояс | Страны Южной и юго-восточной Азии, Океания, Карибский бассейн | Все регионы, кроме Арктики |
| Возбудитель болезни | Viscerophilus tropicus | Plasmodium | Арбовирус из семейства Flaviviridae, род Flavivirus | Leptospira |
| Источник инфекции | Дикие животные (обезьяны, опоссумы, грызуны), инфицированный человек | Инфицированный человек | Инфицированный человек, обезьяны, летучие мыши | Грызуны (крысы, мыши), дикие животные (сурки), домашние животные |
| Механизм передачи | Трансмиссивный (через комаров Aedes и Haemagogus), возможны контактный и парентеральный пути | Трансмиссивный (через комаров рода Anopheles) | Трансмиссивный (через комара Aedes aegypti) | Контактный (через поврежденные слизистые и кожу), также возможен алиментарный путь (вода, молоко, мясо) |
| Типичные симптомы | «Двухволновая» или «седловидная» температурная кривая, геморрагический синдром, желтуха, поражение печени, почек и селезенки | Приступообразное течение с ознобом, жаром, потом, гепатоспленомегалия, анемия, артралгия | Лихорадка, интоксикация, миалгия, артралгия, сыпь, увеличение лимфатических узлов, геморрагический синдром | Лихорадка (около 40 градусов), общая слабость, гепатоспленомегалия, желтушность склер, боли в икроножных мышцах, олигурия, геморрагический синдром, анемия |
| Лабораторные данные | Увеличение билирубина, АЛАТ, АСАТ, мочевины, креатинина, панцитопения, цилиндрурия, протеинурия, гематурия | Микроскопия (тонкий мазок и толстая капля) для выявления возбудителя в эритроцитах | Выявление антител, РНК вируса лихорадки Денге | Выявление специфических ДНК или РНК |
Прививка или вакцина от желтой лихорадки
Вакцинация — ключевая мера профилактики желтой лихорадки. В 1937 году американский вирусолог Макс Тейлер разработал первую вакцину против этого заболевания и получил Нобелевскую премию через 14 лет, что подтвердило ее эффективность. С тех пор вакцина прошла несколько усовершенствований, и сейчас используется только одна модификация — аттенуированная живая вакцина 17D.
В середине 80-х годов французская фармацевтическая компания представила вакцину «Дакар», которая была внедрена в Западной Африке. В Сенегале, где наблюдалась эпидемия желтой лихорадки, применение этой вакцины привело к серьезным побочным эффектам у более 200 человек, у многих из которых был диагностирован энцефалит. После этого вакцина «Дакар» была снята с использования.
Живая аттенуированная вакцина 17 D и ее действие
Когда ослабленные вирусы желтой лихорадки попадают в организм, начинается вакцинация, которая у большинства проходит без заметных симптомов. Вакцина попадает в кровоток и направляется к иммунным клеткам, таким как Т- и В-лимфоциты. В ответ на вирусные антигены организм запускает иммунные реакции, в результате которых вырабатываются антитела. Эти антитела образуют комплексы, которые могут быть инактивированы различными способами. На поверхности вирусов находятся антигены — чуждые молекулы, которые иммунная система распознает и нейтрализует с помощью иммуноглобулинов. При повторном заражении вирусом клетки иммунной памяти, в частности В-лимфоциты, быстро идентифицируют угрозу и вырабатывают иммуноглобулины. Иммуноглобулин класса G особенно важен, так как он может долго оставаться в организме и обеспечивать защиту от вирусов.
Преимущества вакцины
Главное преимущество живой аттенуированной вакцины — длительная иммунная защита от желтой лихорадки после единственного введения. Эффективность и защитные свойства вакцины высоки, что подтверждает ее безопасность. Всемирная организация здравоохранения считает вакцину образцом среди всех существующих, особенно по продолжительности и надежности защиты. Вероятность серьезных осложнений после применения составляет примерно один случай на миллион, что значительно ниже, чем у большинства аналогичных препаратов. Вакцина рекомендуется в странах с высоким риском заражения, особенно при увеличении численности комаров-переносчиков.
Сертификат о вакцинации
Путешествие в регионы с случаями желтой лихорадки требует вакцинации. После прививки выдается международное свидетельство, действительное 10 лет. Многие страны Южной Америки и Африки требуют или рекомендуют сертификат о вакцинации.
Страны с высоким риском заражения желтой лихорадкой
| Страны, где необходимо предоставить сертификат о вакцинации при въезде | Страны, где рекомендуется иметь сертификат о вакцинации при въезде |
| Бенин | Ангола |
| Буркина-Фасо | Бразилия |
| Габон | Бурунди |
| Гана | Венесуэла |
| Демократическая Республика Конго | Гайана |
| Камерун | Гамбия |
| Конго | Гвинея |
| Кот-д’Ивуар | Гвинея-Бисау |
| Либерия | Замбия |
| Мавритания | Кения |
| Мали | Колумбия |
| Нигер | Нигерия |
| Перу (в некоторых регионах страны) | Панама |
| Руанда | Сенегал |
| Сан-Томе и Принсипи | Сомали |
| Того | Судан |
| Французская Гвиана | Суринам |
| Центральноафриканская Республика | Сьерра-Леоне |
| Боливия | Танзания |
| Уганда | |
| Чад | |
| Эквадор | |
| Экваториальная Гвинея | |
| Эфиопия |
Способ применения вакцины
Эта вакцина вводится подкожно в разведении 1:10. Используйте только прилагаемый растворитель. Для устойчивого иммунного ответа необходима доза 0,5 мл. Иммунитет к заболеванию формируется на 8-10 день после прививки. Вакцина обеспечивает защиту от желтой лихорадки на 30-35 лет.
Противопоказания
Несмотря на незначительные побочные эффекты, вакцинация противопоказана определённым группам людей. Чаще всего противопоказания временные, и желающие смогут вакцинироваться позже.
Наиболее распространённые противопоказания для вакцинации:
- беременные женщины;
- дети младше 9 месяцев, при условии регулярной вакцинации;
- лица с иммунодефицитом (например, ВИЧ/СПИД);
- люди с заболеваниями тимуса (вилочковой железы);
- лица с аллергией на яичный белок (он содержится в вакцине).
Лечение желтой лихорадки
Специфического лечения желтой лихорадки не существует, но заболевание излечимо. Противовирусных средств, эффективно уничтожающих возбудителя, нет. Основная цель лечения — поддержание жизнедеятельности организма, коррекция серьезных нарушений и борьба с осложнениями.
В лечении желтой лихорадки выделяют три направления:
- медикаментозная терапия;
- инфузионная терапия;
- меры по укреплению организма и профилактике.
Медикаментозное лечение
Поскольку специфического лечения желтой лихорадки нет, медикаменты направлены на стабилизацию функций органов и предотвращение осложнений.
В симптоматическом лечении желтой лихорадки применяются следующие группы медикаментов:
- Антипиретики. Жаропонижающие средства необходимы в первой и второй волне лихорадки для снижения температуры выше 38 – 38,5 градусов.
- Противовоспалительные средства. Эти препараты снижают температуру и борются с воспалительными процессами, например, при повреждении эпителиоцитов в стенках сосудов.
- Антигистаминные средства. Антигистамины уменьшают реакцию организма на токсины и инородные вещества в крови, ослабляя воспалительные реакции и улучшая состояние пациента.
- Гепатопротекторы. Эти вещества восстанавливают клетки печени и нормализуют ее функции. Поскольку печень страдает более чем у 80% пациентов, гепатопротекторы могут предотвратить серьезные осложнения.
- Мочегонные препараты. Назначаются при отсутствии почечной недостаточности и обезвоживания для борьбы с осложнениями, такими как отек мозга и легких. Препараты вводятся внутримышечно или внутривенно для быстрого эффекта.
- Антибиотики. Хотя они не уничтожают вирус желтой лихорадки, их назначают для профилактики инфекционных осложнений, таких как пневмония, гангрена мягких тканей и сепсис.
- Противовирусные препараты. Эти средства замедляют размножение вируса и уменьшают проявления болезни. На данный момент нет единой схемы назначения противовирусных препаратов при желтой лихорадке.
Инфузионная терапия
Инфузионная терапия — это внутривенное введение растворов и медикаментов для поддержания жизненных функций пациентов с тяжелыми формами желтой лихорадки. Эта процедура относится к реанимационным мероприятиям.
При серьезных осложнениях могут потребоваться следующие действия:
- Введение кристаллоидных растворов для поддержания объема крови. Это помогает предотвратить обезвоживание и инфекционно-токсический шок при нарушениях работы сердечно-сосудистой системы.
- Введение эритроцитарной или тромбоцитарной массы. Эти концентрированные смеси эритроцитов или тромбоцитов, полученные от доноров, применяются при критическом снижении их уровня.
- Переливание крови. Хотя в некоторых странах от переливания стараются отказаться, при желтой лихорадке оно может быть полезным. В течение болезни возможно 2-3 переливания.
- Введение растворов для поддержания осмотического давления крови. Поражение печени может снизить уровень белков в крови, что приводит к уменьшению осмотического давления и стойким отекам (включая отек легких и мозга).
- Введение специализированных растворов для остановки кровотечений. Эта мера необходима пациентам с серьезными нарушениями свертываемости крови, у которых могут возникать массивные кровотечения.
Общеукрепляющие и профилактические меры
Лечение пациентов с желтой лихорадкой проводится в специализированных палатах, защищенных от комаров — основных переносчиков инфекции. В обычных медицинских учреждениях необходимо принимать меры против насекомых, чтобы предотвратить распространение болезни. Уход за больными должен осуществляться только вакцинированными медицинскими работниками, чтобы снизить риск заражения.
Специальная диета для больных желтой лихорадкой направлена на облегчение нагрузки на организм и активизацию защитных сил. Важно разгрузить печень, так как этот орган страдает чаще всего. Рекомендуется предлагать пациентам жидкую или полужидкую пищу, которая легче усваивается и снижает риск кровотечений в желудочно-кишечном тракте. Также необходимо следить за достаточным потреблением жидкости, так как высокая температура и кровотечения могут привести к обезвоживанию. Пациенты должны пить не менее 2,5–3 литров жидкости в день, не включая бульоны и жидкие блюда.
Из рациона больных желтой лихорадкой следует исключить:
- жирные мясные блюда;
- жареные продукты;
- наваристые бульоны;
- грибы;
- алкоголь;
- несвежие блюда;
- острую пищу;
- молоко и яйца следует ограничить.
При первых признаках желтой лихорадки, таких как сильный озноб и резкое повышение температуры, необходимо немедленно обратиться к врачу. Вопрос о желтой лихорадке становится актуальным, если пациент недавно посещал эндемичные страны. При подтверждении диагноза лечение должно проводиться только врачом-инфекционистом в стационаре с соблюдением всех мер безопасности. Амбулаторное лечение не допускается из-за риска эпидемии. При необходимости к лечению осложнений могут быть привлечены невролог, кардиолог, хирург и гастроэнтеролог.
Как обезопасить себя от желтой лихорадки без вакцины?
Вакцинация — основной метод защиты от желтой лихорадки. Однако для людей без искусственного иммунитета есть и другие способы снизить риск заражения.
Основные подходы для снижения вероятности инфицирования желтой лихорадкой без вакцинации:
- улучшение состояния иммунной системы;
- контроль популяции комаров.
Укрепление общего иммунитета.
Для укрепления иммунной системы применяют иммуномодуляторы — натуральные или синтетические препараты, включая дрожжевые и микробные компоненты, которые активируют иммунный ответ. Они мобилизуют иммунные клетки, такие как Т- и В-лимфоциты, увеличивая защитные силы организма. Важные представители этой группы — препараты из вилочковой железы (тимуса).
Наиболее эффективные препараты:
- вилозен;
- тимостимулин;
- тималин;
- тимоптин;
- тактивин.
Существует также группа лекарств, стимулирующих синтез интерферона — белка, защищающего от вирусных инфекций.
К препаратам этой группы относятся:
- интерферон;
- ферон;
- роферон.
Альтернативным методом повышения иммунитета является фитотерапия, основанная на использовании лекарственных растений. Этот подход может значительно повысить устойчивость организма к инфекциям.
Часто используемые растения для укрепления иммунной системы:
- алоэ;
- шиповник;
- корень женьшеня;
- эхинацея.
Борьба с комарами.
Комары Aedes aegypti и Haemagogus играют ключевую роль в распространении желтой лихорадки. Для борьбы с этим заболеванием в эндемичных регионах функционирует служба, занимающаяся уничтожением комаров. Основные задачи службы — распыление инсектицидов в местах размножения взрослых особей и добавление инсектицидов в водоемы для уничтожения яиц. За последние десятилетия достигнуты значительные успехи в борьбе с Aedes aegypti, включая временное устранение городского переносчика желтой лихорадки. Однако популяция быстро восстановилась. Дополнительной проблемой являются дикие комары Aedes aegypti в лесах, контроль за которыми затруднен.
Рекомендуются следующие локальные средства защиты от комаров:
- москитные сетки на окнах;
- липкие ленты для ловли насекомых;
- спреи против комаров;
- мази для защиты от укусов;
- фумигаторы (таблетки) от комаров.
Эти меры могут снизить риск укуса зараженным комаром, но не обеспечивают полной защиты.
Важно также тщательно выбирать направления для путешествий. Перед поездкой в страны с эндемичной желтой лихорадкой следует ознакомиться с эпидемиологической ситуацией.
Медицинский персонал, ухаживающий за зараженными, также играет значительную роль в распространении вируса. Необходимо строго соблюдать карантинные меры и проявлять осторожность при инвазивных процедурах, таких как уколы и капельницы. Весь инвентарь, который может стать источником инфекции, должен утилизироваться в соответствии с рекомендациями Всемирной организации здравоохранения.
Вопрос-ответ
Когда нужно делать прививку от желтой лихорадки?
Вакцинации подлежат взрослые и дети с 9-месячного возраста. Проводится однократно, ревакцинации не требуются. Прививка от желтой лихорадки обязательна для въезда в 17 стран Африки и Французскую Гвиану.
Какие анализы проводятся для диагностики желтой лихорадки?
Иммуногистохимическое окрашивание фиксированного формалином материала позволяет обнаружить антиген вируса жёлтой лихорадки в гистопатологических образцах. В летальных случаях амплификация нуклеиновых кислот, гистопатология с иммуногистохимией и вирусологическое исследование биоптатов или аутопсийных тканей могут дать положительный результат.
Можно ли заболеть желтой лихорадкой после прививки?
Общая реакция может развиться в интервале между 4 и 10 сут после прививки в виде повышения температуры до 38,5°С, недомогания, головокружения, головной боли, озноба. Продолжительность общей реакции не превышает 3-х сут. В редких случаях возможны осложнения аллергического характера.
Советы
СОВЕТ №1
Перед поездкой в регионы, где распространена желтая лихорадка, обязательно проконсультируйтесь с врачом о необходимости вакцинации. Прививка является наиболее эффективным способом защиты от этой болезни.
СОВЕТ №2
Обратите внимание на симптомы желтой лихорадки, такие как высокая температура, головная боль, мышечные боли и желтуха. При появлении этих признаков немедленно обратитесь к врачу для диагностики и лечения.
СОВЕТ №3
Если вы планируете путешествие в эндемичные районы, позаботьтесь о профилактических мерах: используйте репелленты, носите защитную одежду и избегайте мест, где могут находиться комары.
СОВЕТ №4
Регулярно проверяйте свои прививки и обновляйте их в соответствии с рекомендациями здравоохранительных организаций. Это поможет вам оставаться защищенным не только от желтой лихорадки, но и от других инфекционных заболеваний.