Как работает иммунная система?
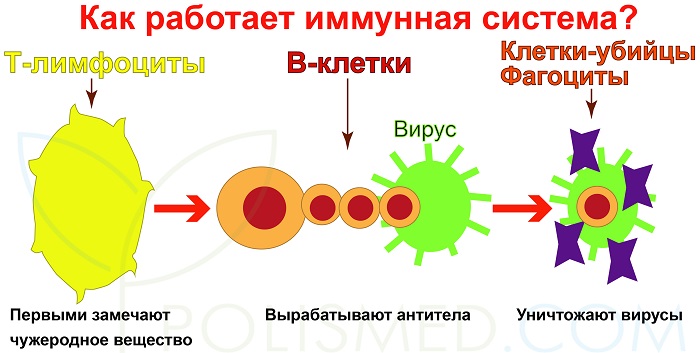
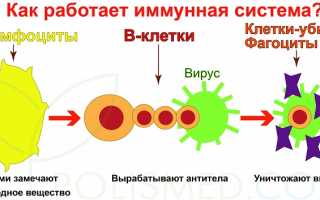
Иммунная система защищает организм от вирусов. Лимфоциты, ключевые клетки иммунной системы, образуются в костном мозге. В крови может находиться до 2 триллионов лимфоцитов.
Существует два типа лимфоцитов: Т-лимфоциты и В-лимфоциты. Т-лимфоциты уничтожают поврежденные или инфицированные клетки. В-лимфоциты, расположенные в лимфатических узлах, контролируют синтез иммуноглобулинов (IgG, IgM, IgA, IgD, IgE). Иммуноглобулины — это белки, помогающие организму бороться с заболеваниями, воздействуя на антигены. Каждое антитело специфично для своего антигена. При попадании нового антигена в организм вырабатывается соответствующее антитело для его нейтрализации. Иммуноглобулины IgG, IgM, IgA и IgD борются с вирусами и бактериями, тогда как IgE направлен на паразитов и аллергены. У здоровых людей уровень IgE невысок, но у предрасположенных к аллергии он значительно выше.
Аллергия представляет собой сложный иммунный ответ организма на определенные вещества, называемые аллергенами. Врачи отмечают, что основными причинами аллергии могут быть пыльца растений, шерсть животных, продукты питания и химические вещества. Симптомы варьируются от легких (чихание, зуд) до тяжелых (отек, затрудненное дыхание). Существует несколько видов аллергий, включая сезонную, пищевую и контактную.
При возникновении аллергической реакции важно знать, как оказать первую помощь: необходимо удалить аллерген, при необходимости принять антигистаминные препараты и вызвать скорую помощь в случае анафилактического шока. Диагностика причин аллергии включает кожные пробы и анализы крови. Лечение может быть как симптоматическим, так и направленным на десенсибилизацию. Врачи подчеркивают важность своевременного обращения за медицинской помощью для предотвращения серьезных осложнений.

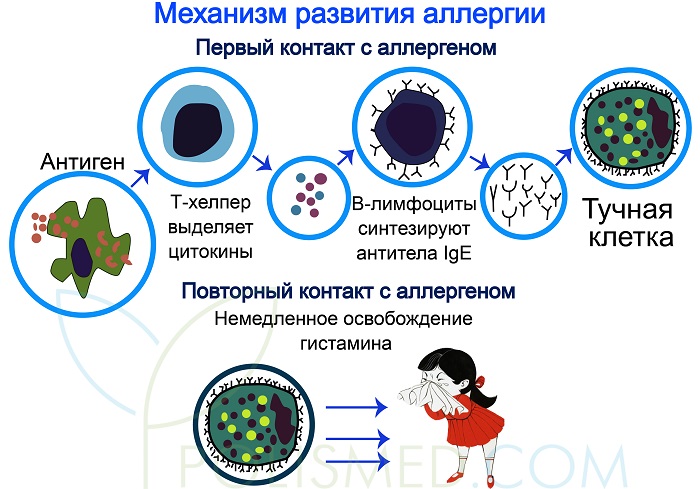
Механизм развития аллергии
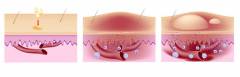
Организм людей с предрасположенностью к аллергии воспринимает безвредные вещества, такие как цветочная пыльца, шерсть, пыль и плесень, как антигены. При попадании даже небольшого количества этих веществ начинается выделение IgE для борьбы с «врагами». Для каждого аллергена вырабатывается специфическое антитело, поэтому антитела для пыльцы ромашки и тюльпана различаются. При обнаружении аллергена IgE связывается с тучными клетками и базофилами, образуя комплекс. Эти комплексы с базофилами циркулируют по органам, таким как нос, кожа, легкие и желудок, в то время как комплексы с тучными клетками остаются на месте. При повторном попадании аллергена тучные клетки и базофилы выделяют гистамин, что приводит к спазму гладких мышц, расширению капилляров, снижению артериального давления, отекам и сгущению крови. Таким образом, организм реагирует на аллерген.
Причины аллергии
Аллергия не возникает сразу и не у всех. Люди с предрасположенностью к аллергии могут сталкиваться с различными веществами длительное время, но это не всегда приводит к аллергии. В зависимости от ряда факторов, иммунная система «запоминает» вещество и начинает вырабатывать антитела, что при повторном контакте вызывает аллергическую реакцию. Иммунный ответ может быть вызван множеством веществ. Основные аллергены:
- Пыль (домашняя, уличная, книжная)
- Пыльца
- Шерсть домашних животных (кошек, собак) и их чешуйки
- Споры грибков и плесени
- Продукты питания (чаще всего яйца, молоко, пшеница, соя, морепродукты, орехи, фрукты)
- Укусы насекомых (пчел, ос, шмелей, муравьев)
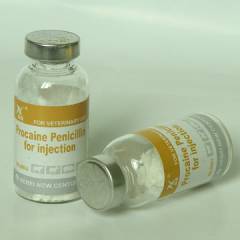
- Некоторые медикаменты (например, пенициллин)
- Латекс
- Бытовая химия
Симптомы аллергии
Симптомы зависят от типа аллергена и места его контакта с телом. В зависимости от места (дыхательные пути, носовые пазухи, кожа, пищеварительная система) могут проявляться различные симптомы.
- Частое и сильное чихание.
- Кашель, стеснение в груди, ощущение нехватки воздуха, затрудненное дыхание.
- Зуд в носу и обильные выделения из носа.
- Зуд, слезотечение, покраснение глаз и отечность век.
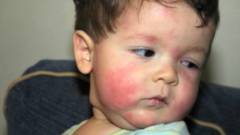
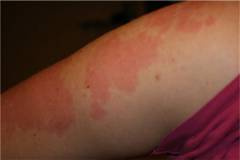
- Кожный зуд, покраснение, высыпания и шелушение кожи.
- Покалывание или онемение языка, губ, лица, шеи.
- Тошнота, рвота, диарея.
В редких случаях аллергия может привести к анафилактическому шоку, который может быть смертельным без своевременной помощи. Большинство реакций локализованы (в месте контакта с аллергеном), например, на коже, в носу или ротовой полости. Анафилактический шок затрагивает весь организм и развивается в течение нескольких минут после контакта с аллергеном. Симптомы анафилактического шока:
- Отек горла или полости рта.
- Трудности с глотанием и/или речью.
- Сыпь на любом участке тела.
- Покраснение и зуд кожи.
- Спазмы в животе, тошнота и рвота.
- Внезапная слабость.
- Резкое снижение артериального давления.
- Быстрый и слабый пульс.
- Головокружение и потеря сознания.
Как обнаружить аллерген?
Если у вас впервые появились симптомы аллергии, но вы не знаете, что их вызвало, обратитесь к врачу для подтверждения диагноза. Также необходимо пройти обследование для назначения правильного лечения и выявления причины аллергии.
Помимо осмотра и опроса, потребуется ряд анализов и исследований, специфичных для аллергии.
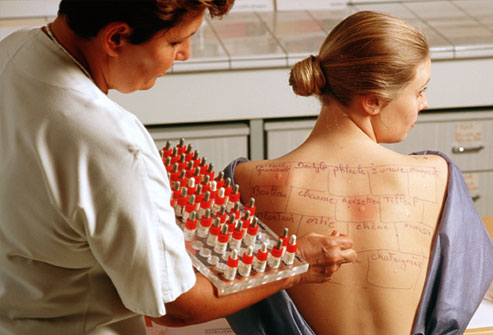
Кожные пробы — это исследование, назначаемое при подозрении на аллергию. Оно простое, быстрое (результаты через 15-20 минут) и недорогое. Кожные пробы позволяют точно определить аллерген, вызвавший реакцию. В ходе теста в кожу вводится небольшое количество различных аллергенов, и по реакции организма устанавливаются аллергены, способные вызвать реакцию. Исследование можно проводить людям любого возраста.
- Кожные пробы обычно делают на внутренней стороне предплечья, но также могут проводиться на спине.
- Выбор аллергенов основывается на истории болезни.
- Может быть введено от 2-3 до 25 аллергенов.
- Кожа делится на пронумерованные участки для каждого аллергена.
- Капля раствора аллергена наносится на кожу.
- Кожу в месте нанесения «царапают» специальным инструментом, что может быть неприятно.
Если реакция положительная, в месте нанесения раствора появляется зуд, затем округлая припухлость и покраснение. Припухлость увеличивается в диаметре и достигает максимального размера через 15-20 минут. Аллерген считается виновником аллергии, если диаметр припухлости превышает установленные размеры. Для проверки правильности исследования вводятся два контрольных раствора: один вызывает реакцию у 100% людей, другой не вызывает реакции.
Следует избегать антиаллергических препаратов за 48 часов до исследования, так как они могут привести к ложным результатам.
Анализ крови на IgE — измеряет количество IgE антител в крови. Для исследования берется небольшое количество крови из вены. Результаты обычно готовы через 7-14 дней. Это исследование проводится, если по каким-либо причинам невозможно сделать кожные пробы или если пациент постоянно принимает противоаллергические препараты. Также оно может быть назначено как дополнительное для подтверждения результатов кожных проб.
Существует несколько видов этого исследования:
- Общее содержание IgE антител в крови. Это исследование позволяет определить общее количество антител, но данные могут быть не всегда информативными, так как высокое содержание антител может быть и без аллергии.
- Анализ на специфичные IgE антитела в крови. Это исследование позволяет обнаружить антитела к конкретным пищевым аллергенам (например, арахису или яйцам) и необходимо для определения уровня сенсибилизации организма к определенным продуктам.
Результаты этого исследования подтверждают наличие или отсутствие аллергии, но не помогают определить степень ее тяжести. Для подтверждения диагноза в крови должно быть определенное количество IgE антител.
Накожные или аппликационные пробы (Patch-testing) — это исследование для определения причин аллергических реакций кожи, таких как контактный дерматит или экзема. Готовится специальная смесь из парафина или вазелина с аллергеном, предположительно вызвавшим реакцию. Эта смесь наносится на металлические пластинки (примерно 1 см в диаметре), и несколько пластинок с различными аллергенами прикрепляются к коже спины. Пациента просят не мочить кожу в течение 48 часов. После этого пластинки снимаются, и кожа проверяется на наличие реакций. Если реакции нет, пациента просят прийти на повторное исследование через 48 часов для проверки возможных изменений, вызванных замедленной реакцией организма.
Это исследование проводится для обнаружения аллергических реакций на такие вещества как:
- Бензокаин
- Хром (Cr)
- Кобальт (Co)
- Никель (Ni)
- Эпоксидные смолы
- Этилендиамин
- Формальдегид
- Компоненты парфюмерии
- Канифоль
- Ланолин
- Кортикостероиды
- Неомицин
Провокационные пробы — как и у всех медицинских исследований, у исследований на аллергию есть недостатки. При наличии аллергических реакций вышеописанные тесты не позволяют с 100% уверенностью установить диагноз. Единственный способ точно определить аллерген — это провокационная проба. Суть исследования заключается в вызове аллергической реакции у пациента с помощью употребления предполагаемых аллергенов. Это исследование проводится только в больнице под наблюдением специалистов.
Провокационные пробы обычно проводятся в двух случаях:
- Если кожные пробы и анализ крови не дали нужных результатов.
- Если у пациента (чаще у ребенка) с аллергией в анамнезе спустя длительное время исчезает аллергическая реакция на ранее установленный аллерген.
Исследование проводится в специализированном отделении с соблюдением всех мер безопасности и под контролем группы специалистов. Во время исследования аллерген вводится в носовую полость, под язык, в бронхи или в пищеварительную систему в зависимости от места предыдущей аллергической реакции. Если возникает аллергическая реакция, исследование прекращается, и принимаются меры для устранения симптомов.
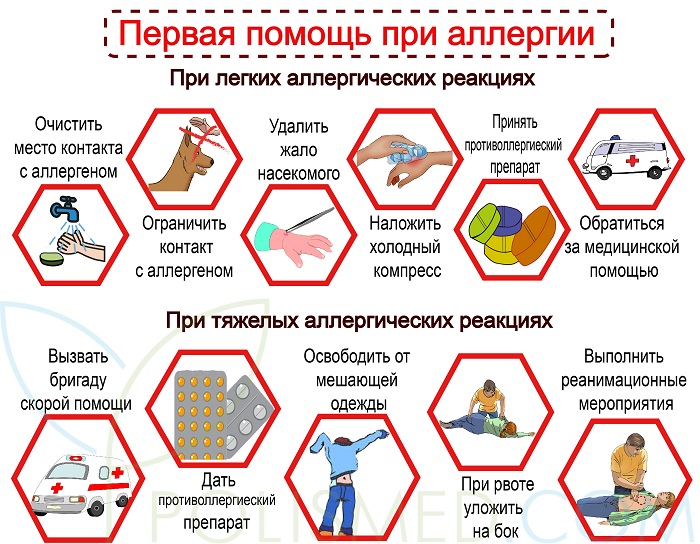
Первая помощь при аллергии
Аллергические реакции могут быть легкими и тяжелыми. Легкие аллергические реакции могут проявляться следующими симптомами:
- Легкий зуд небольшого участка кожи в месте контакта с аллергеном
- Легкий зуд в области глаз и слезотечение
- Легкое покраснение кожи
- Небольшая отечность или припухлость
- Заложенность носа и симптомы насморка
- Частое чихание
- Иногда могут появляться волдыри, чаще в местах укусов насекомых
При появлении этих симптомов необходимо выполнить следующие действия:
- Промыть и очистить место контакта с аллергеном (кожа, носовая полость, ротовая полость) теплой кипяченой водой.
- Ограничить контакт с аллергеном (если это домашние животные или цветы, вынести их в другое помещение).
- Если реакция вызвана укусом насекомого и в месте укуса осталось жало, удалить его.
- Наложить холодный компресс на место укуса или зудящий участок кожи.
- Принять один из антиаллергических препаратов: Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин), Клемастин (Тавегил).
- Если состояние не улучшается или ухудшается, вызвать скорую помощь или обратиться в медицинское учреждение для получения специализированной помощи.
Тяжелые аллергические реакции могут проявляться следующими симптомами:
- Затрудненное дыхание и одышка
- Спазмы в горле и ощущение закрытия дыхательных путей
- Охриплость или проблемы с речью
- Тошнота, рвота и боли в животе
- Учащенное сердцебиение
- Зуд, покалывание, отечность и покраснение больших участков кожи или всего тела
- Тревожное состояние, слабость или головокружение
- Потеря сознания при наличии каких-либо из вышеописанных симптомов
- При наличии этих симптомов необходимо немедленно вызвать скорую помощь.
- Если человек в сознании, дать ему противоаллергические препараты: Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин), Клемастин (Тавегил) в таблетках, или, если возможно, сделать укол с теми же препаратами в инъекционной форме.
- Уложить человека и освободить от одежды, мешающей дыханию.
- При наличии рвоты уложить на бок, чтобы уменьшить риск попадания рвотных масс в дыхательные пути.
- При остановке дыхания и отсутствии пульса выполнить реанимационные мероприятия: искусственное дыхание и непрямой массаж сердца (только если вы умеете), продолжать реанимацию до восстановления функций сердца и легких или до прибытия скорой помощи.
Чтобы избежать осложнений или ухудшения состояния при наличии даже легкой аллергической реакции, лучше всего незамедлительно обратиться за медицинской помощью, особенно если это касается детей.
Лечение аллергии
Основное правило в лечении аллергии — избегать контакта с аллергенами. Если вы аллергик и знаете, какие аллергены могут вызвать у вас реакцию, старайтесь максимально ограничить с ними контакт, так как аллергия может провоцировать все более тяжелые реакции при повторном контакте.
Медикаментозное лечение направлено на снижение риска развития аллергической реакции и устранение симптомов, вызванных аллергией.
Антигистамины — Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин), Клемастин (Тавегил) – это препараты первой группы, которые назначаются в первую очередь при лечении аллергических реакций. Когда аллерген попадает в организм, иммунная система вырабатывает гистамин, который вызывает большинство симптомов аллергии. Эти препараты помогают снизить количество выделяемого гистамина или полностью блокировать его выделение, но не могут устранить все симптомы аллергии.
Как и все препараты, антигистамины могут вызывать побочные эффекты, такие как сухость во рту, сонливость, головокружение, тошноту и рвоту, беспокойство и нервозность, затруднение мочеиспускания. Чаще побочные эффекты наблюдаются у антигистаминов первого поколения (Хлорпирамин (Супрастин), Клемастин (Тавегил)). Перед приемом антигистаминов следует проконсультироваться с лечащим врачом, чтобы уточнить необходимые дозы и обсудить возможность совместного применения с другими препаратами.
Деконгестанты (Псевдоэфедрин, Ксилометазолин, Оксиметазолин) – это группа препаратов, используемых для устранения заложенности носа. Обычно они встречаются в виде спреев или капель. Эти препараты назначаются при простудах, сенной лихорадке (аллергия на пыльцу) или любой аллергической реакции, сопровождающейся заложенностью носа, гриппе и синусите.
Внутренняя поверхность носа покрыта множеством мелких сосудов. Когда аллерген попадает в носовую полость, сосуды расширяются, увеличивается кровоток, что является защитной реакцией иммунной системы. Большой приток крови вызывает отек слизистой и обильное выделение слизи. Деконгестанты действуют на стенки сосудов слизистой, заставляя их сужаться, что снижает кровоток и уменьшает отек.
Эти препараты не рекомендуется принимать детям до 12 лет, кормящим матерям и людям с гипертонией. Также не следует использовать их более 5-7 дней, так как длительное применение может вызвать обратный эффект и усилить отек слизистой носа.
Деконгестанты могут вызывать побочные эффекты, такие как сухость во рту, головные боли и слабость. В редких случаях возможны галлюцинации или анафилактическая реакция.
Перед началом применения этих препаратов обязательно проконсультируйтесь с лечащим врачом.
Ингибиторы лейкотриенов (Монтелукаст (Сингуляр)) – это вещества, блокирующие реакции, вызванные лейкотриенами (вещества, выделяющиеся организмом во время аллергической реакции и вызывающие воспаление и отек дыхательных путей). Чаще всего используются для лечения бронхиальной астмы. Ингибиторы лейкотриенов можно принимать вместе с другими лекарственными препаратами, так как взаимодействий с ними не обнаружено. Побочные реакции проявляются редко и могут проявляться в виде головной боли, ушной боли или боли в горле.
Стероидные спреи (Беклометазон (Беконас, Беклазон), Флукатизон (Назарел, Фликсоназе, Авамис), Мометазон (Момат, Назонекс, Асманекс)) – это гормональные препараты, которые снижают воспалительные процессы в носовых ходах, тем самым уменьшая симптомы аллергических реакций, такие как заложенность носа. Всасываемость этих препаратов минимальна, поэтому побочные реакции минимальны, но при длительном применении возможны редкие побочные эффекты, такие как носовое кровотечение или боли в горле. Перед использованием этих препаратов желательно проконсультироваться с лечащим врачом.
Гипосенсибилизация (иммунотерапия) — это метод лечения, заключающийся в постепенном введении увеличивающихся доз аллергенов в организм, что приводит к снижению чувствительности к данному аллергену.
Процедура включает введение малых доз аллергена в виде подкожной инъекции. Вначале инъекции делаются с интервалом в неделю или реже, при этом доза аллергена постоянно увеличивается, пока не будет достигнута «поддерживающая доза», при которой наблюдается выраженный эффект снижения аллергической реакции. После достижения этой дозы необходимо вводить ее раз в несколько недель на протяжении еще 2-2,5 лет. Этот метод лечения обычно назначается при тяжелых формах аллергии, плохо поддающихся обычному лечению, а также для определенных типов аллергии, таких как аллергия на укусы пчел и ос. Лечение проводится только в специализированных медицинских учреждениях под контролем специалистов, так как этот метод может вызвать сильную аллергическую реакцию.
Анафилаксия (анафилактический шок)
Анафилаксия представляет собой тяжелую, опасную для жизни аллергическую реакцию. Чаще всего она затрагивает:
- Дыхательные пути (вызывает спазмы и отек легких)
- Процесс дыхания (нарушение дыхания, одышка)
- Циркуляцию крови (снижение артериального давления)
Механизм развития анафилаксии аналогичен обычной аллергической реакции, но проявления анафилаксии значительно более выражены.
Причины анафилаксии
Причины в основном аналогичны обычным аллергическим реакциям, но наиболее часто вызывают анафилактические реакции:
- Укусы насекомых
- Определенные виды пищи
- Некоторые медикаменты
- Контрастные вещества, используемые в диагностических исследованиях
Укусы насекомых – укусы пчел и ос чаще всего приводят к анафилактическому шоку. По статистике, лишь у 1 из 100 человек возникает аллергическая реакция на укус пчелы или осы, и только у небольшого числа людей реакция может перерасти в анафилаксию.
Пища – арахис является основной причиной анафилактической реакции среди продуктов питания. Другие продукты, которые могут вызвать анафилаксию:
- Грецкие орехи, фундук, миндаль и бразильский орех
- Молоко
- Рыба
- Моллюски и мясо краба
Менее распространенные продукты, которые могут вызвать анафилаксию:
- Яйца
- Бананы, виноград и клубника
Медикаменты – некоторые препараты могут спровоцировать анафилактические реакции:
- Антибиотики (чаще всего из пенициллинового ряда)
- Анестетики (вещества, используемые при операциях)
- НПВС (нестероидные противовоспалительные препараты)
- Ингибиторы ангиотензин-превращающего фермента
У людей, принимающих указанные препараты, аллергическая реакция или анафилаксия могут возникнуть при первом приеме, проявляясь в течение нескольких минут или часов.
Контрастные вещества – это химические вещества, вводимые внутривенно для детального исследования органов. Риск анафилактической реакции при использовании контрастных веществ составляет примерно 1 на 10000.
Симптомы анафилаксии
Время появления симптомов зависит от способа попадания аллергена в организм. Аллерген, попавший с пищей, может вызвать симптомы через несколько минут или часов, в то время как укус насекомого или инъекция могут вызвать симптомы в течение 2-30 минут. Симптомы могут варьироваться от умеренного кожного зуда до летального исхода без помощи.
Симптомы анафилаксии:
- Красная сыпь с сильным зудом
- Отек глаз, губ и конечностей
- Сужение, отек и спазмы дыхательных путей, вызывающие затруднение дыхания
- Ощущение кома в горле
- Тошнота и рвота
- Металлический привкус во рту
- Чувство страха
- Внезапное падение артериального давления, приводящее к слабости, головокружению и потере сознания
Диагностика анафилаксии
На данном этапе невозможно заранее определить, возникнет ли анафилаксия. Диагноз ставится во время появления реакции на основании симптомов или после ее протекания. Наблюдение за симптомами невозможно, так как они могут привести к резкому ухудшению состояния и летальному исходу, поэтому необходимо немедленно начинать лечение при первых признаках.
После анафилактической реакции проводятся исследования для выявления аллергена, вызвавшего реакцию. Если это первое проявление анафилаксии, назначаются исследования для постановки диагноза аллергии, включая:
- Кожные пробы
- Анализ крови на IgE
- Накожные или аппликационные пробы
- Провокационные пробы
Главная цель исследований после анафилактической реакции – выявить аллерген, вызвавший реакцию, с использованием максимально безопасных методов. Самым безопасным исследованием является радиоаллергосорбентный тест (RAST), который позволяет определить аллерген, вызвавший анафилактическую реакцию, путем анализа крови пациента на наличие антител к предполагаемым аллергенам.
Лечение анафилактического шока
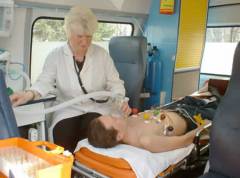
Анафилаксия является неотложным состоянием и требует немедленной медицинской помощи.
Если вы заметили симптомы у себя или у кого-то другого, немедленно вызовите скорую помощь.
Если известна причина симптомов, например, укус пчелы с торчащим жалом, удалите его.
Если у вас есть адреналиновые автоинжекторы, немедленно введите дозу препарата внутримышечно. К таким автоинжекторам относятся:
- EpiPen
- Anapen
- Jext
Если один из них есть, введите одну дозу (одна доза = один инжектор) в мышцу бедра на боковой поверхности, избегая введения в жировую ткань. Внимательно прочитайте инструкцию перед применением. После введения удерживайте инжектор в том же положении в течение 10 секунд. У большинства людей состояние должно улучшиться через несколько минут. Если этого не произошло, и у вас есть еще один автоинжектор, повторно введите дозу.
Если человек в бессознательном состоянии, поверните его на бок, согнув ногу в колене и подложив руку под голову, чтобы предотвратить попадание рвотных масс в дыхательные пути. Если дыхание отсутствует или пульс не прощупывается, проведите реанимацию, но только если вы знаете, как это делать. Реанимационные мероприятия проводятся до восстановления дыхания и пульса или до прибытия скорой помощи.
Лечение в стационаре будет проводиться препаратами, аналогичными тем, что используются для лечения аллергии.
Обычно пациент может быть выписан из больницы на 2-3 день после анафилаксии. Если вы знаете аллергены, способные вызвать у вас реакцию или анафилактический шок, избегайте контакта с ними.
Сколько длится аллергия?
Аллергия как заболевание может длиться всю жизнь. Под аллергией подразумевается гиперчувствительность организма к определенным веществам. Эта чувствительность является индивидуальной особенностью организма и сохраняется на длительное время, поэтому при повторном контакте с аллергеном организм всегда будет реагировать соответствующими симптомами. Иногда аллергия может проявляться только в детском возрасте или в период серьезных нарушений в работе иммунной системы, тогда она проходит в течение нескольких лет, но риск реакции при повторном контакте сохраняется. С возрастом интенсивность проявлений может уменьшаться, но повышенная чувствительность остается.
На продолжительность аллергической реакции влияют следующие факторы:
- Контакт с аллергеном. Аллергическая реакция возникает при контакте организма с аллергеном. Первый контакт не вызывает реакции, так как организм «знакомится» с веществом. Повторный контакт приводит к патологическим изменениям, так как организм уже имеет антитела. Чем дольше контакт с аллергеном, тем продолжительнее симптомы. Например, аллергия на пыльцу длится весь период цветения растения, если человек постоянно находится на улице. Если проводить больше времени дома, симптомы исчезнут быстрее.
- Форма аллергии. Аллергические реакции могут проявляться по-разному. Каждая форма имеет свою продолжительность. Например, крапивница может длиться от нескольких часов до нескольких недель. Слезотечение и кашель обычно проходят через несколько дней после прекращения контакта с аллергеном. Приступ бронхиальной астмы может длиться несколько минут после прекращения контакта. Анафилактический шок – кратковременная реакция, но без помощи может привести к смерти.
- Эффективность лечения. Длительность аллергии зависит от препаратов. Глюкокортикоиды (преднизолон, дексаметазон) действуют быстро и применяются при тяжелых реакциях. Антигистамины (супрастин, эролин) действуют медленнее и их эффект слабее, но чаще назначаются из-за побочных эффектов глюкокортикоидов. Чем быстрее начато лечение, тем быстрее исчезнут симптомы.
- Состояние иммунной системы. Заболевания щитовидной железы, надпочечников и другие патологии могут влиять на длительность аллергии. Лечение таких заболеваний может привести к исчезновению аллергических проявлений.
Чтобы быстрее избавиться от аллергии, нужно обратиться к врачу-аллергологу. Только специалист может определить конкретный аллерген и назначить эффективное лечение. Самолечение может привести к более длительному течению болезни и не позволит избежать повторных контактов с аллергеном.
Как быстро появляется аллергия?
В развитии аллергической реакции есть несколько этапов, каждый из которых характеризуется определенными процессами в организме. При первом контакте с аллергеном симптомы обычно не появляются. Аллергия возникает после повторного контакта. Время появления симптомов предсказать сложно, так как оно зависит от множества факторов.
При повторном контакте с аллергеном начинают выделяться иммуноглобулины класса Е (IgE), которые воздействуют на клетки, разрушая их мембрану. Это приводит к высвобождению медиаторов, наиболее важным из которых является гистамин. Под действием гистамина нарушается проницаемость сосудистых стенок, часть жидкости выходит из капилляров в межклеточное пространство, вызывая отек. Гистамин также вызывает сокращение гладкой мускулатуры в бронхах, что может привести к затруднению дыхания. Эта цепочка требует времени. Выделяют 4 типа аллергических реакций, три из которых протекают быстро, а одна – с замедленной реакцией.
На скорость возникновения аллергии влияют следующие факторы:
- Тип аллергической реакции. Существует 4 типа аллергических реакций, из которых преобладают реакции немедленного типа.
- Количество аллергена. Иногда даже небольшое количество аллергена вызывает симптомы. Например, укус осы может вызвать сильную реакцию. В целом, чем больше аллергена, тем быстрее симптомы.
- Вид контакта с аллергеном. В разных тканях организма разное количество клеток, распознающих аллерген. При попадании на кожу зуд или покраснение могут появиться позже, чем при вдыхании пыльцы, что может вызвать приступ астмы. При введении аллергена в кровь анафилактический шок развивается быстро.
- Клиническая форма аллергии. Каждый симптом аллергии является следствием действия медиаторов, но время появления симптомов различно. Например, краснота кожи возникает быстро, а отек требует больше времени. Пищевая аллергия проявляется медленнее, так как переваривание пищи требует времени.
- Индивидуальные особенности организма. У каждого человека разное количество клеток и медиаторов, участвующих в аллергической реакции. Поэтому один и тот же аллерген может вызывать разные симптомы у разных людей.
Таким образом, предсказать, когда появятся первые симптомы аллергии, сложно. Чаще всего это происходит в течение минут или часов. При введении большой дозы аллергена внутривенно реакция развивается практически мгновенно. Иногда на развитие аллергической реакции требуется несколько дней, особенно при кожных проявлениях пищевой аллергии.
Что нельзя есть при аллергии?
Правильное питание является важным компонентом лечения при пищевой аллергии. Даже при аллергии на вещества, не попадающие в организм с пищей, правильное питание имеет значение. Многие люди с аллергией имеют наследственную предрасположенность и индивидуальные особенности иммунной системы, что увеличивает риск гиперчувствительности к нескольким аллергенам. Соблюдение диеты помогает избегать продуктов, которые могут быть потенциальными аллергенами.
Пациентам с любой формой аллергии желательно исключить из рациона следующие продукты:
- Большинство морепродуктов. Хотя они полезны, контакт с новыми веществами может быть рискованным для людей с аллергией. Лучше ограничить рыбу, а от икры и морской капусты отказаться.
- Молочные продукты. Употреблять в умеренных количествах. От парного молока и домашних кисломолочных продуктов лучше отказаться, так как они содержат много белков, потенциальных аллергенов. Фабричная продукция проходит обработку, что снижает риск аллергии.
- Консервированные продукты. Промышленные консервы часто содержат много добавок, которые могут быть аллергенами.
- Некоторые фрукты и ягоды. Аллергия может возникать на клубнику, облепиху, дыню, ананасы и цитрусовые. Даже при употреблении блюд из этих продуктов риск остается.
- Продукты с добавками. Газированные напитки, мармелад, шоколад и жевательные резинки содержат много красителей, которые могут быть аллергенами.
- Мед. Является распространенным аллергеном, поэтому его следует употреблять с осторожностью. Также стоит быть осторожным с орехами и грибами.
Рацион пациентов с аллергией не должен быть слишком скудным. Указанные продукты не являются строго запрещенными, но их следует употреблять с осторожностью и в умеренных количествах. Более строгую диету рекомендуется соблюдать при обострениях аллергии, особенно после анафилактического шока. Полностью исключить нужно продукты, содержащие специфический аллерген. Например, при аллергии на клубнику нельзя есть клубничное мороженое или пить чай с клубникой. Следует быть внимательным, чтобы избежать контакта с аллергеном. Современные методы лечения могут помочь избавиться от проблемы, но профилактика остается важной. Более точные рекомендации по разрешенным продуктам может дать только врач-аллерголог после необходимых анализов.
Бывает ли аллергия при беременности?
Аллергические реакции у беременных женщин встречаются часто. Обычно аллергия не проявляется впервые после зачатия, женщины уже знают о своей проблеме и сообщают врачу. При своевременном вмешательстве диагностика и лечение аллергии в период беременности безопасны для матери и плода. Если у матери есть аллергия на препараты, используемые для лечения, лечение может продолжаться с добавлением средств для устранения аллергии. В каждом случае врачи определяют индивидуальный подход, так как нет единых стандартов из-за разнообразия форм болезни и состояния пациенток.
У беременных женщин аллергия может проявляться в следующих формах:
- Бронхиальная астма. Может возникать при вдыхании аллергена или при кожном/пищевом контакте. Спазм гладких мышц в бронхиол вызывает затруднение дыхания, что опасно для плода.
- Крапивница. Кожная аллергическая реакция, чаще проявляется в последнем триместре. Зудящие высыпания на животе или конечностях могут быть сняты антигистаминами и не представляют угрозы.
- Ангионевротический отек (отек Квинке). Возникает у женщин с наследственной предрасположенностью. Опасен отек в области дыхательных путей, так как может привести к остановке дыхания.
- Ринит. Аллергический ринит распространен у беременных, особенно во II-III триместре. Возникает отек слизистой носа, выделения из носа и трудности с дыханием.
Некоторые формы аллергии могут быть опасны для плода, поэтому при первых проявлениях следует обратиться к врачу. Если известна аллергия, возможно профилактическое назначение препаратов для предотвращения обострений. При контакте с аллергеном внимание уделяется адекватному и быстрому лечению.
Варианты медикаментозного лечения обострений при различных формах аллергии у беременных
| Форма аллергии | Рекомендуемые препараты и лечение |
| Бронхиальная астма | Ингаляционные формы беклометазона, эпинефрина, тербуталина, теофиллина. При тяжелом течении – преднизон (сначала ежедневно, затем через день). |
| Ринит | Дифенгидрамин (димедрол), хлорфенирамин, беклометазон интраназально. |
| Бактериальные осложнения ринита, синусита, бронхита(в том числе гнойные формы) | Антибиотики — ампициллин, амоксициллин, эритромицин, цефаклор. Антибиотикограмма для выбора препарата. Локально показан беклометазон для устранения аллергической реакции. |
| Ангионевротический отек | Подкожно эпинефрин, восстановление проходимости дыхательных путей. |
| Крапивница | Дифенгидрамин, хлорфенирамин, трипеленамин. В тяжелых случаях – эфедрин и тербуталин. При длительном течении возможно назначение преднизона. |
Важно уведомить анестезиолога о приеме препаратов против аллергии перед родами, чтобы оптимально подобрать препараты и дозы, устранив риск побочных реакций и осложнений.
Наиболее тяжелая форма аллергической реакции – анафилаксия. Она проявляется серьезными нарушениями кровообращения, что создает угрозу для плода. Анафилаксия у беременных чаще всего вызвана введением фармакологических препаратов.
Анафилаксия у беременных чаще всего вызвана следующими медикаментами:
- пенициллин;
- окситоцин;
- фентанил;
- декстран;
- цефотетан;
- фитоменадион.
Лечение анафилактического шока у беременных не отличается от лечения других пациентов. Для восстановления кровотока и устранения угрозы необходимо ввести эпинефрин. Если анафилаксия произошла в третьем триместре, следует учитывать возможность кесарева сечения.
Чем опасна аллергия?
Пациенты с аллергией часто не видят в своем заболевании опасности, так как тяжелые случаи встречаются редко. Однако пренебрегать этим не стоит. У людей, страдающих от сенной лихорадки или экземы, может развиться анафилактический шок при новом контакте с аллергеном.
Чаще всего аллергия проявляется следующими симптомами:
- сыпь;
- покраснение кожи;
- зуд;
- шелушение кожи;
- выделения из носа;
- жжение и покраснение глаз;
- сухость и слезоточивость;
- першение в горле;
- сухой кашель;
- чихание.
Эти симптомы не представляют угрозы для здоровья, но в тяжелых случаях аллергия может затрагивать сердечно-сосудистую и дыхательную системы, что делает состояние более серьезным.
Наиболее опасные формы аллергических реакций:
- Бронхиальная астма. При этом заболевании сужаются мелкие бронхи, что может привести к удушью.
- Ангионевротический отек (отек Квинке). Опасен отек в области дыхательных путей, который может привести к смерти.
- Анафилактический шок. Наиболее опасная форма аллергической реакции, затрагивающая различные органы и системы. Может привести к смерти.
Аллергия также опасна бактериальными осложнениями. Например, при экземе или рините ослабевают защитные барьеры, что создает условия для размножения микробов. Аллергический ринит может перейти в синусит или гайморит, а кожные проявления могут осложниться гнойным дерматитом.
Что делать при аллергии у ребенка?
Аллергические реакции у детей возникают чаще, чем у взрослых. Чаще всего речь идет о пищевой аллергии, но все формы заболевания могут проявляться в раннем возрасте. Перед лечением ребенка с аллергией необходимо определить конкретный аллерген. Для этого нужно обратиться к аллергологу. В некоторых случаях оказывается, что у ребенка нет аллергии, а есть непереносимость пищи, что требует другого подхода. Если подтверждается аллергия, лечение назначается с учетом возрастных особенностей.
Особый подход к лечению аллергии у ребенка необходим по следующим причинам:
- Маленькие дети не могут описать симптомы.
- Иммунная система ребенка отличается от взрослой, что увеличивает риск аллергии на новую пищу.
- Дети часто контактируют с аллергенами, что затрудняет определение причины аллергии.
- Сильные препараты могут вызывать серьезные побочные эффекты у детей.
При аллергических реакциях у детей задействованы те же механизмы, что и у взрослых. Поэтому используются те же лекарства в соответствующих дозировках, основанных на весе ребенка.
Наиболее распространенные антигистаминные препараты:
- супрастин (хлоропирамин);
- тавегил (клемастин);
- димедрол (дифенгидрамин);
- диазолин (мебгидролин);
- фенкарол (хифенадина гидрохлорид);
- пипольфен (прометазин);
- эролин (лоратадин).
Эти средства назначаются при аллергических реакциях, не угрожающих жизни ребенка. Они помогают устранить крапивницу, дерматиты, зуд, слезоточивость глаз и першение в горле. При серьезных аллергических реакциях, угрожающих жизни, необходимо использовать кортикостероиды (преднизолон, беклометазон и др.), которые действуют быстрее. Также для поддержания работы сердечно-сосудистой и дыхательной систем вводится адреналин или его аналоги (эпинефрин).
При аллергии у детей важно помнить, что детский организм более чувствителен. Поэтому нельзя игнорировать даже легкие проявления аллергии. Следует обратиться к врачу для подтверждения диагноза и назначения лечения. Самолечение опасно, так как реакция организма на аллерген может меняться с возрастом.
Какие есть народные средства от аллергии?
Народные средства от аллергии следует подбирать в зависимости от локализации симптомов. Существуют растения, которые могут воздействовать на иммунную систему, ослабляя проявления аллергии. Другие средства могут прерывать патологический процесс на местном уровне.
Из народных средств, воздействующих на иммунную систему, чаще всего применяют:
- Мумие. 1 г мумие растворяется в 1 л горячей воды. Раствор охлаждают до комнатной температуры и принимают раз в день. Курс длится 2-3 недели. Для детей дозу уменьшают до 50-70 мл.
- Перечная мята. 10 г сухих листьев заливают половиной стакана кипятка, настаивают 30-40 минут и принимают трижды в день по 1 столовой ложке.
- Календула. 10 г сухих цветков заливают стаканом кипятка, настаивают 60-90 минут и принимают дважды в день по 1 столовой ложке.
- Ряска болотная. Сушеный порошок принимают по 1 чайной ложке трижды в день, запивая водой.
- Корень одуванчика. Свежие корни ошпаривают кипятком, размалывают и заливают стаканом кипятка. Принимают по 1 стакану в день в три приема.
- Корень сельдерея. 2 столовые ложки измельченного корня заливают 200 мл холодной воды и настаивают 2-3 часа. Принимают по 50-100 мл трижды в день.
Эти средства могут облегчить симптомы аллергического насморка, конъюнктивита и приступов астмы. При кожных проявлениях предпочтение следует отдавать локальным методам лечения.
При кожных проявлениях аллергии лучше всего помогают:
- Сок укропа. Выжимают сок из молодых побегов, разводят водой и используют в виде компресса.
- Мумие. Применяется в виде примочек при кожных проявлениях аллергии.
- Анютины глазки. Готовят настой из сушеных цветков и добавляют в ванну.
- Крапива. Свежие цветки размять и залить кипятком, затем делать примочки.
- Шишки хмеля. Заливают растертые шишки кипятком и делают компрессы.
Эти средства могут помочь устранить зуд, красноту кожи и экзему. Для ощутимого эффекта нужно провести 3-4 процедуры. Однако лечение народными средствами имеет минусы.
Минусы лечения народными средствами:
- Неспецифическое действие трав. Лекарственные растения не могут сравниться с современными препаратами по силе и скорости действия.
- Риск новых аллергических реакций. Люди с аллергией могут иметь предрасположенность к другим аллергенам, что может усугубить состояние.
- Маскировка симптомов. Многие народные средства воздействуют на внешние проявления аллергии, но не на механизм ее развития.
Таким образом, народные средства не являются лучшим выбором в борьбе с аллергией. При этом заболевании лучше обратиться к врачу для определения конкретного аллергена. Специалист может рекомендовать безопасные средства на основе лекарственных трав.
Бывает ли аллергия на человека?
Классическая аллергия – это острый ответ иммунной системы на контакт с чуждыми веществами. У людей строение тканей схоже, поэтому аллергических реакций на биологические компоненты другого человека быть не может. Однако у очень чувствительных пациентов может возникать аллергия при общении с одним и тем же человеком. Это объясняется тем, что каждый человек контактирует с множеством потенциальных аллергенов. Носитель не подозревает, что является переносчиком аллергенов, так как его организм не имеет повышенной чувствительности. Для аллергика даже малое количество чуждого вещества может вызвать серьезные симптомы.
Чаще всего за аллергию на человека принимают чувствительность к:
- Косметике. Косметические средства могут быть аллергенами. Контакт с губной помадой или парфюмерией может вызвать реакцию.
- Производственной пыли. Люди, работающие на производстве, могут переносить специфические аллергены на коже и одежде.
- Шерсти животных. Владельцы домашних животных могут переносить шерсть или слюну на одежде, что вызывает реакцию у аллергиков.
- Лекарственным препаратам. После приема медикаментов их компоненты могут выделяться с потом, слезами и другими жидкостями, что может вызвать аллергию.
Существуют и другие случаи, когда конкретный человек является переносчиком аллергена. В таких ситуациях важно временно прекратить контакт и обратиться к специалисту. Расширенные кожные тесты помогут выявить аллерген. После этого следует обсудить с переносчиком, откуда мог попасть аллерген. Смена парфюмерии или прекращение приема лекарств может решить проблему.
В редких случаях аллергия на человека может возникать при психических расстройствах, когда симптомы вызываются не контактом с аллергеном, а психологической несовместимостью.
Бывает ли аллергия на алкоголь?
Существует мнение, что некоторые люди страдают аллергией на алкоголь. Это не совсем верно, так как этиловый спирт имеет простую молекулярную структуру и не может быть аллергеном. Однако аллергические реакции на алкогольные напитки возможны, но в роли аллергена выступают не этиловый спирт, а другие вещества.
Аллергия на алкогольные напитки объясняется следующими факторами:
- Этиловый спирт как растворитель. Многие вещества растворяются в спирте, поэтому алкогольные напитки содержат много растворенных веществ.
- Небольшое количество аллергена. Даже малые примеси могут вызвать реакцию.
- Низкий контроль качества. На рынке много товаров с неизвестными компонентами, которые могут быть аллергенами.
- Неправильные условия хранения. Некачественные упаковки могут выделять вещества в напиток.
- Употребление алкоголя внутрь. Аллергия может проявляться при попадании аллергена в желудочно-кишечный тракт.
Случаи аллергии на алкогольные напитки учащаются. Людям с наследственной предрасположенностью следует внимательно выбирать напитки и избегать тех, которые содержат натуральные ароматизаторы или добавки.
Проявления аллергии на алкогольные напитки могут включать:
- Приступы бронхиальной астмы
- Покраснение кожи
- Крапивницу
- Ангионевротический отек
- Анафилактический шок
- Экзему
Некоторые врачи считают, что алкоголь может не вызывать аллергические реакции, а стимулировать их. У ряда пациентов после употребления алкоголя повышается проницаемость кишечных стенок, что может привести к попаданию микробов в кровь.
При любых признаках аллергической реакции после употребления алкоголя следует обратиться к врачу. Это может быть связано как с аллергией, так и с алкоголизмом. Аллерголог должен установить конкретный аллерген и предупредить пациента о чувствительности к нему. Больному рекомендуется пройти курс лечения алкоголизма, если это необходимо.
Можно ли умереть от аллергии?
Аллергические реакции – это усиленный ответ иммунной системы на контакт с чуждыми телами. Предсказать проявления аллергии сложно. Нередко они сводятся к «безобидным» симптомам, но в некоторых случаях могут затрагивать жизненно важные системы организма, что создает риск смерти.
Чаще всего аллергия проявляется следующими симптомами:
- Насморк с водянистыми выделениями
- Пятна или сыпь на коже
- Зуд
- Сухой кашель
- Воспаление слизистых оболочек
Эти проявления не угрожают жизни, но в тяжелых случаях аллергия может затрагивать сердечно-сосудистую и дыхательную системы, что делает состояние серьезным.
Наиболее опасные формы аллергических реакций:
- Бронхиальная астма. Приступ астмы может привести к удушью.
- Ангионевротический отек (отек Квинке). Опасен отек в области дыхательных путей.
- Анафилактический шок. Наиболее опасная форма аллергии, может привести к смерти.
Аллергия также опасна бактериальными осложнениями. Например, экзема или ринит могут ослабить защитные барьеры, что создает условия для размножения микробов. Аллергический ринит может перейти в синусит или гайморит, а кожные проявления могут осложниться гнойным дерматитом.
Бывает ли аллергия на медикаменты?
Аллергическая реакция на медикаменты – распространенная проблема. Почти 10% побочных эффектов от препаратов имеют аллергическую природу. Высокая частота связана с тем, что люди получают много фармакологических средств с детства.
Аллергия на медикаменты считается опасной, так как часто принимает серьезные формы (отек Квинке, анафилаксия), угрожающие жизни. Если контакт произошел в домашних условиях, риск летального исхода возрастает. В медицинских учреждениях риск меньше, так как есть набор для первой помощи при анафилактическом шоке.
Опасность аллергии на медикаменты обусловлена следующими причинами:
- Многие медикаменты вводятся внутривенно в больших количествах.
- Современные препараты имеют высокомолекулярную структуру и могут провоцировать аллергические реакции.
- Пациенты, дающие аллергию на препараты, уже больны, что усугубляет реакцию.
- Частота анафилактического шока выше, чем при аллергии на другие вещества.
- Некоторые врачи пренебрегают пробами на переносимость и сразу вводят большие дозы.
- Нейтрализовать действие некоторых препаратов трудно.
- Многие лекарства поступают с черного рынка и могут содержать примеси.
- Аллергия на препарат может проявляться не сразу, а через несколько дней.
Риск развития гиперчувствительности к препарату после первого применения составляет в среднем 2-3%. Однако он различен для разных групп препаратов. Некоторые лекарства содержат природные компоненты и имеют высокий потенциал для аллергии.
Наиболее распространена аллергия на следующие медикаменты:
- Пенициллин и его аналоги
- Цефалоспорины
- Сульфаниламиды
- Гетерологичные сыворотки
- Инсулин
- Некоторые гормональные препараты
- Ацетилсалициловая кислота
- НПВС
- Барбитураты
- Местные анестетики
Проявления аллергии на медикаменты могут быть разнообразными. Немедленные реакции включают анафилактический шок, острую крапивницу или ангионевротический отек, которые могут появиться в первые минуты после введения препарата. Ускоренные реакции могут возникать в течение 3 дней после контакта. Замедленные реакции развиваются через несколько дней после введения препарата.
Тяжесть проявлений аллергии предсказать сложно. Некоторые препараты могут не проявлять аллергическую активность в пробах.
Вероятность аллергии и тяжесть ее проявлений зависят от:
- Возраста пациента
- Половой принадлежности
- Генетических факторов
- Сопутствующих заболеваний
- Социальных факторов
- Одновременного приема нескольких препаратов
- Давности первого контакта
- Качества лекарства
- Срока годности препарата
- Способа введения
- Дозы препарата
- Метаболизма препарата в организме
Избежать аллергии на медикаменты можно, имея крепкое здоровье. Чем меньше человек болеет, тем реже он контактирует с лекарствами. Перед применением потенциально опасного препарата проводятся специальные кожные пробы. Небольшие дозы вводятся внутрикожно и подкожно. При гиперчувствительности наблюдаются отеки и покраснения. Если пациент знает о наличии аллергии на препараты, он должен уведомить врача до начала лечения.
Бывает ли аллергия на воду, воздух, солнце?
Аллергические реакции возникают из-за активации иммунной системы при контакте с аллергенами. Солнечный свет не является аллергеном, так как это поток волн. Об аллергии на воду или воздух можно говорить условно, так как аллергенами обычно являются сложные вещества.
За последние десятилетия сообщалось о случаях аллергии на молекулы воды, но большинство специалистов сомневаются в их достоверности. Чаще речь идет о аллергии на вещества, растворенные в воде. В городских водопроводах это может быть хлор. У людей с аллергией на эти вещества могут возникать симптомы после контакта с обычной водой.
Аллергия на примеси в воде может проявляться:
- Сухостью кожи
- Шелушением
- Дерматитом
- Красными пятнами
- Зудом
- Сыпью
- Расстройствами пищеварения
- Отеком слизистой рта и глотки
Аллергия на воздух невозможна, так как он необходим для дыхания. Речь идет о примесях в воздухе, которые могут вызывать аллергические реакции. Некоторые люди чувствительны к сухому или холодному воздуху, что может вызывать симптомы, схожие с аллергией.
Аллергические реакции на воздух могут объясняться:
- Примесями в воздухе
- Сухим воздухом
- Холодным воздухом
Фотодерматит – это повышенная чувствительность к солнечному свету, проявляющаяся различными изменениями на коже. Гистамин может выделяться под воздействием ультрафиолетового излучения, вызывая симптомы, схожие с аллергией.
Повышенная чувствительность к солнечному свету может проявляться:
- Сыпью
- Зудом
- Покраснением кожи
- Утолщением кожи
- Шелушением
- Пигментацией
Таким образом, аллергии на воду, воздух или солнечный свет, по сути, не существует. Воздействие этих факторов может вызывать симптомы, схожие с аллергией, но не приводит к серьезным состояниям, как анафилактический шок или отек Квинке.
Передается ли аллергия по наследству?
Считается, что предрасположенность к аллергии может передаваться генетически. У людей могут быть особые белки или молекулы, отвечающие за развитие иммунных реакций. Исследования показывают, что у родителей с аллергией высок шанс появления ребенка с аналогичными особенностями. Однако не всегда наблюдается соответствие аллергенов.
К появлению аллергии могут предрасполагать:
- Искусственное вскармливание
- Ранний контакт с аллергенами
- Частый контакт с химическими раздражителями
- Жизнь в развитых странах
- Эндокринные заболевания
Эти факторы могут вызвать аллергию даже у людей без наследственной предрасположенности. У людей с предрасположенностью они могут привести к более частым и сильным проявлениям.
Предсказать аллергию заранее сложно. У родителей с аллергией могут родиться дети без этого заболевания. Специальных генетических тестов для определения наследственной предрасположенности не существует.
Если у ребенка появляются признаки аллергии, и его родители также страдают от аллергии, следует обратиться к врачу-аллергологу. Он проведет тесты с распространенными аллергенами, чтобы выявить гиперчувствительность и избежать контакта с аллергенами в будущем.
| Причина Аллергии | Симптомы Аллергии | Действия |
|---|---|---|
| Аллергены (пыльца, пыль, шерсть животных, пищевые продукты, лекарства, укусы насекомых) | Насморк, чихание, зуд в носу и глазах, слезотечение, кашель, кожная сыпь (крапивница), отек, затрудненное дыхание, тошнота, рвота, диарея | Устранение контакта с аллергеном, прием антигистаминных препаратов (по назначению врача), промывание носа солевым раствором, использование ингаляторов (при бронхиальной астме) |
| Пищевая аллергия (молоко, яйца, орехи, рыба, соя) | Сыпь, зуд, отек губ, языка, горла, затрудненное дыхание, тошнота, рвота, диарея, анафилактический шок | Немедленное обращение за медицинской помощью, прием антигистаминных препаратов (по назначению врача), в случае анафилактического шока — введение адреналина (только медицинским работником) |
| Аллергия на лекарства | Сыпь, зуд, отек, затрудненное дыхание, анафилактический шок | Немедленное прекращение приема лекарства, обращение за медицинской помощью, прием антигистаминных препаратов (по назначению врача), в случае анафилактического шока — введение адреналина (только медицинским работником) |
| Аллергия на укусы насекомых | Отек, покраснение, зуд в месте укуса, тошнота, рвота, головокружение, затрудненное дыхание, анафилактический шок | Обработка места укуса антисептиком, холодный компресс, прием антигистаминных препаратов (по назначению врача), в случае анафилактического шока — немедленное обращение за медицинской помощью, введение адреналина (только медицинским работником) |
| Контактный дерматит (косметические средства, металлы, растения) | Покраснение, зуд, отек, пузыри на коже | Избегание контакта с аллергеном, использование кортикостероидных мазей (по назначению врача) |
| Бронхиальная астма (аллергическая форма) | Приступы удушья, кашель, свистящее дыхание, одышка | Использование ингаляторов (по назначению врача), прием бронхолитиков, обращение за медицинской помощью при тяжелом приступе |
| Анафилактический шок (тяжелая аллергическая реакция) | Резкое снижение артериального давления, потеря сознания, отек гортани, затрудненное дыхание, цианоз (синюшность кожи) | Немедленное введение адреналина (только медицинским работником), срочная госпитализация |
| Диагностика: кожные пробы, анализ крови на иммуноглобулины Е (IgE), провокационные тесты | ||
| Лечение: антигистаминные препараты, кортикостероиды, иммунотерапия (аллерген-специфическая иммунотерапия — АСИТ) |
Аллергия — это реакция организма на определённые вещества, называемые аллергенами. Причины могут быть разнообразными: от пыльцы растений до продуктов питания и лекарств. Симптомы аллергии варьируются от лёгких (чихание, зуд) до тяжёлых (отёк, затруднённое дыхание). Существует множество видов аллергий, включая сезонную, пищевую и контактную. Первая помощь при аллергической реакции включает в себя устранение контакта с аллергеном и, в случае тяжёлых симптомов, применение антигистаминов или адреналина. Диагностика причин аллергии может включать кожные пробы и анализы крови. Лечение часто требует избегания аллергенов и использования медикаментов. Важно помнить, что анафилактический шок — это угрожающее жизни состояние, требующее немедленной медицинской помощи.

Причины аллергии
Аллергия не возникает мгновенно и не затрагивает всех. Люди с предрасположенностью к аллергическим реакциям (из-за наследственности или особенностей иммунной системы) могут долго контактировать с аллергенами, и это не всегда приводит к аллергии. Однако под воздействием определенных факторов иммунная система «запоминает» аллерген и начинает вырабатывать антитела. При повторном контакте возникает аллергическая реакция. Основной причиной аллергии является иммунный ответ, который может быть вызван различными веществами. К основным аллергенам относятся:
- Пыль (домашняя, уличная, книжная)
- Пыльца растений
- Шерсть домашних животных и их кожные чешуйки (кошки, собаки)
- Споры грибов и плесени
- Продукты питания (чаще всего: яйца, молоко, пшеница, соя, морепродукты, орехи, фрукты)
- Укусы насекомых (яд) пчел, ос, шмелей, муравьев
- Некоторые лекарства (например, пенициллин)
- Латекс
- Бытовая химия.
Симптомы аллергии
Симптомы аллергии зависят от типа аллергена и места его воздействия. В зависимости от контакта (дыхательные пути, носовые пазухи, кожа, желудочно-кишечный тракт) проявляются различные признаки.
- Частое и интенсивное чихание.
- Кашель, сжатие в груди, нехватка воздуха, затрудненное дыхание.
- Зуд в носу и обильные водянистые выделения.
- Зуд, слезотечение, покраснение глаз и отечность век.
- Зуд на коже, покраснение, высыпания и шелушение.
- Покалывание или онемение в ротовой полости.
- Отек губ, языка, лица и шеи.
- Тошнота, рвота и диарея.
В редких случаях аллергия может вызвать анафилактический шок, опасный для жизни без своевременных мер. Большинство реакций локальны (в области контакта с аллергеном), например, на коже или в ротовой полости. Анафилактический шок затрагивает весь организм и развивается в течение нескольких минут после контакта с аллергеном. Симптомы анафилактического шока могут включать:
- Отек горла или ротовой полости.
- Затрудненное глотание и/или речь.
- Сыпь на любом участке тела.
- Покраснение и зуд кожи.
- Спазмы в животе, тошнота и рвота.
- Внезапная слабость.
- Резкое снижение артериального давления.
- Быстрый и слабый пульс.
- Головокружение и потеря сознания.

Как обнаружить аллерген?
Если у вас впервые появились симптомы аллергии, обратитесь к врачу для диагностики и подтверждения аллергии. Врач даст рекомендации по лечению и выявлению источника реакции.
Для диагностики аллергии могут потребоваться анализы и исследования.
Кожные пробы назначаются при подозрении на аллергию. Их преимущества: простота, скорость (результаты через 15-20 минут) и низкая стоимость. Проба позволяет определить конкретный аллерген, вызвавший реакцию. В кожу вводят небольшое количество различных аллергенов, и по реакции организма выявляют аллергены. Исследование подходит для всех возрастов.
- Кожные пробы обычно проводят на внутренней стороне предплечья или на спине.
- Выбор аллергенов основывается на истории болезни.
- Вводят от 2-3 до 25 аллергенов.
- Кожа делится на пронумерованные участки для каждого аллергена.
- На кожу наносят каплю раствора аллергена.
- В месте нанесения кожа «царапается» специальным инструментом, что может быть немного неприятно.
При положительной реакции через несколько минут появляется зуд, затем округлая припухлость и покраснение. Припухлость достигает максимального размера через 15-20 минут. Аллерген считается причиной реакции, если диаметр припухлости превышает установленные размеры. Для проверки вводятся два контрольных раствора: один вызывает реакцию у 100% людей, другой — нет. За 48 часов до исследования следует избегать антиаллергических препаратов, чтобы избежать ложных результатов.
Анализ крови на IgE измеряет уровень IgE антител в крови. Для исследования требуется небольшое количество крови из вены. Результаты обычно готовы через 7-14 дней. Этот тест проводят, если кожные пробы невозможны или пациент принимает противоаллергические препараты. Он также может быть дополнительным для подтверждения результатов кожных проб.
Существует несколько видов данного исследования:
- Общее содержание IgE антител. Это исследование определяет общее количество антител, но данные могут быть неинформативными, так как уровень антител может быть высоким и без аллергии.
- Анализ на наличие специфичных IgE антител. Это исследование выявляет антитела к определенным пищевым аллергенам (например, к арахису или яйцам) и необходимо для определения уровня сенсибилизации организма.
Результаты могут подтвердить наличие или отсутствие аллергии, но не помогут определить её степень. Для подтверждения диагноза в крови должно содержаться определенное количество IgE антител.
Накожные или аппликационные пробы (Patch-testing) помогают выявить причины аллергических реакций кожи, таких как контактный дерматит или экзема. Специальная смесь из парафина или вазелина с аллергеном наносится на металлические пластинки (примерно 1 см в диаметре), которые прикрепляются к коже спины. Пациента просят не мочить кожу в течение 48 часов. Затем пластинки снимаются, и кожа проверяется на наличие реакций. Если реакции нет, пациента просят прийти на повторное исследование через 48 часов для проверки замедленной реакции.
Это исследование помогает выявить аллергические реакции на такие вещества, как:
- Бензокаин
- Хром (Cr)
- Кобальт (Co)
- Никель (Ni)
- Эпоксидные смолы
- Этилендиамин
- Формальдегид
- Компоненты парфюмерии
- Канифоль
- Ланолин
- Кортикостероиды
- Неомицин
Провокационные пробы — единственный способ точно установить диагноз и выявить аллерген. Исследование заключается в вызове аллергической реакции у пациента с помощью употребления предполагаемых аллергенов. Это исследование проводится только в больнице под наблюдением специалистов.
Данное исследование обычно проводится в двух случаях:
- Если кожные пробы и анализ крови не дали нужных результатов.
- Если у пациента (чаще у ребенка) аллергия в анамнезе исчезает на ранее установленный аллерген.
Исследование проводится в специализированном отделении с соблюдением мер безопасности. Аллерген может быть введен в нос, под язык, в бронхи или в пищеварительную систему в зависимости от места предыдущей реакции. В случае аллергической реакции исследование немедленно прекращается, и принимаются меры для устранения симптомов.
Первая помощь при аллергии
Аллергические реакции могут быть легкими и тяжелыми.
Легкие аллергические реакции проявляются следующими симптомами:
- Зуд в ограниченном участке кожи после контакта с аллергеном
- Покраснение глаз и слезотечение
- Небольшое покраснение кожи
- Отечность или припухлость
- Заложенность носа и насморк
- Частое чихание
- В редких случаях — волдыри, особенно после укусов насекомых
При появлении этих симптомов рекомендуется:
- Промыть место контакта с аллергеном (кожа, нос, рот) теплой кипяченой водой.
- Ограничить контакт с аллергеном (например, переместить домашних животных или цветы в другое помещение).
- Если реакция вызвана укусом насекомого и жало осталось в коже, удалить его.
- Наложить холодный компресс на место укуса или зудящий участок кожи.
- Принять антигистаминные препараты: Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин), Клемастин (Тавегил).
- Если состояние не улучшается или ухудшается, вызвать скорую помощь или обратиться в медицинское учреждение.
Тяжелые аллергические реакции могут проявляться следующими симптомами:
- Затрудненное дыхание и одышка
- Спазмы в горле и сжатие дыхательных путей
- Охриплость или трудности с речью
- Тошнота, рвота и боли в животе
- Учащенное сердцебиение
- Зуд, покалывание, отечность и покраснение больших участков кожи или всего тела
- Чувство тревоги, слабость или головокружение
- Потеря сознания при наличии любых из вышеуказанных симптомов
- При появлении этих симптомов немедленно вызвать скорую помощь.
- Если пострадавший в сознании, дать антигистаминные препараты: Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин), Клемастин (Тавегил) в таблетках или инъекциях.
- Уложить пострадавшего и освободить от одежды, мешающей дыханию.
- Если есть рвота, положить на бок, чтобы снизить риск попадания рвотных масс в дыхательные пути.
- При остановке дыхания и отсутствии сердцебиения провести реанимацию: искусственное дыхание и непрямой массаж сердца (если умеете), продолжать до восстановления функций сердца и легких или до прибытия скорой помощи.
Чтобы избежать осложнений даже при легкой аллергической реакции, лучше незамедлительно обратиться за медицинской помощью, особенно если это касается детей.
Лечение аллергии
Самое важное правило при лечении аллергий — избегать контакта с аллергенами. Если вы знаете, какие вещества вызывают у вас реакцию, старайтесь минимизировать контакт с ними, так как повторное взаимодействие может привести к более серьезным реакциям.
Медикаментозное лечение направлено на снижение вероятности аллергической реакции и облегчение симптомов.
Антигистамины, такие как Фексофенадин (Телфаст), Лоратадин (Кларитин), Цетиризин (Зиртек), Хлорпирамин (Супрастин) и Клемастин (Тавегил), часто назначаются в начале лечения аллергий. При попадании аллергена в организм иммунная система вырабатывает гистамин, вызывающий симптомы аллергии. Эти препараты уменьшают выделение гистамина или блокируют его, но не устраняют все симптомы.
Антигистамины могут вызывать побочные эффекты: сухость во рту, сонливость, головокружение, тошноту, рвоту, беспокойство и затруднения с мочеиспусканием. Чаще побочные эффекты наблюдаются у антигистаминов первого поколения (например, Хлорпирамин и Клемастин). Перед началом приема антигистаминов проконсультируйтесь с врачом о дозировке и совместимости с другими лекарствами.
Деконгестанты (Псевдоэфедрин, Ксилометазолин, Оксиметазолин) предназначены для снятия заложенности носа. Обычно они доступны в форме спреев или капель и назначаются при простудах, сенной лихорадке и других аллергических реакциях, сопровождающихся заложенностью носа.
При попадании аллергена в носовые проходы сосуды расширяются, увеличивая кровоток, что приводит к отеку слизистой и выделению слизи. Деконгестанты сужают сосуды, уменьшая кровоток и отек.
Эти препараты не рекомендуются детям до 12 лет, кормящим матерям и людям с гипертонией. Не используйте их более 5-7 дней, так как длительное применение может вызвать обратный эффект и усилить отек слизистой.
Деконгестанты могут вызывать побочные эффекты: сухость во рту, головные боли и слабость. В редких случаях возможны галлюцинации или анафилактические реакции. Перед началом применения проконсультируйтесь с врачом.
Ингибиторы лейкотриенов (например, Монтелукаст (Сингуляр)) блокируют реакции, вызванные лейкотриенами, которые вызывают воспаление и отек дыхательных путей. Чаще всего их применяют для лечения бронхиальной астмы. Ингибиторы лейкотриенов можно использовать с другими лекарствами, так как взаимодействий не обнаружено. Побочные эффекты возникают редко и могут проявляться головной болью, болью в ушах или горле.
Стероидные спреи (Беклометазон (Беконас, Беклазон), Флукатизон (Назарел, Фликсоназе, Авамис), Мометазон (Момат, Назонекс, Асманекс)) снижают воспаление в носовых проходах, уменьшая симптомы аллергии, такие как заложенность носа. Всасываемость этих препаратов минимальна, поэтому вероятность побочных эффектов невелика, но при длительном применении могут возникнуть редкие реакции, такие как носовое кровотечение или боль в горле. Перед использованием проконсультируйтесь с врачом.
Гипосенсибилизация (иммунотерапия) — метод лечения, заключающийся в постепенном введении увеличивающихся доз аллергенов, что снижает чувствительность к ним. Процедура включает введение малых доз аллергена подкожно. В начале инъекции проводятся с интервалом в неделю или реже, с постепенным увеличением дозы до достижения «поддерживающей дозы», которая обеспечивает снижение аллергической реакции. После достижения этой дозы необходимо продолжать введение раз в несколько недель в течение как минимум 2-2,5 лет. Этот метод назначается при тяжелых формах аллергии и определенных типах аллергий, таких как аллергия на укусы пчел или ос. Иммунотерапия проводится только в специализированных учреждениях под наблюдением квалифицированных специалистов, так как может вызвать серьезные аллергические реакции.
Анафилаксия (Анафилактический шок)
Анафилаксия — это серьезная аллергическая реакция, угрожающая жизни. Наиболее подвержены ей следующие системы организма:
- Дыхательные пути (спазмы и отек легких)
- Дыхание (затруднение и одышка)
- Кровообращение (снижение артериального давления)
Механизм анафилаксии схож с обычной аллергической реакцией, но проявления анафилаксии значительно более выражены, чем при сильных аллергиях.
Причины развития анафилаксии
Причины анафилактических реакций схожи с обычными аллергическими, но выделяются несколько факторов, чаще всего приводящих к анафилаксии:
- Укусы насекомых
- Определенные продукты питания
- Некоторые медикаменты
- Контрастные вещества, используемые в медицинских процедурах
Укусы насекомых – укус любого насекомого может вызвать анафилактическую реакцию, но чаще всего это происходит при укусах пчел и ос. По статистике, аллергическая реакция на укус пчелы или осы возникает у 1 из 100 человек, и только у небольшой группы она может перейти в анафилаксию.
Пища – арахис является основной причиной анафилактических реакций среди продуктов. Другие продукты, способные вызвать анафилаксию:
- Грецкие орехи, фундук, миндаль, бразильский орех
- Молоко
- Рыба
- Моллюски и мясо краба
Реже вызывают анафилаксию:
- Яйца
- Бананы, виноград, клубника
Медикаменты – ряд лекарств может вызвать анафилактические реакции:
- Антибиотики (чаще всего пенициллины: пенициллин, ампицилин, бицилин)
- Анестетики (включая Тиопентал, Кетамин, Пропофол, Севовлуран, Десфлуран, Галотан)
- Нестероидные противовоспалительные препараты (аспирин, парацетамол, ибупрофен)
- Ингибиторы ангиотензин-превращающего фермента (Каптоприл, Эналоприл, Лизиноприл)
Аллергическая реакция или анафилаксия могут возникнуть при первом приеме указанных препаратов, проявляясь в течение нескольких минут до нескольких часов. Ингибиторы ангиотензин-превращающего фермента могут вызвать реакцию даже у тех, кто использует их долго.
Тем не менее, риск аллергических реакций на эти медикаменты остается низким и не сопоставим с их положительными эффектами. Например:
- Вероятность анафилаксии при пенициллине – 1 к 5000
- При анестетиках – 1 к 10000
- При нестероидных противовоспалительных препаратах – 1 к 1500
- При ингибиторах ангиотензин-превращающего фермента – 1 к 3000
Контрастные вещества – химические соединения, вводимые внутривенно для детального изучения органов. Они чаще всего применяются в компьютерной томографии, ангиографии и рентгеновских исследованиях.
Риск анафилактической реакции при использовании контрастных веществ составляет примерно 1 на 10000.
Симптомы анафилаксии
Время появления симптомов аллергической реакции зависит от способа попадания аллергена в организм. При поступлении с пищей симптомы могут возникнуть в течение нескольких минут или часов. Укус насекомого или инъекция могут вызвать реакцию за 2-30 минут. Проявления аллергии варьируются по степени тяжести: у одних — легкий зуд и отечность кожи, у других — угроза жизни без своевременной помощи.
Симптомы анафилаксии могут включать:
- Красную сыпь с сильным зудом
- Отечность глаз, губ и конечностей
- Сужение, отеки и спазмы дыхательных путей, затрудняющие дыхание
- Ощущение кома в горле
- Тошноту и рвоту
- Металлический привкус во рту
- Чувство тревоги
- Резкое снижение артериального давления, приводящее к слабости, головокружению и потере сознания
Диагностика анафилаксии
На данном этапе медицины невозможно заранее предсказать анафилаксию. Диагноз устанавливается при проявлении анафилактической реакции на основе симптомов или после ее завершения. Отслеживание всех симптомов затруднительно, так как они могут привести к резкому ухудшению состояния и представляют опасность для жизни. Поэтому важно начать лечение при первых признаках.
После купирования анафилактической реакции проводятся исследования для выявления аллергена. Если это ваше первое проявление анафилаксии, вам назначат ряд тестов для диагностики аллергии, включая:
- Кожные пробы
- Анализ крови на IgE
- Накожные или аппликационные пробы (Patch-testing)
- Провокационные пробы
Основная цель исследований — выявить аллерген, вызвавший реакцию. В зависимости от тяжести реакции используются безопасные методы диагностики, чтобы избежать повторного возникновения. Самым безопасным из них является:
Радиоаллергосорбентный тест (RAST). Этот метод позволяет определить аллерген, вызвавший анафилаксию: у пациента берется небольшое количество крови, в которую добавляются предполагаемые аллергены. Если возникает реакция с выделением антител, выявленный аллерген считается причиной анафилактической реакции.
Лечение анафилактического шока
Анафилаксия — экстренное состояние, требующее немедленной помощи.
При появлении симптомов анафилаксии у себя или окружающих вызывайте скорую помощь. Если есть источник симптомов, например, укус пчелы с жалом, удалите его.
Если вы аллергик или ранее перенесли анафилактический шок, или у пострадавшего есть адреналиновые автоинжекторы, введите препарат внутримышечно. К таким автоинжекторам относятся:
- EpiPen
- Anapen
- Jext
При наличии инжектора введите одну дозу в мышцу бедра на внешней боковой поверхности, избегая жировой ткани, чтобы не снизить эффективность. Ознакомьтесь с инструкцией перед инъекцией. Держите инжектор в том же положении 10 секунд. Обычно состояние улучшается в течение нескольких минут; если этого не произошло и есть еще один инжектор, можно повторно ввести дозу.
Если пострадавший бессознателен, поверните его на бок, согнув ногу в колене и подложив руку под голову, чтобы предотвратить попадание рвоты в дыхательные пути. Если нет дыхания или пульса, начните реанимацию, если знаете, как это делать. Реанимация продолжается до появления дыхания и пульса или до прибытия скорой помощи.
В стационаре лечение будет проводиться препаратами, аналогичными тем, что применяются для аллергии. Обычно пациента выписывают на 2-3 день после анафилаксии. Избегайте контакта с известными аллергенами, способными вызвать реакцию или шок.
Сколько длится аллергия?
Аллергия может сохраняться на протяжении всей жизни и представляет собой повышенную чувствительность организма к определённым веществам. Эта чувствительность индивидуальна, и при повторном контакте с аллергеном возникают характерные симптомы. В некоторых случаях аллергия проявляется только в детстве или при серьёзных нарушениях иммунной системы, после чего может исчезнуть, но риск реакции при повторном контакте остаётся. С возрастом проявления аллергии могут ослабевать, однако повышенная чувствительность сохраняется.
Продолжительность симптомов аллергии предсказать сложно, так как на это влияют множество факторов. Механизмы работы иммунной системы и процессы, связанные с аллергическими реакциями, до конца не изучены, поэтому врачи не могут точно сказать, когда исчезнут симптомы.
На продолжительность аллергической реакции влияют следующие факторы:
-
Контакт с аллергеном. Аллергическая реакция возникает при взаимодействии организма с аллергеном. Первый контакт не вызывает реакции, так как организм «знакомится» с веществом. Повторный контакт приводит к патологическим изменениям из-за выработки антител. Чем дольше контакт, тем дольше проявляются симптомы. Например, аллергия на пыльцу может длиться весь период цветения растения, если человек проводит много времени на улице. Избегая контакта с аллергеном, симптомы могут исчезнуть быстрее.
-
Форма аллергии. Аллергические реакции проявляются в различных формах с разной продолжительностью. Например, крапивница может длиться от нескольких часов до нескольких недель. Слезотечение, кашель и раздражение дыхательных путей обычно проходят через несколько дней после прекращения контакта с аллергеном. Приступ бронхиальной астмы может длиться несколько минут (реже – часов) после контакта. Ангионевротический отек (отек Квинке) возникает при контакте с аллергеном и может полностью рассосаться через несколько дней. Анафилактический шок – тяжёлая, но кратковременная реакция, требующая немедленной медицинской помощи.
-
Эффективность лечения. Продолжительность аллергических проявлений зависит от используемых препаратов. Глюкокортикоидные препараты (преднизолон, дексаметазон) дают быстрый эффект при тяжёлых реакциях. Антигистаминные препараты (супрастин, эролин, клемастин) действуют медленнее, и симптомы исчезают постепенно. Чаще назначаются антигистаминные препараты из-за возможных серьёзных побочных эффектов глюкокортикоидов. Чем быстрее начато лечение, тем быстрее устраняются симптомы.
-
Состояние иммунной системы. Заболевания щитовидной железы, надпочечников и другие патологии могут влиять на продолжительность аллергических проявлений, усиливая иммунный ответ. Лечение этих заболеваний может привести к исчезновению аллергических симптомов.
Чтобы быстрее справиться с аллергией, важно обратиться к врачу-аллергологу. Специалист определит конкретный аллерген и назначит эффективное лечение. Самолечение может затянуть течение болезни и не предотвратить повторные контакты с аллергеном. Только визит к врачу и специальные тесты помогут выяснить, каких веществ следует избегать.
Как быстро появляется аллергия?
В процессе формирования аллергической реакции выделяют несколько этапов, каждый из которых сопровождается специфическими изменениями в организме. При первом контакте с аллергеном (вещества, вызывающего повышенную чувствительность) симптомы обычно отсутствуют. Аллергия развивается только после повторного (второго и последующих) контакта с тем же аллергеном. Предсказать время появления симптомов сложно, так как это зависит от множества факторов.
При повторном контакте с аллергеном в организме начинают вырабатываться иммуноглобулины класса Е (IgE), которые воздействуют на различные типы клеток, разрушая их мембраны. Это приводит к высвобождению медиаторов, среди которых наиболее значим гистамин. Он нарушает проницаемость сосудов, вызывая выход жидкости из капилляров в межклеточное пространство и, как следствие, отек. Гистамин также вызывает сокращение гладкой мускулатуры бронхов, что может затруднить дыхание. Вся эта реакция требует времени. Выделяют четыре типа аллергических реакций: три из них характеризуются быстрым протеканием, а один — замедленной иммунной реакцией.
На скорость появления различных проявлений аллергии влияют следующие факторы:
- Тип аллергической реакции. Существует четыре основных типа, среди которых реакции немедленного типа встречаются чаще всего.
- Количество аллергена. Иногда даже незначительное количество может мгновенно вызвать симптомы. Например, укус осы (при наличии аллергии на яд) вызывает сильную боль, покраснение, отек, а иногда — сыпь и зуд. В общем, чем больше аллергена попадает в организм, тем быстрее проявляются симптомы.
- Способ контакта с аллергеном. В различных тканях содержится разное количество иммунокомпетентных клеток. При контакте с кожей зуд или покраснение могут проявиться с задержкой, тогда как вдыхание пыльцы или пыли может мгновенно вызвать приступ бронхиальной астмы или отек слизистой. При введении аллергена в кровь (например, контрастного вещества) анафилактический шок также развивается быстро.
- Клиническая форма аллергии. Симптомы аллергии зависят от действия медиаторов, но время их появления может варьироваться. Например, покраснение кожи связано с расширением капилляров и может произойти быстро, тогда как отек требует больше времени. Пищевая аллергия обычно проявляется не сразу, так как процесс переваривания пищи занимает время.
- Индивидуальные особенности организма. У каждого человека различается количество клеток, медиаторов и рецепторов, участвующих в аллергической реакции. Поэтому один и тот же аллерген может вызывать разные симптомы и проявляться с различной скоростью у разных людей.
Таким образом, предсказать время появления первых симптомов аллергии сложно. Чаще всего это происходит в течение минут или, реже, часов. При внутривенном введении большой дозы аллергена (например, контрастного вещества или антибиотиков) реакция может развиться практически мгновенно. В некоторых случаях на развитие аллергической реакции может потребоваться несколько дней, что чаще всего касается кожных проявлений пищевой аллергии.
Что нельзя есть при аллергии?
Питание и выбор продуктов играют ключевую роль в лечении пищевой аллергии. Даже при аллергии на не пищевые вещества соблюдение диеты важно, так как многие аллергики имеют наследственную предрасположенность и индивидуальные особенности иммунной системы. Это может привести к гиперчувствительности к различным аллергенам. Соблюдение диеты помогает избежать продуктов, которые могут быть сильными аллергенами.
Пациентам с аллергией рекомендуется исключить из рациона следующие продукты:
- Морепродукты. Хотя они содержат полезные микроэлементы и витамины, для аллергиков контакт с новыми веществами может увеличить риск обострения. Рекомендуется ограничить потребление рыбы, особенно морской, а от икры и морской капусты лучше отказаться.
- Молочные продукты. Их следует употреблять в ограниченных количествах. Полностью исключите парное молоко и домашние кисломолочные продукты, так как они содержат много белков, способных вызывать аллергию. Промышленные молочные изделия проходят обработку, что снижает, но не исключает риск аллергии.
- Консервированные продукты. Многие консервы содержат пищевые добавки для сохранения вкуса и увеличения срока хранения. Эти добавки безопасны для здоровых людей, но могут быть аллергенами.
- Некоторые фрукты и ягоды. Аллергия на клубнику, облепиху, дыню и ананасы встречается часто. Реакция может проявляться даже при употреблении блюд из этих продуктов. Цитрусовые, например, апельсины, также являются сильными аллергенами. Употребление этих фруктов нежелательно для людей с аллергией на укусы пчел или цветочную пыльцу.
- Продукты с высоким содержанием добавок. Некоторые продукты содержат множество химических добавок, такие как сладкие газированные напитки, мармелад, шоколад и жевательные резинки. Эти продукты могут содержать красители, способные вызывать аллергию.
- Мед. Мед является распространенным аллергеном, поэтому его следует употреблять с осторожностью. То же касается орехов и грибов, так как в них содержатся уникальные вещества, с которыми организм редко сталкивается, что увеличивает риск аллергии.
Рацион людей с аллергией может показаться ограниченным, но это не так. Указанные продукты не строго запрещены, но пациентам стоит внимательно следить за состоянием после их употребления и избегать частого и обильного потребления. Более строгую диету с полным исключением этих продуктов рекомендуется соблюдать во время обострений аллергии, особенно после отека Квинке или анафилактического шока.
При пищевой аллергии необходимо полностью исключить продукты, содержащие специфический аллерген. Например, при аллергии на клубнику нельзя есть клубничное мороженое или пить фруктовый чай с клубникой. Важно избегать даже минимального контакта с аллергеном. Современные методы лечения, такие как иммунотерапия, могут помочь, но для профилактики соблюдение диеты остается важным. Более точные рекомендации по разрешенным продуктам может дать только врач-аллерголог после необходимых анализов.
Бывает ли аллергия при беременности?
Аллергические реакции у женщин во время беременности встречаются часто. Обычно аллергия не проявляется впервые после зачатия; большинство женщин уже знают о своих аллергиях и сообщают об этом врачу. При своевременном обращении диагностика и лечение аллергии безопасны для матери и ребенка. Если у беременной есть аллергия на медикаменты, терапия может продолжаться с добавлением средств для устранения симптомов аллергии. Врачи принимают индивидуальные решения, так как универсальных стандартов не существует из-за разнообразия форм аллергии и состояния здоровья женщин.
Аллергические реакции у беременных могут проявляться в следующих формах:
- Бронхиальная астма. Заболевание может быть аллергическим и возникает при вдыхании аллергенов или контакте с кожей и пищей. Спазм гладкой мускулатуры бронхиол затрудняет дыхание и может угрожать жизни женщины. Длительное затруднение дыхания опасно для плода.
- Крапивница. Кожная аллергическая реакция, чаще наблюдаемая в третьем триместре. На животе и реже на конечностях появляются зудящие высыпания. Обычно легко поддается лечению антигистаминными средствами и не угрожает матери или ребенку.
- Ангионевротический отек (отек Квинке). Чаще возникает у женщин с наследственной предрасположенностью. Отек может локализоваться в любой области тела, но наиболее опасен в верхних дыхательных путях, так как может привести к остановке дыхания и гипоксическому повреждению плода. Эта форма аллергии у беременных встречается редко.
- Ринит. Аллергический ринит распространен среди беременных, особенно во II и III триместрах. Возникает при попадании аллергена на слизистую носа, что приводит к отеку и затруднению дыхания.
Некоторые виды аллергии у беременных могут угрожать плоду. При первых симптомах рекомендуется обратиться к врачу. Если женщина знает о своей аллергии, возможно профилактическое назначение препаратов для предотвращения обострения. Следует избегать контакта с известными аллергенами. При контакте необходимо быстрое медикаментозное лечение.
Варианты медикаментозного лечения обострений различных форм аллергии у беременных
| Форма аллергии | Рекомендуемые препараты и лечение |
| Бронхиальная астма | Ингаляционные формы беклометазона, эпинефрина, тербуталина, теофиллина. При тяжелом течении – преднизон (сначала ежедневно, затем через день после снятия основных симптомов), метилпреднизолон пролонгированного действия. |
| Ринит | Дифенгидрамин (димедрол), хлорфенирамин, беклометазон интраназально (беконазе и его аналоги). |
| Бактериальные осложнения ринита, синусита, бронхита(включая гнойные формы) | Антибиотики — ампициллин, амоксициллин, эритромицин, цефаклор. Оптимально провести антибиотикограмму для выбора эффективного препарата и курса лечения. Антибиотики назначают до получения результатов анализа (при необходимости препарат может быть изменен). Локально показан беклометазон (беконазе) для устранения аллергической реакции. |
| Ангионевротический отек | Подкожно эпинефрин (срочно), восстановление проходимости дыхательных путей при отеке слизистой горла. |
| Крапивница | Дифенгидрамин, хлорфенирамин, трипеленамин. В более тяжелых случаях – эфедрин и тербуталин. При длительном течении возможно назначение преднизона. |
Ключевым моментом в ведении беременных с аллергией являются роды. Для успешного проведения процедуры (включая кесарево сечение, если оно запланировано) может потребоваться введение большого количества препаратов (в том числе анестезии при необходимости). Важно уведомить анестезиолога о предыдущем приеме антиаллергических средств для оптимального подбора препаратов и доз, минимизируя риск побочных эффектов.
Наиболее серьезной формой аллергической реакции является анафилаксия. Она проявляется значительными нарушениями кровообращения. Быстрое расширение капилляров приводит к снижению артериального давления и проблемам с дыханием, что угрожает плоду из-за недостатка крови и кислорода. Анафилаксия у беременных чаще всего возникает из-за введения фармакологических препаратов.
Анафилаксия у беременных чаще всего вызвана следующими препаратами:
- пенициллин;
- окситоцин;
- фентанил;
- декстран;
- цефотетан;
- фитоменадион.
Лечение анафилактического шока у беременных аналогично лечению других пациентов. Для восстановления кровообращения и устранения угрозы вводят эпинефрин, который сужает капилляры, расширяет бронхиолы и повышает артериальное давление. Если анафилаксия произошла в третьем триместре, следует учитывать возможность кесарева сечения для защиты плода.
Чем опасна аллергия?
В большинстве случаев люди с аллергией не воспринимают свое состояние как серьезную угрозу, поскольку тяжелые аллергические реакции встречаются редко. Однако игнорировать риски не стоит. Исследования показывают, что у пациентов с длительной сенной лихорадкой или экземой может развиться анафилактический шок — тяжелая форма аллергической реакции — при повторном контакте с аллергеном. Механизмы аллергии еще не полностью изучены.
Наиболее распространенные симптомы аллергии:
- сыпь;
- покраснение кожи;
- зуд;
- шелушение кожи;
- выделения из носа;
- жжение в глазах;
- покраснение глаз;
- сухость глаз;
- слезоточивость;
- першение в горле;
- сухость во рту;
- сухой кашель;
- чихание.
Эти симптомы обычно не угрожают здоровью и возникают из-за разрушения тучных клеток и мастоцитов, что приводит к выделению гистамина — медиатора, вызывающего повреждение соседних клеток. Однако в тяжелых случаях аллергия может затрагивать сердечно-сосудистую или дыхательную системы, что значительно ухудшает состояние пациента.
Наиболее угрожающие формы аллергических реакций:
- Бронхиальная астма. Заболевание характеризуется сужением мелких бронхов в легких после контакта с аллергенами. Приступ астмы нарушает дыхание и может привести к удушью.
- Ангионевротический отек (отек Квинке). Попадание аллергенов вызывает отек подкожной жировой клетчатки, чаще всего на лице. Опасен отек в области дыхательного горла, так как может закрыть дыхательные пути и привести к летальному исходу.
- Анафилактический шок. Наиболее опасная форма аллергической реакции, затрагивающая различные органы. Основная причина — резкое расширение капилляров и снижение артериального давления, что может вызвать проблемы с дыханием и привести к смерти.
Аллергия также может вызвать бактериальные осложнения. Например, при экземе или рините ослабляются местные защитные барьеры, что создает условия для размножения микробов на поврежденных участках. Аллергический ринит может перерасти в синусит или гайморит с образованием гноя в гайморовых пазухах. Кожные проявления аллергии могут осложниться гнойным дерматитом, особенно при наличии зуда, когда расчесывание повреждает кожу и способствует проникновению микробов.
Что делать при аллергии у ребенка?
Аллергические реакции у детей возникают чаще, чем у взрослых, по нескольким причинам. Наиболее распространенной формой является пищевая аллергия, но другие виды могут проявляться даже в раннем возрасте. Перед началом лечения важно выявить конкретный аллерген, для чего рекомендуется обратиться к аллергологу. Иногда у ребенка может быть не аллергия, а непереносимость продуктов, связанная с недостатком ферментов; такие случаи лечат педиатры и гастроэнтерологи. Если аллергия подтверждается, лечение назначается с учетом возрастных особенностей.
Особый подход к лечению аллергии у детей обусловлен следующими факторами:
- маленькие дети не могут точно описать свои ощущения (боль, жжение в глазах, зуд);
- иммунная система детей отличается от взрослой, что увеличивает риск аллергии на новые продукты;
- дети часто контактируют с аллергенами дома и на улице, что затрудняет определение источника аллергии;
- некоторые мощные препараты могут вызывать серьезные побочные эффекты у детей.
Тем не менее, механизмы аллергических реакций у детей аналогичны взрослым. Поэтому предпочтение следует отдавать тем же лекарствам, но в соответствующих дозировках, рассчитываемых по весу ребенка.
При лечении аллергии чаще всего используются антигистаминные препараты, которые блокируют рецепторы гистамина, основного медиатора аллергии. Это предотвращает негативное воздействие гистамина на ткани и устраняет симптомы.
Наиболее популярные антигистаминные препараты:
- супрастин (хлоропирамин);
- тавегил (клемастин);
- димедрол (дифенгидрамин);
- диазолин (мебгидролин);
- фенкарол (хифенадина гидрохлорид);
- пипольфен (прометазин);
- эролин (лоратадин).
Эти препараты назначаются при аллергических реакциях, не угрожающих жизни. Они помогают устранить такие симптомы, как крапивница, дерматиты, зуд, слезоточивость глаз и першение в горле. Однако при серьезных аллергических реакциях требуется применение других средств с более быстрым действием.
В экстренных ситуациях, таких как отек Квинке, анафилактический шок или приступ бронхиальной астмы, необходимо немедленное введение кортикостероидов (преднизолон, беклометазон и др.). Эти препараты обладают сильным противовоспалительным эффектом и действуют быстро. Также для поддержания работы сердечно-сосудистой и дыхательной систем вводят адреналин или его аналоги (эпинефрин), что помогает расширить бронхи и восстановить дыхание при астматическом приступе, а также повысить давление при анафилактическом шоке.
При любых аллергических проявлениях у детей важно помнить о повышенной чувствительности их организма. Не следует игнорировать даже легкие симптомы аллергии (слезотечение, чихание, сыпь). Необходимо обратиться к врачу для подтверждения диагноза, рекомендаций по профилактике и назначения лечения. Самолечение может быть опасным, так как реакция растущего организма на аллерген может меняться с возрастом, и неправильное лечение может привести к серьезным формам аллергии.
Какие есть народные средства от аллергии?
Народные средства для борьбы с аллергией выбираются в зависимости от проявлений заболевания. Существует множество лекарственных растений, которые могут укреплять иммунную систему и снижать аллергические реакции. Другие средства действуют локально, например, мази и компрессы для кожных проявлений.
Среди народных средств, влияющих на иммунную систему, наиболее часто используются:
- Мумие. 1 г мумие растворяют в 1 л горячей воды. Полученный раствор охлаждают до комнатной температуры и принимают внутрь один раз в день, желательно утром. Курс — 2–3 недели. Для взрослых разовая доза — 100 мл, для детей — 50–70 мл. Не рекомендуется детям до года.
- Перечная мята. 10 г сухих листьев заливают половиной стакана кипятка. Настаивают 30–40 минут. Принимают трижды в день по 1 столовой ложке в течение нескольких недель.
- Календула лекарственная. 10 г сухих цветков заливают стаканом кипятка. Настаивают 60–90 минут. Принимают настой дважды в день по 1 столовой ложке.
- Ряска болотная. Растение собирают, промывают, сушат и измельчают в порошок. Принимают по 1 чайной ложке трижды в день, запивая 1–2 стаканами кипяченой воды.
- Корень одуванчика. Свежесобранные корни ошпаривают кипятком и измельчают. 1 столовую ложку заливают стаканом кипятка и перемешивают. Принимают по 1 стакану в день в три приема.
- Корень сельдерея. 2 столовые ложки измельченного корня заливают 200 мл холодной воды. Настаивают 2–3 часа в темноте. Принимают по 50–100 мл трижды в день за полчаса до еды.
Эти средства не всегда эффективны, так как аллергические реакции различны. Универсального средства от всех типов аллергий не существует, поэтому стоит попробовать несколько методов.
Эти рецепты помогают облегчить симптомы, такие как аллергический ринит, конъюнктивит и приступы астмы. При кожных проявлениях лучше использовать локальные методы лечения: компрессы, примочки и ванны на основе лечебных растений.
При кожных проявлениях аллергии наиболее эффективны следующие народные средства:
- Сок укропа. Выжимают 1–2 столовые ложки сока из молодых побегов, разводят водой 1:2. В полученной смеси смачивают марлю и используют в качестве компресса 1–2 раза в день по 10–15 минут.
- Мумие. Можно использовать в виде примочек. Разводят 1 г мумие в 100 г теплой воды. Смачивают марлю и накладывают на пораженный участок кожи раз в день, пока компресс не подсохнет. Курс — 15–20 процедур.
- Анютины глазки. Готовят настой из 5–6 столовых ложек сушеных цветков и 1 л кипятка. Настаивают 2–3 часа, фильтруют и добавляют в теплую ванну. Принимают ванны раз в 1–2 дня в течение нескольких недель.
- Крапива. Свежие цветки размять в кашицу и залить кипятком (2–3 столовые ложки на стакан воды). Когда настой остынет, смачивают марлю и делают примочки на область экземы, зуда или сыпи.
- Шишки хмеля. Четверть стакана растертых шишек заливают стаканом кипятка. Настаивают не менее 2 часов. В настое вымачивают марлю и делают компрессы на пораженную область дважды в день.
Эти средства могут постепенно устранять зуд, покраснение и экзему. Для заметного эффекта требуется 3–4 процедуры, после чего следует закрепить результат. Однако лечение народными средствами имеет свои недостатки.
Недостатки лечения народными средствами при аллергии:
- Неспецифическое действие трав. Лекарственные растения не могут сравниться по эффективности с современными препаратами. Лечение народными средствами занимает больше времени, а вероятность успеха ниже.
- Риск новых аллергических реакций. У людей с аллергией часто наблюдается предрасположенность к другим аллергиям. Использование народных средств может привести к контакту с новыми аллергенами, усугубляя проявления аллергии.
- Маскировка симптомов. Многие народные средства воздействуют на внешние проявления аллергии, а не на ее механизм. В результате состояние здоровья может улучшиться лишь внешне.
Таким образом, народные средства не являются оптимальным выбором в борьбе с аллергией. Лучше обратиться к врачу для определения конкретного аллергена. Специалист может порекомендовать безопасные средства на основе лекарственных трав, подходящие в каждом конкретном случае.
Бывает ли аллергия на человека?
В традиционном понимании аллергия — это острый ответ иммунной системы на чуждые вещества. У людей, как представителей одного вида, структура тканей схожа, поэтому аллергических реакций на волосы, слюну или слезы другого человека не возникает. Иммунная система не распознает эти вещества как чуждые, и аллергическая реакция не запускается. Однако у некоторых чувствительных пациентов аллергия может проявляться при контакте с одним и тем же человеком, что объясняется иначе.
Каждый человек сталкивается с множеством потенциальных аллергенов, и носитель часто не осознает, что является источником аллергенов, так как его организм не реагирует на них. Для аллергика даже минимальное количество чуждого вещества может вызвать серьезные симптомы. Часто пациенты считают, что у них аллергия на человека, когда на самом деле это связано с другими аллергенами.
Наиболее распространенные причины, по которым аллергия на людей может быть ошибочно принята за чувствительность к следующим аллергенам:
- Косметические средства. Даже натуральная косметика может быть аллергеном. Контакт с губной помадой, вдыхание парфюмерии или частиц пудры могут восприниматься как аллергия на человека. Для людей с повышенной чувствительностью даже малые количества этих веществ могут быть достаточны.
- Промышленная пыль. Работники производств могут переносить специфические аллергены. Частицы пыли оседают на коже, одежде и волосах, и могут передаваться другим людям. У аллергиков это может вызвать сыпь, покраснение кожи и другие симптомы.
- Шерсть домашних животных. Люди, страдающие аллергией на домашних животных, сталкиваются с проблемой «аллергии на человека». На одежде владельцев остаются частицы шерсти или слюны питомцев, что может вызвать аллергию при контакте.
- Медикаменты. После приема лекарств их компоненты могут выделяться с потом, слезами или другими жидкостями. Контакт с этими жидкостями может быть опасен для людей с аллергией на данные препараты, что затрудняет определение аллергена.
Существуют и другие ситуации, когда конкретный человек может быть источником аллергена. Разобраться в таких случаях не всегда удается даже врачу-аллергологу. Важно временно прекратить контакт с «подозреваемым» и обратиться к специалисту. Расширенные кожные тесты помогают выявить повышенную чувствительность. После этого следует обсудить с потенциальным переносчиком возможные источники аллергена. Изменение парфюмерии или прекращение приема определенных медикаментов часто решает проблему.
В редких случаях аллергия на человека может возникать на фоне психических расстройств. Симптомы, такие как кашель или чихание, могут быть вызваны не контактом с аллергеном, а «психологической несовместимостью». Проявления болезни могут возникать даже при упоминании человека без физического контакта. В таких случаях речь идет не о настоящей аллергии, а о психических расстройствах.
Бывает ли аллергия на алкоголь?
Существует мнение, что некоторые люди могут иметь аллергию на алкоголь. Однако этиловый спирт, подразумеваемый под алкоголем, имеет простую молекулярную структуру и не вызывает аллергические реакции. Аллергия на чистый алкоголь практически не существует. Чаще встречаются аллергии на алкогольные напитки, где виновниками являются другие компоненты.
Аллергическая реакция на алкогольные напитки может объясняться несколькими факторами:
- Этиловый спирт как растворитель. Он растворяет многие вещества, которые не растворяются в воде, поэтому алкогольные напитки могут содержать множество растворенных веществ.
- Минимальное количество аллергена. Даже незначительное количество аллергена может вызвать реакцию. Малейшие примеси в алкоголе способны спровоцировать аллергию, а большие дозы усиливают реакцию. Небольшие дозы могут вызвать анафилактический шок.
- Низкий контроль качества. В качественной алкогольной продукции указывается состав и количество ингредиентов. На прибыльном рынке часто встречаются товары с неуказанными примесями, на которые у человека может быть аллергия. Алкогольные напитки домашнего производства представляют большую опасность из-за отсутствия контроля за составом.
- Неправильное хранение. Спирт как растворитель может взаимодействовать с упаковкой. Если напиток хранится неправильно (например, в пластиковых бутылках), в него могут попасть компоненты упаковки. Некачественный или просроченный пластик может разрушаться, и его химические соединения могут переходить в содержимое бутылки.
- Употребление алкоголя. Аллергия может возникнуть при различных способах контакта с аллергеном. В случае алкогольных напитков аллерген попадает в желудочно-кишечный тракт, что может привести к более интенсивной реакции.
Случаи аллергии на алкогольные напитки становятся все более частыми. Людям с наследственной предрасположенностью или аллергией на другие вещества следует внимательно выбирать напитки и избегать продукции с натуральными ароматизаторами или добавками. Компоненты, такие как миндаль, некоторые фрукты и клейковина ячменя в пиве, являются сильными потенциальными аллергенами.
Симптомы аллергии на алкогольные напитки могут включать:
- приступы бронхиальной астмы;
- покраснение кожи (в виде пятен);
- крапивницу;
- ангионевротический отек (отек Квинке);
- анафилактический шок;
- экзему.
Некоторые специалисты считают, что алкоголь не вызывает аллергические реакции напрямую, а лишь способствует их появлению. По одной из теорий, у некоторых пациентов после употребления алкоголя увеличивается проницаемость стенок кишечника, что позволяет в кровь попадать микробам или их компонентам, обладающим аллергенным потенциалом.
При любых признаках аллергической реакции после употребления алкоголя следует обратиться к врачу. Это может быть связано как с алкоголизмом, так и с аллергией, угрожающей здоровью. Аллерголог должен определить конкретный аллерген и проинформировать пациента о его чувствительности. Больному могут порекомендовать пройти курс лечения алкоголизма, если такая проблема существует. Даже если в будущем он будет употреблять напитки без выявленного аллергена, влияние алкоголя может усугубить ситуацию и нарушить работу иммунной системы.
Можно ли умереть от аллергии?
Аллергические реакции — это усиленный ответ иммунной системы на чуждые вещества. В этом процессе активируются различные клетки организма. Предсказать проявления аллергии сложно. Чаще всего симптомы локальные и «безобидные», но в некоторых случаях они могут затронуть жизненно важные системы, что создает риск для жизни.
Наиболее распространенные симптомы аллергии:
- насморк с водянистыми выделениями;
- кожные высыпания или пятна;
- зуд;
- сухой кашель;
- воспаление слизистых оболочек.
Хотя эти проявления ухудшают качество жизни, они обычно не угрожают жизни. В таких случаях происходит локальное высвобождение гистамина и других веществ, что приводит к расширению капилляров, увеличению их проницаемости и спазму гладкой мускулатуры.
У некоторых людей аллергическая реакция может быть более интенсивной. Биологические медиаторы, выделяющиеся при аллергии, могут нарушать работу сердечно-сосудистой и дыхательной систем. Симптомы обычной аллергии могут не успеть развиться, так как на первый план выходят более серьезные нарушения. Это состояние называется анафилактическим шоком или анафилаксией.
Анафилактический шок — тяжелая форма аллергии, которая без медицинской помощи может привести к смерти в течение 10-15 минут. Вероятность летального исхода без первой помощи составляет 15-20%. Смерть при анафилактическом шоке происходит из-за резкого расширения капилляров, падения артериального давления и прекращения кислородного питания тканей. Часто наблюдается спазм гладкой мускулатуры бронхов, что приводит к сужению дыхательных путей и затруднению дыхания.
Ключевые отличия анафилактического шока от обычной аллергии:
- быстрое распространение покраснения или отека в месте контакта с аллергеном;
- нарушения дыхания (шумное дыхание, одышка);
- резкое падение артериального давления (исчезновение пульса);
- потеря сознания;
- выраженное побледнение кожи, иногда с синевой на кончиках пальцев.
Эти симптомы не характерны для локальной аллергической реакции. Пострадавшему необходимо оказать помощь на месте (если есть необходимые медикаменты) или срочно вызвать скорую помощь для госпитализации. В противном случае анафилактический шок может привести к летальному исходу.
Опасной формой аллергии является отек Квинке. В этом случае механизмы приводят к быстрому нарастанию отека подкожной клетчатки. Отек может возникнуть в различных частях тела (на веках, губах, половых органах). Эта реакция в редких случаях может быть смертельной, особенно у детей, когда отек затрагивает слизистую гортани, закрывая просвет дыхательных путей и вызывая удушье.
Бывает ли аллергия на медикаменты?
Аллергические реакции на лекарства — распространённая проблема. Около 10% побочных эффектов медикаментов имеют аллергическую природу. Высокая частота случаев связана с тем, что люди с раннего возраста принимают множество препаратов, увеличивая риск развития чувствительности к их компонентам.
Аллергия на медикаменты представляет серьёзную угрозу. Она может проявляться в тяжёлых формах, таких как отек Квинке или анафилаксия, что опасно для жизни. Риск летального исхода выше при контакте с аллергеном в домашних условиях, тогда как в медицинских учреждениях вероятность трагедии ниже благодаря наличию необходимого оборудования для первой помощи.
Опасность аллергии на медикаменты обусловлена несколькими факторами:
- многие препараты вводятся внутривенно в больших дозах;
- современные лекарства имеют высокомолекулярную структуру, способную вызывать аллергические реакции;
- пациенты с аллергией часто имеют сопутствующие заболевания, что усугубляет их состояние;
- частота анафилактического шока выше по сравнению с аллергией на другие вещества;
- некоторые врачи игнорируют тесты на переносимость и назначают большие дозы;
- нейтрализовать действие некоторых медикаментов сложно;
- значительная часть фармацевтической продукции поступает с нелегального рынка и может содержать аллергены;
- диагностика аллергии затруднена, так как препараты могут вызывать и другие побочные эффекты;
- иногда пациенты вынуждены принимать лекарства, на которые у них есть аллергия, из-за отсутствия эффективных аналогов.
Риск развития гиперчувствительности к препарату после первого применения составляет в среднем 2-3%, но варьируется в зависимости от фармакологической группы. Некоторые лекарства с природными компонентами или высокомолекулярными соединениями имеют более высокий риск аллергии, в то время как другие с простым химическим составом считаются более безопасными.
Наиболее часто аллергические реакции наблюдаются на:
- пенициллин и его производные;
- цефалоспорины;
- сульфаниламиды;
- гетерологичные сыворотки;
- инсулин;
- некоторые гормональные препараты;
- ацетилсалициловую кислоту (аспирин);
- НПВС;
- барбитураты;
- местные анестетики.
Существуют и другие медикаменты, вызывающие аллергические реакции, но реже. Даже препараты с низкой молекулярной массой могут спровоцировать аллергию из-за примесей.
Проявления аллергии на лекарства разнообразны. К немедленным реакциям относятся анафилактический шок, острая крапивница и отек Квинке, возникающие в первые минуты после введения препарата. Ускоренные реакции могут проявляться от лёгкой сыпи до лихорадки в течение трёх дней после контакта. Замедленные реакции развиваются через несколько дней после введения лекарства.
Предсказать тяжесть аллергии сложно, как и определить чувствительность пациента к препарату. Некоторые лекарства могут не проявлять аллергическую активность в тестах, а внутрикожные пробы иногда дают ложноотрицательные результаты из-за множества факторов.
Вероятность аллергии и тяжесть её проявлений зависят от:
- возраста пациента;
- пола пациента;
- генетических факторов;
- сопутствующих заболеваний;
- социальных факторов;
- одновременного приёма нескольких медикаментов;
- давности первого контакта с препаратом;
- качества лекарства;
- срока годности препарата;
- способа введения;
- дозы препарата;
- метаболизма препарата в организме.
Наилучший способ избежать аллергии — поддержание крепкого здоровья. Чем реже человек болеет, тем меньше он контактирует с лекарствами. Перед применением потенциально опасного препарата рекомендуется проводить кожные пробы. Небольшие дозы вводятся под кожу, и при наличии гиперчувствительности наблюдаются отёк, болезненность и покраснение. Если пациент знает о своей аллергии, он должен сообщить об этом врачу. Некоторые пациенты не обращают внимания на знакомые названия, однако у медикаментов много аналогов с различными торговыми названиями, способными вызвать серьёзные аллергические реакции. Определить подходящие препараты может только квалифицированный врач или фармацевт.
Бывает ли аллергия на воду, воздух, солнце?
Аллергические реакции — это результат активации иммунной системы при контакте с аллергенами. Солнечные лучи не могут вызывать аллергии, так как не содержат веществ. Аллергия на воду и воздух более сложна. Обычно аллергенами являются химически сложные вещества, тогда как молекулы воды и газов не вызывают аллергии. Однако в воде и воздухе могут быть примеси, способные вызвать аллергические реакции.
Сообщения о случаях аллергии на молекулы воды вызывают сомнения у специалистов. Возможно, не удалось выявить конкретные примеси, вызывающие реакцию. Чаще речь идет об аллергии на вещества, растворенные в воде, такие как хлор в городских водопроводах. Состав воды из колодцев и рек варьируется, и в некоторых местах высокое содержание фтора может вызывать аллергические реакции у чувствительных людей.
Симптомы аллергии на примеси в воде:
- сухость кожи;
- шелушение;
- дерматит;
- красные пятна;
- зуд;
- сыпь или волдыри;
- расстройства пищеварения (при употреблении);
- отек слизистой рта и глотки (редко).
Аллергия на воздух невозможна, так как он необходим для дыхания. Речь идет о конкретных примесях в воздухе, вызывающих реакции. Некоторые люди могут быть чувствительны к сухому или холодному воздуху, что также вызывает симптомы, схожие с аллергией.
Механизмы аллергических реакций на воздух:
- Примеси в воздухе. Газы, пыль и пыльца — распространенные аллергены. Они могут вызывать покраснение и слезотечение глаз, кашель, першение в горле, выделения из носа. В тяжелых случаях возможен отек гортани и приступы бронхиальной астмы.
- Сухой воздух. Сухость не вызывает аллергии, но может раздражать слизистые горла, носа и глаз. При нормальной влажности (60-80%) выделяются вещества, защищающие ткани от примесей. При низкой влажности их выделение уменьшается, что приводит к кашлю и першению.
- Холодный воздух. Аллергия на холодный воздух существует, хотя специфического аллергена нет. У некоторых людей холодный воздух может вызывать выделение гистамина, что приводит к симптомам, схожим с аллергией. Это заболевание встречается редко и часто связано с другими аллергиями или заболеваниями.
Аллергия на солнце, или фотодерматит, проявляется повышенной чувствительностью кожи к солнечным лучам. Хотя это не настоящая аллергия, под воздействием ультрафиолетового излучения может выделяться гистамин, и симптомы фотодерматита напоминают аллергические проявления.
Симптомы повышенной чувствительности к солнечному свету:
- сыпь;
- зуд;
- быстрое покраснение кожи;
- утолщение кожи;
- шелушение;
- быстрое появление пигментации.
Такие реакции чаще наблюдаются у людей с врожденными заболеваниями или нарушениями эндокринной и иммунной систем.
Таким образом, аллергии на воду, воздух или солнечный свет в традиционном понимании не существует. Эти факторы могут вызывать симптомы, схожие с аллергическими, но не приводят к серьезным состояниям, таким как астма или анафилактический шок. При выраженной реакции на воду или воздух, скорее всего, речь идет о примесях в них.
Передается ли аллергия по наследству?
Генетические факторы играют важную роль в формировании особенностей иммунной системы, предрасполагающих к аллергическим реакциям. У некоторых людей есть специфические белки, рецепторы или молекулы, отвечающие за развитие иммунных ответов. Эти молекулы являются результатом реализации генетической информации из хромосом, что подтверждает возможность наследственной предрасположенности к аллергии.
Исследования показывают, что у родителей с аллергией выше вероятность рождения ребенка с аналогичными особенностями иммунной системы. Однако аллергены могут различаться: один родитель может быть аллергиком на пыльцу, а ребенок — на молочные белки. Наследственная передача гиперчувствительности к конкретным веществам встречается редко, так как помимо генетики важны и другие факторы.
К факторам, способствующим развитию аллергии, относятся:
- искусственное (не грудное) вскармливание в раннем возрасте;
- ранний контакт с сильными аллергенами в детстве;
- частое воздействие химических раздражителей (например, моющие средства, токсины на производстве);
- проживание в развитых странах (жители стран «третьего мира» реже страдают от аллергии и аутоиммунных заболеваний);
- наличие эндокринных заболеваний.
Эти факторы могут вызвать аллергию даже у людей без наследственной предрасположенности. У людей с врожденными нарушениями иммунной системы они могут привести к более выраженным проявлениям заболевания.
Несмотря на влияние наследственности, предсказать появление аллергии невозможно. Часто у родителей с аллергией рождаются дети без этого заболевания. На данный момент нет специализированных генетических тестов для определения наследственной аллергии. Однако существуют рекомендации по действиям в случае аллергии у ребенка.
Если у ребенка проявляются признаки аллергии, особенно если родители также страдают от этого заболевания, следует отнестись к ситуации серьезно. У ребенка может развиться гиперчувствительность к множеству аллергенов, а также риск анафилактического шока — опасной реакции иммунной системы. Поэтому при первых подозрениях на аллергию необходимо обратиться к врачу-аллергологу. Он проведет тесты на распространенные аллергены, что поможет выявить гиперчувствительность ребенка и избежать контакта с аллергенами в будущем.
Вопрос-ответ
Какие бывают виды аллергии?
Существует несколько видов аллергии, включая аллергический ринит (сенная лихорадка), аллергия на пищу (например, на орехи, молоко, яйца), аллергия на лекарства (например, антибиотики), аллергия на укусы насекомых, а также контактная аллергия (например, на никель или латекс). Кроме того, выделяют бронхиальную астму как аллергическую реакцию, связанную с дыхательными путями.
Как лечить анафилактический шок?
Чтобы убрать аллерген, нужно прекратить введение препарата, удалить жало, промыть желудок, наложить жгут выше места укола или укуса, приложить холод, сделать вокруг места инъекции адреналина. Если есть признаки затруднения дыхания, проводится реанимация, вплоть до интубации трахеи или введения воздуховода.
Какие признаки и симптомы аллергии?
Признаки и симптомы аллергии могут варьироваться в зависимости от типа аллергена, но обычно включают чихание, зуд и насморк, покраснение и зуд кожи, отеки, а также проблемы с дыханием, такие как свистящее дыхание или кашель. В более тяжелых случаях может развиться анафилаксия, проявляющаяся резким падением давления, отеком горла и затруднением дыхания.
Как понять, что начался анафилактический шок?
Анафилактический шок начинается с резкого ухудшения состояния, которое может проявляться такими симптомами, как затрудненное дыхание, отек лица и горла, учащенное сердцебиение, сильная слабость, головокружение, крапивница или зуд по всему телу. Если у человека наблюдаются эти признаки после контакта с аллергеном, необходимо немедленно вызвать скорую помощь и, если возможно, ввести адреналин.
Советы
СОВЕТ №1
Перед тем как обращаться к врачу, внимательно наблюдайте за своими симптомами. Записывайте, когда и при каких условиях они возникают, а также какие продукты или вещества могли их спровоцировать. Это поможет врачу быстрее установить диагноз и назначить правильное лечение.
СОВЕТ №2
Если у вас уже есть известные аллергии, всегда держите при себе антигистаминные препараты или инъекторы адреналина (если у вас анафилактическая аллергия). Это может спасти вашу жизнь в случае неожиданной реакции.
СОВЕТ №3
Регулярно проводите уборку в доме, чтобы минимизировать количество аллергенов, таких как пыль, плесень и шерсть домашних животных. Используйте специальные фильтры для очистки воздуха и старайтесь избегать накопления пыли.
СОВЕТ №4
Обратите внимание на свое питание. Включите в рацион продукты, богатые омега-3 жирными кислотами и антиоксидантами, которые могут помочь снизить воспалительные процессы в организме и улучшить общее состояние при аллергиях.