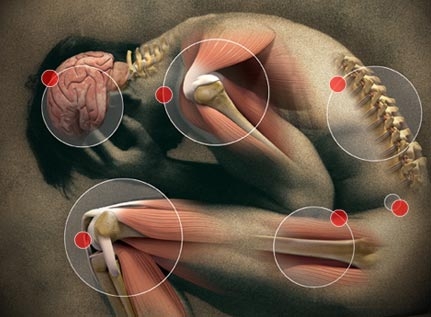
Виды боли – физиологическая (острая) и патологическая (хроническая)
Боль делится на физиологическую (острую) и патологическую (хроническую).
Врачи отмечают, что боль является сложным и многогранным ощущением, которое возникает в результате взаимодействия различных физиологических и биохимических процессов. Основными причинами болей могут быть травмы, воспаления, инфекции и хронические заболевания. При повреждении тканей активируются болевые рецепторы, которые передают сигналы через нервные окончания в спинной мозг и далее в головной мозг.
Важную роль в формировании болевого ощущения играют нейромедиаторы, такие как простагландины и серотонин, которые усиливают или подавляют болевые импульсы. Врачи подчеркивают, что восприятие боли также зависит от эмоционального состояния пациента и его психоэмоционального фона. Таким образом, боль не только физическое, но и психологическое явление, требующее комплексного подхода к диагностике и лечению.

Острая боль
По словам академика И.П. Павлова, физиологическая боль — важное эволюционное достижение, необходимое для защиты от негативных воздействий. Ее основная функция — устранять угрозы жизнедеятельности, нарушающие гармонию организма с внутренней и внешней средой.
| Причина боли | Структуры, участвующие в формировании болевого ощущения | Вещества, участвующие в формировании болевого ощущения |
|---|---|---|
| Травма (повреждение тканей) | Ноцицепторы (периферические нервные окончания), спинной мозг, таламус, соматосенсорная кора | Брадикинин, простагландины, субстанция P, серотонин, гистамин, калликреин |
| Воспаление | Ноцицепторы, спинной мозг, таламус, гипоталамус, лимбическая система | Цитокины (например, интерлейкин-1, TNF-α), простагландины, лейкотриены, брадикинин |
| Нейропатическая боль (повреждение нервов) | Периферические нервы, спинной мозг, таламус, соматосенсорная кора | Глутамат, субстанция P, нейротрофические факторы (например, NGF) |
| Ишемия (недостаток кровоснабжения) | Ноцицепторы, спинной мозг, таламус | Брадикинин, лактат, Аденозин, ионы водорода |
| Мышечное напряжение | Мышечные веретена, ноцицепторы, спинной мозг | Субстанция P, брадикинин, простагландины |
| Фибромиалгия | Центральная нервная система (измененная обработка болевых сигналов) | Глутамат, субстанция P, серотонин, норадреналин |
| Онкологическая боль | Ноцицепторы, спинной мозг, таламус, лимбическая система | Брадикинин, простагландины, цитокины, факторы роста |
Хроническая боль
Это явление представляет собой сложный процесс, возникающий из-за длительного существования патологий в организме. Патологии могут быть врожденными или приобретенными. К приобретенным относятся воспалительные очаги, новообразования (доброкачественные и злокачественные), травмы, хирургические вмешательства и последствия воспалительных процессов, такие как спайки между органами или изменения в тканях. Врожденные патологии включают аномалии расположения внутренних органов (например, экстракардиальное расположение сердца) и аномалии развития (например, дивертикул кишечника). Хронический очаг повреждения вызывает постоянные незначительные повреждения структур организма, что приводит к болевым импульсам, связанным с хроническим патологическим процессом.
Поскольку повреждения минимальны, болевые импульсы слабы, а боль становится постоянной и хронической, сопровождая человека почти круглосуточно. Боль становится привычной, но не исчезает, оставаясь источником длительного раздражения. Болевой синдром, продолжающийся более шести месяцев, вызывает значительные изменения в организме, нарушая регуляцию основных функций, дезорганизуя поведение и психику. Также страдают социальная, семейная и личностная адаптация человека.
Как часто встречаются хронические боли?
Согласно данным Всемирной Организации Здравоохранения (ВОЗ), каждый пятый человек на планете испытывает хронические боли, вызванные различными заболеваниями органов и систем. Это означает, что как минимум 20% населения страдает от хронических болей различной степени выраженности, интенсивности и продолжительности.
Боль — это сложное ощущение, которое возникает в ответ на повреждение тканей или другие неблагоприятные факторы. Основные причины болей могут варьироваться от травм и воспалений до хронических заболеваний. Болевые ощущения формируются благодаря взаимодействию различных структур и веществ в организме. Нервные окончания, называемые ноцицепторами, реагируют на повреждение и передают сигналы в спинной мозг и головной мозг.
Важную роль в формировании боли играют нейротрансмиттеры, такие как глутамат и Substance P, которые усиливают передачу болевых сигналов. Также стоит отметить, что эмоциональное состояние и психология человека могут влиять на восприятие боли, усиливая или ослабляя её. Таким образом, боль — это не только физическое, но и эмоциональное переживание, которое требует комплексного подхода к лечению и пониманию.

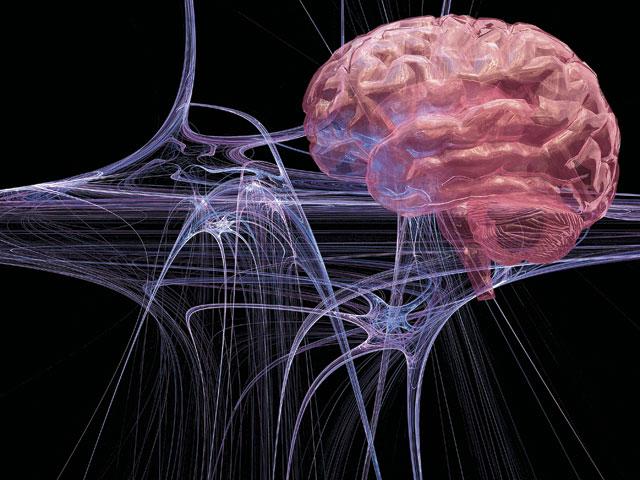
Что такое боль и как она возникает? Отдел нервной системы ответственный за передачу болевой чувствительности, вещества вызывающие и поддерживающие болевые ощущения
Боль — сложный физиологический процесс, включающий периферические и центральные механизмы, а также эмоциональные, психические и вегетативные аспекты. Несмотря на многочисленные исследования, полное понимание механизмов болевого ощущения еще не достигнуто. Рассмотрим ключевые этапы и механизмы восприятия боли.
Нервные клетки, передающие болевой сигнал, виды нервных волокон
Первый этап восприятия боли начинается с воздействия на болевые рецепторы, или ноцицепторы. Эти рецепторы расположены во внутренних органах, костях, связках, коже и слизистых оболочках, контактирующих с внешней средой, например, в кишечнике, носу и горле.
Существуют два основных типа болевых рецепторов. Первый тип — свободные нервные окончания, которые при раздражении вызывают тупую, расплывчатую боль. Второй тип — более сложные рецепторы, активация которых приводит к острой и четко локализованной боли. Характер болевых ощущений зависит от того, какие рецепторы реагируют на раздражение.
Специфические вещества, раздражающие болевые рецепторы, включают биологически активные вещества (БАВ), образующиеся в патологических процессах (так называемые алгогенные вещества). К ним относятся биогенные амины, продукты воспалительных процессов и распада клеток, а также компоненты местных иммунных реакций. Эти вещества с различной химической структурой могут раздражать болевые рецепторы в разных частях организма.

Простагландины – вещества, поддерживающие воспалительную реакцию организма
Существует множество химических соединений, участвующих в биохимических процессах, которые, хотя и не воздействуют на болевые рецепторы, усиливают действие воспалительных веществ, таких как простагландины. Эти соединения образуются из фосфолипидов — основных компонентов клеточных мембран. Процесс их образования происходит под воздействием патологических агентов, например, ферментов, что приводит к образованию простагландинов и лейкотриенов. Эти вещества, называемые эйкозаноиды, играют ключевую роль в воспалительных реакциях. Исследования показали, что простагландины участвуют в формировании болевых ощущений при эндометриозе, предменструальном синдроме и болезненных менструациях (альгодисменоре).
Теперь мы рассмотрели первый этап формирования болевого ощущения — воздействие на болевые рецепторы. Далее проанализируем, как человек ощущает боль определенной локализации и характера. Для лучшего понимания этого процесса важно ознакомиться с проводящими путями.
Как болевой сигнал поступает в головной мозг? Болевой рецептор, периферический нерв, спинной мозг, таламус – подробнее о них
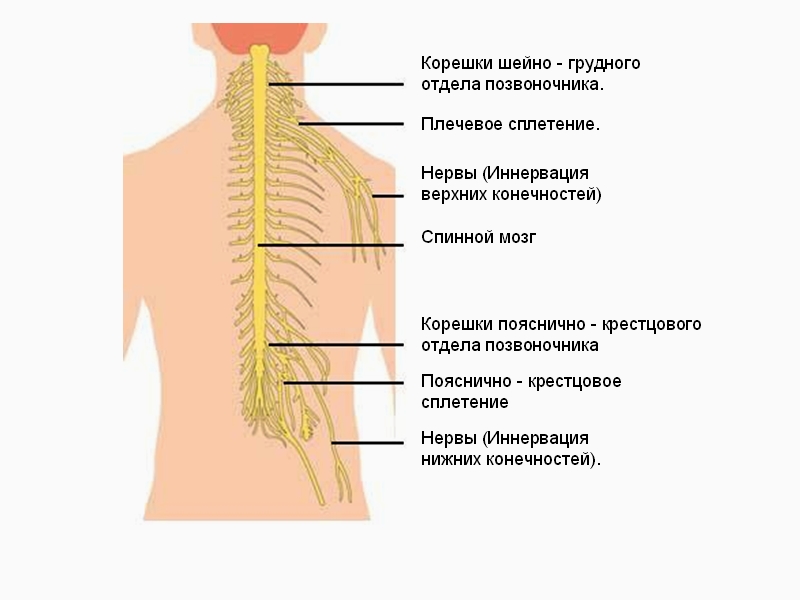
Биоэлектрический болевой сигнал, возникающий в болевых рецепторах, передается через периферические нервы к спинальным нервным ганглиям, расположенным рядом со спинным мозгом. Эти ганглии сопровождают каждый позвонок от шейного до поясничного отделов, формируя цепочку, связанную с определенными сегментами спинного мозга. Болевой импульс из ганглиев направляется в спинной мозг, который соединен с нервными волокнами.
Спинной мозг состоит из белого и серого вещества. В поперечном сечении серое вещество напоминает крылья бабочки, окруженные белым веществом. Задние рога спинного мозга передают нервные импульсы в головной мозг, а передние рога проводят импульсы от головного мозга к периферическим нервам. В центральной части спинного мозга находятся структуры, соединяющие нервные клетки передних и задних рогов, формируя «короткую рефлекторную дугу», при которой движения происходят без участия головного мозга. Например, одергивание руки от горячего предмета.
Спинной мозг имеет сегментарное строение, и каждый сегмент включает нервные проводники, отвечающие за свою зону. При остром раздражении возбуждение быстро переключается с клеток задних рогов на клетки передних рогов, вызывая мгновенную реакцию. Например, рука автоматически отдергивается от горячего предмета, но болевой импульс все равно достигает коры головного мозга, и мы осознаем прикосновение.
Как нервный импульс достигает головного мозга?
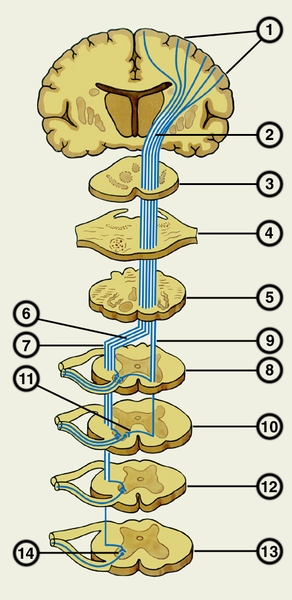
Из задних рогов спинного мозга болевая чувствительность направляется в центральную нервную систему по двум путям — «старому» и «новому» спиноталамическим путям. Оба пути заканчиваются в участках чувствительной коры головного мозга и проходят через таламус. «Новый» путь передает более четкие ощущения боли, в то время как «старый» отвечает за тягучую, плохо локализуемую боль и участвует в эмоциональной окраске болевых ощущений.
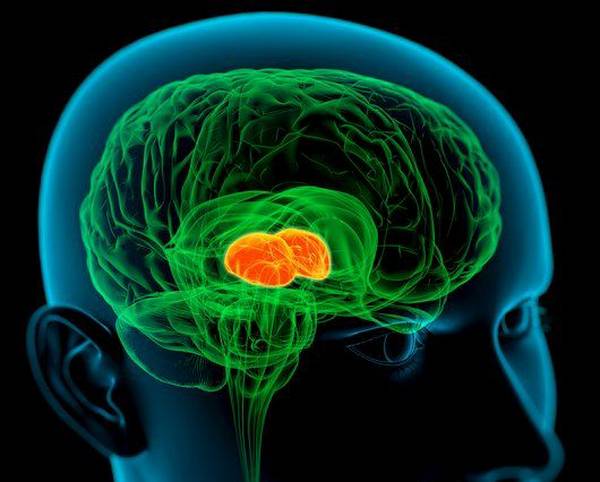
Перед тем как болевая импульсация достигнет коры головного мозга, она проходит предварительную обработку в таламусе, гипоталамусе и ретикулярной формации. Таламус фильтрует ощущения из внешней среды и внутренних органов. При нарушении работы антиболевой системы поток болевых импульсов может захлестнуть головной мозг, вызывая сильные боли, что объясняет «ломку» при дефиците морфиноподобных веществ после длительного употребления наркотиков.
Как болевой импульс обрабатывается головным мозгом?
Задние ядра таламуса передают информацию о локализации боли, а срединные ядра — о продолжительности раздражителя. Гипоталамус участвует в формировании вегетативного компонента болевой реакции, воздействуя на центры, регулирующие обмен веществ и работу органов. Ретикулярная формация координирует обработанную информацию, а лимбическая система добавляет негативную эмоциональную окраску. Осознание боли и реакции на болевые импульсы происходят с участием коры головного мозга.
Сенсорные участки коры являются высшими модуляторами болевой чувствительности и анализируют информацию о факте, длительности и локализации боли. Интеграция информации от различных проводников позволяет воспринимать боль как многогранное ощущение. Каждый уровень болевой системы может усиливать импульсы, действуя как трансформаторные подстанции.
Генераторы патологически усиленного возбуждения рассматриваются как патофизиологические основы болевых синдромов. Теория системных генераторных механизмов объясняет, почему при незначительном раздражении болевой ответ может быть значительным и почему боль может сохраняться после прекращения действия раздражителя.
Хронические боли приводят к повышенной раздражительности, снижению работоспособности, потере интереса к жизни, нарушениям сна и могут вызвать ипохондрию и депрессию. Эти последствия усиливают патологическую болевую реакцию, создавая замкнутые круги: болевой раздражитель — психо-эмоциональные нарушения — дезадаптация — боль.
Антиболевая система (антиноцицептивная) также существует в организме человека. Каждый человек имеет генетически предопределенный порог восприятия боли, что объясняет разные реакции на одинаковые раздражители. Антиболевая система, как и болевая, имеет сложное строение от спинного мозга до коры головного мозга.
Деятельность антиболевой системы регулируется нейрохимическими и нейрофизиологическими механизмами. Основную роль играют нейропептиды, включая эндогенные опиаты (бета-эндорфин, динорфин, энкефалины), которые угнетают нейроны болевой системы и активируют антиболевые нейроны. При болевых синдромах содержание этих веществ уменьшается, что объясняет снижение порога болевой чувствительности.
Также важны мозговые медиаторы, такие как серотонин, норадреналин и дофамин. Активация антиболевой системы ослабляет поток болевых импульсов и снижает болевые ощущения. При сбоях в работе этой системы боль может восприниматься как интенсивная.
Таким образом, болевые ощущения регулируются взаимодействием ноцицептивной и антиноцицептивной систем. Их согласованная работа позволяет адекватно воспринимать боль и ее интенсивность в зависимости от силы и продолжительности раздражающего фактора.
Как нервный импульс достигает головного мозга?
Из задних рогов спинного мозга информация о болевой чувствительности передается в центральную нервную систему по двум путям — «старому» и «новому» спиноталамическим. Эти названия отражают историческую последовательность их появления. Оба пути заканчиваются в областях чувствительной коры головного мозга и проходят через таламус, при этом «старый» путь также затрагивает лимбическую систему, важную для эмоций и поведения.
«Новый» спиноталамический путь отвечает за четкое и локализованное восприятие боли, тогда как «старый» передает расплывчатые ощущения, добавляя эмоциональную окраску и влияя на поведенческие аспекты, связанные с болью.
Перед достижением чувствительных участков коры головного мозга болевые импульсы проходят предварительную обработку в таламусе, гипоталамусе, сетчатой формации, а также в среднем и продолговатом мозге. Таламус является ключевым фильтром для всех ощущений из внешней среды и внутренних органов. Он обрабатывает огромное количество болевых и чувствительных импульсов каждую секунду, позволяя нам не осознавать работу сердца или движение органов.
Если нарушается работа антиболевой системы, например, из-за недостатка внутренних морфиноподобных веществ при употреблении наркотиков, поток болевых сигналов захлестывает головной мозг, вызывая сильные эмоционально-болевые ощущения. Это объясняет «ломку» при отсутствии морфиноподобных веществ после длительного употребления наркотиков.
Как болевой импульс обрабатывается головным мозгом?
Задние ядра таламуса определяют местоположение боли, а срединные ядра сообщают о продолжительности воздействия болевого фактора. Гипоталамус, ключевой регулятор вегетативной нервной системы, участвует в формировании вегетативной реакции на боль, активируя центры, контролирующие обмен веществ и функционирование дыхательной и сердечно-сосудистой систем. Ретикулярная формация координирует частично обработанную информацию, играя важную роль в формировании ощущения боли как интегрированного состояния, включающего биохимические, вегетативные и соматические аспекты. Лимбическая система добавляет негативную эмоциональную окраску к этому процессу. Осознание боли, определение ее локализации и реакции на болевые импульсы происходят с участием коры головного мозга.
Сенсорные области коры головного мозга модулируют болевую чувствительность и функционируют как анализаторы, обрабатывающие информацию о факте, длительности и локализации боли. На уровне коры интегрируются данные от различных проводников болевой чувствительности, что позволяет воспринимать боль как сложное ощущение. В конце XX века установлено, что каждый уровень болевой системы, от рецепторов до центральных анализирующих систем мозга, может усиливать болевые импульсы, подобно трансформаторным подстанциям.
Существуют генераторы патологически усиленного возбуждения, рассматриваемые как патофизиологические основы болевых синдромов. Теория системных генераторных механизмов объясняет, почему даже незначительное раздражение вызывает сильный болевой ответ, почему боль сохраняется после прекращения действия раздражителя и почему возникает боль при стимуляции рефлексогенных зон кожи при патологиях внутренних органов.
Хронические боли приводят к повышенной раздражительности, снижению работоспособности, утрате интереса к жизни, нарушениям сна и изменениям в эмоционально-волевой сфере, что может вызвать ипохондрию и депрессию. Эти последствия усиливают патологическую болевую реакцию, формируя замкнутые порочные круги: болевой раздражитель – психо-эмоциональные расстройства – нарушения поведения и мотивации – боль.
Антиболевая система (антиноцицептивная) – роль в организме человека. Порог болевой чувствительности
В организме человека функционирует не только болевая система ( ноцицептивная), но и антиболевая система ( антиноцицептивная). Какова её роль? У каждого человека есть уникальный, генетически определённый порог восприятия боли, который объясняет, почему разные люди по-разному реагируют на одинаковые раздражители. Порог чувствительности — универсальное свойство всех рецепторных систем, включая болевые. Антиболевая система, как и система болевой чувствительности, имеет сложное многоуровневое строение, начиная от спинного мозга и заканчивая корой головного мозга.
Как регулируется деятельность антиболевой системы?
Сложная работа антиболевой системы основана на нейрохимических и нейрофизиологических процессах. Ключевую роль играют мозговые нейропептиды, включая эндогенные опиаты (бета-эндорфин, динорфин, энкефалины). Эти вещества действуют как анальгетики, угнетая нейроны, отвечающие за болевую чувствительность, активируя антиболевые нейроны и регулируя высшие нервные центры, связанные с восприятием боли. При болевых синдромах уровень этих веществ в центральной нервной системе снижается, что может объяснять уменьшение порога болевой чувствительности и возникновение болевых ощущений без внешнего раздражителя.
Кроме морфиеподобных опиатов, важную роль играют мозговые медиаторы: серотонин, норадреналин, дофамин, гамма-аминомасляная кислота (ГАМК), а также гормоны, такие как вазопрессин и нейротензин. Их действие проявляется как на уровне спинного, так и головного мозга. Активация антиболевой системы снижает поток болевых импульсов и уменьшает болевые ощущения. При сбоях в этой системе любая боль может восприниматься как очень сильная.
Таким образом, болевые ощущения регулируются взаимодействием ноцицептивной и антиноцицептивной систем. Их согласованная работа позволяет адекватно воспринимать боль и её интенсивность в зависимости от силы и продолжительности раздражающего фактора.
Вопрос-ответ
Как формируется болевое ощущение?
За болевые ощущения в нервной системе человека отвечают сенсорные нейроны: они формируют болевые рецепторы, или ноцицепторы. Большинство болевых рецепторов расположены на коже или во внутренних органах человека. Ноцицепторы воспринимают сигнал, обрабатывают его и направляют в спинной мозг.
Что такое болевое ощущение?
Болевой синдром — это ощущение неприятности или дискомфорта, которое возникает в результате стимуляции нервных рецепторов и передается по нервным волокнам к мозгу. Боль является защитным механизмом организма, предупреждающим о возможном повреждении или проблеме в организме.
Каковы 7 составляющих боли?
Боль имеет семь измерений, или основных аспектов: физическое, сенсорное, поведенческое, социокультурное, когнитивное, аффективное и духовное. Для комплексной оценки боли необходимо понимать, что включает в себя каждое измерение, и уметь точно оценивать все измерения.
Каковы причины боли?
Почему возникает боль? Причины могут быть разнообразными: травмы, воспалительные процессы, заболевания, перенапряжение мышц и многое другое. Симптомы боли могут варьироваться от острых и пронизывающих до тупых и ноющих ощущений. Она может быть временной или хронической, усиливаться при движении или покое.
Советы
СОВЕТ №1
Изучите основные механизмы болевой чувствительности. Понимание того, как работают болевые рецепторы и какие нейромедиаторы участвуют в передаче болевых сигналов, поможет вам лучше осознавать свои ощущения и управлять ими.
СОВЕТ №2
Обратите внимание на свое тело и ведите дневник болей. Записывайте, когда и в каких условиях возникают болевые ощущения, это может помочь вам выявить триггеры и паттерны, что в свою очередь облегчит общение с врачом.
СОВЕТ №3
Изучите методы управления болью, такие как дыхательные техники, медитация или физическая активность. Эти подходы могут помочь снизить уровень стресса и улучшить общее самочувствие, что в свою очередь может уменьшить восприятие боли.
СОВЕТ №4
Не стесняйтесь обращаться за помощью к специалистам. Если боль становится хронической или мешает вашей повседневной жизни, важно проконсультироваться с врачом или физиотерапевтом для получения профессиональной оценки и рекомендаций по лечению.