Кто такой травматолог-ортопед?
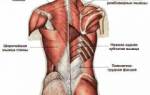
Травматолог-ортопед — медицинский специалист, занимающийся диагностикой и лечением травматических и нетравматических заболеваний опорно-двигательного аппарата: костей, суставов, мышц, связок и хрящей. Для получения этой квалификации врач должен завершить обучение в медицинском вузе и пройти двухлетнюю специализацию по «Травматологии и ортопедии». В отличие от других узких специальностей, травматолог-ортопед не является более узким специалистом, чем травматолог или ортопед по отдельности.
Травматология — наука о насильственных или случайных повреждениях.
Ортопедия (от греческих ortos — прямой, правильный и paideia — воспитание) — область медицины, посвященная правильному развитию частей опорно-двигательной системы и деформациям, возникающим при заболеваниях. Поскольку обе дисциплины связаны с опорно-двигательным аппаратом и методы лечения схожи, их объединили в одну специальность. Врач, занимающийся травмами, называется травматологом, а фокусирующийся на заболеваниях — ортопедом.
Травматолог-ортопед — это специалист, который занимается диагностикой, лечением и профилактикой заболеваний и травм опорно-двигательного аппарата. В его компетенцию входит работа с различными патологиями, такими как переломы, вывихи, артриты, остеохондроз и деформации суставов. Врач проводит клинические исследования, включая рентгенографию, МРТ и КТ, что позволяет точно определить характер повреждений и выбрать оптимальный метод лечения. Травматологи-ортопеды могут применять как консервативные методы, такие как физиотерапия и медикаментозное лечение, так и хирургические вмешательства, если это необходимо. Их работа особенно важна для восстановления функциональности конечностей и улучшения качества жизни пациентов.

Чем занимается травматолог-ортопед?
Травматолог восстанавливает здоровье пациентов после травм, тогда как ортопед занимается опорно-двигательным аппаратом, подвергшимся нагрузкам или деформациям. Заболевания, с которыми работает ортопед, называются ортопедическими, а травмы, лечимые травматологом, – травмами. Оба направления специальности «Травматолог-ортопед» связаны с нарушением двигательной функции, но причины различаются – травма или заболевание.
Травма – это анатомические и физиологические изменения в тканях, возникающие из-за внезапного и сильного воздействия, превышающего прочность тканей. Внезапность – ключевой фактор травмы. Нарушения функции движения или деформации, развивающиеся длительное время, относятся к нетравматическим повреждениям и лечатся ортопедом.
Патологии, с которыми работает травматолог-ортопед
| Патологии, лечимые травматологом | Патологии, лечимые ортопедом |
| * ушибы; * сдавливания; * раны; * растяжения; * разрывы; * повреждения нервов конечностей; * вывихи; * переломы; * травмы позвоночника; * повреждения менисков; * черепно-мозговые травмы; * нарушения заживления костей; * псевдоартрозы; * политравмы; * травматический шок. | * врожденные вывихи бедра; * косолапость; * косорукость; * плоскостопие; * полая стопа; * вальгусные деформации стоп; * «молоткообразные» пальцы; * палец Мортона; * аномалии развития пальцев; * туннельные синдромы; * кривошея; * дефекты грудной клетки; * остеоартрит; * артриты; * несоответствие длины конечностей; * остеомиелит; * аномалии развития позвоночника; * искривления позвоночника; * нарушения осанки; * сколиоз; * остеохондропатии; * остеохондроз; * остеопороз; * остеодистрофии; * спондилез; * спондилит; * спондилоартроз; * спондилопатии; * миозиты; * тендиниты; * лигаментиты; * тендовагиниты; * плантарный фасциит; * опухоли костей. |
Обязанности травматолога:
- диагностика повреждений опорно-двигательного аппарата;
- первая медицинская помощь при травмах;
- специализированное лечение травм;
- ведение пациентов до полного выздоровления после выписки;
- диспансерное наблюдение за пациентами после травм;
- экспертиза временной нетрудоспособности;
- направление на медицинскую комиссию для получения инвалидности;
- профилактика травматизма.
Обязанности ортопеда:
- обследование пациентов с патологиями опорно-двигательного аппарата;
- назначение анализов и исследований для диагностики;
- специализированное лечение заболеваний опорно-двигательной системы;
- диспансерное наблюдение за пациентами после операций или использования ортопедических устройств;
- экспертиза трудоспособности и направление на получение инвалидности;
- просветительская работа с врачами других специальностей, выявляющими патологии, требующие консультации ортопеда.
| Занимается | Исследования | Патологии |
|---|---|---|
| Диагностика и лечение заболеваний опорно-двигательного аппарата | Рентгенография, КТ, МРТ, УЗИ, денситометрия, лабораторные анализы (кровь, моча) | Переломы костей, вывихи, растяжения связок, ушибы, артриты (ревматоидный, остеоартрит), артрозы, остеопороз, бурситы, тендиниты, сколиоз, кифоз, лордоз, грыжи межпозвоночных дисков, туннельный синдром, плоскостопие, заболевания стопы, врожденные аномалии развития костей и суставов |
| Консервативное лечение (медикаментозное, физиотерапия, лечебная физкультура) | Анализ походки, оценка объема движений в суставах, неврологическое обследование | |
| Хирургическое лечение (операции на костях, суставах, связках, мышцах) | ||
| Профилактика заболеваний опорно-двигательного аппарата | ||
| Реабилитация после травм и операций | ||
| Подбор ортопедических изделий (ортезы, протезы, бандажи) |
Ушиб, сдавливание и ранения
Ушиб — это закрытое повреждение мягких тканей или органов, при котором кожа остается целой. Основная причина ушибов — прямое механическое воздействие, например, удар о твердую поверхность. Ушиб сустава может вызвать гемартроз — накопление крови в суставной полости, чаще всего в коленном суставе, что проявляется подвижностью надколенника.
Сдавление также относится к закрытым травмам и возникает при сильном и длительном давлении на мягкие ткани. Это нарушает кровоснабжение, приводит к разрушению тканей и вызывает синдром интоксикации, известный как «синдром длительного сдавливания». Помощь пострадавшим оказывают травматологи, хирурги и реаниматологи.
Ранения — это нарушение целостности кожи, слизистых оболочек и подлежащих тканей (подкожная клетчатка, мышцы, сухожилия, связки, нервы). Ранения рассматриваются как хирургическая проблема при отсутствии переломов. Если рана сопровождается разрывами тканей или переломами, лечением занимаются травматологи.
Травматолог-ортопед — это врач, который занимается диагностикой, лечением и профилактикой заболеваний и травм опорно-двигательного аппарата. Его работа охватывает широкий спектр патологии, включая переломы, вывихи, артриты, остеопороз и деформации суставов. Специалист проводит различные исследования, такие как рентгенография, МРТ и УЗИ, чтобы точно определить состояние пациента и выбрать оптимальный метод лечения. В зависимости от диагноза, травматолог-ортопед может назначить консервативное лечение, включая физиотерапию и медикаменты, или же рекомендовать хирургическое вмешательство. Многие пациенты отмечают, что благодаря профессионализму этих врачей они смогли вернуться к активной жизни после серьезных травм или заболеваний.

Растяжение и разрыв
Разрывами и растяжениями называют травмы эластичных тканей, таких как мышцы, сухожилия и связки. Сухожилия соединяют мышцы с костями, а связки соединяют кости, обеспечивая стабильность суставов, но не сокращаются. Связки более эластичны, чем сухожилия, поэтому разрывы сухожилий происходят чаще, в то время как связки чаще подвергаются растяжению.
Травмы мышц, сухожилий и связок классифицируются на три степени повреждения:
- 1 степень или растяжение – ткань натягивается больше, чем возможно без нарушения целостности;
- 2 степень или неполный разрыв – частичное нарушение целостности ткани;
- 3 степень или полный разрыв – полное нарушение целостности ткани с двумя или более разорванными фрагментами.
Растяжения и разрывы имеют следующие характерные черты:
- травмы связок и сухожилий часто происходят при резком движении за пределами нормального диапазона;
- повреждение сухожилия может затруднить сгибание или разгибание сустава;
- травма мышцы приводит к её разрыву, так как она может растягиваться до определённого предела; превышение этого предела вызывает разрыв;
- разрыв мышцы чаще всего происходит в месте её перехода в сухожилие – это уязвимая точка, лишённая эластичности мышцы и прочности сухожилия;
- разрыв мышцы может произойти при чрезмерном натяжении или ударе при максимальном напряжении.
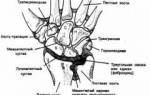
Повреждение периферических нервов
Периферические нервы — это нервные волокна, отвечающие за функционирование конечностей. В отличие от центральных нервов, расположенных в головном и спинном мозге, они являются подчиненными. Нервы делятся на двигательные, контролирующие движения (мотонейроны), и чувствительные, отвечающие за восприятие ощущений (сенсорные). Нервные пучки или сплетения содержат как двигательные, так и чувствительные волокна. Повреждение нерва может произойти из-за травмы, например, ушиба или разрыва.
Чаще всего страдают нервы верхних конечностей, такие как локтевой, лучевой и срединный, а также нервы нижних конечностей, включая бедренный, седалищный, большеберцовый и малоберцовый, и плечевое сплетение.

Вывихи
Вывих — это смещение суставных поверхностей двух костей. Если вывих сопровождается переломом, это называется переломовывихом. Открытым вывихом считается состояние, при котором повреждаются кожа и ткани сустава.
Виды вывихов:
- травматический вывих — возникает из-за насильственного движения, удара или падения;
- патологический вывих — следствие заболеваний, разрушающих костные структуры и связки, вызывающих воспаление суставных сумок или паралич мышц, поддерживающих сустав (паралитические вывихи);
- привычный вывих — повторяется более двух раз из-за нестабильности сустава;
- врожденный вывих — возникает из-за недоразвития сустава.
Травматическим вывихом занимается травматолог, а патологическими, привычными и врожденными — ортопед. Это разделение условно, так как важно, что произошло первым — травма или патологический процесс. Травматический вывих, если его не вправить вовремя, может нарушить кровоснабжение тканей сустава, что приведет к патологическим изменениям. При выборе специалиста следует учитывать давность вывиха.
По степени давности вывихи классифицируются на:
- свежие (в течение последних 3 дней);
- несвежие (от 3 дней до 3 недель);
- застарелые (более 3 недель назад).
По степени смещения суставных поверхностей вывихи делятся на:
- полные — полное отсутствие контакта суставных поверхностей;
- неполные (подвывихи) — суставные поверхности соприкасаются в ненадлежащем месте (выше или ниже суставной головки).
Переломы
Перелом — это нарушение целостности кости. Существуют два основных типа: травматические и патологические. Травматический перелом возникает из-за воздействия внешней силы на здоровую кость. Патологический перелом происходит, когда кость ослаблена болезнью, и для его возникновения достаточно незначительного давления или движения. Перелом может сопровождаться повреждением связок, сухожилий, мышц, а также кровоизлиянием, гемартрозом, ушибами и повреждениями мягких тканей, нервов и сосудов.
Переломы классифицируются на:
- Закрытые – кожа остается неповрежденной;
- Открытые – перелом сопровождается раной, достигающей костных отломков;
- Внутрисуставные – затрагивают часть кости внутри сустава;
- Околосуставные – происходят в дистальном отделе кости, вне сустава;
- Простые – кость ломается на два фрагмента;
- Оскольчатые – образуется три и более фрагмента;
- Множественные – переломы одной кости в двух и более местах.
Часто встречающиеся у детей переломы:
- Поднадкостничный перелом. Сравнивается с переломом «зеленой ветки», где отломки удерживаются наружным слоем, который сложно разрушить. У детей наружный слой кости, надкостница, хорошо развит и эластичен.
- Перелом по линии зоны роста (эпифизеолиз). Зоны роста находятся на концах кости, известных как эпифизы. Если пластина зоны роста разрывается, она может отрываться вместе с костным фрагментом, что приводит к отрыву головки кости – эпифизеолизу.
Повреждение позвоночника
Травмы позвоночника имеют специфические характеристики. В зависимости от затронутого отдела, повреждения классифицируются на переломы шейных, грудных, поясничных позвонков, а также крестца и копчика.
Типы травм позвоночника:
- неосложненные – повреждения позвонков и связок без вовлечения спинного мозга или нервных корешков;
- осложненные – травмы с повреждением позвонков и связок, сопровождающиеся повреждением спинного мозга или корешков, что вызывает неврологические симптомы;
- стабильные – повреждения, не приводящие к значительному разрушению опорных структур позвонков;
- нестабильные – травмы с смещением позвонков, способные сжимать или повреждать спинной мозг и корешки.
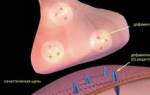
Повреждение менисков
Разрыв менисков коленного сустава — это специфическая травма. Мениски — полулунные хрящевые структуры, которые сжимаются и изменяют форму, выполняя функции амортизатора и стабилизатора колена. Основная причина повреждения менисков — резкие движения, такие как сгибание или разгибание колена. Травмы мениска чаще встречаются у спортсменов, особенно футболистов и танцоров.
Типы травм мениска:
- отрыв мениска — повреждение части, соединенной с суставной капсулой;
- разрыв тела мениска — может быть продольным (вдоль мениска) или по типу «ручки лейки» (в средней части);
- разрыв рогов мениска — повреждение заднего или переднего края мениска;
- хронический менисцит или менископатия — старая травма, в результате которой мениск постепенно разрушается и теряет эластичность.
Ложный сустав (псевдоартроз) и нарушение заживления переломов
Псевдоартроз — это осложнение после перелома, при котором происходит неправильное сращение кости. Процесс сращения называется консолидацией, а успешно сросшийся перелом — консолидированным. В редких случаях ложный сустав может быть вызван врожденной аномалией.
Типы нарушений консолидации перелома:
- замедленная консолидация — отсутствует костная мозоль в установленный срок, на рентгене видна линия перелома;
- истинный псевдоартроз — в области концов поврежденной кости формируется соединительная ткань, напоминающая суставную сумку и содержащая жидкость;
- несращенный перелом — заживление перелома не происходит в течение 2-3 нормальных сроков.
Политравма и травматический шок
Политравма — это состояние, при котором повреждены не только опорно-двигательный аппарат, но и внутренние органы. На первый план выходят симптомы, указывающие на поражение внутренних органов, такие как острая дыхательная недостаточность, значительная кровопотеря и шок. В таких случаях пациентами занимаются реаниматологи, хирурги, травматологи, трансфузиологи, анестезиологи и другие специалисты, способные справиться с опасными для жизни состояниями. Травматический шок, как проявление политравмы, также требует комплексного лечения, выходящего за рамки вмешательства травматолога.
Черепно-мозговая травма
Черепно-мозговая травма (ЧМТ) — это повреждение лицевой и мозговой частей черепа. ЧМТ делится на закрытую и открытую. Закрытая травма включает ушиб и/или сдавление головного мозга, а открытая травма затрагивает мягкие ткани головы, такие как кожа и подкожная клетчатка. Лечением ЧМТ занимаются травматологи, неврологи, нейрохирурги и психиатры. ЧМТ может вызывать неврологические симптомы, такие как потеря сознания, параличи и утрата чувствительности, а также психиатрические расстройства, включая потерю памяти. Поэтому это состояние требует мультидисциплинарного подхода.
Врожденный вывих бедра (дисплазия тазобедренного сустава)
Врожденный вывих бедра — это недостаточное развитие костей, связок, суставной капсулы, мышц, сосудов и нервов в области тазобедренного сустава. Термины «врожденный вывих бедра» и «дисплазия тазобедренного сустава» часто используются как синонимы. Это не ошибка, но важно понимать, что врожденный вывих бедра — наиболее тяжелая форма дисплазии, соответствующая третьей степени недоразвития.
Вывих бедра означает полное отсутствие контакта между головкой бедренной кости и вертлужной впадиной — углублением в тазовой кости. Под второй степенью недоразвития подразумевается подвывих, когда головка бедренной кости смещена, но остается в пределах вертлужной впадины. При первой степени наблюдается предвывих, что означает недоразвитие вертлужной впадины, при этом связки удерживают головку бедренной кости в правильном положении.
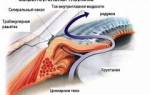
Плоскостопие, полая стопа
Плоскостопие и полая стопа — это деформации стопы, связанные с изменениями высоты свода. Свод стопы — часть, не касающаяся поверхности при стоянии босиком. Стопа имеет два типа сводов: продольный (вдоль стопы) и поперечный (под пальцами). Эти своды поддерживаются мышцами и связками, обеспечивая амортизацию при движении. Уменьшение выраженности свода приводит к плоскостопию, а его чрезмерная высота — к полой стопе. Если поперечный свод становится плоским, стопа называется поперечно распластанной. При поперечном плоскостопии часто повреждается подошвенный нерв, известный как неврома Мортона.
Плоскостопие может быть:
- врожденным — из-за аномалий в развитии тканей стопы;
- рахитическим — в результате рахита (деформация костей из-за нехватки витамина D);
- травматическим — после переломов или неправильного сращения;
- статическим — из-за слабости мышечного тонуса и длительного нахождения на ногах.
Деформация пальцев стопы
Деформации пальцев ног включают вальгусную деформацию первого пальца, «молоткообразные» пальцы и палец Мортона. Чаще всего они являются приобретенными и возникают из-за перегрузки стопы, которая ищет новые точки опоры. В редких случаях причиной может быть врожденная аномалия, как в случае с пальцем Мортона, когда второй палец длиннее первого.
Вальгусная деформация первого пальца проявляется искривлением, что приводит к образованию «косточки». Под ней скрывается выступающий сустав первого пальца, а кончик пальца смещается к второму.
«Молоткообразные» пальцы часто сопутствуют вальгусной деформации и поперечно распластанной стопе. Обычно затрагиваются второй и третий пальцы, которые сгибаются в среднем суставе.
Косолапость и косорукость
Косолапость — это деформация стопы, при которой она отклоняется внутрь, что делает подошву видимой, а пятку поднимает.
Косолапость бывает:
- врожденной — деформация заметна с рождения;
- приобретенной — развивается из-за переломов, заболеваний костей, параличей или повреждений тканей, например, после глубоких ожогов.
Врожденная косолапость делится на:
- типичную косолапость — возникает из-за неправильного формирования связок, сухожилий и мышц стопы и голени;
- атипичную косолапость — результат амниотических перетяжек или недоразвития костей голени.
Косорукость проявляется в сгибании кисти и ее приведении (отклонении к туловищу).
Причины косорукости:
- укорочение сухожилий мышц и связок кисти;
- недоразвитие или отсутствие лучевой кости (предплечье состоит из лучевой и локтевой костей).
Плантарный фасциит («пяточная шпора»)
«Шпоры» на пяточной кости — это костные образования (экзостозы, остеофиты), возникающие в месте прикрепления пяточного сухожилия. Основная причина их формирования — воспаление плантарной (подошвенной) фасции (апоневроза), что также называют плантарным фасциитом. Воспаление возникает из-за сильного натяжения и микротравм в области прикрепления сухожилия, что чаще наблюдается у людей с плоскостопием.
Аномалия развития пальцев
Пороки развития пальцев — распространённая врождённая аномалия, проявляющаяся в изменении количества пальцев или наличии дефектов.
Наиболее часто встречаются следующие аномалии:
- Синдактилия — сращение пальцев, происходящее за счёт кожи, перепонки или костей;
- Полидактилия — увеличение числа пальцев;
- Эктродактилия — уменьшение количества пальцев, сопровождающееся клешнеобразной формой кисти или стопы;
- Амниотические перетяжки — циркулярные бороздки или вдавления между сегментами пальца, напоминающие намотанную тонкую нить.
Кривошея
Кривошея — это деформация, при которой голова наклоняется к плечу, создавая впечатление внимательного слушания. Она может быть врожденной или приобретенной.
Врожденная кривошея возникает по следующим причинам:
- недоразвитие (укорочение) мышц шеи;
- аномалии развития позвонков;
- травмы при родах.
Приобретенная кривошея может быть вызвана:
- травмами (вывихами, подвывихами или переломами шейных позвонков);
- воспалениями (в межпозвоночных дисках, шейных позвонках и межпозвонковых суставах);
- опухолями в костях;
- обызвествлением межпозвонковых дисков.
Диспластические дефекты развития грудной клетки
Дефект грудной клетки — это изменение формы костей, образующих эту область, в частности грудины и ребер. Такие деформации могут ухудшать дыхание, что приводит пациентов к педиатрам, терапевтам или пульмонологам с заболеваниями органов дыхания.
Существует два основных типа дефектов грудной клетки:
- воронкообразная грудная клетка — вдавление грудины и расположение ребер под прямым углом;
- килевидная грудная клетка — выпячивание грудины и расположение ребер под острым углом.
Артриты
Артрит — воспалительное заболевание суставов, вызванное инфекциями (сифилис, туберкулез, бруцеллез), аутоиммунными расстройствами (ревматоидный артрит, болезнь Бехтерева), обменными нарушениями (подагра) и другими факторами. Лечением артритов занимаются терапевты и ревматологи. Ортопеды работают с последствиями артритов, такими как деформация суставов (остеоартроз) и анкилоз (сращение сустава).
Остеоартроз (деформирующий артроз)
Остеоартрит, или деформирующий артрит, — хроническое заболевание суставов, при котором происходит дистрофия суставного хряща. В процессе разрушения хряща затрагиваются и эпифизы костей, то есть суставные головки.
Деформирующие артриты делятся на:
- первичные – возникают в нетравмированных суставах, причины могут быть связаны с эндокринными расстройствами, аутоиммунными заболеваниями или хронической почечной недостаточностью. Также на развитие первичного артрита влияет повышенная нагрузка на сустав, например, из-за ожирения или чрезмерной физической активности;
- вторичные – развиваются на фоне уже имеющихся травм суставов, например, после неправильного лечения переломов, а также в результате воспалительных процессов или врожденных аномалий.
Наиболее распространенные артриты:
- артрит тазобедренного сустава (коксартрит);
- артрит коленного сустава (гонартрит);
- артрит суставов позвоночника (спондилоартрит);
- артрит голеностопного сустава;
- артрит мелких суставов кисти;
- артрит сустава первого пальца стопы.
Первичные артриты чаще всего возникают в суставах, несущих основную нагрузку, таких как суставы нижних конечностей и позвоночника. Артриты кисти могут проявляться образованием твердых узелков — костных наростов, известных как остеофиты. Дегенеративные изменения при вторичном артрите могут развиваться в течение 4-5 месяцев.
Остеомиелит
Остеомиелит — гнойное воспаление костной ткани с разрушением её структуры. Заболевание бывает острой или хронической формы. Инфекция проникает в кость через кровь (гематогенный остеомиелит) или в результате травм (посттравматический остеомиелит). Иногда остеомиелит развивается после хирургического вмешательства. Лечение обычно включает хирургические процедуры.
Аномалии развития позвоночника
Аномалии позвоночника могут возникать из-за изменения числа позвонков или нарушений в их сращении. Иногда они не проявляются и обнаруживаются случайно при рентгенологическом исследовании.
Наиболее распространенные аномалии позвоночника:
- сакрализация – сращение пятого поясничного позвонка с крестцом;
- люмбализация – образование дополнительного поясничного позвонка из одного из крестцовых;
- спондилолистез – смещение позвонка и сегмента выше него вперед, чаще в пояснично-крестцовом отделе.
Искривление позвоночника и нарушение осанки
В норме позвоночник имеет естественные изгибы: лордоз (вперед) и кифоз (назад). Лордоз присутствует в шейном и поясничном отделах, а кифоз — в грудном и крестцовом. Эти изгибы чередуются, что придаёт позвоночнику прочность и амортизацию.
Осанка — это вертикальное положение тела, которое сохраняется в покое и движении. Правильная осанка характеризуется поднятой головой и выравниванием ключиц, лопаток, ягодичных и подколенных складок.
Типы нарушений осанки:
- плоская спина – снижение изгибов;
- сутулость – усиление шейного лордоза;
- круглая спина – усиление грудного кифоза;
- сколиотическая осанка – искривление позвоночника в сторону без скручивания позвонков.
Нарушения осанки бывают:
- нефиксированными – человек может выпрямить спину самостоятельно, так как это лишь привычка;
- фиксированными – исправить осанку невозможно без помощи, так как нарушение стало болезненным состоянием.
Для фиксированных нарушений используются термины «патологический кифоз» и «патологический лордоз».
Сколиотическая болезнь
В отличие от сколиотической осанки, сколиоз проявляется не только в боковом искривлении позвоночника, но и в вращении позвонков вокруг своей оси (торсия). Этот диагноз указывает на более серьезные причины, чем просто неправильная осанка, а также на устойчивые изменения в структуре позвоночника.
Существует несколько форм сколиоза:
- миогенный сколиоз — возникает из-за слабости мышечно-связочного аппарата, часто наблюдается, когда кости у ребенка растут быстрее, чем развиваются мышцы;
- неврогенный сколиоз — возникает при поражениях нервной системы (например, параличи);
- диспластический сколиоз — связан с аномалиями в пояснично-крестцовом отделе позвоночника (сакрализация, люмбализация);
- статический (вторичный) сколиоз — следствие заболеваний суставов нижних конечностей (врожденный вывих бедра);
- рахитический сколиоз — развивается после перенесенного рахита.
Остеохондропатия (асептический некроз кости)
Остеохондропатии — это группа заболеваний, затрагивающих кости и хрящи у детей и подростков, возникающих из-за незавершенного роста костной системы. Считается, что слишком быстрое развитие костей при отстающем формировании кровеносных сосудов нарушает их питание и нормальное формирование.
Остеохондропатия включает несколько стадий:
- асептический некроз – разрушение костной ткани без воспаления (а – отсутствие, сепсис – инфекция, некроз – омертвение);
- импрессионный (вдавленный) перелом – изменение формы эпифиза кости под нагрузкой;
- рассасывание кости – разрушение костной структуры и образование соединительной ткани;
- репарация – процесс перестройки кости.
Остеохондроз, остеопороз, остеодистрофии
Остеохондроз, остеопороз и остеодистрофии — заболевания, затрагивающие костную и хрящевую ткань, приводящие к предрасположенности к патологическим переломам из-за недостатка прочной костной структуры.
Остеохондроз — заболевание, поражающее межпозвоночные диски (хрящевую ткань), что вызывает их износ, деформацию и смещение позвонков. Причинами могут быть ревматические, аутоиммунные и сосудистые заболевания, травмы и аномалии развития.
Остеопороз — нарушение минерализации костной ткани, приводящее к уменьшению костной массы. Это может происходить при патологиях внутренних органов, нарушениях обмена веществ, а также гормональных, аутоиммунных и неврологических заболеваниях.
Остеодистрофии характеризуются разрушением костной ткани и изменением ее структуры. В некоторых случаях костная ткань заменяется фиброзной, или образуются кисты.
Причины остеодистрофий:
- Гиперпаратиреоз (гиперпаратиреоидная остеодистрофия, болезнь Реклингхаузена) — повышенная выработка гормона паращитовидных желез, приводящая к вымыванию кальция из костей.
- Почечная остеодистрофия (фиброзно-кистозный остеит) — нарушение минерального обмена при заболеваниях почек, негативно влияющее на состояние костей.
- Подагра — накопление кристаллов мочевой кислоты в тканях, вызывающее воспаление (артрит).
- Рахит — недостаток формирования костной ткани у детей и ее размягчение (остеомаляция) из-за дефицита витамина D.
- Деформирующая остеодистрофия (болезнь Педжета) — заболевание неизвестной этиологии, развивающееся у людей старше 40 лет.
- Диабетическая остеоартропатия — разрушение суставных концов костей у пациентов с сахарным диабетом.
Спондилез, спондилит, спондилоартроз, спондилопатия
Частица «спондило» указывает на связь заболевания с позвонками (spondylon – позвонок). Спондилез — это увеличение костной ткани позвонков, приводящее к образованию остеофитов (костных шипов). В отличие от остеохондроза, при спондилезе позвонки не изнашиваются. Считается, что спондилез возникает из-за чрезмерного напряжения связок позвоночника, что приводит к их отеку и обызвествлению.
Спондилоартроз (спондилоартрит) — это разновидность деформирующего остеоартроза (без воспалительных процессов) или артрита (с воспалением) межпозвоночных суставов. Спондилит — инфекционное поражение позвонков, часто встречающееся при туберкулезе, бруцеллезе и различных ревматических заболеваниях.
Спондилопатия — вторичное заболевание позвонков, развивающееся на фоне возрастных изменений в организме (нарушение минерализации костной ткани) или воспалительных процессов в суставах позвоночника (аутоиммунные ревматические заболевания, псориатический артрит и другие).
Туннельные синдромы
Туннельный синдром, или туннельная невропатия, представляет собой сжатие нерва в анатомических каналах между костями и мышечно-фасциальными структурами. В отличие от повреждений нервов, вызванных ушибами или травмами, туннельные синдромы возникают из-за перенапряжения определенных мышечных групп. Длительное сокращение мышц приводит к их отечности, что вызывает сжатие нервов, проходящих рядом. Туннельные синдромы имеют хронический характер и проявляются периодически. Их лечение, в основном с помощью ортопедических устройств, осуществляется ортопедами.
Воспалительные болезни мягких тканей
Эти заболевания относятся к ортопедии, так как нарушают подвижность и приводят к деформациям опорно-двигательного аппарата.
К воспалительным заболеваниям мягких тканей относятся:
- миозит – воспаление мышечной ткани;
- тендинит – воспаление сухожилий;
- лигаментит – воспаление связок;
- тендовагинит – воспаление синовиальной оболочки, покрывающей влагалище (сумку) сухожилия, что способствует его скольжению при сокращениях мышц.
Миозиты могут возникать при различных заболеваниях, поэтому диагноз «миозит» требует поиска основной причины. Это состояние часто наблюдается у людей с длительным напряжением мышц, например, у машинисток и тех, кто много времени проводит за клавиатурой или работает с металлом (вальцовщики). Чаще всего миозит вызывается инфекцией. Особое внимание уделяется оссифицирующему миозиту, который характеризуется образованием костной ткани при разрывах сухожилий и связок, вывихах и переломах. Лечением других видов миозита занимаются хирурги, терапевты и ревматологи.
Неравенство длины конечностей
Значительное неравенство конечностей — это разница в длине более 2 см, особенно заметная в нижних конечностях. Оно может быть врожденным или приобретенным.
Врожденное неравенство связано с нарушениями развития костей во время внутриутробного формирования, часто из-за недостаточного развития кровеносных сосудов, питающих укороченную часть кости.
Приобретенное неравенство возникает из-за травм или заболеваний, таких как полиомиелит, остеомиелит, туберкулез и неврологические расстройства. Основной причиной является повреждение зоны роста кости у детей и подростков.
Опухоли костей и хрящей
Опухоли костей и хрящей требуют внимания ортопедов и онкологов. Онкологи занимаются лечением опухолей, а ортопеды — последствиями повреждений опорно-двигательного аппарата. Пациенты также могут обращаться к травматологам, поскольку опухоли увеличивают риск патологических переломов. Опухоли бывают доброкачественными и злокачественными.
Наиболее распространенные опухоли опорно-двигательного аппарата:
- остеома – доброкачественная опухоль, чаще всего кости черепа;
- хондрома – доброкачественная опухоль хрящей;
- миелома – злокачественная опухоль костного мозга;
- остеогенная саркома – злокачественная опухоль кости;
- первичная хондросаркома – злокачественная опухоль из хрящевой ткани.
Обращения к травматологу и ортопеду различаются. Если симптомы появились после травмы, нужно идти к травматологу. Если ограничения в движении наблюдаются без травмы, следует записаться к ортопеду. Травматолог принимает сразу, ортопед — по направлению от терапевта или других специалистов, поэтому пациенты к ним приходят с установленным диагнозом.
Симптомы, при которых стоит обратиться к травматологу
| Симптом | Механизм возникновения | Исследования для диагностики | Заболевания, при которых наблюдается симптом |
| Резкая боль после удара, движения или падения, усиливающаяся при малейшем движении | Боль возникает из-за раздражения болевых рецепторов в поврежденной области. | * осмотр; * рентгенография; * УЗИ; * КТ; * МРТ; * артроскопия; * общий анализ крови и мочи. | * ушибы; * разрывы и растяжения связок; * вывихи; * переломы. |
| Отечность и кровоподтек в области травмы | Разрыв сосудов приводит к отечности и кровоподтекам. | * осмотр; * рентгенография; * УЗИ; * общий анализ крови и мочи. | * ушибы; * вывихи; * переломы. |
| Укорочение конечности после повреждения | При переломе отломки костей смещаются. | * осмотр; * рентгенография; * КТ; * МРТ. | * вывихи; * переломы. |
| Ненормальная подвижность кости | Смещение отломков можно ощупать. | * осмотр; * рентгенография; * КТ; * МРТ. | * переломы; * ложные суставы. |
| Открытая рана с выступающими отломками костей | Края отломков могут выступать из раны. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * переломы; * открытые вывихи. |
| Деформация в области сустава и мягких тканей | Деформация возникает при нарушении анатомического расположения частей сустава. | * осмотр; * рентгенография; * УЗИ; * КТ; * МРТ. | * ушибы; * вывихи; * переломы. |
| Дефекты мягких тканей(западение, плотное образование) | Плотное образование может быть ощупано как кусок оторванной мышцы. | * осмотр; * УЗИ; * рентгенография. | * разрывы и растяжения связок. |
| Неестественное или вынужденное положение конечности или туловища | Положение возникает, если компоненты сустава разобщены. | * осмотр; * рентгенография; * КТ; * МРТ. | * вывихи; * переломы. |
| Нарушение функции движения в суставе | Функция нарушается при разрыве или отеке тканей. | * осмотр; * рентгенография; * УЗИ; * артроскопия. | * ушибы; * вывихи; * травмы менисков. |
| Нарушение кожной чувствительности | Ослабление чувствительности связано с сдавлением нервов. | * осмотр; * рентгенография; * УЗИ; * КТ; * МРТ. | * сдавление; * повреждения нервов. |
Симптомы, при которых стоит обратиться к ортопеду
| Симптом | Механизм возникновения | Исследования для диагностики | Заболевания, при которых наблюдается симптом |
| Ограничение движения или полная неподвижность в суставе или позвоночнике | Подвижность уменьшается из-за изменений в структуре тканей. | * осмотр; * рентгенография; * МРТ; * общий анализ крови и мочи. | * остеоартроз; * артриты; * остеохондроз. |
| Боль в покое или при движении в суставе | Боль возникает из-за сдавления болевых рецепторов. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеоартроз; * остеохондропатия. |
| Болезненное «заклинивание» сустава | Причина — наличие «суставной мыши», застрявшей между суставными поверхностями. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеоартрозы; * хронический менисцит. |
| Постоянная боль в костях или суставе | Боль связана с разрушением костей. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеодистрофия; * остеопороз. |
| «Хруст» в суставах | Хруст может быть вызван неровностью хрящевой ткани. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеоартроз; * артриты. |
| Боль или усталость мышц конечностей | Боль возникает из-за отека и раздражения болевых рецепторов. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * плоскостопие; * остеохондроз. |
| Боль в спине, шее, поясничной области | Боли могут быть связаны с поражением позвоночных суставов. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеохондропатия; * остеохондроз. |
| Деформация сустава конечностей | Деформация может возникнуть при воспалительном отеке тканей. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеоартроз; * артриты. |
| Деформация шеи, грудной клетки и позвоночника | Деформация может возникнуть из-за изменения формы костей. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеохондропатия; * остеопороз. |
| Врожденные деформации | Деформации возникают из-за нарушений формирования тканей у плода. | * осмотр; * рентгенография; * УЗИ. | * кривошея; * синдактилия. |
| Скованность или дискомфорт в суставах и мышцах | Скованность возникает из-за уменьшения объема движения в суставе. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеоартроз; * миозит. |
| Изменение осанки | Осанка изменяется при сглаживании или усилении изгибов позвоночника. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * сутулость; * сколиоз. |
| Нарушение походки | Походка может изменяться из-за нарушений в суставах нижних конечностей. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * неравенство длины конечностей. |
| Быстрая утомляемость при ходьбе | Нагрузка распределяется неравномерно, что приводит к быстрой усталости. | ||
| Разная длина конечностей | Изменение длины может быть связано с травмами. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * остеохондропатия; * остеодистрофии. |
| Повышение температуры тела(в сочетании с другими симптомами) | Повышение температуры может указывать на воспалительный процесс. | * осмотр; * общий анализ крови и мочи. | * миозит; * артрит. |
| Местное «потепление» тканей | Повышение температуры может свидетельствовать о воспалительном процессе. | * осмотр; * рентгенография; * общий анализ крови и мочи. | * артриты; * миозит. |
| Потеря кожной чувствительности, онемение | Ослабление чувствительности связано с сдавлением нервов. | * осмотр; * рентгенография; * УЗИ; * КТ; * МРТ. | * остеохондроз; * спондилопатия. |
Осмотр у травматолога аналогичен осмотру у ортопеда, но акцент делается на выявление повреждений. Травматолог быстро реагирует на травмы, определяет тип и степень повреждения, а также общее состояние пациента. Ортопед чаще работает с хроническими проблемами, требующими длительной диагностики и выбора метода лечения.
Исследования, которые назначает травматолог-ортопед
| Исследование | Как проводится? | Какие травмы выявляет? | Какие ортопедические патологии выявляет? |
| Осмотр, ощупывание | Оценка состояния скелета, деформаций, осанки. | * ушибы; * переломы; * вывихи. | * плоскостопие; * остеоартроз. |
| Тестирование объема движения в суставах | Движения могут быть активными и пассивными. | * ушибы; * вывихи. | * остеоартроз; * артриты. |
| Измерение объема движений в суставах конечностей и позвоночника(гониометрия) | Измерение амплитуды движений с помощью угломера. | * ушибы; * вывихи. | * остеохондропатия; * остеоартроз. |
| Измерение длины и окружности конечностей | Изменение длины может быть определено визуально или с помощью сантиметровой ленты. | * переломы; * травмы менисков. | * дисплазия тазобедренного сустава. |
| Рентгенологическое исследование | Рентгенография проводится в двух проекциях. | * вывихи; * переломы. | * остеоартроз; * хронический менисцит. |
| Ультразвуковое исследование | УЗИ выявляет изменения в суставах и мягких тканях. | * травмы менисков; * ушибы. | * остеохондропатия; * тендинит. |
| Артроскопия | Эндоскопическое исследование суставов. | * травмы менисков; * вывихи. | * остеоартроз; * тендинит. |
| Магнитно-резонансная томография(МРТ) | МРТ дает детальные изображения суставов и мягких тканей. | * разрывы; * вывихи. | * остеохондропатия; * опухоли. |
| Компьютерная томография(КТ) | КТ дает объемные изображения исследуемого органа. | * переломы; * черепно-мозговые травмы. | * остеохондроз; * остеоартроз. |
| Сцинтиграфия | Сканирование тела после введения радионуклидов. | * переломы. | * остеомиелиты; * опухоли. |
| Подометрия(подография) | Оценка состояния опорных пунктов стоп. | * состояние после перелома. | * плоскостопие. |
| Плантометрия(плантография) | Диагностика состояния стопы. | * состояние стопы. | * плоскостопие. |
| Пункция сустава | Введение иглы в сустав для забора жидкости. | * гемартроз; * внутрисуставные переломы. | * артриты; * остеоартроз. |
| Биопсия кости | Забор костной ткани для анализа. | * подозрение на гангрену. | * остеопороз; * опухоли. |
| Денситометрия | Оценка плотности кости. | * патологические переломы. | * остеопороз. |
Травматолог-ортопед может назначить дополнительные исследования, относящиеся к патологиям опорно-двигательного аппарата, но находящиеся в компетенции других врачей. Например, стабилометрия, электромиография и динамометрия. Эти исследования часто проводятся неврологами, но могут помочь ортопедам оценить степень нарушения функции опорно-двигательной системы.
Лабораторные анализы, назначаемые травматологом, направлены на оценку состояния организма после травмы и выявление заболеваний, которые могли привести к травматизации. Большинство анализов берется в больничных условиях. К ортопеду пациенты часто приходят с подтвержденным диагнозом и результатами лабораторных исследований.
Травматолог-ортопед назначает следующие анализы:
- общий анализ крови – показывает степень кровопотери и наличие воспалительного процесса;
- общий анализ мочи – информирует о состоянии почек;
- коагулограмма – анализ свертываемости крови;
- анализ на уровень кальция и фосфора – для оценки минерализации костной ткани;
- анализ на уровень C-реактивного белка – повышается при аутоиммунных заболеваниях;
- анализ на щелочную фосфатазу и остеокальцин – маркеры остеопороза;
- анализ на мочевую кислоту – для выявления подагры.
Также назначаются анализы на состояние почек и печени.
Перед операцией пациенту назначаются все необходимые анализы, входящие в перечень предоперационных исследований.
Травматолог-ортопед занимается лечением патологий, повреждающих опорно-двигательный аппарат и нарушающих функцию движения. Повреждения могут быть вызваны травмами или заболеваниями. Травматолог помогает при острых состояниях, угрожающих жизни, тогда как ортопед работает с хроническими проблемами. Ортопеды применяют как хирургические, так и нехирургические методы лечения. После устранения причины нарушения начинается реабилитация, в процессе которой могут подключаться другие специалисты.
Методы лечения, которые применяет травматолог-ортопед
| Патология | Методы лечения | Прогноз | |
| Методы лечения при травмах | |||
| Ушиб | * нехирургическое лечение – холод и давящая повязка; * пункция сустава – для удаления крови; * иммобилизация. | Прогноз благоприятный. | |
| Сдавление(синдром длительного сдавления) | * местное лечение – холод и давящая повязка; * обезболивание; * иммобилизация. | Прогноз зависит от правильного лечения. | |
| Растяжение связок | * обезболивание; * иммобилизация. | Прогноз благоприятный. | |
| Разрыв связок, мышц и сухожилий | * хирургическое лечение – сшивание; * артроскопические операции. | Прогноз благоприятный. | |
| Повреждение периферических нервов | * иммобилизация; * медикаментозное лечение; * хирургическое лечение. | Восстановление нервов длительное. | |
| Вывих | * обезболивание; * вправление; * иммобилизация. | Прогноз благоприятный. | |
| Перелом | * закрытая репозиция; * скелетное вытяжение; * внешний остеосинтез; * внутренний остеосинтез; * протезирование. | Прогноз зависит от возраста и сопутствующих заболеваний. | |
| Повреждение позвоночника | * закрытые методики; * спондилодез. | Прогноз зависит от состояния. | |
| Повреждение менисков | * обезболивание; * вправление; * иммобилизация; * хирургическое лечение. | Прогноз зависит от возраста и сроков обнаружения травмы. | |
| Псевдоартроз и замедление сращения перелома | * хирургическое лечение – фиксация. | Прогноз зависит от ранней диагностики. | |
| Политравма и травматический шок | * остановка кровотечения; * обезболивание; * антибиотики. | Прогноз зависит от степени кровопотери. | |
| Черепно-мозговая травма | * хирургическое лечение – репозиция отломков. | Прогноз относительно благоприятный. | |
| Методы лечения при ортопедических болезнях | |||
| Неравенство длины конечностей | * хирургическое лечение – остеосинтез, ампутация. | Прогноз благоприятный. | |
| Врожденный вывих бедра | * нехирургические методы – массаж; * хирургическое лечение. | Прогноз лучше при раннем выявлении. | |
| Косолапость | * нехирургическое лечение – гипсовые повязки; * хирургическое лечение. | Прогноз благоприятный. | |
| Косорукость | * хирургическое лечение – артродез. | Прогноз зависит от возраста. | |
| Плоскостопие | * нехирургическое лечение – ортопедические стельки; * хирургическое лечение. | Прогноз благоприятный. | |
| Полая стопа | * нехирургическое лечение – ортопедическая обувь; * хирургическое лечение. | Прогноз благоприятный. | |
| Вальгусная деформация стопы | * нехирургическое лечение – ортопедическая обувь; * хирургическое лечение. | Прогноз благоприятный. | |
| Молоткообразные пальцы | * нехирургическое лечение – свободная обувь; * хирургическое лечение. | Прогноз зависит от своевременности лечения. | |
| Палец Мортона | * нехирургическое лечение – специальная обувь; * хирургическое лечение. | Прогноз благоприятный. | |
| Аномалии развития пальцев рук | * хирургическое лечение – удаление перетяжек. | Прогноз в целом благоприятный. | |
| Туннельные синдромы | * нехирургическое лечение – уменьшение нагрузки; * хирургическое лечение. | Прогноз благоприятный. | |
| Кривошея | * нехирургическое лечение – массаж; * хирургическое лечение. | Прогноз благоприятный. | |
| Дефекты грудной клетки | * нехирургическое лечение – ортезы; * хирургическое лечение. | Прогноз зависит от состояния. | |
| Остеоартроз | * нехирургическое лечение – хондропротекторы; * хирургическое лечение. | Прогноз благоприятный при раннем лечении. | |
| Артриты | * нехирургическое лечение – антибиотики; * хирургическое лечение. | Прогноз благоприятный при инфекционных артритах. | |
| Остеомиелит | * нехирургическое лечение – антибиотики; * хирургическое лечение. | Прогноз зависит от раннего выявления. | |
| Аномалии развития позвоночника | * нехирургическое лечение – устранение симптомов; * хирургическое лечение. | Прогноз благоприятный. | |
| Искривление позвоночника(кифоз, лордоз) | * нехирургическое лечение – корсеты; * хирургическое лечение. | Прогноз зависит от состояния. | |
| Нарушение осанки | * формирование правильной осанки – спорт, гимнастика. | Прогноз благоприятный. | |
| Сколиотическая болезнь | * нехирургическое лечение – корсеты; * хирургическое лечение. | Прогноз благоприятный при раннем лечении. | |
| Остеохондропатия | * нехирургическое лечение – покой суставу; * хирургическое лечение. | Прогноз зависит от раннего выявления. | |
| Остеопороз | * нехирургическое лечение – препараты кальция. | Прогноз не очень благоприятный. | |
| Остеодистрофии | * нехирургическое лечение – аналогично остеопорозу; * хирургическое лечение. | Прогноз зависит от формы. | |
| Спондилез | * нехирургическое лечение – иммобилизация; * хирургическое лечение. | Прогноз зависит от состояния. | |
| Спондилит | |||
| Спондилоартроз | |||
| Спондилопатия | |||
| Остеохондроз | |||
| Миозит | * нехирургическое лечение – антибиотики; * хирургическое лечение. | Прогноз зависит от вида возбудителя. | |
| Тендинит | * нехирургическое лечение – иммобилизация; * хирургическое лечение. | Прогноз благоприятный. | |
| Лигаментит | * нехирургическое лечение – новокаиновые блокады; * хирургическое лечение. | Прогноз благоприятный. | |
| Тендовагинит | * нехирургическое лечение – иммобилизация; * хирургическое лечение. | Прогноз благоприятный. | |
| Плантарный фасциит | * нехирургическое лечение – ограничение активности; * хирургическое лечение. | Прогноз благоприятный. | |
| Опухоли костей | * хирургическое лечение – удаление опухоли. | Прогноз благоприятный при доброкачественных опухолях. |
С какими симптомами и диагнозами обращаются к травматологу-ортопеду?
Ситуации, когда пациент обращается к травматологу или ортопеду, различаются. Основное отличие — связь симптомов с недавней травмой. Если жалобы возникли после удара, падения или неудачного движения, нужно обращаться к травматологу. Если ограничение подвижности не связано с травмой, принимает ортопед. К травматологу можно попасть без записи, тогда как к ортопеду обычно направляют после консультации терапевта или других специалистов. Ортопеды чаще работают с пациентами с уже установленным диагнозом.
Симптомы, при которых стоит обратиться к травматологу
| Симптом | Механизм возникновения | Исследования для диагностики | Заболевания, при которых встречается симптом |
| Резкая боль после удара, падения или движения, усиливающаяся при малейшем движении | Боль возникает из-за активации болевых рецепторов в поврежденной области, особенно надкостницы. | осмотр и пальпация; измерение длины конечностей; рентген; УЗИ; КТ; МРТ; артроскопия; сцинтиграфия; пункция сустава; общий анализ крови и мочи; коагулограмма. | ушибы; сдавление; разрывы и растяжения связок, сухожилий и мышц; повреждения нервов; вывихи; переломы; травмы позвоночника; повреждения менисков; ложные суставы. |
| Отек и гематома в области травмы | При повреждении тканей разрываются сосуды, кровь проникает в мягкие ткани или суставные полости, вызывая отек. | осмотр и пальпация; измерение длины конечностей; тестирование движений в суставе; рентген; УЗИ; КТ; МРТ; артроскопия; общий анализ крови и мочи; коагулограмма. | ушибы; сдавление; разрывы и растяжения связок, сухожилий и мышц; вывихи; переломы; травмы позвоночника; повреждения менисков. |
| Укорочение конечности после травмы | При переломе отломки костей смещаются из-за натяжения мышц. При вывихе одна из костей оказывается выше уровня. | осмотр и пальпация; тестирование объема движений; измерение длины и объема конечности; гониометрия; рентген; КТ; МРТ. | вывихи; переломы. |
| Ненормальная подвижность кости | При прощупывании в области перелома можно сместить отломки, определить их края. Хруст может указывать на смещение отломков или поврежденный хрящ. | осмотр и пальпация; рентген; КТ; МРТ; УЗИ; артроскопия; общий анализ крови и мочи; коагулограмма. | переломы; ложные суставы. |
| Ощупывание острых краев или появление хруста при надавливании | переломы; травмы менисков; черепно-мозговые травмы. | ||
| Открытая рана с видимыми отломками костей | Края отломков могут выступать из раны при повреждении кожи. | осмотр и пальпация; рентген; общий анализ крови и мочи; коагулограмма. | переломы; открытые вывихи; переломовывихи; черепно-мозговые травмы. |
| Деформация сустава и мягких тканей | Деформация возникает при нарушении анатомического расположения частей сустава или мягких тканей, а также при отеке. | осмотр и пальпация; тестирование объема движений; рентген; УЗИ; КТ; МРТ; сцинтиграфия; артроскопия; общий анализ крови и мочи; коагулограмма. | ушибы; сдавление; растяжения и разрывы мышц, связок, сухожилий; вывихи; переломы; травмы позвоночника; повреждения менисков; черепно-мозговые травмы. |
| Дефекты мягких тканей(впадины, плотные образования) | Плотное образование может ощущаться как кусок оторванной мышцы, а впадина — как отсутствие ткани. | осмотр и пальпация; тестирование объема движений; измерение длины и объема конечности; УЗИ; рентген; артроскопия; общий анализ крови и мочи; коагулограмма. | разрывы и растяжения связок, сухожилий и мышц; повреждения позвоночника; травмы менисков. |
| Неестественное или вынужденное положение конечности или туловища | Вынужденное положение возникает, если суставные компоненты разобщены. | осмотр и пальпация; рентген; КТ; МРТ; УЗИ; артроскопия; общий анализ крови и мочи; коагулограмма. | вывихи; переломы; повреждения позвоночника; травмы менисков. |
| Нарушение функции движения в суставе | Функция сустава может нарушаться при разрывах, отеке тканей, повреждении костей или нервов. | осмотр и пальпация; тестирование объема движений; измерение длины и окружности конечности; рентген; УЗИ; артроскопия; пункция сустава; общий анализ крови и мочи; коагулограмма. | ушибы; сдавление; разрывы и растяжения связок, сухожилий и мышц; вывихи; переломы; травмы менисков. |
| Нарушение кожной чувствительности | Ослабление или потеря чувствительности кожи может наблюдаться при сдавлении или разрыве нервов. | осмотр и пальпация; тестирование объема движений; рентген; КТ; МРТ; УЗИ; общий анализ крови и мочи; коагулограмма. | сдавление; повреждения нервов; повреждения позвоночника; черепно-мозговые травмы. |
Симптомы, при которых стоит обратиться к ортопеду
| Симптом | Механизм возникновения | Исследования для диагностики | Заболевания, при которых встречается симптом |
| Ограничение движения или полная неподвижность в суставе или позвоночнике | Подвижность снижается из-за изменений в структуре тканей (воспаление, разрушение), скопления жидкости или поражения нервов. | осмотр и пальпация; тестирование объема движения; гониометрия; измерение длины окружности конечности; артроскопия; УЗИ; МРТ; КТ; сцинтиграфия; денситометрия; пункция сустава; биопсия кости; общий анализ крови и мочи; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | врожденный вывих бедра; остеоартрит; артриты; туннельные синдромы; остеохондропатия; остеохондроз; спондилез; спондилит; миозиты; тендинит; тендовагинит; лигаментит; плантарный фасциит; люмбализация; сакрализация; опухоли костей; неравенство длины конечностей. |
| Боль в покое или при движении в суставе | Боль возникает из-за сдавления или раздражения болевых рецепторов при воспалении. | осмотр и пальпация; тестирование объема движения; измерение длины окружности конечности; гониометрия; рентген; артроскопия; УЗИ; КТ; МРТ; сцинтиграфия; пункция сустава; общий анализ крови и мочи; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | остеоартрит; остеохондропатия; остеохондроз; остеопороз; туннельные синдромы; артрит; тендинит; тендовагинит; лигаментит; миозит; плантарный фасциит; неравенство длины конечностей; остеомиелит. |
| Болезненное «заклинивание» сустава | Причиной может быть «суставная мышь» — кусочек ткани, застревающий между суставными поверхностями. | осмотр и пальпация; тестирование объема движения; гониометрия; рентген; УЗИ; артроскопия; пункция сустава; общий анализ крови и мочи; анализ крови на СРБ и мочевую кислоту. | остеоартриты; хронический менисцит; остеохондропатия; спондилопатия; лигаментит. |
| Постоянная боль в костях или суставе | Постоянные боли в костях часто связаны с их разрушением. | осмотр и пальпация; тестирование движения в суставах; измерение длины окружности конечности; рентген; гониометрия; КТ; МРТ; денситометрия; сцинтиграфия; биопсия; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | остеодистрофия; остеопороз; опухоли костей; остеохондропатия. |
| «Хруст» в суставах | Хруст может быть вызван неровностью хрящевой ткани или воспалением суставной сумки. | осмотр и пальпация; тестирование объема движения; гониометрия; УЗИ; рентген; артроскопия; общий анализ крови и мочи; анализ крови на СРБ и мочевую кислоту. | остеоартрит; хронический менисцит; артриты. |
| Боль или усталость мышц конечностей | Боль возникает из-за отека и раздражения болевых рецепторов в перенапряженных мышцах и связках. | осмотр и пальпация; тестирование движения в суставах; измерение длины окружности конечности; гониометрия; рентген; плантометрия; подометрия; МРТ; УЗИ; общий анализ крови и мочи; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | плоскостопие; полая стопа; остеодистрофии; остеохондроз; миозит; люмбализация; сакрализация. |
| Боль в спине, шее, пояснице | Боли могут быть вызваны поражением суставов позвоночника или мышечно-связочного аппарата. | осмотр и пальпация; тестирование объема движения; гониометрия; рентген; артроскопия; денситометрия; КТ; МРТ; сцинтиграфия; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | спондилоартроз; спондилоартриты; остеохондропатия; остеодистрофии; остеохондроз; остеопороз; спондилез; спондилит; спондилопатия; миозит; сколиотическая болезнь; люмбализация; сакрализация; спондилолистез. |
| Деформация сустава конечностей | Сустав может деформироваться из-за воспалительного отека тканей или разрушения суставных структур. | осмотр и пальпация; тестирование объема движения; рентген; артроскопия; денситометрия; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту; пункция сустава; биопсия кости; общий анализ крови и мочи. | остеоартрит; хронический менисцит; остеопороз; артриты; остеодистрофии; вальгусная деформация первого пальца стопы; молоткообразные пальцы; эпифизеолиз. |
| Деформация шеи, грудной клетки и позвоночника | Деформация может возникать из-за изменения формы костей или поражения мышечно-связочного аппарата. | осмотр и пальпация; тестирование объема движения; гониометрия; рентген; УЗИ; артроскопия; сцинтиграфия; денситометрия; КТ; МРТ; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | остеохондропатия; артриты; остеоартриты; кривошея; остеопороз; опухоли костей; воронкообразная грудная клетка; килевидная грудная клетка; спондилоартроз; спондилопатия; спондилит. |
| Врожденные деформации | Врожденные деформации возникают из-за нарушений формирования тканей у плода. | осмотр и пальпация; тестирование объема движения; рентген; УЗИ. | кривошея; синдактилия; полидактилия; эктродактилия; косорукость; косолапость; палец Мортона. |
| Скованность или дискомфорт в суставах и мышцах | Скованность возникает из-за уменьшения объема движения в суставе, связанного с поражением его структур. | осмотр и пальпация; тестирование объема движения; измерение объема и длины конечности; гониометрия; УЗИ; рентген; артроскопия; сцинтиграфия; денситометрия; КТ; МРТ; общий анализ крови и мочи; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | остеоартрит; артриты; остеохондропатия; миозит; тендинит; тендовагинит; лигаментит. |
| Изменение осанки | Изменение осанки происходит при сглаживании или усилении изгибов позвоночника. | осмотр и пальпация; тестирование объема движения; измерение длины окружности конечности; гониометрия; рентген; КТ; МРТ; денситометрия; сцинтиграфия; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | сутулость; плоская спина; круглая спина; сколиотическая осанка; остеохондропатия; остеодистрофии; остеохондроз; остеопороз; сколиотическая болезнь; спондилолистез. |
| Нарушение походки | Изменение походки может быть связано с изменениями в суставах нижних конечностей или несоответствием их длины. | осмотр и пальпация; тестирование объема движения; измерение длины окружности конечности; гониометрия; артроскопия; рентген; УЗИ; МРТ; плантография; подография; общий анализ крови и мочи; анализ крови на кальций, фосфор, СРБ и мочевую кислоту. | изменение длины конечности после перелома; неравенство длины конечностей; врожденный вывих бедра; удлинение конечности; артриты; остеоартриты; косолапость; плоскостопие; остеохондропатия; остеодистрофии; остеохондроз; миозит; спондилолистез; спондилоартроз. |
| Быстрая утомляемость при ходьбе | Быстрая утомляемость возникает из-за неравномерного распределения нагрузки на опорно-двигательный аппарат. | ||
| Разная длина конечностей | Изменение длины конечностей может быть связано с травмами, разрушением или деформацией костей. | общий осмотр и пальпация; измерение длины окружности конечности; тестирование объема движения; гониометрия; рентген; КТ; УЗИ; сцинтиграфия; денситометрия; анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту. | врожденный вывих бедра; остеохондропатия; остеодистрофии; остеопороз; остеомиелит; опухоль кости. |
| Повышение температуры тела(в сочетании с другими симптомами) | Повышение температуры может свидетельствовать о воспалительном процессе. | осмотр и пальпация; общий анализ крови и мочи; анализ на СРБ; рентген; УЗИ. | миозит; артрит; спондилит; тендовагинит; остеомиелит. |
| Местное «потепление» тканей | Повышение температуры в ограниченной области указывает на воспаление. | осмотр и пальпация; рентген; УЗИ; пункция сустава и мягких тканей; общий анализ крови и мочи; анализ на СРБ. | артриты; миозит; тендинит; тендовагинит; остеомиелит. |
| Потеря кожной чувствительности, онемение на ограниченном участке | Ослабление чувствительности кожи может происходить при сдавлении нервных корешков. | осмотр и пальпация; тестирование объема движения; рентген; УЗИ; КТ; МРТ. | остеохондроз; спондилопатия; туннельные синдромы; спондилолистез. |
Какие исследования проводит травматолог-ортопед?
Осмотр у травматолога аналогичен обследованию у ортопеда, но специалисты фокусируются на разных проблемах. Травматолог занимается экстренными случаями, быстро определяя тип, степень тяжести и локализацию повреждений, а также общее состояние пациента. Ортопед, в отличие от травматолога, работает с хроническими проблемами, требующими больше времени для диагностики и выбора лечения.
Исследования, назначаемые травматологом-ортопедом
| Исследование | Как проводится? | Какие травмы выявляет? | Какие ортопедические патологии выявляет? |
| Осмотр, ощупывание | Осмотр позволяет оценить состояние скелета, выявить деформации и осанку. При подозрении на травму осмотр проводится осторожно, чтобы не усугубить боль. | * ушибы; * сдавления; * ранения; * разрывы, растяжения; * переломы; * вывихи; * повреждения нервов; * повреждения менисков; * ложные суставы; * черепно-мозговые травмы. | * врожденный вывих бедра; * туннельные синдромы; * косолапость; * косорукость; * плоскостопие; * полая стопа; * вальгусная деформация первого пальца; * палец Мортона; * молоткообразные пальцы; * кривошея; * деформации грудной клетки; * синдактилия; * полидактилия; * эктродактилия; * амниотические перетяжки; * остеоартроз; * артриты; * деформация костей при рахите; * нарушения осанки; * искривления позвоночника; * миозиты; * тендиниты; * тендовагиниты; * плантарный фасциит; * опухоли костей; * остеодистрофии. |
| Тестирование объема движения в суставах | Движения могут быть активными (пациент выполняет самостоятельно) и пассивными (врач производит сам). Объем движений зависит от состояния суставов и мышечно-связочного аппарата. | * ушиб сустава; * повреждения менисков; * вывихи; * растяжения. | * врожденный вывих бедра; * остеоартроз; * артриты; * остеохондропатия; * остеохондроз; * спондилез; * миозиты; * тендиниты; * сколиоз; * нарушения осанки; * искривления позвоночника; * люмбализация; * сакрализация; * опухоли костей. |
| Измерение объема движений в суставах конечностей и позвоночника(гониометрия) | Амплитуда движений измеряется угломером. Измерения проводятся в состоянии сгибания и разгибания. | * при травмах измерение амплитуды может быть опасным, поэтому ограничиваются тестированием объема движения. | |
| Измерение длины и окружности конечностей | Изменение длины конечности определяется визуально или с помощью сантиметровой ленты. Окружность сегментов измеряется для оценки состояния мягких тканей. | * ушиб сустава с кровоизлиянием; * переломы; * травмы менисков; * черепно-мозговые травмы; * разрывы и растяжения; * вывихи. | * дисплазия тазобедренного сустава; * остеохондропатия; * остеопороз; * остеомиелит; * опухоли; * остеоартроз; * артриты; * несоответствие длины конечностей. |
| Рентгенологическое исследование | Рентгенографию проводят в двух проекциях. Грудную клетку и позвоночник исследуют в положении стоя. | * вывихи; * переломы; * травмы позвоночника; * черепно-мозговые травмы; * политравмы. | * врожденный вывих бедра; * остеоартроз; * хронический менисцит; * артриты; * косолапость; * остеодистрофии; * остеохондроз; * остеопороз; * спондилолистез; * неравенство длины конечностей. |
| Ультразвуковое исследование | УЗИ выявляет изменения в сухожилиях, суставах, костях и мышцах. | * травмы менисков; * ушибы; * разрывы; * внутрисуставные повреждения. | * врожденный вывих бедра; * хронический менисцит; * опухоли; * тендовагинит; * остеоартроз; * артриты. |
| Артроскопия | Эндоскопическое исследование суставов с использованием артроскопа. Процедура проводится под анестезией. | * травмы менисков; * ушибы; * разрывы связок; * переломы; * вывихи. | * хронический менисцит; * остеоартроз; * остеохондропатия; * артриты. |
| Магнитно-резонансная томография(МРТ) | Пациент располагается на платформе, которая перемещается внутрь туннеля томографа. | * разрывы; * травмы менисков; * переломы; * черепно-мозговые травмы; * вывихи. | * остеоартрозы; * артриты; * остеохондропатии; * злокачественные опухоли. |
| Компьютерная томография(КТ) | КТ позволяет получать тонкие рентгеновские срезы и формировать объемное изображение. | * переломы; * черепно-мозговые травмы; * разрывы. | * врожденный вывих бедра; * остеохондроз; * остеоартрозы; * хронический менисцит. |
| Сцинтиграфия | Сканирование после введения радионуклидов. | * переломы. | * артриты; * остеохондропатия; * опухоли; * остеомиелиты. |
| Подометрия(подография) | Метод для оценки состояния опорных точек стоп. | * состояние после перелома. | * плоскостопие; * полая стопа. |
| Плантометрия(плантография) | Метод диагностики состояния стоп с использованием платформы. | ||
| Пункция сустава | Введение иглы в сустав для забора материала. | * ушиб сустава; * внутрисуставной перелом. | * артрит; * остеоартрозы. |
| Биопсия кости | Забор костной ткани для оценки состояния. | * проводится при подозрении на гангрену. | * остеопороз; * остеохондропатии; * опухоли. |
| Денситометрия | Оценка плотности кости с использованием рентгенографии или УЗИ. | * патологические переломы. | * остеопороз. |
Кроме основных методов, травматолог-ортопед может назначить дополнительные исследования, касающиеся патологий опорно-двигательного аппарата, которые находятся в компетенции других специалистов, например, стабилометрия, электромиография и динамометрия. Эти исследования чаще всего проводятся неврологами и диабетологами, но могут быть полезны для оценки функции опорно-двигательного аппарата.
Какие лабораторные исследования чаще назначает травматолог-ортопед?
Лабораторные исследования, назначаемые травматологом, оценивают состояние организма после травмы, степень кровопотери и выявляют заболевания, способствовавшие травматизации. Большинство анализов проводятся в стационаре, в травматологическом или отделении интенсивной терапии. Часто пациенты приходят к ортопеду с уже установленным диагнозом и результатами анализов от других врачей.
Травматолог-ортопед назначает следующие исследования:
- Общий анализ крови – оценивает степень кровопотери и наличие воспалительных процессов;
- Общий анализ мочи – определяет состояние почек (при их повреждении) и уровень вымывания кальция;
- Коагулограмма – анализ системы свертывания крови, необходимый перед медицинскими манипуляциями. Нарушения свертываемости могут возникать при различных травмах (например, синдром внутрисосудистого свертывания);
- Анализ на уровень кальция и фосфора – необходим для оценки минерализации костной ткани (например, при рахите, остеопорозе);
- Анализ на уровень C-реактивного белка – повышение может указывать на аутоиммунные заболевания суставов;
- Анализ на щелочную фосфатазу и остеокальцин – маркеры остеопороза;
- Анализ на мочевую кислоту – помогает выявить подагру.
Также проводятся исследования для оценки состояния почек и печени (мочевина, креатинин, печеночные ферменты).
Перед операцией пациенту назначаются необходимые анализы, входящие в список обязательных предоперационных исследований (иммунологический анализ, серологический анализ крови для выявления инфекций, анализ на резус и группу крови, расширенный биохимический анализ и коагулограмма).
Какие патологии лечит травматолог-ортопед?
Травматолог-ортопед лечит заболевания опорно-двигательного аппарата, возникающие из-за травм или болезней. Травматолог фокусируется на острых состояниях, угрожающих жизни, тогда как ортопед работает с менее критичными патологиями, восстанавливая нормальное функционирование системы.
Травматолог-ортопед использует хирургические и нехирургические методы лечения. После устранения причины нарушения начинается реабилитация с привлечением других специалистов: реабилитологов, физиотерапевтов, мануальных терапевтов и массажистов.
Методы лечения, используемые травматологом-ортопедом
| Патология | Методы лечения | Длительность восстановления | Прогноз |
| Методы лечения при травмах | |||
| Ушиб | — Нехирургическое: лед, давящая повязка, тепловые процедуры. — Пункция сустава для удаления крови. — Иммобилизация с помощью повязок или шин. |
1-2 недели при гемартрозе, неделя в легких случаях. | Благоприятный, но риск инфицирования при отсутствии лечения. |
| Синдром длительного сдавливания | — Местное: холод, давящая повязка. — Обезболивание: новокаиновая блокада. — Иммобилизация: транспортные шины. — Общее: внутривенные растворы. — Протезирование при ампутации. |
Зависит от времени сдавления и интоксикации. | Прогноз зависит от лечения, возможна недостаточность органов. |
| Растяжение связок | — Обезболивание: лидокаин или новокаин. — Иммобилизация: гипсовая повязка. |
10-12 дней, до 2 месяцев для нижних конечностей. | Благоприятный при соблюдении режима покоя. |
| Разрыв связок, мышц и сухожилий | — Хирургическое: сшивание. — Артроскопические операции. — Иммобилизация: гипсовая повязка. |
2 недели до 2 месяцев, реабилитация зависит от повреждения. | Благоприятный, восстановление через 2 месяца при спортивных травмах. |
| Повреждение периферических нервов | — Иммобилизация: гипсовая лонгета. — Медикаментозное: стимуляция нервов. — Хирургическое: сшивание нерва. |
10 дней медикаментозного лечения, 3 недели иммобилизации. | Длительное восстановление (1 мм в сутки). |
| Вывих | — Обезболивание: местное или общее. — Вправление: возвращение суставной поверхности. — Иммобилизация после вправления. — Хирургическое: артроскопия или открытая операция. |
Несколько недель, зависит от сустава и осложнений. | В целом благоприятный, операция при повторных вывихах. |
| Перелом | — Закрытая репозиция: сопоставление отломков. — Скелетное вытяжение. — Внешний и внутренний остеосинтез. — Протезирование при низкой вероятности заживления. |
2,5-10 месяцев, зависит от кости и сложности травмы. | Прогноз зависит от возраста и сопутствующих заболеваний. |
| Повреждение позвоночника | — Закрытые методики: вправление, вытяжение. — Спондилодез: фиксация позвонков. |
||
| Повреждение менисков | — Обезболивание: новокаин. — Вправление: устранение блокады. — Иммобилизация: гипсовый фиксатор. — Хирургическое: удаление мениска. |
Госпитализация на 3 дня, иммобилизация на 3 недели. | Прогноз зависит от возраста и сроков обнаружения. |
| Псевдоартроз и замедление сращения перелома | — Хирургическое: иссечение краев отломков, репозиция и фиксация. | Конструкции до полного сращения. | Прогноз зависит от диагностики и лечения. |
| Политравма и травматический шок | — Остановка кровотечения, восполнение потерь. — Обезболивание, антибиотики, хирургическая обработка. |
В отделении интенсивной терапии, длительность зависит от состояния. | Прогноз зависит от степени кровопотери и состояния органов. |
| Черепно-мозговая травма | — Хирургическое: репозиция отломков или пластическое закрытие. | Лечение в неврологии 3-5 дней. | Прогноз благоприятный при отсутствии тяжелых повреждений. |
| Методы лечения при ортопедических болезнях | |||
| Неравенство длины конечностей | — Хирургическое: остеосинтез, реконструктивные операции, ампутация. | 4-10 месяцев в аппарате Илизарова. | Благоприятный при сохранении функции мышц. |
| Врожденный вывих бедра | — Нехирургические: физкультура, массаж, пеленание. — Хирургическое: артропластика, остеотомия. |
Лечение 5-6 месяцев. | Прогноз лучше при раннем выявлении. |
| Косолапость | — Нехирургическое: гипсовые повязки, массаж. — Хирургическое: операция на сухожилиях. |
Гипсовые повязки меняют по мере роста. | Благоприятный при ранней коррекции. |
| Косорукость | — Хирургическое: артродез, аппарат Илизарова. | 3-4 месяца. | Операция детям до 10 лет. |
| Плоскостопие | — Нехирургическое: удобная обувь, стельки, гимнастика. — Хирургическое: остеотомия. |
Повязка 1,5 месяца, после остеотомии – 2 месяца. | Благоприятный при использовании стелек. |
| Полая стопа | — Нехирургическое: удобная обувь, физиотерапия. — Хирургическое: остеотомия. |
Гипсовая повязка 6-7 недель. | Благоприятный при ношении удобной обуви. |
| Вальгусная деформация стопы | — Нехирургическое: удобная обувь, ортезы. — Хирургическое: остеотомия, артродез. |
Ортезы около месяца, при застарелой деформации – постоянно. | Благоприятный при своевременном устранении. |
| Молоткообразные пальцы | — Нехирургическое: свободная обувь, стельки. — Хирургическое: пластика или остеотомия. |
Лейкопластырная повязка при ходьбе. | Прогноз зависит от коррекции. |
| Палец Мортона | — Нехирургическое: специальная обувь, ортезы. — Хирургическое: укорочение пальцев. |
Специальную обувь носить постоянно. | Благоприятный, возможны трудности с обувью. |
| Аномалии развития пальцев рук | — Хирургическое: удаление перетяжек, пластика кожи. | Количество этапов зависит от патологии. | Прогноз в целом благоприятный. |
| Туннельные синдромы | — Нехирургическое: уменьшение нагрузки, иммобилизация, физиотерапия. — Хирургическое: операция с рассечением связок. |
Нехирургическое лечение на несколько месяцев, при неэффективности – операция. | Прогноз благоприятный. |
| Кривошея | — Нехирургическое: физкультура, массаж. — Хирургическое: операция на мышце шеи. |
Нехирургические методы курсами. | Прогноз благоприятный при своевременном лечении. |
| Дефекты грудной клетки | — Нехирургическое: ортезы, физкультура. — Хирургическое: фиксация ребер. |
Ортезы не более 2 лет. | Возможны осложнения, такие как пневмония. |
| Остеоартроз | — Нехирургическое: вытяжение, хондропротекторы, противовоспалительные. — Хирургическое: артропластика, остеотомия. |
Медикаментозное лечение курсами. | Благоприятный при своевременном начале лечения. |
| Артриты | — Нехирургическое: антибиотики, противовоспалительные. — Пункция сустава: удаление жидкости. — Хирургическое: артроскопия. |
Длительность зависит от формы артрита. | Благоприятный при инфекционных артритах. |
| Остеомиелит | — Нехирургическое: антибиотики, иммобилизация. — Хирургическое: удаление гнойного очага. |
Лечение до прекращения гнойного процесса. | Прогноз зависит от состояния организма и раннего выявления. |
| Аномалии развития позвоночника | — Нехирургическое: устранение симптомов. — Хирургическое: удаление поперечного отростка, спондилодез. |
Длительность физиотерапии индивидуальна. | Прогноз благоприятный, операция не всегда нужна. |
| Искривление позвоночника(кифоз, лордоз) | — Нехирургическое: иммобилизация корсетом, массаж. — Хирургическое: спондилодез. |
Ношение корсетов длительное или в период нагрузки. | Прогноз зависит от раннего выявления и лечения. |
| Нарушение осанки | — Формирование правильной осанки: спорт, гимнастика. | Требует времени и привычки. | Благоприятный при отсутствии серьезных деформаций. |
| Сколиотическая болезнь | — Нехирургическое: ортопедические корсеты. — Хирургическое: спондилодез. |
Длительность ношения корсетов индивидуальна. | Благоприятный при коррекции в детском возрасте. |
| Остеохондропатия | — Нехирургическое: покой, ортопедическая обувь, физиотерапия. — Хирургическое: реконструкция сустава. |
Хроническая, требует длительного лечения. | Раннее выявление помогает избежать деформации. |
| Остеопороз | — Нехирургическое: препараты для уменьшения разрушения костей. | Лечение курсами. | Прогноз не очень благоприятный, часто обнаруживается на поздних стадиях. |
| Остеодистрофии | — Нехирургическое: аналогично остеопорозу. — Хирургическое: удаление очагов поражения. |
Требует постоянного контроля состояния костной ткани. | Прогноз зависит от формы остеодистрофии. |
| Спондилез | — Нехирургическое: иммобилизация, противовоспалительное лечение. — Хирургическое: восстановление анатомических взаимоотношений. |
Постоянный контроль за состоянием позвоночника. | Прогноз зависит от степени сдавления нервных корешков. |
| Миозит | — Нехирургическое: антибиотики, гидрокортизон. — Хирургическое: удаление омертвевших тканей. |
Нехирургическое лечение на ранних стадиях. | Прогноз зависит от возбудителя и своевременного лечения. |
| Тендинит | — Нехирургическое: иммобилизация, противовоспалительное. — Хирургическое: иссечение утолщенного сухожилия. |
Операция при неэффективности нехирургического лечения. | Длительное лечение, но с благоприятным исходом. |
| Лигаментит | — Нехирургическое: новокаин, массаж. — Хирургическое: иссечение утолщенного участка связки. |
Нехирургическое лечение 3-4 недели, операция при отсутствии эффекта. | Вовремя проведенное лечение – залог благоприятного исхода. |
| Тендовагинит | — Нехирургическое: гидрокортизон, иммобилизация. — Хирургическое: пункция или иссечение влагалища. |
Иммобилизация 1-2 недели после гидрокортизона. | Прогноз в большинстве случаев благоприятный. |
| Плантарный фасциит | — Нехирургическое: ограничение активности, противовоспалительные. — Хирургическое: рассечение фасции. |
Нехирургические методы 5-6 месяцев. | Прогноз благоприятный при своевременном лечении. |
| Опухоли костей | — Хирургическое: удаление опухоли в пределах здоровой ткани. | Длительность пребывания в больнице зависит от объема операции. | Благоприятный при доброкачественных опухолях, риск при злокачественных. |
Вопрос-ответ
Какие основные заболевания лечит травматолог-ортопед?
Травматолог-ортопед занимается лечением различных заболеваний и травм опорно-двигательного аппарата, включая переломы костей, вывихи, артриты, остеоартриты, деформации суставов и последствия травм. Он также может работать с пациентами, страдающими от заболеваний, таких как остеопороз и другие патологии, влияющие на здоровье костей и суставов.
Какие методы диагностики применяет травматолог-ортопед?
Специалист использует различные методы диагностики, включая рентгенографию, магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) и ультразвуковое исследование. Эти исследования помогают точно определить характер травмы или заболевания, а также выбрать оптимальный план лечения.
Как проходит лечение у травматолога-ортопеда?
Лечение может включать консервативные методы, такие как физиотерапия, медикаментозная терапия и ортопедические приспособления, а также хирургические вмешательства в более сложных случаях. Врач разрабатывает индивидуальный план лечения, основываясь на диагнозе и состоянии пациента.
Советы
СОВЕТ №1
Перед посещением травматолога-ортопеда соберите всю медицинскую документацию, связанную с вашей проблемой. Это могут быть результаты предыдущих обследований, рентгеновские снимки или выписки из истории болезни. Это поможет врачу быстрее понять вашу ситуацию и назначить правильное лечение.
СОВЕТ №2
Не стесняйтесь задавать вопросы во время консультации. Уточняйте все моменты, которые вас беспокоят, и не бойтесь просить объяснить непонятные термины. Чем больше информации вы получите, тем легче будет принять решение о дальнейшем лечении.
СОВЕТ №3
Обратите внимание на рекомендации врача по реабилитации и профилактике. Часто после лечения важно следовать определённым рекомендациям, чтобы избежать повторных травм или обострений. Это может включать физическую терапию, специальные упражнения или изменения в образе жизни.
СОВЕТ №4
Регулярно проходите профилактические осмотры у травматолога-ортопеда, особенно если у вас есть предрасположенность к заболеваниям опорно-двигательного аппарата. Это поможет выявить возможные проблемы на ранней стадии и предотвратить их развитие.