Анатомия области предплечья
Глубокое понимание анатомии предплечья помогает выявить причины болей в этой области.
Предплечье — часть верхней конечности между кистью и плечом (под плечом подразумеваются плечевая кость и окружающие мягкие ткани). Кисть соединяется с предплечьем через лучезапястный сустав, а предплечье — с плечом через локтевой сустав.
Изложение анатомии предплечья следует проводить последовательно, охватывая следующие разделы:
- анатомия костей;
- анатомия суставов и связочно-сухожильного аппарата;
- анатомия мышц;
- иннервация;
- кровоснабжение;
- лимфатическая система;
- кожа предплечья.
Боль в предплечье может быть вызвана различными причинами, и врачи подчеркивают важность правильной диагностики. Одной из распространенных причин является тендинит, воспаление сухожилий, которое часто возникает у людей, занимающихся спортом или выполняющих повторяющиеся движения. Также стоит учитывать синдром запястного канала, который может вызывать дискомфорт в предплечье и кисти. Врачи отмечают, что боли могут быть острыми или хроническими, и их характер зависит от конкретной патологии. Например, при травмах, таких как растяжения или переломы, боль будет резкой и интенсивной, тогда как при хронических заболеваниях, таких как артрит, она может проявляться как постоянный дискомфорт. Важно обратиться к специалисту для определения точной причины и назначения адекватного лечения, так как игнорирование симптомов может привести к серьезным осложнениям.

Анатомия костей предплечья
Предплечье состоит из двух параллельных костей: локтевой и лучевой. При ладонях, направленных вперед, лучевая кость находится снаружи, а локтевая — изнутри.
Локтевая кость
Локтевая кость включает тело и два эпифиза (концевые участки, покрытые хрящом). Тело имеет трехгранную форму с тремя поверхностями: ладонной (передней), дорсальной (задней) и медиальной (внутренней). Проксимальный (ближний) эпифиз утолщен из-за локтевого отростка, важного для локтевого сустава. На этом эпифизе расположена вырезка для головки лучевой кости, образующей верхнее лучелоктевое сочленение. Дистальный эпифиз меньше и формирует головку, соединяющуюся с дистальным концом лучевой кости, создавая нижнее лучелоктевое сочленение. Головка локтевой кости также участвует в образовании лучезапястного сустава и имеет шиловидный отросток для прикрепления мышц.
Лучевая кость
Лучевая кость также состоит из тела и двух эпифизов. Тело имеет трехгранную форму с тремя поверхностями: передней, задней и латеральной. Проксимальный эпифиз — головка, участвующая в образовании локтевого сустава и соединяющаяся с вырезкой локтевой кости для формирования верхнего лучелоктевого сочленения. Дистальный эпифиз массивнее и формирует вырезку для головки локтевой кости, образуя нижнее лучезапястное сочленение и участвуя в формировании лучезапястного сустава. Суставная поверхность лучевой кости больше, чем у головки локтевой кости. На дистальном конце находится шиловидный отросток для прикрепления мышц запястья.
Внутреннее строение костей запястья
Кости предплечья классифицируются как трубчатые. В центре тела находится канал с красным костным мозгом, отвечающим за образование форменных элементов крови (эритроцитов, лейкоцитов и тромбоцитов). Вокруг канала располагается губчатое вещество с низкой плотностью, состоящее из перегородок, образующих полости. Перегородки (балки) ориентируются в направлении основного вектора силы, действующей на кость, что позволяет эффективно противостоять нагрузкам. В полостях губчатого вещества находится желтый костный мозг, который может трансформироваться в красный при необходимости.
Снаружи от губчатого вещества расположен слой компактного вещества, обеспечивающий прочность и несущий основной вес тела. Через него проходят кровеносные сосуды, питающие кость и связывающие костный мозг с сердечно-сосудистой системой. Внешний слой компактного вещества покрыт надкостницей, обладающей обильной иннервацией, что вызывает болевые ощущения при травмах.
Также имеется поднадкостничная сосудистая сеть, питающая надкостницу и способствующая росту кости в толщину и ее регенерации. При повреждении надкостницы кровотечения из этой сети трудно остановить из-за неэффективного сжатия сосудов. Рост кости в длину обеспечивается метафизами, расположенными между телом кости и эпифизами, где активно происходит клеточное деление. Серьезная травма метафиза в детском возрасте может замедлить рост поврежденной кости и всей конечности.
| Причина боли в предплечье | Вид боли | Возможные патологии |
|---|---|---|
| Травма (ушиб, растяжение, перелом) | Острая, резкая, усиливающаяся при движении | Перелом лучевой или локтевой кости, вывих, растяжение связок, ушиб мягких тканей |
| Мышечное напряжение или спазм | Тупая, ноющая, локализованная или распространенная | Мышечный спазм, тендинит, эпикондилит (теннисный локоть), эпитрохлеит (локтевой эпикондилит) |
| Невропатия (защемление нерва) | Острая, жгучая, стреляющая, распространяющаяся по руке | Синдром запястного канала, кубитальный туннельный синдром, радикулопатия |
| Заболевания суставов | Тупая, ноющая, усиливающаяся при движении | Артрит, артроз локтевого сустава |
| Инфекции | Острая, пульсирующая, сопровождающаяся покраснением и отеком | Остеомиелит, целлюлит |
| Опухоли | Тупая, ноющая, усиливающаяся со временем | Доброкачественные и злокачественные опухоли костей и мягких тканей |
| Системные заболевания | Разнообразная, зависит от заболевания | Ревматоидный артрит, волчанка |
| Перегрузка | Тупая, ноющая, усиливающаяся после физической нагрузки | Тендинит, синдром перенапряжения |
| Ишемия | Острая, жгучая, сопровождающаяся бледностью кожи | Заболевания сосудов |
Анатомия суставов и связочно-сухожильного аппарата предплечья
В области предплечья выделяют два основных сустава: локтевой и лучезапястный, а также два небольших лучелоктевых соединения — верхнее и нижнее. Каждый сустав имеет свой связочный аппарат, а стабильность поддерживается мышечными сухожилиями, которые располагаются рядом с суставными капсулами, ограничивая движения и снижая риск вывиха. Некоторые сухожилия переплетаются с волокнами капсулы, укрепляя ее. К сухожильным структурам относится межкостная мембрана между внутренними краями костей предплечья.
Боль в предплечье — это распространенная жалоба, с которой сталкиваются люди разных возрастов. Часто причиной дискомфорта становятся травмы, такие как растяжения или вывихи, а также перегрузки, связанные с физической активностью. Однако не всегда боль связана с травмами. Патологии, такие как тендинит, синдром запястного канала или эпикондилит, могут вызывать хронические боли. Люди описывают ощущения по-разному: от легкого дискомфорта до резкой, невыносимой боли. Важно отметить, что игнорирование симптомов может привести к ухудшению состояния. Поэтому при появлении болей в предплечье рекомендуется обратиться к врачу для диагностики и назначения адекватного лечения. Правильная терапия и реабилитация помогут восстановить функцию конечности и избежать повторных проблем.

Локтевой сустав
Локтевой сустав — сложный сустав, состоящий из трех костей: локтевой, лучевой и плечевой. Он образован дистальным эпифизом плечевой кости с блоковидной суставной поверхностью, проксимальным эпифизом локтевой кости с блоковидной вырезкой и проксимальным эпифизом лучевой кости с вогнутой головкой. Движения в суставе включают сгибание, разгибание, пронацию и супинацию. Хотя амплитуда последних двух движений невелика, в сочетании с аналогичными движениями в лучезапястном суставе общая амплитуда вращения предплечья значительна.
Суставная капсула прикрепляется к краям суставных поверхностей и состоит из двух слоев. Внешний слой — фиброзный, прочный, из плотной соединительной ткани. Внутренний слой — синовиальный, состоит из цилиндрического эпителия, образующего складки, именуемые синовиальными сумками. Основная функция эпителия — выработка синовиальной жидкости, которая питает суставной хрящ, удаляет продукты обмена и снижает трение.
Синовиальная оболочка тонкая спереди и сзади, по бокам укреплена связками: локтевой коллатеральной, лучевой коллатеральной, кольцевой связкой лучевой кости и квадратной связкой.
Лучезапястный сустав
Лучезапястный сустав формируется суставными поверхностями лучевой кости, костей запястья и суставным диском. Он эллипсовидный, что позволяет выполнять сгибание, разгибание, приведение, отведение и круговое вращение.
Суставная капсула тонкая и прикрепляется по краям суставных поверхностей. Лучезапястный сустав поддерживают лучевая и локтевая коллатеральные связки запястья, ладонная локтезапястная связка, а также тыльные и ладонные лучезапястные связки. Межкостные межзапястные связки укрепляют его в меньшей степени.

Лучелоктевые сочленения
Лучелоктевые сочленения — простые суставы цилиндрического типа с одной осью вращения, соединяющие кости предплечья в двух местах (в области локтевого и лучезапястного суставов), позволяя вращение между локтевой и лучевой костями.
Верхнее лучелоктевое сочленение образовано лучевой вырезкой локтевой кости и суставной окружностью головки лучевой кости, входит в локтевой сустав и покрыто общей капсулой.
Нижнее лучелоктевое сочленение формируется суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Полость этого сустава отделена от полости лучезапястного сустава диском — волокнисто-хрящевой пластинкой треугольной формы, расположенной между локтевой вырезкой лучевой кости и шиловидным отростком локтевой кости. Суставная капсула свободна, поэтому разрывы и растяжения встречаются редко.
Межкостная мембрана
Межкостная мембрана соединяет кости предплечья на протяжении всей их длины. Она располагается между внутренними краями локтевой и лучевой костей и состоит из плотной соединительной ткани с косо нисходящими пучками. Высокая плотность мембраны служит местом прикрепления некоторых глубоких мышц предплечья. В нескольких местах мембрана имеет отверстия для прохода кровеносных сосудов и нервов.
Структура и особенности суставного хряща
Все суставные поверхности покрыты гиалиновым хрящом, который образуется хондробластами и хондроцитами. Благодаря белкам и другим соединениям (гликопротеины, протеогликаны, хондроитина сульфат и др.) суставной хрящ обладает высокой упругостью, что позволяет амортизировать удары и толчки.
Гиалиновый хрящ имеет двойной способ питания: питательные вещества поступают как через кровеносные сосуды, так и посредством диффузии из синовиальной жидкости.
Еще одной особенностью хрящевой ткани является гладкость, что замедляет износ по сравнению с костями. Снижение трения также обеспечивается синовиальной жидкостью, выполняющей роль смазки и питания.
Анатомия мышц предплечья
Хотя предплечье не является самой крупной частью тела, оно содержит множество мышц с уникальными функциями, которые делятся на группы, некоторые из которых имеют слоистую структуру.
Мышцы предплечья классифицируются на:
- переднюю;
- заднюю;
- латеральную группу.
Мышцы передней группы отвечают за сгибание ладони и пальцев, тогда как задняя группа выполняет разгибание. Латеральная группа включает разгибатели и участвует в вращательных движениях предплечья.
Каждая мышца окружена соединительнотканной фасцией, которая разделяет группы и слои мышц. Фасции отделяют мышцы друг от друга и важны для процесса сокращения. Исследования показывают, что при отделении фасций сила мышц значительно снижается.
Структура передней группы мышц предплечья по слоям
| Номер слоя | Названия мышц в слое |
| Первый(поверхностный) | Круглый пронатор, лучевой сгибатель запястья, длинная ладонная мышца, локтевой сгибатель запястья. |
| Второй | Поверхностный сгибатель пальцев. |
| Третий | Глубокий сгибатель пальцев, длинный сгибатель большого пальца кисти. |
| Четвертый | Квадратный пронатор. |
Структура задней группы мышц предплечья по слоям
| Номер слоя | Названия мышц в слое |
| Первый(поверхностный) | Локтевой разгибатель запястья, разгибатель пальцев, разгибатель мизинца. |
| Второй(глубокий) | Супинатор, длинная мышца, отводящая большой палец кисти, короткий и длинный разгибатели большого пальца кисти, разгибатель указательного пальца. |
Мышцы латеральной группы располагаются в одном слое и включают плечелучевую мышцу, длинный и короткий лучевые разгибатели запястья.
Удерживатели запястья образуют соединительнотканное кольцо, прижимая сосуды, нервы и сухожилия к костям предплечья. Чтобы предотвратить воспаление подвижных структур, некоторые сухожилия находятся в синовиальных влагалищах — двухслойных каналах, обеспечивающих минимальное трение.
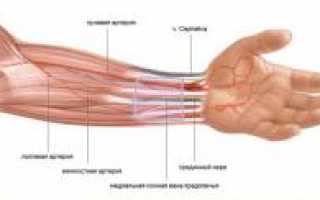
Иннервация предплечья
Иннервация предплечья — ключевой элемент иннервации верхней конечности, так как здесь проходят основные нервные стволы от плеча к кисти. Эти нервы отдают ответвления, обеспечивающие иннервацию кожи, мышц, сосудов, суставов и костей.
Нервы предплечья
| Название нерва | Функции |
| Глубокая ветвь лучевого нерва | Иннервирует мышцы, отвечающие за разгибание кисти. |
| Поверхностная ветвь лучевого нерва | Иннервирует кожу тыльной стороны латеральной части ладони и первых трех пальцев, а также латеральной стороны предплечья и запястья. |
| Локтевой нерв | Располагается медиально на предплечье, проходит через среднюю треть к передней поверхности. На запястье делится на тыльную и ладонную ветви. Иннервирует мышцы и сухожилия медиальной стороны предплечья, локтевую артерию, а также мышцы медиальной стороны ладони и пальцев. Отдает ветвь для иннервации капсулы локтевого сустава и соединяется со срединным нервом. |
| Медиальный кожный нерв предплечья | Отделяется от лучевого нерва в области локтевого сгиба и иннервирует кожу медиальной стороны предплечья. |
| Латеральный кожный нерв предплечья | Отделяется от лучевого нерва в области локтевого сгиба и иннервирует кожу латеральной стороны предплечья. |
| Задний кожный нерв предплечья | Отделяется от лучевого нерва в нижней трети плеча и иннервирует кожу задней поверхности предплечья и нижней трети плеча. |
| Срединный нерв | Образуется из корешков медиального и латерального пучков плечевого сплетения. На предплечье располагается на передней поверхности. Проходит под удерживателем запястья на ладонную поверхность кисти, где отдает конечные ветви. Иннервирует капсулу локтевого сустава, частично локтевую артерию, а также мышцы-сгибатели кисти и пальцев. |
Кровоснабжение предплечья
При рассмотрении кровоснабжения предплечья сосуды делятся на артериальные и венозные. Артерии переносят кислородсодержащую кровь от сердца к тканям, вены возвращают обогащенную углекислым газом кровь к сердцу.
Описание сосудов предплечья можно разделить на артерии и вены.
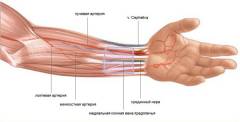
Артериальные сосуды предплечья
В предплечье выделяются две основные артерии – лучевая и локтевая, образующиеся после разветвления плечевой артерии в области локтевого сгиба. Лучевая артерия располагается по внешнему краю предплечья (со стороны большого пальца), а локтевая – по внутреннему краю (со стороны мизинца).
Каждая артерия отдает множество ветвей, обеспечивающих кровоснабжение костей, мышц, нервов и кожи. Ветви артерий часто соединяются (анастомозируют), образуя сеть, которая гарантирует кровоснабжение тканей даже в сложных условиях (например, при тромбозах, сдавлениях, травмах и кровотечениях).
| Основные артерии предплечья | Ветви основных артерий предплечья | Описание |
| Лучевая артерия | Лучевая возвратная артерия | Отходит от лучевой артерии в области локтевой ямки. Обеспечивает кровоснабжение плечевой и плечелучевой мышц, соединяется с глубокой артерией плеча, участвуя в артериальной сети локтевого сустава. |
| Ладонная запястная ветвь | Отделяется от лучевой артерии в нижней трети. Анастомозирует с ладонной запястной ветвью локтевой артерии, участвуя в формировании артериальной сети запястья. | |
| Поверхностная ладонная ветвь | Отходит от лучевой артерии в области лучезапястного сустава. Формирует поверхностную ладонную дугу на передней поверхности кисти, обеспечивая кровоснабжение мышц и кожи возвышения большого пальца. | |
| Тыльная запястная ветвь | Отходит от лучевой артерии в области лучезапястного сустава, перемещается на тыльную сторону кисти и участвует в формировании тыльной сети запястья, кровоснабжая мышцы-разгибатели пальцев. | |
| Тыльные пястные артерии | Начинаются от тыльной сети запястья и делятся на две тыльные пальцевые артерии в области основания пальцев, обеспечивая кровоснабжение мышц и кожи тыльной стороны 2 — 4 пальцев. | |
| Артерия большого пальца кисти | Отделяется от лучевой артерии в области ладони, быстро делится на 2 — 3 артерии, кровоснабжающие ткани большого пальца и иногда части второго пальца. | |
| Лучевая артерия указательного пальца | Обычно отделяется перед артерией большого пальца кисти, проходит по лучевой стороне указательного пальца и кровоснабжает его. | |
| Локтевая артерия | Локтевая возвратная артерия | Начинается в верхней трети предплечья и делится на переднюю и заднюю ветви. Передняя ветвь анастомозирует с одной из ветвей плечевой артерии (нижняя коллатеральная локтевая артерия), обеспечивая кровоснабжение части мышц сгибателей плеча. Задняя ветвь соединяется с ветвью плечевой артерии (верхняя коллатеральная локтевая артерия), кровоснабжая локтевой нерв. Обе ветви участвуют в формировании сосудистой сети локтевого сустава. |
| Общая межкостная артерия | Отделяется от локтевой артерии в верхней трети предплечья и делится на переднюю и заднюю ветви (соответственно переднюю и заднюю межкостные артерии). Передняя межкостная артерия проходит вниз по передней поверхности межкостной мембраны, кровоснабжая глубокие мышцы предплечья и отдавая ветвь для кровоснабжения срединного нерва (артерия, сопровождающая срединный нерв). Заканчивается в тыльной артериальной сети запястья. Задняя межкостная артерия пробивает межкостную мембрану и переходит на тыльную поверхность предплечья, направляясь вниз и отдавая несколько ветвей, заканчиваясь в тыльной артериальной сети запястья, кровоснабжая глубокие и поверхностные мышцы-разгибатели предплечья. Одной из крупных ветвей является возвратная межкостная артерия, участвующая в формировании сосудистой сети локтевого сустава. | |
| Ладонная запястная ветвь | Начинается в нижней трети предплечья и соединяется с ладонной запястной ветвью лучевой артерии, обеспечивая кровоснабжение окружающих мышц. | |
| Тыльная запястная ветвь | Отходит от локтевой артерии в нижней трети предплечья, на задней поверхности запястья соединяется с тыльной запястной ветвью лучевой артерии, участвуя в формировании тыльной артериальной сети запястья. | |
| Глубокая ладонная ветвь | Начинается в области основания ладони с медиальной стороны, обеспечивая кровоснабжение окружающих мышц и формируя глубокую ладонную дугу вместе с конечной ветвью лучевой артерии. |
Венозные сосуды предплечья
Вены предплечья делятся на глубокие и поверхностные. Глубокие вены следуют за одноименными артериями, на одну артерию приходится две вены. Глубокие вены крупнее поверхностных, так как собирают кровь от костей и мышц. Поверхностных вен больше, но они меньше по диаметру и располагаются под кожей, собирая кровь от эпителиальных тканей и жировой клетчатки. Глубокие и поверхностные вены соединяются промежуточными венами, образуя обширную венозную сеть.
Среди заметных подкожных вен выделяются латеральная и медиальная подкожные вены руки. Крупные глубокие вены включают парные лучевые и локтевые вены, а также промежуточную вену локтя. Также стоит отметить глубокую и поверхностную ладонные дуги, которые дают начало глубоким венам предплечья. Кровь в венозные дуги поступает из вен пальцев. Развита венозная сеть тыла кисти, из которой начинаются основные поверхностные вены.
Лимфатическая система предплечья
Лимфатическая система предплечья включает сосуды и узлы. Сосуды переносят лимфу от тканей к венозной системе, а узлы, расположенные вдоль сосудов, фильтруют лимфу. Узлы делятся на группы.
На предплечье крупные узлы находятся в локтевой ямке и называются локтевыми. Также есть отдельные лимфатические узлы рядом с крупными артериями и венами.
Лимфатические сосуды делятся на поверхностные и глубокие, а также на внутренние и наружные. Поверхностные сосуды собирают лимфу от кожи и подкожной жировой клетчатки, глубокие — от мышц и суставов. Их расположение совпадает с крупными артериями, такими как локтевая и лучевая.
Кожа предплечья
Кожа на предплечье не имеет ярко выраженных особенностей. Она состоит из многослойного плоского ороговевающего эпителия, который делится на пять слоев: базальный, шиповатый, зернистый, блестящий и роговой.
Под эпидермисом находится дерма, служащая подкожной основой. В этом слое расположены кровеносные капилляры и мелкие лимфатические сосуды.
Кожа предплечья содержит множество волосяных фолликулов, в глубине которых находятся сальные и потовые железы. Подвижность кожи в этой области умеренная из-за соединительнотканных перегородок, разделяющих группы мышц.
Какие структуры могут воспаляться в предплечье?
Наиболее распространенной причиной болей в предплечье является воспаление. Интенсивность и характер болей зависят от степени воспаления и особенностей пораженной ткани.
Структуры предплечья, которые могут воспаляться:
- кости;
- суставы;
- мышцы и сухожилия;
- синовиальные влагалища;
- лимфатические узлы и сосуды;
- кровеносные сосуды;
- нервы;
- кожа.
Хотя воспаление — частая причина болей в предплечье, существуют и невоспалительные факторы. Например, боли могут возникать при ишемической болезни сердца, не связанной с воспалением, а также при некоторых дегенеративных заболеваниях нервной системы, опухолях и сосудистых аномалиях.
Ниже представлен список причин болей в предплечье, отсортированный по частоте возникновения.
Причины болей в предплечье:
- миозит;
- тендинит;
- тендовагинит;
- травма (ушиб, перелом, растяжение связок);
- артрит;
- ишемическая болезнь сердца;
- компрессионные синдромы;
- заболевания нервной системы;
- остеомиелит;
- лимфаденит;
- лимфангит;
- абсцесс;
- фурункул/карбункул;
- укус насекомого;
- обморожение;
- ожог;
- дерматит;
- метастазирование опухоли;
- опоясывающий лишай;
- каузалгии (боли от травм нервов);
- облитерирующий атеросклероз;
- тромбофлебит;
- рефлекторная дистрофия верхней конечности (синдром Стейнброкера);
- синдром Педжета-Шреттера (тромбоз глубоких вен плеча);
- артериовенозные шунты и другие.
Миозит — это воспаление мышц, возникающее из-за травм, растяжений, переутомления, термического воздействия, ионизирующего излучения, аутоиммунных процессов или токсического воздействия. Боли в мышцах возникают из-за отека и растяжения соединительнотканной оболочки, содержащей нервные окончания и рецепторы. Их активность воспринимается как боль.
Мышечные боли обычно носят тупой и тянущий характер, реже — пульсирующий. Интенсивность боли невысокая, но усиливается при напряжении воспаленной мышцы.
Тендинит — это воспаление сухожилия, часто связанное с воспалением мышцы, прикрепленной к нему. Обычно возникает из-за растяжения, что может привести к разрыву сухожилия. Боли при тендините возникают из-за травмирования нервных рецепторов в сухожилиях и давления от отечных тканей.
Тендовагинит — это воспаление синовиального влагалища, где проходят сухожилия. Причины включают длительное однообразное движение и проникновение бактерий. Боли локализованы в области воспаленного влагалища, окружающие ткани отечны и болезненны.
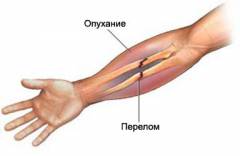
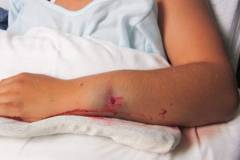
Травма предплечья — любое механическое воздействие, приводящее к нарушению целостности тканей. При легких травмах наблюдается ушиб, при средних — разрывы сухожилий и связок, при тяжелых — переломы и разрывы сосудов. Боли зависят от тяжести травмы.
Артрит — воспаление сустава, чаще всего локтевого или лучезапястного. Причины включают травмы и дегенерацию суставного хряща. Боли при артрите возникают из-за повреждения хряща и связок, острые при травмах и притупляются со временем.
Ишемическая болезнь сердца может проявляться болями в левой руке, не имеющими органических повреждений. Причина — несоответствие между кровоснабжением сердца и его потребностью в кислороде.
Компрессионные синдромы возникают из-за сдавления нервных и сосудистых структур. Сдавление сосудов приводит к нарушению кровообращения, а нервов — к воспалению и отеку, воспринимаемым как боль.
Примеры компрессионных синдромов:
- опухоль Панкоста;
- аневризма плечевой артерии;
- синдром лестничной мышцы;
- шейное ребро;
- реберно-ключичный синдром;
- гиперабдукционный синдром;
- синдром Шульце;
- синдром карпального канала.
Патологии нервной системы могут проявляться болями в предплечьях. Воспалительные заболевания, такие как миелорадикулоневрит, могут вызывать боли, сопровождающиеся интоксикацией и очаговыми симптомами.
Остеомиелит — воспаление костного мозга, возникающее из-за бактерий. Боли при остеомиелите интенсивные и плохо поддаются обезболиванию.
Лимфаденит — воспаление лимфатических узлов, вызывающее боль и отек. Лимфангит — воспаление лимфатических сосудов, сопровождающееся красной отечной полоской на коже.
Абсцесс — ограниченное гнойное воспаление, вызывающее боль из-за разрушения нервных окончаний. Фурункул и карбункул — гнойные воспаления волосяных фолликулов, вызывающие боль и отек.
Укусы насекомых могут вызывать сильные боли из-за введения веществ, вызывающих отек. Обморожение и ожог — повреждения тканей от низких и высоких температур соответственно, также вызывающие боль.
Дерматит — воспаление кожи, связанное с инфекциями или аллергией. Метастазы — вторичные опухоли, вызывающие тупые боли.
Опоясывающий лишай — инфекционное заболевание, вызывающее жгучие боли. Каузалгии — жгучие боли после травм нервов.
Облитерирующий атеросклероз — заболевание, связанное с отложением холестерина, вызывающее боли при нагрузке. Тромбофлебит — воспаление вен, вызывающее боли при нагрузке.
Больные часто обращаются к различным специалистам, но рекомендуется сначала обратиться к семейному врачу для определения дальнейшей тактики обследования.
При болях в предплечье может потребоваться консультация:
- кардиолога;
- травматолога;
- физиотерапевта;
- хирурга;
- ревматолога;
- дерматолога;
- инфекциониста;
- аллерголога;
- невролога;
- нейрохирурга;
- онколога и других.
Таблица взаимосвязи заболеваний и специалистов:
| Специалист | Предполагаемое заболевание |
| Кардиолог | Ишемическая болезнь сердца. |
| Травматолог | Тендинит, травма (ушиб, растяжение, перелом). |
| Физиотерапевт | Миозит, травма, плечелопаточный периартрит. |
| Хирург | Разрыв сухожилия, перелом, тендовагинит, компрессионные синдромы, остеомиелит, лимфаденит, лимфангит, фурункул, карбункул, облитерирующий тромбофлебит, артериовенозные шунты, тромбоз глубоких вен плеча. |
| Ревматолог | Ревматоидный полиартрит. |
| Дерматолог | Инфекционные и аллергические дерматиты, экземы. |
| Инфекционист | Скарлатина, корь, краснуха, ветряная оспа и другие. |
| Аллерголог | Контактные и системные аллергические дерматиты. |
| Невролог | Спинная сухотка, рассеянный склероз, боковой амиотрофический склероз, синдром Стейнброкера, каузалгии и другие. |
| Нейрохирург | Компрессионные синдромы, опухоли головного мозга. |
| Онколог | Первичные опухоли, метастазы в кости и мягкие ткани предплечья. |
Постановка диагноза включает клинические, лабораторные и инструментальные исследования.
Клиническая диагностика включает сбор анамнеза, осмотр и пальпацию болезненной области. Важно учитывать род деятельности пациента и сопутствующие заболевания.
Лабораторные анализы могут исключить некоторые болезни. Общий анализ крови может показать наличие воспалительного процесса, а биохимический анализ — уровень тропонинов для исключения инфаркта миокарда.
Инструментальная диагностика предоставляет наиболее полную информацию. Обычно сначала проводят недорогие исследования, а затем более специфичные.
Инструментальные исследования для диагностики:
- рентгенография;
- УЗИ (ультразвуковое исследование);
- ЭКГ (электрокардиография);
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- артроскопия;
- сцинтиграфия;
- электромиография;
- метод вызванных потенциалов и другие.
Рентгенография
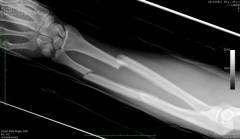
Оценивает костную структуру предплечья, выявляет переломы и остеомиелит.
УЗИ
Помогает оценить состояние мягких тканей, выявляет миозит, тендинит и гематомы.
ЭКГ
Исключает ишемическую болезнь сердца.
КТ
Визуализирует костные образования и объемные образования мягких тканей.
МРТ
Эффективна для диагностики мягких структур и сужений нервов.
Артроскопия
Применяется для исследования суставов, может использоваться для диагностики артроза и артрита.
Сцинтиграфия
Выявляет опухоли и метастазы с помощью контрастного вещества.
Электромиография
Регистрирует электрическую активность мышц, помогает в диагностике заболеваний.
Иногда жалобы могут быть специфичными, что помогает в диагностике. Однако окончательный диагноз требует инструментальных исследований.
Указание на сторону поражения не всегда помогает, так как многие заболевания могут проявляться с обеих сторон. Тем не менее, некоторые болезни, такие как травмы и ишемическая болезнь сердца, чаще вызывают боли в левом предплечье.
Травмы
Если левая рука доминирующая, травмы этой руки могут быть более вероятными.
Ишемическая болезнь сердца
Боли могут иррадиировать в левую руку и предплечье.
Боли в правом предплечье также могут быть вызваны травмами и компрессионными синдромами, но с меньшей вероятностью.
Травмы
Правая рука чаще подвергается травмам, так как она доминирующая у большинства людей.
Компрессионный синдром
Может возникать из-за анатомических особенностей, таких как дополнительное шейное ребро.
Боли при поднятии руки могут быть признаком плечевого плексита или миозита.
Плечевой плексит
Боли возникают из-за отека нервных волокон.
Миозит
Отек мышцы вызывает растяжение фасции, что приводит к боли при движении.
Ноющие боли могут быть признаком:
- мышечного перенапряжения;
- тендинита;
- ишемической болезни сердца;
- артроза;
- рефлекторной дистрофии верхней конечности;
- артериовенозных шунтов и других.
Мышечное перенапряжение
После физической нагрузки в мышцах накапливаются кислоты, вызывающие боль.
Тендинит
Может вызывать острые боли, которые затем становятся ноющими.
Ишемическая болезнь сердца
Боли могут иррадиировать в левую руку и предплечье.
Артроз
Боли возникают после физической нагрузки и проходят после отдыха.
Рефлекторная дистрофия верхней конечности
Связана с ограничением кровообращения и иннервации.
Артериовенозные шунты
Вызывают хронические боли из-за повышенного давления в венах.
Боли при физической нагрузке могут возникнуть при:
- ишемической болезни сердца;
- артрите;
- миозите;
- тендините;
- облитерирующем атеросклерозе;
- тромбофлебите;
- компрессионных синдромах и других.
Ишемическая болезнь сердца
При нагрузке увеличивается потребность в кислороде, что вызывает боли.
Артрит
Воспаление сустава приводит к болям при движении.
Миозит
Отек мышцы вызывает боль при повышении давления.
Тендинит
Воспаление сухожилия приводит к боли при нагрузке.
Облитерирующий атеросклероз
Сужение сосудов приводит к дефициту кислорода и болям.
Тромбофлебит
Закупорка вен вызывает боли при нагрузке.
Компрессионный синдром
Сдавление нервов или сосудов приводит к болям при нагрузке.
Костные боли могут возникнуть из-за:
- остеомиелита;
- перелома.
Остеомиелит
Воспаление костного мозга вызывает сильные боли.
Перелом
Перелом кости вызывает сильный болевой синдром и требует рентгенологического исследования.
Болезненность кожи может быть признаком:
- невралгии;
- опоясывающего лишая;
- обморожения;
- ожога.
Невралгия
Специфические боли возникают из-за воспаления нерва.
Опоясывающий лишай
Заразное заболевание вызывает пузырьковые высыпания и боли.
Обморожение
Боли возникают при оттаивании тканей.
Ожог
Повреждение тканей вызывает сильные боли.
Жгучая боль чаще всего связана с:
- опоясывающим лишаем;
- ишемической болезнью сердца.
Опоясывающий лишай
Боли имеют жгучий характер и могут сохраняться долго.
Ишемическая болезнь сердца
Боли могут быть жгучими и иррадиировать в руку.
Вероятные причины болей по внутренней стороне предплечья:
- невралгия;
- миозит;
- тендинит;
- тендовагинит;
- травма и другие.
Невралгия
Боли возникают из-за механического воздействия или воспаления нерва.
Миозит
Воспаление мышц вызывает боли.
Тендинит
Воспаление сухожилий чаще происходит на внутренней стороне предплечья.
Тендовагинит
Воспаление синовиальных влагалищ может проявляться на передней стороне предплечья.
Травма
Травмы предплечья могут вызывать боли и отеки.
Дополнительные симптомы могут помочь в диагностике. Если боли в предплечье сопровождаются другими симптомами, стоит искать связь между ними.
Одновременные боли в плече и предплечье могут быть признаком:
- плечевого плексита;
- опоясывающего лишая;
- тромбоза глубоких вен плеча (синдром Педжета-Шреттера);
- облитерирующего атеросклероза;
- дегенеративной дистрофии верхней конечности;
- ишемической болезни сердца;
- компрессионных синдромов.
Плечевой плексит
Воспаление плечевого сплетения вызывает боли в соответствующих зонах иннервации.
Опоясывающий лишай
Вирус может вызывать высыпания на коже плеча и предплечья.
Тромбоз глубоких вен плеча
Застой крови вызывает гипоксию тканей и боли.
Облитерирующий атеросклероз
Сужение артерий приводит к болям при физической нагрузке.
Дегенеративная дистрофия верхней конечности
Боли могут возникать в разных частях руки.
Ишемическая болезнь сердца
Боли могут иррадиировать в плечо и предплечье.
Компрессионные синдромы
Сдавление нервов или сосудов вызывает боли в руке.
Одновременные боли в шее и предплечье могут быть связаны с ишемической болезнью сердца или синдромом передней лестничной мышцы.
Ишемическая болезнь сердца
Боли могут иррадиировать в шею и левую руку.
Синдром передней лестничной мышцы
Сдавление подключичной артерии вызывает боли в предплечье.
Сочетание болей в правом предплечье, плече и лопатке может быть связано с острым холециститом.
Острый холецистит
Воспаление желчного пузыря может вызывать иррадиацию болей в правое плечо и лопатку.
Боли и онемение в предплечье могут быть связаны с:
- компрессионным синдромом;
- облитерирующим атеросклерозом;
- тромбозом глубоких вен плеча;
- дегенеративной дистрофией верхней конечности.
Компрессионный синдром
Сдавление нервов вызывает боли и снижение чувствительности.
Облитерирующий атеросклероз
Сужение артерий приводит к недостатку кислорода и болям.
Тромбоз глубоких вен плеча
Нарушение оттока крови вызывает боли и онемение.
Дегенеративная дистрофия верхней конечности
Снижение тонуса нервов приводит к болям и атрофии.
Сочетание отека и болей в предплечье может быть признаком:
- травмы;
- лимфаденита;
- абсцесса;
- фурункула/карбункула;
- опухолевого образования.
Травма
Повреждения тканей вызывают отек и боль.
Лимфаденит
Воспаление лимфатического узла вызывает увеличение и болезненность.
Абсцесс
Гнойное воспаление вызывает сильные боли и отек.
Фурункул/карбункул
Гнойное воспаление волосяного фолликула вызывает боль и отек.
Опухолевое образование
Опухоли могут вызывать боли и отеки в предплечье.
Лечение болей в предплечье можно разделить на:
- этиологическое;
- патогенетическое;
- симптоматическое.
Этиологическое лечение направлено на устранение причины заболевания, патогенетическое — на механизмы его развития, а симптоматическое — на облегчение симптомов.
Лечение может быть:
- медикаментозным;
- хирургическим;
- физиотерапевтическим;
- народными средствами.
Медикаментозное лечение может быть этиологическим, патогенетическим и симптоматическим.
К этиологическим средствам относятся антибиотики и противовирусные препараты. Патогенетические средства включают противовоспалительные, метаболические препараты и витамины. Симптоматические средства — это обезболивающие и спазмолитики.
Примеры медикаментозного лечения заболеваний, вызывающих боли в предплечье:
| Заболевание | Используемые лекарственные средства |
| Миозит | * Противовоспалительные средства (ибупрофен, нимесулид, диклофенак и др.). * Обезболивающие средства (анальгин, кеторолак, декскетопрофен). * Спазмолитики (дротаверин, папаверин, мебеверин и др.). |
| Тендинит | * Противовоспалительные средства (пироксикам, нимесулид, диклофенак и др.). * Обезболивающие средства (дексалгин, кеторолак, декскетопрофен). * Спазмолитики (дротаверин, папаверин, мебеверин и др.). |
| Тендовагинит | * Противовоспалительные средства (нимесил, индометацин, фасконал). * Антибиотики по показаниям (амоксициллин, цефтазидим, цефепим и др.). * Гомеопатические средства (траумель). * Глюкокортикостероиды местно (дексаметазон, гидрокортизон). |
| Травма | * Противовоспалительные средства (фастум-гель, напроксен). * Обезболивающие средства (нимесил, вобэнзим). * Гомеопатические средства (траумель). * При необходимости хирургическое лечение. |
| Артрит | * Нестероидные противовоспалительные средства (диклофенак, индометацин, мелоксикам и др.). * Стероидные противовоспалительные средства (внутрисуставные инъекции – триамцинолон, бетаметазон, метилпреднизолон). * Хондропротекторы (хондроитина сульфат). |
| Стенокардия | * Нитраты (нитроглицерин, изосорбида мононитрат, изосорбида динитрат). * Бета-блокаторы (карведилол, бисопролол). * Антигипоксанты (триметазидин) и др. |
| Компрессионные синдромы | * Противовоспалительные средства (пироксикам, целекоксиб, ибупрофен и др.). * Обезболивающие средства (трамадол, дексалгин, декскетопрофен). * При необходимости хирургическое лечение. |
| Остеомиелит | * Хирургическое лечение. * Антибиотики (доксициклин, цефтриаксон, хлорамфеникол, метронидазол и др.). * Обезболивающие средства (литическая смесь (анальгин + димедрол), декскетопрофен, трамадол). |
| Лимфаденит/лимфангит | * Нестероидные противовоспалительные средства (фенилбутазон, аспирин, теноксикам и др.). * При необходимости антибиотики (амоксиклав, цефтазидим, рокситромицин и др.). |
| Фурункул/карбункул | * Хирургическое лечение. * Антибиотики (метронидазол, амоксициллин). |
| Укусы насекомых | * Антигистаминные препараты (супрастин, лоратадин). * При необходимости хирургическое лечение (извлечение клеща, жала пчелы и т. д.). |
| Обморожение | * При необходимости хирургическое лечение (при развитии гангрены). * Антибиотики (цефтриаксон, метронидазол). * Метаболические препараты (препараты декспантенола наружно). |
| Ожог | * Метаболические препараты (бепантен). * Препараты кальция (кальция глюконат, кальция хлорид). * Антигистаминные препараты (клемастин, лоратадин). * В тяжелых случаях – плазмаферез (экстракорпоральный метод очистки плазмы крови). |
| Дерматиты | * Антигистаминные препараты (зиртек, супрастин, фенистил). * Противомикробные препараты местно (тетрациклиновая мазь, гентамициновая мазь). * Противогрибковые препараты (клотримазол, флуконазол). |
| Злокачественная опухоль | * Химиотерапевтические препараты (азатиоприн, циклофосфамид, метотрексат и др.). * Обезболивающие препараты (морфин, омнопон, трамадол и др.). |
| Опоясывающий лишай | * Противовирусные препараты (ацикловир, ганцикловир). * Обезболивающие вещества (дексалгин, декскетопрофен, литическая смесь (анальгин + димедрол) и др.). * Местные противомикробные препараты (фукорцин, метиленовая синь и др.). |
| Каузалгии | * Хирургическое лечение (симпатэктомия, новокаиновые блокады). * Нейролептики (аминазин). * Нестероидные противовоспалительные средства (ибупрофен, амидопирин и др.). |
| Облитерирующий атеросклероз | * Статины (аторвастатин, розувастатин). * Антикоагулянты (варфарин, гепарин и др.). * Антиагреганты (аспирин, клопидогрел). * Стентирование (установка стента). * При необходимости хирургическое лечение (шунтирование, ампутация). |
| Тромбофлебит | * Антикоагулянты (варфарин, гепариновая мазь). * Антиагреганты (плавикс, кардиомагнил и др.). * Статины (симвастатин, аторвастатин). * Хирургическое лечение (флебэктомия). * Фибринолитики под контролем (урокиназа, стрептокиназа, алтеплаза и др.). |
| Рефлекторная дистрофия верхней конечности | * Нестероидные противовоспалительные средства (нимесулид, мелоксикам, целекоксиб и др.). * Хирургическое лечение (новокаиновые блокады). * Физиотерапевтическое лечение (электрофорез с гидрокортизоном, никотиновой кислотой). |
| Синдром Педжета-Шреттера | * Антикоагулянты (гепарин, фраксипарин, варфарин). * Фибринолитики под контролем (урокиназа, алтеплаза). |
Хирургическое лечение направлено на устранение причины заболевания, включая восстановление целостности костей и связок, вскрытие гнойных очагов и новокаиновые блокады.
Физиотерапия улучшает обмен веществ и восстанавливает ткани. Она используется как вспомогательный метод и не всегда показана.
Рекомендации по физиотерапевтическому лечению:
| Заболевание | Рекомендуемые физиопроцедуры |
| Ишемическая болезнь сердца | * Бальнеотерапия. * Санаторно-курортное лечение. * Электросон. * Амплипульс. * Низкочастотная магнитотерапия. * Низкоинтенсивная лазеротерапия. * Электрофорез с папаверином и гепарином. * Лечебный массаж. |
| Облитерирующий атеросклероз | * Диадинамотерапия. * Амплипульс. * Баротерапия. * Лазеротерапия. * Магнитотерапия. * Радоновые и сульфидные ванны. |
| Тромбофлебит | * Магнитотерапия. * Амплипульс. * Лазеротерапия. |
| Лимфаденит/лимфангит | * Магнитотерапия. * Ультрафиолетовое облучение. * Пневмомассаж. |
| Артрит | * Электрофорез с гидрокортизоном. * Лазеротерапия. * Магнитотерапия. |
| Компрессионные синдромы | * Магнитотерапия. * Чрескожная электроанальгезия. * Лазеротерапия. * Электрофорез с гидрокортизоном. * Бальнеотерапия. * Массаж. * Местная криотерапия. |
| Рефлекторная дистрофия верхней конечности | * Магнитотерапия. * Диадинамотерапия. * Электрофорез с новокаином. * Лазеротерапия. |
| Абсцесс | До формирования гнойной полости: * УВЧ. * Ультрафиолетовое облучение. После операции: * Импульсное УФ-облучение. * Импульсная УВЧ-терапия. * Магнитотерапия. |
| Фурункул/карбункул | До формирования гнойной полости: * Ультрафиолетовое облучение. * УВЧ. После операции: * Магнитотерапия. * Импульсное УФ-облучение. * Лазеротерапия. |
| Остеомиелит | Физиопроцедуры показаны только при хроническом остеомиелите. * Магнитотерапия. * Электрофорез с антибиотиками. * Лазеротерапия. |
| Ожог | В острую фазу: * Импульсное УФ-облучение. * Магнитотерапия. * Лазеротерапия. После формирования рубца: * Парафиновые аппликации. * Электрофорез с лидазой. |
| Тендинит | * Магнитотерапия. * Ультрафиолетовое облучение. * Диадинамотерапия. * Парафиновые аппликации. * Локальная криотерапия. |
| Опоясывающий лишай | * Магнитотерапия. * Импульсное УФ-облучение. * Лазеротерапия. * Амплипульс. * Дарсонвализация. |
Народная медицина может быть использована для лечения болей в предплечье, но не заменяет традиционное лечение. При использовании народных средств важно учитывать влияние ингредиентов на организм.
Предпочтительно использовать местные средства, такие как компрессы и мази из натуральных ингредиентов.
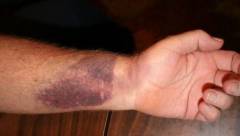
Ушиб — повреждение мягких тканей из-за механического воздействия. При ушибах структура тканей сохраняется.
При ушибе предплечья могут воспаляться:
- суставы;
- связки;
- мышцы и их сухожилия;
- нервы;
- кровеносные сосуды;
- лимфатические узлы и сосуды;
- синовиальные влагалища.
При ушибе рекомендуется обратиться в травмпункт к травматологу для осмотра и рентгенографии. Лечение ушиба обычно амбулаторное. Важно ограничить нагрузки на поврежденную руку, прикладывать холод и использовать обезболивающие мази.
Синяк после травмы обычно проходит самостоятельно через 7-14 дней. Для ускорения рассасывания можно использовать гепариновую мазь или гомеопатические средства.
Для восстановления тканей рекомендуется физиотерапия, такая как электрофорез с магнием или парафином.
Миозит — воспаление мышечной ткани, чаще всего вызванное механической травмой. Факторы, способствующие миозиту, включают электролитные нарушения.
При миозите воспаляются:
- мышечная ткань;
- соединительнотканная капсула (фасция);
- сухожилия.
При миозите следует обратиться к врачу для определения причины и назначения лечения. Диагностика основана на клинической картине. Больные жалуются на тупую, пульсирующую боль, усиливающуюся при напряжении мышцы.
Лечение миозита зависит от причины. Если он вызван травмой, покой и противовоспалительные препараты могут помочь. В случае системных заболеваний может потребоваться госпитализация.
Боли в суставах предплечья могут быть признаком артрита или артроза. Артрит — воспаление сустава, чаще всего возникающее из-за травмы. Артроз — дегенеративное заболевание, развивающееся у людей старше 40 лет.
Артриты
Лечение артритов зависит от причины. При травматическом артрите показана иммобилизация, холод и противовоспалительные препараты. Разрывы связок требуют хирургического вмешательства.
Артроз
Лечение артроза включает хондропротекторы и снижение массы тела. В периоды обострения применяются противовоспалительные препараты.
Ответ на вопрос о физических упражнениях зависит от причины болей. Физические нагрузки запрещены в острую фазу заболеваний, таких как остеомиелит, абсцесс и фурункул.
Умеренные физические нагрузки показаны при облитерирующем атеросклерозе и стенокардии для поддержания тонуса мышц.
Боли после тренировки часто связаны с микротравмами. Холодовые компрессы и противовоспалительные препараты могут помочь. Важно предоставить отдых поврежденной области.
Выбор мази зависит от причины болей. Наиболее распространены мази на основе нестероидных противовоспалительных средств. Диклофенак натрия считается эффективным, но может вызывать побочные эффекты.
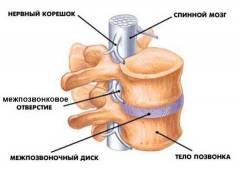
Остеохондроз шейного отдела позвоночника может вызывать боли в предплечье из-за сжатия спинномозговых корешков. Боли могут быть схожи с компрессионным синдромом, но при остеохондрозе проявляются в определенных участках предплечья.
Хотя боли в предплечье после установки кардиостимулятора маловероятны, такие случаи возможны. Боли могут возникнуть из-за коронароангиографии или неправильной настройки устройства.
Основные причины болей в предплечье
Хотя воспалительные процессы часто вызывают боли в предплечье, существуют и невоспалительные факторы. Например, боли могут быть связаны с ишемической болезнью сердца. Дискомфорт также может возникать из-за дегенеративных заболеваний нервной системы, опухолей, сосудистых аномалий и других причин.
Ниже приведен список причин болей в предплечье, упорядоченный по частоте.
Причины болей в предплечье:
- миозит;
- тендинит;
- тендовагинит;
- травма (ушиб, перелом, растяжение связок);
- артрит;
- ишемическая болезнь сердца;
- компрессионные синдромы;
- заболевания центральной и периферической нервной системы;
- остеомиелит;
- лимфаденит;
- лимфангит;
- абсцесс;
- фурункул/карбункул;
- укус насекомого;
- обморожение;
- ожог;
- дерматит;
- метастазирование злокачественной опухоли;
- опоясывающий лишай;
- каузалгии (боли из-за травм периферических нервов);
- облитерирующий атеросклероз;
- тромбофлебит;
- рефлекторная дистрофия верхней конечности (синдром Стейнброкера);
- синдром Педжета-Шреттера (тромбоз глубоких вен плеча);
- артериовенозные шунты (соединение артерий с венами) и другие.
Миозит
Миозит — воспаление одной или нескольких мышц. Это состояние может возникнуть по разным причинам: травмы, растяжения, чрезмерная физическая нагрузка, термические повреждения (ожоги, переохлаждение), воздействие ионизирующего излучения, аутоиммунные реакции, токсические вещества и другие факторы. Боль в мышцах связана с отеком и натяжением соединительной ткани, которая их окружает. В этой оболочке находятся свободные нервные окончания и проприоцептивные рецепторы, отвечающие за восприятие мышечного напряжения. Их активность воспринимается мозгом как боль.
Мышечные боли обычно тупые и тянущие (иногда ноющие). Пульсация встречается реже, а интенсивность боли, как правило, незначительная. При напряжении воспаленной мышцы боль усиливается.
Тендинит
Тендинит — это воспаление мышечного сухожилия, часто сопровождающееся воспалением мышцы, переходящей в сухожилие. Основной причиной тендинита является растяжение. Чрезмерное растяжение может привести к разрыву сухожилия и утрате способности мышцы сокращаться. Также растяжение может повредить близлежащие сосуды и вызвать гематому.
Изолированный тендинит может возникнуть при длительном приеме некоторых антибиотиков, например, фторхинолонов и аминогликозидов.
Боли при тендините обусловлены двумя факторами. Первый — травмирование проприоцептивных нервных рецепторов в сухожилиях. Второй — давление от отечных тканей или гематомы на эти рецепторы.
Боли в первые минуты после растяжения могут быть очень сильными, вплоть до невозможности движения. Затем интенсивность болей снижается до умеренной. Иногда наблюдается волнообразный характер болей, при котором их интенсивность постепенно уменьшается. Попытка напрячь мышцу, связанной с больным сухожилием, может вызвать резкую болезненность.
Тендовагинит
Тендовагинит — это воспаление синовиального влагалища, которое представляет собой двухслойный канал для сухожилий. Эти влагалища уменьшают трение между сухожилием и окружающими тканями, располагаясь в местах с наибольшим трением. В предплечье синовиальные влагалища находятся только в запястье, предотвращая трение между сухожилиями сгибателей и удерживателем сгибателей запястья — широкой связкой, прижимающей анатомические структуры к костям запястья.
Существуют две основные причины тендовагинита. Первая — длительное выполнение однообразных движений сухожилиями в синовиальном влагалище. Избыточное трение может повредить ткани сухожилия, вызывая воспаление. Это часто наблюдается у пианистов, программистов и вязальщиц. Вторая причина — проникновение патогенных бактерий в синовиальное влагалище, что происходит при несоблюдении гигиенических норм во время маникюра или при распространении панариция на синовиальные влагалища.
Боль при тендовагините локализована в области воспаленного влагалища. Окружающие ткани отекают, становятся болезненными при нажатии. Инфекция может быстро распространиться в пределах одного синовиального влагалища, за считанные часы охватывая всю руку.
Травма
Травма предплечья — это механическое воздействие на его ткани, приводящее к нарушению целостности. При незначительных травмах возникают ушибы мягких тканей. Травмы средней степени тяжести могут вызывать разрывы сухожилий, связок и соединительнотканных капсул мышц. Тяжелые травмы сопровождаются переломами костей, разрывами сосудов и нервов, образованием крупных гематом и размозжением мышц.
Болевые ощущения при травмах варьируются в зависимости от их тяжести: чем серьезнее травма, тем сильнее и дольше боли. Механизм болей связан с повреждением нервных окончаний и давлением на них отекших тканей.
Артрит
Артрит — это воспаление сустава. В предплечье находятся два сложных сустава: локтевой и лучезапястный, обеспечивающие разнообразные движения.
Воспаление этих суставов чаще всего возникает из-за травм, реже — при ревматоидных заболеваниях и других патологиях. У пожилых людей наблюдается предрасположенность к дегенерации суставного хряща, что может привести к артриту.
Боль при артрите возникает из-за повреждений структур сустава: хряща, подхрящевой основы, внутрисуставных и внесуставных связок, синовиальной оболочки и фиброзной капсулы. При травмах боль острая, но со временем ослабевает. При дегенеративных заболеваниях хряща боли могут возникать после физической активности, но обычно проходят после нескольких часов отдыха. При ревматоидных заболеваниях характер болей зависит от стадии болезни (обострение или ремиссия), а также от общего состояния здоровья пациента и лечения.
Ишемическая болезнь сердца
Ишемическая болезнь сердца часто проявляется болями в левой руке без органических повреждений.
Основная причина — несоответствие между объемом кровоснабжения сердца и его потребностью в кислороде. Это приводит к интенсивным давящим или жгучим болям за грудиной, которые могут иррадиировать в левую руку. Боль также может распространяться на живот, ключицу, лопатку, шею и челюсть, что иногда напоминает зубные боли.
Компрессионные синдромы
Компрессионные синдромы — это патологические состояния, возникающие из-за сжатия нервных и, реже, сосудистых структур окружающими тканями. К таким тканям относятся дополнительные ребра, дуги позвонков, мышцы, фасции, сухожилия, опухоли и сосудистые аневризмы.
Сжатие кровеносного сосуда нарушает кровообращение в обслуживаемой области, что приводит к кислородному голоданию тканей. Это вызывает интенсивные боли, усиливающиеся при физической нагрузке, которые могут исчезать в состоянии покоя.
Сжатие нерва вызывает воспаление и нарушает транспорт питательных веществ к его окончаниям, что приводит к отеку нерва и его раздражению. Это раздражение воспринимается как боль.
Частные случаи компрессионного синдрома:
- опухоль Панкоста — злокачественное образование в верхней доле легкого, сжимающее плечевое сплетение;
- аневризма плечевой артерии — мешковидное выпячивание стенки артерии, сжимающее близлежащие нервные структуры;
- синдром лестничной мышцы — сжатие плечевого сплетения и подключичной вены спазмированной передней лестничной мышцей;
- шейное ребро — дополнительное ребро, сжимающее плечевое сплетение и подключичную артерию, чаще всего располагающееся справа у мужчин выше первой пары ребер;
- реберно-ключичный синдром — сжатие анатомических структур между ключицей и первым ребром из-за их близкого расположения;
- гиперабдукционный синдром — синдром Райта, при котором увеличение или сужение малой грудной мышцы приводит к сжатию крупных нервов и сосудов в области подмышечной ямки;
- синдром Шульце — болезнь Патнема, характеризующаяся ночными болями и онемением в руках у женщин с низкими плечами и горизонтальной ключицей в период менопаузы;
- синдром карпального канала — сжатие срединного нерва в запястном канале.
Заболевания центральной и периферической нервных систем
Патологии центральной и периферической нервной системы могут проявляться болями в предплечьях. Эти боли часто не являются единственным симптомом, поэтому детальный неврологический осмотр облегчает диагностику.
Среди воспалительных заболеваний, вызывающих боли в предплечьях, выделяются миелорадикулоневрит, менингомиелит, пахименингит и эпидуральный абсцесс. При этих заболеваниях наблюдаются синдром интоксикации и симптомы очагового поражения головного мозга. Боль в предплечьях может быть односторонней или двусторонней, а её интенсивность и характер зависят от пораженных нервных структур и индивидуальных особенностей пациента.
Компрессия нервных структур также может вызывать неврогенные боли в предплечье. Сдавление происходит из-за объемных образований, таких как опухоли, метастазы, аневризмы или гематомы, а также из-за анатомических структур, включая межпозвоночные диски и тела позвонков.
Дегенеративные заболевания нервной системы, такие как рассеянный склероз и боковой амиотрофический склероз, также требуют внимания. Причина их возникновения пока не установлена, но генетическая предрасположенность считается одной из основных версий. Эти заболевания приводят к постепенному разрушению участков головного мозга, и на промежуточных стадиях могут возникать боли в различных частях тела, включая предплечья.
Спинная сухотка, развивающаяся в результате длительного течения сифилиса, также вызывает боли в предплечьях. Основная причина болезни — поражение задних корешков спинного мозга. На начальных стадиях пациент испытывает сильные боли в иннервируемых участках, которые затем могут смениться потерей чувствительности и утратой способности передвигаться.
Остеомиелит
Остеомиелит — это воспаление костного мозга, делящееся на первичный и вторичный типы. Первичный, или гематогенный, возникает, когда патогенные микроорганизмы попадают в костный мозг через кровеносные сосуды. Вторичный остеомиелит развивается после открытых переломов или операций рядом с костью, когда бактерии проникают через поврежденную область.
Боли при остеомиелите очень сильные и слабо поддаются наркотическим анальгетикам. Это связано с раздражением нервных окончаний в надкостнице из-за воспалительного процесса, который повышает давление внутри костномозгового канала. Кость расширяется изнутри, а надкостница не позволяет ей увеличиваться.
Снижение давления в кости возможно через перфорацию (прокол), что облегчает боль. Перфорация может быть лечебной или происходить самостоятельно, когда гной разрушает надкостницу и мягкие ткани, образуя фистулу. Перед образованием наружного отверстия гной может распространяться по мягким тканям, вызывая флегмону. Через фистулу выделяется небольшое количество гноя. Когда фистула зарастает, давление в кости и окружающих тканях вновь возрастает, что может привести к рецидиву болей.
Лимфаденит
Лимфаденит — это воспаление лимфатических узлов, которые фильтруют лимфу, очищая ее от токсинов и микроорганизмов. При увеличении нагрузки от микробов или вирусов узлы могут увеличиваться, чтобы справиться с угрозой. Если инфекционные агенты слишком устойчивы и превышают защитные возможности узла, они могут разрушать его изнутри и распространяться по лимфатическим сосудам к другим узлам. Это приводит к воспалению, увеличению узла, боли, покраснению и отеку окружающих тканей.
Воспаление лимфатических узлов в области предплечья часто возникает из-за загрязненных ран на предплечье или кисти. Сильный лимфаденит может также быть вызван укусом животного. Боль обусловлена раздражением нервных окончаний в капсуле лимфатического узла и отеком прилегающих тканей.
Лимфангит
Лимфангит — воспаление лимфатического сосуда, часто возникающее одновременно с лимфаденитом. Обычно воспаляется сосуд, направляющий лимфу к лимфатическому узлу. На коже лимфаденит проявляется красной, отечной и болезненной полосой, тянущейся к воспаленному лимфатическому узлу.
Абсцесс
Абсцесс — это локализованное гнойное воспаление мягких тканей, вызванное размножением анаэробных бактерий, что приводит к гнойному расплавлению тканей.
Боль возникает из-за повреждения нервных окончаний и давления от отечных тканей на соседние нервы.
Фурункул/карбункул
Фурункул — это гнойное воспаление волосяного фолликула, затрагивающее окружающие ткани. Карбункул охватывает несколько соседних фолликулов и представляет собой более обширную форму воспаления. Основная причина этих образований — проникновение патогенных микроорганизмов в фолликул, что приводит к его расплавлению и образованию гноя.
Воспаление волосяных фолликулов на предплечье встречается редко; чаще оно наблюдается на шее и ягодицах. Однако фурункул может появиться и на предплечье. Обычно процесс развивается в течение нескольких дней: сначала на коже появляется болезненная точка, которая увеличивается и поднимается над уровнем кожи. С ростом образования усиливается болезненность, и вскоре формируется гнойная «головка». После созревания фурункул часто прорывается самостоятельно, образуя свищ, из которого длительное время выделяются плотные гнойные массы. Этот свищ может стать источником инфекции, что приводит к рецидивам как на том же месте, так и в других областях тела.
Самостоятельное лечение фурункулов и карбункулов может вызвать серьезные осложнения, такие как рецидивы, фурункулез и сепсис. Рекомендуется обратиться к врачу для наблюдения и вскрытия фурункула на стадии формирования гнойной полости в стерильных условиях. После вскрытия может потребоваться введение антибиотиков для предотвращения осложнений.
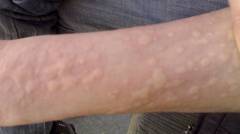
Укус насекомого
Укусы насекомых, таких как пчелы, осы, оводы, тарантулы и шмели, могут вызывать сильную боль в области предплечья. Эти насекомые вводят в рану специфические вещества, вызывающие отек и болезненные ощущения.
Укусы выглядят как округлые, приподнятые воспалительные участки с четкими границами. При осмотре в центре воспаления можно увидеть место прокола или застрявшее жало.
Обморожение
Обморожение — повреждение тканей от низких температур. В условиях холода организм стремится сохранить тепло, сужая периферические сосуды и концентрируя кровь в центральной части тела, что охлаждает периферические ткани для защиты жизненно важных органов.
При длительном воздействии холода температура периферических мягких тканей может опуститься до нуля, что останавливает метаболизм и приводит к кристаллизации клеточной жидкости. Если это состояние продолжается, увеличивается глубина и площадь обмороженных тканей. Организм расходует ресурсы для поддержания тепла, что может привести к охлаждению центральных органов и головного мозга, что в свою очередь может быть смертельно.
Если пострадавшего быстро перенести в теплое место, процесс обморожения можно остановить. Однако кристаллы льда, образовавшиеся при заморозке, разрушают клеточные мембраны при оттаивании, что приводит к отмиранию тканей. Важно отметить, что в состоянии обморожения больной не чувствует боли в пораженных участках, так как разрушение тканей еще не произошло. Боль возникает при оттаивании и может быть интенсивной, особенно при развитии гангрены. Необходимо как можно скорее удалить отмершие ткани, чтобы избежать инфекции.
Предплечье также относится к периферическим тканям, но реже подвергается обморожению по сравнению с пальцами, ладонями и стопами. Тем не менее, ежегодно фиксируются случаи, когда из-за обморожения требуется полное удаление конечностей.
Ожог
Ожог — это повреждение тканей, вызванное высокими температурами или химическими веществами.
Белки в организме функционируют в определенных условиях, включая температурный диапазон от 18 до 40 градусов. Каждый белок имеет оптимальную температуру для максимальной активности. Отклонение от нормы снижает активность белка, а при критических значениях происходит его блокирование (например, при обморожении) или необратимая деформация (как при ожоге). Поскольку белки составляют основу всех клеток, их деформация приводит к клеточной гибели.
Кроме термических ожогов, ткани могут повреждаться химическими веществами, такими как кислоты и щелочи. Степень повреждения зависит от активного компонента. Кислотные ожоги образуют защитную корку на коже или слизистой, что ограничивает проникновение вещества. Щелочные ожоги более опасны, так как не формируют корок и расплавляют ткани, позволяя веществу проникать глубже и вызывать серьезные повреждения.
Боли при ожогах возникают из-за повреждения нервных окончаний в области ожога и воздействия токсических веществ из разрушенных клеток на соседние здоровые нервные окончания.
Дерматит
Дерматитами называют воспалительные процессы на коже. Некоторые из них, например, рожистое воспаление, вызваны бета-гемолитическим стрептококком группы А. Дерматиты могут быть симптомами инфекционных заболеваний, таких как корь, краснуха и скарлатина, при этом характер и степень сыпи варьируются.
Аллергические дерматиты составляют значительную часть случаев. Они возникают как при непосредственном контакте с аллергеном, так и при его попадании в кровоток. В первом случае симптомы проявляются только в области контакта. Во втором случае, когда аллерген попадает через пищу, дыхание или инъекции, дерматит может охватывать большие участки кожи и сопровождаться другими аллергическими проявлениями, такими как зуд и затрудненное дыхание.
Кожные повреждения могут быть вызваны физическими факторами: ультрафиолетом, ветром, переохлаждением и ионизирующей радиацией. Многие бытовые химикаты также вызывают контактные дерматиты, нарушая защитный липидный слой кожи и увеличивая ее проницаемость для бактерий.
Боли при дерматите, в том числе в области предплечья, связаны с отеком кожи, сжимающим свободные нервные окончания.
Метастазирование злокачественной опухоли
Метастаз — это вторичный очаг злокачественной опухоли, возникающий вдали от первичного источника из-за перемещения опухолевых клеток через кровеносную систему.
Точно предсказать начало метастазирования и место появления метастаза невозможно. Исследования показывают связь между гистологическим типом опухоли и локализацией метастазов. Метастазы в мягкие ткани и кости встречаются реже, чем в печень, легкие и головной мозг, хотя случаи метастазов в области предплечья также фиксируются.
Клинические проявления метастазов в предплечье часто нечеткие. Пациенты обычно жалуются на тупые, давящие боли в определенной точке. Если метастаз затрагивает кость, боли могут усиливаться. Прорастание опухолевой ткани в кость ослабляет ее, что может привести к патологическим переломам.
Опоясывающий лишай
Опоясывающий лишай — инфекционное заболевание кожи, вызванное вирусом герпеса зостер. Инфекция передается через контакт, половые отношения и воздушно-капельным путем. Вирус проникает в центральную нервную систему и может долго оставаться в околопозвоночных нервных ганглиях. При ослаблении иммунитета вирус активируется, размножается и вызывает воспаление нервных волокон. Основные высыпания появляются на коже грудной клетки, реже затрагиваются шея, лицо, руки и ноги.
Высыпания имеют характерный вид. Сначала возникает покраснение, затем образуются небольшие пузырьки, склонные к слиянию. Со временем жидкость внутри пузырьков мутнеет и исчезает, образуя корочки, которые через 5-7 дней отпадают, оставляя бело-розовый участок непигментированной кожи. Полное исчезновение высыпаний занимает 2-3 недели, однако болевые ощущения могут сохраняться до полугода и более.
Каузалгии
Каузалгии — это интенсивные жгучие боли, возникающие спустя время после серьезных травм крупных нервов, таких как срединный нерв в области предплечья. Механизм их возникновения не полностью изучен, но предполагается, что причиной могут быть повреждения симпатических волокон этого нерва.
Характерная черта таких болей — их несоответствие зоне иннервации пораженного нерва. Каузалгия, вызванная повреждением срединного нерва, может проявляться не только в предплечье, но и в кисти, плече и некоторых участках грудной клетки. Также наблюдается зависимость между температурой окружающей среды и уровнем болевых ощущений: холод уменьшает боль, а тепло усиливает её.
Облитерирующий атеросклероз
Атеросклероз — это процесс, при котором на внутренней поверхности артерий образуются холестериновые бляшки. Они формируются при высоком уровне холестерина и липопротеидов низкой и ультранизкой плотности в крови. Эти вещества заполняют щели во внутренней оболочке сосудов, обеспечивающих их питание. В местах закупорки накапливаются холестериновые отложения, что приводит к увеличению атеросклеротической бляшки.
С увеличением размера бляшки сужается просвет сосуда, что ухудшает его способность пропускать кровь. Ткани, получающие кровь через этот сосуд, начинают испытывать нехватку питательных веществ и кислорода, особенно при физической активности. Нервные рецепторы в тканях остро реагируют на недостаток кислорода, вызывая интенсивные боли.
Тем не менее, благодаря хорошо развитым сосудистым коллатералям в области предплечья, кровоснабжение этой части тела редко нарушается до такой степени, чтобы вызывать болевые симптомы. Однако иногда наблюдаются случаи атеросклеротического поражения крупных артерий плеча и предплечья, что приводит к сильным болям даже при обычной физической активности.
Тромбофлебит
Тромбофлебит — это состояние, при котором вены закупориваются тромбообразующими массами, что вызывает воспаление. На образование тромбов влияют замедленный кровоток, повышенная вязкость крови, нарушения свертывания и повреждения эндотелия вен. Воспаление может усугубляться патогенными бактериями, которые могут находиться в крови даже у здоровых людей. Обычно эти микроорганизмы не попадают в кровоток, но у пациентов с хроническими воспалительными заболеваниями, такими как стоматит или гингивит, бактерии могут постоянно поступать в кровь.
Когда бактерии равномерно распределены в крови, иммунные клетки и антитела их уничтожают. Однако если они оседают на тромбах, их количество растет, так как тромбообразующие массы создают идеальные условия для размножения. В процессе роста бактерии могут повреждать внутренние стенки вен, что приводит к воспалению, иногда переходящему в гнойное.
Облитерирующий тромбофлебит чаще всего наблюдается в венах нижних конечностей, где возникают застойные явления, способствующие образованию тромбов. В редких случаях заболевание может затрагивать сосуды верхних конечностей.
Боль возникает из-за повреждения нервных окончаний внутренней оболочки вен, ишемии мягких тканей предплечья и сжатия нервов отеком, связанным с воспалением.
Рефлекторная дистрофия верхней конечности (синдром Стейнброкера)
Это заболевание одно из самых таинственных и непредсказуемых. Основная причина — ухудшение кровообращения в участках спинного мозга, отвечающих за иннервацию верхних конечностей. Существует множество факторов, способствующих этому, механизмы некоторых из которых до сих пор неясны. К ним относятся плечелопаточный периартрит, остеохондроз шейного и грудного отделов позвоночника, травмы позвоночника и заболевания внутренних органов. Первые симптомы могут проявиться спустя месяцы или даже годы после воздействия триггерного фактора. Предполагается, что одной из причин гипоксии (недостаток кислорода в тканях) спинного мозга являются сложные вегетативные связи.
Заболевание определяется по характерной клинической картине. Сначала боль возникает в области плечевого сустава, затем распространяется на всю верхнюю конечность. Со временем появляется мышечная слабость, которая прогрессирует в обратном направлении. Первые мышцы, в которых она проявляется, — сгибатели кисти и пальцев. В дальнейшем наблюдается атрофия пораженных мышц, заметная визуально.
Синдром Педжета-Шреттера
Данный синдром — специфический случай тромбоза глубоких вен плеча. Из-за недостаточно развитой системы коллатеральных сосудов закупорка глубоких вен приводит к серьезным нарушениям кровообращения руки. В тканях накапливаются продукты обмена веществ и возникает дефицит кислорода, что вызывает сильные боли, плохо поддающиеся лечению, даже наркотическими анальгетиками.
Кроме того, тромб в подмышечной или подключичной вене может оторваться и переместиться в легочные артерии, что приведет к тромбоэмболии легочной артерии и представляет серьезную угрозу для жизни пациента.
Артериовенозные шунты
Артериовенозные шунты — это аномальные соединения между артериями и венами. Врожденные случаи редки; чаще они возникают из-за серьезных механических повреждений, таких как огнестрельные ранения или закрытые переломы. В организме есть система гломуса, регулирующая кровоток от периферии к центральным органам в зависимости от условий. Главное отличие артериовенозного шунта от гломуса — размер соединяемых сосудов: в гломусе участвуют мелкие артериолы и венулы, а в шунтах — сосуды большего диаметра.
Артериальное давление значительно выше венозного, и давление в крупных сосудах превышает давление в мелких. Это создает перепад давления в артериовенозных шунтах, что приводит к сильному удару крови о стенки вен, вызывая их растяжение и деформацию. Боль может усиливаться при повышении артериального давления, особенно во время физической активности или при гипертонии.
К каким врачам стоит обратиться, если болит предплечье?
Часто пациенты обращаются к врачам в поисках диагноза и лечения боли в предплечье. Однако существует множество причин, вызывающих дискомфорт в этой области, и ошибочный подход может привести к ненужному лечению, в то время как основное заболевание продолжает развиваться. Рекомендуется сначала посетить семейного врача, который на основе ваших жалоб и общего осмотра определит дальнейшие шаги и при необходимости направит к специалистам.
При болях в предплечье может понадобиться консультация:
- кардиолога;
- травматолога;
- физиотерапевта;
- хирурга;
- ревматолога;
- дерматолога;
- инфекциониста;
- аллерголога;
- невролога;
- нейрохирурга;
- онколога и других.
Ниже представлена таблица, показывающая связь между заболеваниями, вызывающими боли в предплечье, и соответствующими специалистами.
| Специалист | Предполагаемое заболевание |
| Кардиолог | Ишемическая болезнь сердца. |
| Травматолог | Тендинит, травма (ушиб, растяжение, перелом). |
| Физиотерапевт | Миозит, травма, плечелопаточный периартроз. |
| Хирург | Разрыв сухожилия, перелом, тендовагинит, компрессионные синдромы, остеомиелит, лимфаденит, лимфангит, фурункул, карбункул, облитерирующий тромбофлебит, артериовенозные шунты, тромбоз глубоких вен плеча. |
| Ревматолог | Ревматоидный полиартрит. |
| Дерматолог | Инфекционные и аллергические дерматиты, экземы. |
| Инфекционист | Скарлатина, корь, краснуха, ветряная оспа и др. |
| Аллерголог | Контактные и системные аллергические дерматиты. |
| Невролог | Спинная сухотка, рассеянный склероз, боковой амиотрофический склероз, синдром Стейнброкера, каузалгии и др. |
| Нейрохирург | Компрессионные синдромы, опухоли головного мозга. |
| Онколог | Первичные опухоли в головном мозге, рядом с плечевым сплетением и крупными нервами, метастазы в кости и мягкие ткани предплечья. |
Диагностика причин болей в области предплечья
Определение диагноза — сложный многоступенчатый процесс. Для диагностики болей в предплечье нужно учитывать клинические, лабораторные и инструментальные аспекты.
Клиническая диагностика причин болей в области предплечья
Клиническая диагностика включает сбор информации о заболевании и истории пациента, осмотр и пальпацию болезненной области. При необходимости проводится перкуссия.
При сборе анамнеза у пациента с болями в предплечье важно учитывать профессиональную деятельность и сопутствующие заболевания. Осмотр следует проводить тщательно, охватывая кожные и слизистые покровы. Пальпация области наибольшей болезненности помогает установить характер патологии. Аномальная форма костей и скрежет костных фрагментов могут указывать на закрытый перелом со смещением. Болезненность в области мышцы или группы мышц может свидетельствовать о миозите или неврите. Холодная, бледная и болезненная кожа предплечья может указывать на тромбоз крупной артерии. Если рука холодная, болит и имеет синюшный оттенок, это может свидетельствовать о тромбозе глубоких вен.
Боль в суставной области может быть признаком артрита. Точечная или локализованная боль часто связана с лимфаденитом, абсцессом или фурункулом. Боль, распространяющаяся от мизинца или большого пальца к предплечью и сопровождающаяся отеком и покраснением, может быть вызвана тендовагинитом. Если болезненная область совпадает с пузырчатыми высыпаниями, вероятной причиной может быть опоясывающий лишай. Существует множество других признаков, указывающих на возможные причины болей, и каждый симптом имеет свои особенности, заметные специалистам.
Лабораторная диагностика причин болей в области предплечья
Лабораторные исследования редко точно устанавливают причину заболевания из-за низкой специфичности, но помогают исключить болезни других органов, проявляющиеся болями в предплечье.
Наиболее распространённый анализ — общий анализ крови. Он указывает, в какой области медицины искать причину недуга. Повышение уровня лейкоцитов свидетельствует о воспалительном процессе. Увеличение палочкоядерных нейтрофилов указывает на бактериальное воспаление, а рост лимфоцитов — на вирусную инфекцию. Повышение эозинофилов может говорить об аллергии.
Биохимический анализ крови включает более специализированные исследования. Одним из информативных является определение уровня тропонинов, что позволяет с высокой вероятностью исключить или подтвердить острый инфаркт миокарда.
При заболеваниях, сопровождающихся разрушением мышечных волокон, может увеличиваться уровень креатинина и креатинфосфокиназы (КФК-ММ). При подозрении на опоясывающий лишай проверяют уровень иммуноглобулинов М к вирусу герпес зостер. В редких случаях выявляют маркеры злокачественных опухолей.
Анализы, входящие в состав ревмопроб (С-реактивный белок, антистрептолизин-О и ревматоидный фактор), также полезны. Исходя из их значений и клинической картины, можно предположить наличие заболевания.
К лабораторным исследованиям относятся аллергопробы, выявляющие вещества, вызывающие аллергические реакции. Эти исследования важны, так как помогают пациенту избегать контакта с аллергенами или заранее готовиться к нему (например, с помощью медикаментов).
Инструментальная диагностика причин болей в области предплечья
Инструментальная диагностика заболеваний предплечья предоставляет необходимую информацию для точного диагноза. Исследования проводятся по возрастанию стоимости: сначала применяются доступные методы, затем более специфичные и дорогие.
Для диагностики заболеваний предплечья, вызывающих болевые ощущения, используются следующие исследования:
- рентгенография;
- УЗИ (ультразвуковое исследование);
- ЭКГ (электрокардиография);
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- артроскопия;
- сцинтиграфия;
- электромиография;
- метод вызванных потенциалов и другие.
Рентгенография
Рентгенологическое исследование позволяет оценить состояние костной структуры предплечья. С его помощью диагностируют переломы, артрозы локтевого и лучезапястного суставов, остеомиелит.
УЗИ
Ультразвуковое исследование анализирует состояние мягких тканей предплечья. Оно помогает диагностировать миозит, тендинит, гематомы, абсцессы, флегмоны, тендовагиниты, артриты, лимфадениты и другие заболевания.
Некоторые аппараты с допплером измеряют скорость и направление кровотока, что позволяет выявлять тромбоз глубоких вен плеча, облитерирующий атеросклероз и артериовенозные шунты.
ЭКГ
Электрокардиография исключает ишемическую болезнь сердца и острый инфаркт миокарда.
КТ
Компьютерная томография используется для детального изучения плотных костных структур предплечья и уточнения результатов рентгенографии. Она также визуализирует объемные образования мягких тканей.
При КТ с контрастом можно получить четкое изображение артериальной сети предплечья и выявить опухоли внутренних органов и их метастазы.
МРТ
Магнитно-резонансная томография эффективно визуализирует мягкие ткани с жидкостью. Она часто используется для диагностики неврологических заболеваний, таких как рассеянный склероз и боковой амиотрофический склероз.
МРТ позволяет выявлять сужения нервов и крупных нервных сплетений (компрессионные синдромы). Этот метод предпочтителен для диагностики ишемических инсультов, опухолей мозга и воспалительных заболеваний нервной ткани.
Существует также МРТ с сосудистым контрастированием для детального исследования сосудов головного мозга и других частей тела.
Артроскопия
Артроскопия – эндоскопическое исследование, позволяющее изучать внутренние поверхности суставов с помощью оптоволоконного инструмента с микрокамерой. Применяется для диагностики артроза и артрита, в основном в локтевом суставе, так как лучезапястный сустав не имеет достаточной полости для введения инструмента.
Во время артроскопии можно выполнять миниинвазивные операции, такие как удаление остеофитов (костных наростов).
Сцинтиграфия
Сцинтиграфия – специализированное рентгенологическое исследование, при котором в кровь вводится контрастное вещество, накапливающееся в тканях определенных злокачественных опухолей. Если опухоль и метастазы присутствуют, они будут видны на экране как скопления контрастного вещества.
Сложность исследования заключается в необходимости специфических радиофармпрепаратов для различных гистологических типов опухолей, которые не всегда доступны.
Электромиография
Электромиография – редкое исследование, проводимое в крупных медицинских учреждениях для диагностики заболеваний, связанных с нарушением мышечного сокращения. Метод регистрирует электрическую активность мышечных волокон в состоянии покоя и при сокращении, позволяя выявить такие заболевания, как боковой амиотрофический склероз и рефлекторная дистрофия верхней конечности.
Метод вызванных потенциалов
Метод вызванных потенциалов оценивает скорость передачи нервного импульса от периферии к головному мозгу. Он выполняется во время электроэнцефалографии и полезен для диагностики рассеянного склероза.
Боли в предплечье, имеющие особые характеристики
Жалобы пациентов могут быть специфичными и позволять предположить диагноз. Однако для окончательного подтверждения необходимо провести инструментальные исследования. Полагаться только на жалобы, даже специфичные, неразумно.
Почему болит только левое предплечье?
Указание на поражение одной стороны предплечья не позволяет точно установить диагноз. Заболевания, вызывающие дискомфорт, могут проявляться как справа, так и слева.
Однако есть заболевания, которые чаще вызывают боли в левом предплечье. К ним относятся травмы и ишемическая болезнь сердца.
Травмы
У левшей травмы левой руки (ушибы, растяжения, переломы) случаются чаще.
Ишемическая болезнь сердца
Боли при ишемической болезни сердца часто иррадиируют в левую часть грудной клетки, левое плечо и иногда предплечье.
Почему болит только правое предплечье?
Боли в правом предплечье редко указывают на конкретный источник, так как большинство заболеваний проявляются симметрично. Однако травмы и компрессионные синдромы чаще вызывают болевые ощущения именно в этой области.
Травмы
У большинства людей правая рука ведущая, что приводит к повышенной нагрузке и, соответственно, к большему риску травм.
Компрессионный синдром
Компрессионные синдромы возникают, когда нервные или сосудистые структуры сжимаются анатомическими образованиями или патологическими изменениями.
Одной из причин сжатия может быть дополнительное «шейное» ребро, расположенное выше первой пары ребер, чаще справа. Оно может давить на подключичную артерию или шейное сплетение в зависимости от анатомических особенностей.
Другим примером является сжатие правого плечевого сплетения туберкулезной гранулемой, формирующейся в верхней части правого легкого.
Почему болит предплечье при поднятии руки?
Боль в предплечье при поднятии руки может указывать на плечевой плексит или миозит.
При плечевом плексите боли возникают из-за отека нервных волокон, что снижает их пластичность и повышает возбудимость. Обычно боль ощущается даже в покое, но усиливается при движении рукой, особенно при отведении и поднятии над головой, из-за натяжения нервов плечевого сплетения.
Миозит сопровождается отеком мышцы, что растягивает соединительнотканную капсулу (фасцию), содержащую нервные окончания. Их раздражение усиливается при увеличении давления на фасцию. Давление может возрастать из-за напряжения или растяжения мышцы, а также внешнего воздействия. Поднятие руки вызывает растяжение фасций предплечья, что в условиях воспаления приводит к боли.
Что означает ноющая боль в предплечье?
Ноющие боли в предплечьях могут указывать на:
- мышечное перенапряжение;
- тендинит;
- ишемическую болезнь сердца;
- артроз;
- рефлекторную дистрофию верхней конечности;
- артериовенозные шунты и другие состояния.
Мышечное перенапряжение
После длительных физических нагрузок в мышцах накапливаются молочная и пировиноградная кислоты, раздражающие нервные волокна. Это вызывает постоянную тупую боль, которая проходит после длительного отдыха.
Тендинит
Тендинит, или воспаление сухожилий, возникает из-за механического растяжения. Сначала появляются острые боли, которые через 3-4 дня становятся ноющими. Редко причиной тендинита может быть длительный прием антибиотиков из группы аминогликозидов, вызывающий хроническое воспаление и тупые боли. В некоторых случаях сухожилия ослабевают и могут рваться даже при обычных нагрузках.
Ишемическая болезнь сердца
Боли, связанные с сердцем, могут иррадиировать в левую часть тела. Ноющие боли в левом предплечье часто имеют сердечное происхождение.
Артроз
Артроз локтевого сустава — одна из главных причин хронических болей в предплечье. Боли возникают после физической активности, усиливаются во второй половине дня и проходят после сна. Это связано с дегенерацией суставного хряща и оголением нервных окончаний. Во время отдыха оголенные окончания покрываются фибриновой пленкой, что уменьшает раздражение. При повторной нагрузке пленка стирается, оголяя нервные волокна и вызывая боль.
Рефлекторная дистрофия верхней конечности
Причины этого заболевания неясны, но часто наблюдается связь с травмами позвоночника, плечевого сустава и заболеваниями внутренних органов. В ответ на это вегетативная нервная система ограничивает кровообращение и иннервацию в конечности, что приводит к атрофии мышц. Вероятной причиной болей является хронический недостаток питательных веществ и кислорода.
Артериовенозные шунты
Артериовенозные шунты образуются после серьезных травм или огнестрельных ранений, что приводит к патологическому сращению артериальных и венозных сосудов. Кровь под высоким давлением попадает в вены, что вызывает их деформацию и хроническое воспаление, являющееся основной причиной ноющих болей.
Почему появляются боли в предплечье при нагрузке?
Боли в предплечье при физической активности могут возникать по следующим причинам:
- ишемическая болезнь сердца;
- артрит;
- миозит;
- тендинит;
- облитерирующий атеросклероз;
- тромбофлебит;
- компрессионные синдромы.
Ишемическая болезнь сердца
При физической активности у пациентов с ишемической болезнью сердца увеличивается нехватка кислорода в миокарде, что вызывает сильные боли, отдающие на левое плечо и предплечье.
Артрит
Артрит — это воспаление суставов, сопровождающееся отеком синовиальной капсулы и суставных поверхностей. При движениях в локтевом суставе пациенты ощущают резкие боли.
Миозит
Миозит — воспаление мышечной ткани, характеризующееся отеком. Из-за отека происходит натяжение фасции мышцы, что раздражает нервные рецепторы и вызывает боль в покое. При увеличении давления в воспаленной мышце, например, при сокращении, боль может усиливаться.
Тендинит
Тендинит — воспаление мышечного сухожилия, чаще всего возникающее из-за травмы. В процессе воспаления выделяются биологически активные вещества, вызывающие боль при взаимодействии с нервными окончаниями в сухожилиях. При работе мышцы воспаленное сухожилие подвергается механическому раздражению, что усиливает боль.
Облитерирующий атеросклероз
Облитерирующий атеросклероз — заболевание, связанное с нарушением обмена липидов и образованием бляшек в сосудах. Увеличение размера бляшек сужает просвет сосуда, ухудшая кровоток.
Во время физической активности мышцы требуют больше питательных веществ и кислорода. Из-за ограниченной пропускной способности пораженных сосудов нехватка веществ усиливается, что приводит к выделению молочной и пировиноградной кислот, вызывающих сильную боль.
Тромбофлебит
При тромбофлебите предплечья происходит закупорка вен, сопровождающаяся воспалением и нарушением кровообращения. Пациенты ощущают боли в предплечье, усиливающиеся при физической активности. Механизм болей схож с облитерирующим атеросклерозом — это связано с нехваткой питательных веществ и кислорода.
Компрессионный синдром
Компрессионный синдром возникает при сдавлении нервных или сосудистых структур, что нарушает иннервацию или кровоснабжение. Основной признак — боль, усиливающаяся при физических нагрузках. Механизм возникновения болей связан с нехваткой кислорода из-за нарушений гемодинамики или нейронального транспорта.
По какой причине болит кость предплечья?
Костные боли в предплечье могут быть вызваны:
- остеомиелитом;
- переломом.
Остеомиелит
Остеомиелит — это воспаление костного мозга, сопровождающееся повышением давления в его полости. Это давление, вместе с активностью патогенных микроорганизмов, разрушает костную ткань и вызывает гной в поднадкостничном пространстве. Давление в костномозговом канале начинает воздействовать на надкостницу — чувствительную оболочку кости. Это приводит к ее растяжению, раздражению нервных окончаний и сильным болям. Интенсивность болей при остеомиелите одна из самых высоких, уступающая лишь зубным.
Перелом
Перелом — это нарушение целостности кости под воздействием силы, превышающей ее прочность. Отсутствие явных признаков, таких как деформация или хруст, не исключает перелом. Некоторые переломы могут развиваться под надкостницей или внутри суставной капсулы и диагностируются только рентгеном. Несмотря на скрытность, такие переломы часто сопровождаются отеком и сильной болью.
Почему болит кожа предплечья?
Болезненность в области кожи предплечья может указывать на:
- невралгию;
- опоясывающий лишай;
- обморожение;
- ожог.
Невралгия
Невралгия — это специфическая боль в зоне иннервации нерва, чаще всего вызванная его воспалением. На начальных этапах дискомфорт ощущается только при прикосновении к коже предплечья, затем боли могут возникать даже в покое, мешая сну.
Опоясывающий лишай
Опоясывающий лишай — инфекционное заболевание, относящееся к вирусам герпеса. Он передается воздушно-капельным и контактно-половым путем. Возбудитель может долго находиться в околопозвоночных ганглиях, но при ослаблении иммунной системы активируется, вызывая размножение вирусов по нервным волокнам. На коже над воспаленными нервами появляются пузырьки, которые вскоре нагнаиваются и лопаются, оставляя мутные корочки. Обычно через 10-14 дней корочки отпадают, открывая розовую кожу.
Боли могут возникать за несколько часов (реже — дней) до появления высыпаний, продолжаться на протяжении всего периода высыпаний и сохраняться до полугода после их исчезновения. Интенсивность болей может оставаться высокой несколько месяцев.
Обморожение
Обморожение условно делится на две стадии: во время воздействия низких температур и в период «оттаивания». При низких температурах пациент может ощущать легкие боли или покалывания. В теплой среде в замороженных участках образуются кристаллы льда, разрушающие клеточные структуры. Разрушение тканей происходит не в момент замерзания, а во время оттаивания, вызывая сильные боли из-за выделения биологически активных веществ, воздействующих на нервные окончания. При обморожении предплечья страдают в первую очередь периферические ткани, такие как кожа и подкожная жировая клетчатка.
Ожог
Ожог возникает из-за воздействия агрессивных факторов на живые ткани. Существует несколько типов ожогов: термические, химические, солнечные (ультрафиолетовые) и радиационные. При ожогах страдают поверхностные мягкие ткани, а при высокой интенсивности повреждения могут затрагивать более глубокие структуры. Боли при ожоге связаны с раздражением нервных окончаний, вплоть до их разрушения (в случае термических и химических ожогов). При радиационных и солнечных ожогах воздействие может быть незаметным, но ткани постепенно разрушаются, вызывая воспалительный ответ и болевой синдром.
При каких заболеваниях отмечается жгучая боль в области предплечья?
Острая боль в предплечье может указывать на:
- опоясывающий лишай;
- ишемическую болезнь сердца.
Опоясывающий лишай
Это заболевание вызывает жгучую боль. Пациенты описывают ощущения как удары плетью или прикосновения крапивы, но с большей интенсивностью.
Ишемическая болезнь сердца
При грудной жабе пациенты обычно ощущают давящие и сжимающие боли за грудиной. Однако у некоторых могут возникать менее типичные ощущения – рези, колющие или жгучие боли.
Почему болит внутренняя сторона предплечья?
Причины болей на внутренней стороне предплечья:
- невралгия;
- миозит;
- тендинит;
- тендовагинит;
- травмы.
Невралгия
Невралгия — это боль в области иннервации нерва. Причины включают механические повреждения, переохлаждение, вирусные и бактериальные инфекции. Боли на внутренней стороне предплечья могут быть связаны с невралгией локтевого и медиального кожного нервов.
Миозит
Миозит — воспаление мышечной ткани, приводящее к отеку и увеличению размера мышцы. Это натяжение может раздражать нервные окончания в фасции, вызывая боль. На внутренней стороне предплечья расположено много мышц, что увеличивает риск их растяжения и травм из-за больших нагрузок.
Тендинит
Тендинит — воспаление сухожилий, возникающее из-за механического воздействия, превышающего их функциональные возможности. На внутренней стороне предплечья сухожилий в два раза больше, чем на задней, и они испытывают большее напряжение, отвечая за сгибание запястья, кисти и пальцев. Это увеличивает риск перенапряжения и растяжения.
Тендовагинит
Тендовагинит — воспаление синовиальных оболочек сухожилий, которые находятся только на передней стороне предплечья в дистальной части. Боли из-за воспаления этих структур проявляются только в этой области.
Травма
Конечности чаще подвергаются травмам, чем голова и туловище, из-за инстинктивных защитных реакций. При падении или самообороне человек выставляет вперед конечности, делая их уязвимыми. Внутренняя сторона предплечья часто получает ушибы, растяжения и переломы.
Боли в предплечье, ассоциированные с другими симптомами
В некоторых случаях диагностику усложняет разнообразие жалоб пациента. Важно обратить внимание на сочетание болей в предплечье с другими симптомами. Необходимо установить взаимосвязь между ними и выявить общий механизм, который, вероятно, является основным фактором заболевания.
Какова причина болей в плече и предплечье?
Одновременные боли в плече и предплечье могут указывать на:
- плечевой плексит;
- опоясывающий лишай;
- тромбоз глубоких вен плеча (синдром Педжета-Шреттера);
- облитерирующий атеросклероз;
- дегенеративную дистрофию верхней конечности;
- ишемическую болезнь сердца;
- компрессионные синдромы.
Плечевой плексит
Плечевой плексит — воспаление нервного сплетения в области плеча. Боль возникает в зонах, иннервируемых пораженными нервами. При воспалении отдельных пучков боль локализуется в соответствующих участках руки. Например, поражение медиального пучка вызывает боль по внутренней стороне плеча, предплечья и ладони, а также в четвертом и пятом пальцах. При воспалении всего плечевого сплетения боль охватывает всю руку.
Опоясывающий лишай
Опоясывающий лишай — вирусная инфекция, проявляющаяся пузырьковыми высыпаниями в зоне иннервации конкретного нерва. Обычно высыпания располагаются в области межреберных мышц, но могут затрагивать нервы плечевого сплетения, вызывая высыпания на коже плеча и предплечья. Чаще всего сначала поражается плечо, затем предплечье.
Тромбоз глубоких вен плеча
Тромбоз глубоких вен плеча нарушает кровообращение в верхней конечности, так как система поверхностных вен не может обеспечить необходимый отток крови. Это вызывает застой и гипоксию мягких тканей, что приводит к накоплению токсических продуктов обмена и сильным болям.
Облитерирующий атеросклероз
Облитерирующий атеросклероз характеризуется образованием холестериновых бляшек в артериях, что сужает их просвет. В состоянии покоя боли могут отсутствовать, но при физической нагрузке потребности в кислороде превышают возможности его доставки, вызывая боль дистальнее места сужения. Если бляшка расположена в подключичной или плечевой артерии, боли могут распространяться на всю верхнюю конечность.
Дегенеративная дистрофия верхней конечности
Дегенеративная дистрофия верхней конечности проявляется в несколько стадий. На первой стадии возникают боли в области плеча. На второй стадии боли появляются в кисти, сопровождаясь снижением тактильной чувствительности и нарушением координации. На третьей стадии боли распространяются на предплечье, ухудшается координация и сила конечности. На этой стадии боли могут ощущаться одновременно в предплечье и плече. Четвертая стадия характеризуется мышечной атрофией.
Ишемическая болезнь сердца
Ишемическая болезнь сердца — состояние, при котором миокард получает недостаточно кислорода из-за нарушенного кровоснабжения, вызванного атеросклерозом коронарных сосудов. Пациенты могут испытывать боли, интенсивность которых зависит от степени гипоксии. Обычно боли давящие и могут иррадиировать в область левого плеча, предплечья и кисти.
Компрессионные синдромы
Компрессионные синдромы возникают при сдавлении нервных волокон или сосудов из-за анатомических или патологических образований. Это нарушает аксональный транспорт в нерве, что может привести к его неправильному функционированию или потере чувствительности и мышечной атрофии. При сжатии на уровне плечевого сплетения пациент жалуется на боли во всей руке. При сжатии сосуда ухудшается кровоснабжение тканей дистальнее места компрессии, вызывая боли в ишемизированных тканях. Интенсивность болей может увеличиваться с усилением компрессии и при физической нагрузке.
Какова причина болей в шее и предплечье?
Одновременные болевые ощущения в области шеи и предплечья часто связаны с ишемической болезнью сердца. Редкой причиной таких симптомов является синдром передней лестничной мышцы.
При ишемической болезни сердца и ее осложнении – инфаркте миокарда – пациенты жалуются на интенсивные боли в груди, которые могут быть сдавливающими, жгучими или колющими. Эти боли часто иррадиируют в левую часть грудной клетки, шею, нижнюю челюсть и левую руку, включая предплечье.
Синдром передней лестничной мышцы относится к компрессионным синдромам. Его основная характеристика – сдавление подключичной артерии, вызванное брюшком передней лестничной мышцы в области шеи. Это сжатие может происходить из-за укорочения мышцы, причиной которого могут быть различные факторы. Одним из них является хроническое воспаление, спровоцированное травмой, полученной при родах или в течение жизни. Укорочение мышцы также может быть следствием стойкого спазма из-за нарушений в центральной или периферической нервной системе.
Почему болит правое предплечье, плечо и лопатка?
Сочетание болей в правом предплечье, плече и лопатке встречается редко, но может указывать на острый холецистит.
Острый холецистит — это воспаление желчного пузыря в тяжелой форме. У таких пациентов наблюдаются высокая температура и резкие боли в правом подреберье. Боли могут иррадиировать в правое плечо и лопатку. У некоторых пациентов с выраженными вегетативными расстройствами боли могут распространяться на правое предплечье.
При каких заболеваниях отмечается боль и онемение в предплечье?
Совокупность болей и онемения в предплечье может быть связана с несколькими состояниями:
- компрессионным синдромом;
- облитерирующим атеросклерозом;
- тромбозом глубоких вен плеча;
- дегенеративной дистрофией верхней конечности.
Компрессионный синдром
Компрессионные синдромы делятся на два типа: с сжатием нервного ствола и с сжатием кровеносного сосуда. При сжатии нерва основная жалоба — боль, распространяющаяся по области иннервации. Признаки недостаточности функции нерва, такие как снижение чувствительности и мышечного тонуса, выражены слабо.
При сжатии артериального ствола мягкие ткани дистальнее испытывают недостаток кислорода, что снижает возбудимость нервных окончаний и вызывает онемение. При увеличении дефицита кислорода появляются болезненные ощущения из-за накопления токсичных продуктов метаболизма. Таким образом, онемение и болезненность предплечья присутствуют при компрессионном синдроме, но их выраженность варьируется.
Облитерирующий атеросклероз — это состояние, при котором на внутренней стенке артерий образуются холестериновые бляшки. Увеличение их размера сужает сосуд, ограничивая кровоснабжение мягких тканей, включая нервы. Недостаток кислорода негативно сказывается на их функционировании, снижая чувствительность нервных окончаний.
В ответ на нехватку кислорода запускаются компенсаторные механизмы, направленные на получение энергии путем распада глюкозы. Этот метаболический путь менее эффективен и приводит к накоплению токсичных продуктов. При этом боли возникают из-за воздействия этих веществ на нервные окончания, особенно если бляшка расположена в подключичной, подмышечной или плечевой артериях.
Тромбоз глубоких вен плеча
Тромбоз глубоких вен плеча — редкое заболевание, чаще встречающееся у пациентов с нарушениями свертываемости крови. Формированию тромба могут предшествовать структурные изменения вен из-за воспаления или травмы. В редких случаях причиной может быть врожденная сосудистая аномалия.
Онемение в предплечье, как и при атеросклерозе, связано со снижением кислородного обеспечения нервов. Боли возникают из-за накопления токсичных продуктов обмена веществ в условиях кислородного голодания тканей, но в этом случае гипоксия вызвана нарушением оттока крови.
Дегенеративная дистрофия верхней конечности
Причины этого заболевания не установлены, но предполагается связь с предыдущими травмами позвоночника и плечевого пояса. В результате взаимодействий вегетативной нервной системы происходит снижение тонуса плечевого сплетения, что приводит к болям в плече, кисти и предплечье, а затем — к снижению чувствительности и мышечной атонии. Конечной стадией болезни становится полная атрофия мышц руки.
Из-за чего появляются боли и отек (шишка) предплечья?
Сочетание отека и болей в предплечье может указывать на следующие состояния:
- травму;
- лимфаденит;
- абсцесс;
- фурункул или карбункул;
- опухолевое образование.
Травмы — наиболее частая причина болей и отека в предплечье. Чем серьезнее повреждение тканей, тем сильнее отек. При повреждении кровеносного сосуда может образоваться гематома, превышающая обычный отек по размеру.
Лимфаденит — воспаление лимфатического узла, возникающее из-за воспалительных или опухолевых процессов в тканях ниже узла. Лимфатический узел фильтрует лимфу, задерживая токсические вещества, бактерии и метастазы. Внутри узла эти вещества уничтожаются клетками иммунной системы.
Размер лимфатического узла изменяется в зависимости от активности воспалительного процесса. Чем интенсивнее воспаление, тем больше узел увеличивается, что вызывает растяжение капсулы и сильную боль, особенно при прикосновении.
Отек — обязательный признак острого воспалительного процесса. При выраженном лимфадените он может затрагивать окружающие ткани.
Абсцесс — ограниченное гнойное воспаление, развивающееся в тканях предплечья после недостаточной обработки глубокого ранения или нагноения посттравматической гематомы. Обычно абсцессы сопровождаются значительным отеком и сильными болями, вызванными сжатием окружающих тканей гнойными массами и воздействием биологически активных веществ, выделяемых клетками иммунной системы. Вскрытие абсцесса возможно только после его созревания и приводит к мгновенному облегчению болей. Отек проходит через несколько дней.
Фурункул — ограниченное гнойное воспаление, образующееся из волосяного фолликула. Карбункул — это группа фурункулов, объединенных в один воспалительный очаг.
Боли возникают из-за сжатия окружающих тканей и воздействия биологически активных веществ, выделяемых клетками иммунной системы. Отек — следствие воздействия этих веществ на близлежащие кровеносные сосуды.
Опухолевое образование
Хотя опухоли в верхних конечностях редки, их нельзя игнорировать, так как это может привести к ошибкам в лечении и прогнозе для пациента с болями и отеком в предплечье.
Среди первичных опухолей чаще встречаются липомы — доброкачественные образования. Реже встречаются злокачественные опухоли, такие как меланомы, рабдомиосаркомы, фибросаркомы и шванномы. Метастазы злокачественных опухолей из других органов диагностируются еще реже, но чаще развиваются в костном мозге локтевой и лучевой костей, чем в мягких тканях предплечья.
Лечение болей в области предплечья
В зависимости от задач, терапия болей в предплечье делится на:
- этиологическую;
- патогенетическую;
- симптоматическую.
Этиологическая терапия наиболее эффективна, так как устраняет основную причину недуга. Патогенетическая терапия воздействует на механизмы заболевания, не затрагивая причину. Симптоматическая терапия лишь устраняет видимые проявления болезни, не влияя на причины и механизмы.
Лечение болей в предплечье можно разделить на:
- медикаментозное;
- хирургическое;
- физиотерапевтическое;
- использование народных средств.
Медикаментозное лечение болей в области предплечья
Медикаментозное лечение делится на этиологическое, патогенетическое и симптоматическое.
К этиологическим средствам относятся антибиотики и противовирусные препараты. Патогенетические средства включают антигистаминные, противовоспалительные, метаболические препараты, витамины, антикоагулянты, антиагреганты и химиотерапевтические препараты. Симптоматические лекарства — это обезболивающие, спазмолитики и успокаивающие средства.
Представленная информация предназначена для ознакомления с методами лечения различных заболеваний и не является основанием для самостоятельного назначения терапии. Для достижения оптимальных результатов и предотвращения негативных последствий самолечения рекомендуется обратиться к врачу.
Медикаментозное лечение заболеваний, проявляющихся болями в предплечье
| Заболевание | Используемые лекарственные средства |
| Миозит | Противовоспалительные препараты (ибупрофен, нимесулид, диклофенак). Обезболивающие средства (анальгин, кеторолак, декскетопрофен). Спазмолитики (дротаверин, папаверин, мебеверин). |
| Тендинит | Противовоспалительные препараты (пироксикам, нимесулид, диклофенак). Обезболивающие средства (дексалгин, кеторолак, декскетопрофен). Спазмолитики (дротаверин, папаверин, мебеверин). |
| Тендовагинит | Противовоспалительные препараты (нимесил, индометацин, фасконал). Антибиотики по показаниям (амоксициллин, цефтазидим, цефепим). Гомеопатические средства (траумель). Местные глюкокортикостероиды (дексаметазон, гидрокортизон). |
| Травма | Противовоспалительные препараты (фастум-гель, напроксен). Обезболивающие средства (нимесил, вобэнзим). Гомеопатические средства (траумель). В случае необходимости может потребоваться хирургическое вмешательство. |
| Артрит | Нестероидные противовоспалительные препараты (диклофенак, индометацин, мелоксикам). Стероидные противовоспалительные препараты (внутрисуставные инъекции – триамцинолон, бетаметазон, метилпреднизолон). Хондропротекторы (хондроитина сульфат). |
| Стенокардия | Нитраты (нитроглицерин, изосорбида мононитрат, изосорбида динитрат). Бета-блокаторы (карведилол, бисопролол). Антигипоксанты (триметазидин) и другие. |
| Компрессионные синдромы | Противовоспалительные препараты (пироксикам, целекоксиб, ибупрофен). Обезболивающие средства (трамадол, дексалгин, декскетопрофен). В случае необходимости может потребоваться хирургическое вмешательство. |
| Остеомиелит | Хирургическое лечение. Антибиотики (доксициклин, цефтриаксон, хлорамфеникол, метронидазол). Обезболивающие средства (литическая смесь (анальгин + димедрол), декскетопрофен, трамадол). |
| Лимфаденит/лимфангит | Нестероидные противовоспалительные препараты (фенилбутазон, аспирин, теноксикам). При необходимости антибиотики (амоксиклав, цефтазидим, рокситромицин). |
| Фурункул/карбункул | Хирургическое лечение. Антибиотики (метронидазол, амоксициллин). |
| Укусы насекомых | Антигистаминные препараты (супрастин, лоратадин). В случае необходимости может потребоваться хирургическое вмешательство (извлечение клеща, жала пчелы и т. д.). |
| Обморожение | В случае необходимости может потребоваться хирургическое вмешательство (при развитии гангрены). Антибиотики (цефтриаксон, метронидазол). Метаболические препараты (декспантенол наружно). |
| Ожог | Метаболические препараты (бепантен). Препараты кальция (кальция глюконат, кальция хлорид). Антигистаминные препараты (клемастин, лоратадин). В тяжелых случаях – плазмаферез. |
| Дерматиты | Антигистаминные препараты (зиртек, супрастин, фенистил). Местные противомикробные препараты (тетрациклиновая мазь, гентамициновая мазь). Противогрибковые препараты (клотримазол, флуконазол). |
| Злокачественная опухоль | Химиотерапевтические препараты (азатиоприн, циклофосфамид, метотрексат). Обезболивающие препараты (морфин, омнопон, трамадол). |
| Опоясывающий лишай | Противовирусные препараты (ацикловир, ганцикловир). Обезболивающие средства (дексалгин, декскетопрофен, литическая смесь (анальгин + димедрол)). Местные противомикробные препараты (фукорцин, метиленовая синь). |
| Каузалгии | Хирургическое лечение (симпатэктомия, новокаиновые блокады). Нейролептики (аминазин). Нестероидные противовоспалительные препараты (ибупрофен, амидопирин). |
| Облитерирующий атеросклероз | Статины (аторвастатин, розувастатин). Антикоагулянты (варфарин, гепарин). Антиагреганты (аспирин, клопидогрел). Стентирование (установка стента). В случае необходимости может потребоваться хирургическое вмешательство (шунтирование, ампутация). |
| Тромбофлебит | Антикоагулянты (варфарин, гепариновая мазь). Антиагреганты (плавикс, кардиомагнил). Статины (симвастатин, аторвастатин). Хирургическое лечение (флебэктомия). Фибринолитики под контролем побочных эффектов (урокиназа, стрептокиназа, алтеплаза). |
| Рефлекторная дистрофия верхней конечности | Нестероидные противовоспалительные препараты (нимесулид, мелоксикам, целекоксиб). Хирургическое лечение (новокаиновые блокады). Физиотерапевтическое лечение (электрофорез с гидрокортизоном, никотиновой кислотой). |
| Синдром Педжета-Шреттера | Антикоагулянты (гепарин, фраксипарин, варфарин). Фибринолитики под контролем побочных эффектов (урокиназа, алтеплаза). |
Хирургическое лечение болей в области предплечья
Хирургическое вмешательство часто является радикальным методом, направленным на устранение причины заболевания. Однако в некоторых случаях операция может быть нецелесообразной или даже вредной. Решение о необходимости хирургического вмешательства принимается с учетом этих факторов, а объем операции определяется только при абсолютной необходимости.
Наиболее распространенные операции на предплечье включают восстановление анатомической целостности костей и связок, реже — сосудов и нервов при травмах. Также проводятся операции по вскрытию и дренированию гнойных очагов при остеомиелите, фурункулах и тендовагините.
В список хирургических манипуляций входят новокаиновые блокады для устранения хронической боли. Это в основном симптоматическое лечение, так как боли могут возобновляться. Однако при некоторых заболеваниях, таких как каузалгия, последовательные блокады могут полностью устранить проблему.
Редким вмешательством является симпатэктомия — удаление симпатических нервов, иннервирующих предплечье. Эта операция может помочь при каузалгиях, но часто сопровождается побочными эффектами, связанными с нарушением кровоснабжения в денервированной области.
При компрессионных синдромах выполняется операция для устранения анатомического образования, сжимающего сосуд или нерв.
Ампутация руки на уровне предплечья или плеча может потребоваться при костной опухоли или гангрене после травм или обморожений.
Физиотерапевтическое лечение болей в области предплечья
Физиотерапевтические методы лечения изменяют биофизические характеристики тканей с помощью различных физических факторов. Основная цель — активировать внутренние ресурсы организма для улучшения обмена веществ, что достигается повышением кровообращения, лимфооттока, ускорением восстановления, нормализацией электролитного баланса и улучшением нервной проводимости.
Несмотря на положительные аспекты, физиотерапия менее эффективна и целенаправленна по сравнению с медикаментозными и хирургическими методами. Поэтому при болях в предплечье физиотерапевтические процедуры применяются только как дополнение к основной терапии.
Физиотерапевтические методы не всегда показаны. При определенных заболеваниях существуют специфические схемы. Без точного диагноза назначение физиопроцедур запрещено, так как некоторые из них могут причинить вред. Например, многие процедуры противопоказаны при злокачественных опухолях, пароксизмах фибрилляции предсердий и нестабильной стенокардии.
| Заболевание | Рекомендуемые физиопроцедуры |
| Ишемическая болезнь сердца | * Бальнеотерапия. * Санаторно-курортное лечение. * Электросон. * Амплипульс. * Низкочастотная магнитотерапия. * Низкоинтенсивная гелий-неоновая лазеротерапия. * Инфракрасная лазеротерапия. * Электрофорез папаверина, эуфиллина и гепарина. * Лечебный массаж. |
| Облитерирующий атеросклероз | * Диадинамотерапия. * Амплипульс. * Баротерапия. * Гелий-неоновая лазеротерапия. * Магнитотерапия. * Радоновые и сульфидные ванны. |
| Тромбофлебит | * Магнитотерапия. * Амплипульс. * Инфракрасная лазеротерапия. |
| Лимфаденит/лимфангит | * Магнитотерапия. * Ультрафиолетовое облучение. * Пневмомассаж. |
| Артрит | * Электрофорез гидрокортизона. * Гелий-неоновая лазеротерапия. * Инфракрасное лазерное излучение. * Магнитотерапия. |
| Компрессионные синдромы | * Магнитотерапия. * Чрескожная электроанальгезия. * Инфракрасная лазеротерапия. * Электрофорез гидрокортизона, тримекаина, новокаина, лидазы. * Бальнеотерапия. * Массаж (в стадии ремиссии). * Местная криотерапия. |
| Рефлекторная дистрофия верхней конечности | * Магнитотерапия. * Диадинамотерапия. * Электрофорез новокаина. * Инфракрасная лазеротерапия. * Чрескожная электроанальгезия. |
| Абсцесс | До формирования гнойной полости: * Ультравысокочастотная терапия. * Ультрафиолетовое облучение. В послеоперационном периоде: * Импульсное ультрафиолетовое облучение. * Импульсная УВЧ-терапия. * Магнитотерапия. * Инфракрасная магнитотерапия. |
| Фурункул/карбункул | До формирования гнойной полости: * Ультрафиолетовое облучение. * УВЧ. В послеоперационном периоде: * Магнитотерапия. * Импульсное ультрафиолетовое облучение. * Лазеротерапия. |
| Остеомиелит | Физиопроцедуры показаны только при хроническом остеомиелите. * Магнитотерапия. * Электрофорез антибиотиков, фосфора, цинка, меди. * Инфракрасная лазеротерапия. |
| Ожог | В острую фазу ожога: * Импульсная ультрафиолетовая терапия. * Магнитотерапия. * Гелий-неоновая лазеротерапия. После формирования рубца: * Парафиновые аппликации. * Электрофорез лидазы, гидрокортизона. |
| Тендинит | * Магнитотерапия. * Ультрафиолетовое облучение. * Диадинамотерапия. * Парафиновые аппликации. * Локальная криотерапия. |
| Опоясывающий лишай | * Магнитотерапия. * Импульсное ультрафиолетовое облучение. * Фототерапия поляризованным светом. * Инфракрасная лазеротерапия. * Амплипульс. * Дарсонвализация. |
Лечение болей в области предплечья народными средствами
Средства народной медицины могут облегчить боли в предплечьях, но не заменяют традиционные методы лечения, такие как медикаменты и хирургия.
При использовании народных рецептов важно изучить влияние компонентов на организм, правильно подбирать дозировки и избегать применения одного и того же рецепта более 3-4 недель подряд, чтобы предотвратить побочные эффекты.
Рекомендуются средства местного действия, такие как компрессы из отваров и настоев. Можно также самостоятельно готовить мази, используя мед, сливочное масло, глицерин, воск, прополис, топленый жир и другие ингредиенты. Добавление небольшого количества спирта улучшает всасывание веществ в ткани за счет расширения кровеносных сосудов кожи.
Наиболее распространенные растения для снятия болей в предплечьях:
- корень хрена;
- редька;
- адамов корень;
- перечная мята;
- измельченные корни петрушки;
- корни одуванчика;
- ягоды брусники и другие.
Ушиб предплечья
Ушиб — это повреждение мягких тканей, возникающее при механическом воздействии. При ушибе структура тканей остается относительно целой.
Ушибы предплечья часто встречаются у травматологов. Обычно они происходят, когда люди защищают жизненно важные участки тела, такие как голова, шея и туловище, используя конечности как барьер.
Какие структуры воспалены при ушибе предплечья?
При ушибе предплечья могут возникнуть воспалительные процессы в следующих структурах:
- суставах;
- связках;
- мышцах и сухожилиях;
- нервах;
- кровеносных сосудах;
- лимфатических узлах и сосудах;
- синовиальных влагалищах сухожилий.
К какому доктору обратиться при ушибе предплечья?
При ушибе предплечья рекомендуется посетить травмпункт, где работает травматолог. После осмотра и рентгена специалист оценит степень ушиба и разработает план лечения. Если обратиться к травматологу невозможно, стоит посетить семейного врача.
Возможно ли лечение ушиба предплечья дома?
В большинстве случаев лечение ушиба проходит амбулаторно. Пациенту нужно регулярно принимать назначенные медикаменты и следовать рекомендациям по физическим нагрузкам. В некоторых случаях может потребоваться посещение поликлиники для физиотерапии.
Как лечится ушиб предплечья в домашних условиях?
Одним из ключевых аспектов является ограничение нагрузки на поврежденную руку и предплечье. Для этого можно использовать петлевую повязку для подвешивания руки или зафиксировать ее в ортезе. Применение холода на область ушиба снижает отек тканей. Для уменьшения болевых ощущений рекомендуется наносить обезболивающие и противовоспалительные мази, такие как диклофенак или индометацин. Для более эффективного обезболивания можно принять нестероидные противовоспалительные препараты, например, мелоксикам, нимесулид или ибупрофен, в дозировке, соответствующей возрасту и весу пациента.
Спустя несколько часов после травмы может образоваться синяк, который обычно проходит самостоятельно за 7-14 дней. Для ускорения рассасывания рекомендуется использовать гепариновую мазь. Также для уменьшения синюшности можно применять гомеопатическую мазь Траумель.
Для ускорения восстановления поврежденных тканей полезны физиотерапевтические процедуры, которые могут быть назначены пациентам на домашнем лечении. Одной из наиболее эффективных процедур является электрофорез с магнием, йодистым калием и лидазой. Для улучшения локального кровообращения могут быть рекомендованы аппликации парафина или озокерита. Если их нет, аналогичный эффект можно достичь, поместив на место ушиба мешочки с разогретой морской солью.
Воспаление мышц предплечья (миозит)
Миозит — это воспаление мышечной ткани. Основной причиной заболевания являются механические травмы, приводящие к сжатию или чрезмерному растяжению мышечных волокон. Реже миозит возникает из-за системных заболеваний соединительной ткани.
Факторы, способствующие миозиту, включают нарушение электролитного баланса как межклеточной, так и внутриклеточной жидкости (саркоплазмы). Дисбаланс может возникать из-за жажды, диареи, рвоты, длительной физической активности или абстинентного синдрома после алкоголя. В таких случаях прочность и эластичность мышечной ткани снижаются, что увеличивает риск повреждений.
Какие структуры воспалены при миозите?
При миозите наблюдается воспаление:
- мышечной ткани;
- фасции;
- сухожилий.
К какому доктору обратиться при миозите?
При миозите важно обратиться к семейному врачу. После исследований специалист выявит причины миозита и начнет лечение. При необходимости он направит к узкому специалисту.
Диагностика миозита
Диагностика миозита основывается на клинических проявлениях. Пациенты жалуются на тупую, пульсирующую боль в пораженной мышце, усиливающуюся при напряжении. Некоторые описывают боль как электрический разряд.
Для уточнения диагноза применяются миография и электромиография. Миография контролирует механическое сокращение мышц, а электромиография исследует электрическую активность мышечных волокон. У пациентов с травматическим миозитом наблюдается снижение мышечного тонуса и покоящегося потенциала мембран мышечных клеток. Результаты при других причинах миозита будут отличаться.
Возможно ли лечение миозита дома?
Миозит — это симптом, а не отдельное заболевание, поэтому невозможно однозначно сказать о возможности его лечения в домашних условиях. Если миозит вызван травмой, несколько дней отдыха и противовоспалительные средства (мелоксикам, нимесулид) могут восстановить мышцу без госпитализации. Однако при миозите, связанном с системным, аутоиммунным или дистрофическим заболеванием, может потребоваться госпитализация для уточнения диагноза и назначения лечения.
Что делать, когда появляются боли в суставах предплечий?
Боли в суставах предплечий могут указывать на артрит или артроз. Несмотря на схожесть терминов, их значение и механизмы различаются.
Артриты
Артрит — это воспаление сустава. Чаще всего артриты локтевых и лучезапястных суставов возникают из-за травм, связанных с разрывами связок, синовиальных сумок и образованием гематом. Реже они развиваются на фоне системных заболеваний соединительной ткани, известных как коллагенозы (например, системная склеродермия, системная красная волчанка). В этом случае повреждающим фактором выступают собственные антитела.
Лечение артритов зависит от их причин. При травматическом артрите рекомендуется временная иммобилизация сустава, применение холода и противовоспалительных средств (диклофенак, индометацин). Если произошел разрыв связок, может потребоваться хирургическое вмешательство. В дальнейшем показана лечебная физкультура и физиотерапевтические процедуры (парафиновые аппликации, электрофорез с лидазой).
Артроз
Артроз — это дегенеративное заболевание суставной ткани, чаще встречающееся у людей старше 40 лет. Основная причина — сжатие хряща, что ухудшает его питание через кровеносные сосуды и синовиальную жидкость. По мере прогрессирования болезни хрящ истирается в местах наибольшего давления, обнажая нервные окончания. На периферии суставных поверхностей, где давление минимально, образуются костные наросты. Этот процесс называется ремоделированием сустава, что приводит к стойкой деформации. Полное название заболевания — деформирующий артроз.
При этом заболевании в первую очередь страдают коленные и бедренные суставы, так как на них приходится основная нагрузка. Поражение локтевых и лучезапястных суставов наблюдается, если пациент использует руки как дополнительную опору (например, с тростью или ходунками).
Лечение артроза включает длительный прием хондропротекторов (хондроитина сульфат, протеогликаны) и снижение массы тела для уменьшения нагрузки на суставы. В периоды обострения проявляется классическая картина артрита, для лечения которого применяются противовоспалительные препараты как местно (диклофенак, индометацин), так и внутрь (мелоксикам, целекоксиб). Длительность курса лечения противовоспалительными средствами не должна превышать 7-10 дней, чтобы избежать эрозий и язв в верхних отделах желудочно-кишечного тракта.
Показаны ли упражнения при болях в предплечье?
На вопрос о причинах болей можно ответить уверенно только после выяснения их природы.
Физические нагрузки на предплечья противопоказаны в острую стадию следующих заболеваний:
- остеомиелит;
- абсцесс;
- флегмона;
- фурункул или карбункул;
- миозит;
- тендинит;
- тендовагинит;
- травмы (переломы, вывихи, сильные ушибы, разрывы связок и т. д.);
- укусы насекомых;
- опоясывающий лишай;
- лимфаденит;
- лимфангит;
- ожоги;
- тромбофлебит и другие.
Ограничение физической активности направлено на снижение риска распространения заболевания на здоровые ткани. После острого периода могут образовываться рубцы, спайки и контрактуры, которые можно устранить регулярными упражнениями, в основном растяжкой.
Умеренные физические нагрузки рекомендованы при:
- облитерирующем атеросклерозе;
- стенокардии;
- компрессионных синдромах;
- каузалгии;
- рефлекторной дистрофии верхних конечностей;
- артериовенозных шунтах.
Движения в предплечьях поддерживают мышцы в тонусе и предотвращают контрактуры. Важно соблюдать баланс в упражнениях, так как чрезмерная нагрузка может негативно сказаться на здоровье.
Что делать, когда болит предплечье после тренировки?
Наиболее распространенной причиной болей в предплечьях после физических нагрузок является микротравма связочно-сухожильного аппарата и перенапряжение мышц.
Микротравма приводит к воспалению, необходимому для восстановления тканей. Это может вызвать отек мышц и болезненные ощущения. Для замедления отека полезно использовать холодовой компресс. При умеренной боли можно принять противовоспалительное средство (нимесулид, мелоксикам). Рекомендуется также применять противовоспалительные мази и кремы на пораженные участки.
Важно обеспечить отдых болезненным участкам, минимизируя их движение. Наилучший вариант отдыха — сон.
На следующий день после тренировки мышцы могут быть жесткими из-за накопления молочной и пировиноградной кислот. Чтобы ускорить их выведение, рекомендуется пить много жидкости и выполнять легкие физические упражнения для активации микроциркуляции. Простые варианты — бег трусцой или на месте, наклоны и повороты. Через 10-15 минут таких упражнений болезненность и жесткость мышц значительно уменьшатся.
Какая мазь (гель) лучше от боли в предплечье?
На вопрос о причинах болей в предплечье нельзя ответить однозначно, так как они могут быть вызваны различными факторами. Для каждого заболевания подбираются мази с разными составами.
Для устранения болей в предплечьях применяются мази на основе:
- нестероидных противовоспалительных средств;
- антигистаминов;
- гормональных противовоспалительных средств;
- антибиотиков;
- антикоагулянтов и гомеопатических средств.
Наиболее популярны мази с нестероидными противовоспалительными средствами. Они эффективны при миозитах, ушибах, растяжениях и артритах. Выделить лучшую мазь сложно, так как индивидуальная переносимость играет важную роль. Исследования показывают, что диклофенак натрия обладает выраженным местным противовоспалительным эффектом, но может вызывать побочные реакции, такие как дерматит и зуд. Эффективность препарата также может варьироваться в зависимости от производителя.
Вторую по популярности группу составляют мази на основе антигистаминов, которые применяются при аллергических высыпаниях. К ним относятся гель фенистил, гистан Н, скин-кап и другие.
Третью группу составляют гормональные мази, используемые при аллергических высыпаниях, не поддающихся лечению антигистаминами, и некоторых кожных заболеваниях. Эти препараты эффективны, но длительное применение может привести к атрофии кожи. К ним относятся дипросалик, лоринден, адвантан и другие.
Четвертую группу составляют антибиотики, назначаемые при поверхностных кожных инфекциях. В эту категорию входят тетрациклиновая, эритромициновая и гентамициновая мази.
Пятую группу составляют препараты с антикоагулянтами и гомеопатическими средствами, используемые для лечения варикозного расширения вен, синяков и гематом. Среди них выделяются гепариновая мазь и траумель (гомеопатический препарат).
Связан ли остеохондроз с болями в предплечье?
Остеохондроз шейного отдела позвоночника вызывает боли в предплечье.
При этом заболевании межпозвоночные диски уплощаются из-за дегенеративных изменений в хрящевой ткани. Это приводит к сближению краев соседних позвонков и сжатию спинномозговых корешков, выходящих в межпозвоночные отверстия. Некоторые из этих корешков входят в плечевое сплетение, отвечающее за иннервацию верхней конечности, включая предплечье.
Клинические проявления остеохондроза шейного отдела напоминают симптомы компрессионного синдрома, но есть важное отличие: при остеохондрозе боли локализуются более выборочно. При компрессии плечевого сплетения затрагиваются несколько крупных нервов, тогда как при остеохондрозе может сжиматься только один спинномозговой корешок. Поэтому боли при компрессионном синдроме охватывают предплечье, кисть и плечо, в то время как при остеохондрозе они могут ощущаться только в определенной области предплечья. Этот признак часто игнорируется при дифференциальной диагностике из-за низкой патогномоничности.
Могут ли появиться боли в предплечье после установки кардиостимулятора (искусственный водитель сердечного ритма)?
Крайне маловероятно, что после установки кардиостимулятора у пациента возникнут боли в предплечье, хотя такие случаи теоретически возможны.
Перед операцией по имплантации кардиостимулятора пациента тщательно обследуют. Одним из ключевых исследований является коронароангиография — рентгеновская визуализация коронарных артерий с контрастом. Зонд с проводником вводится через радиальную артерию в дистальном предплечье и достигает аортального клапана сердца, где находятся устья коронарных артерий. В течение некоторого времени после пункции радиальной артерии могут возникать местные боли, а в редких случаях — лимфаденит. Если кардиостимулятор установлен через несколько дней после пункции, пациент может ошибочно связать боли в предплечье с устройством.
Еще один сценарий, при котором кардиостимулятор может вызывать боли в предплечье, — это неправильная настройка или поломка. Если после установки устройства установлена слишком высокая частота сердечных сокращений, пациент может испытывать симптомы стенокардии, при которых боль возникает за грудиной и иррадиирует в левую руку.
Ситуация может произойти и по вине устройства, даже если врач действовал правильно. Любая техника может выйти из строя, однако вероятность этого крайне мала.
Вопрос-ответ
От чего может сильно болеть предплечье?
Причины появления симптома могут быть разными: воспалительные заболевания, травмы, опухоли, поражения костей, суставов, нервов. Провести точную диагностику и назначить лечение сможет врач ортопед-травматолог. Если заболевание возникло из-за повреждения сосудов или нервов, требуется консультация невролога.
Какое аутоиммунное заболевание вызывает боль в предплечье?
Миозит (мио-СИ-тис) — редкий тип аутоиммунного заболевания, характеризующийся воспалением и ослаблением мышечных волокон. Аутоиммунные заболевания возникают, когда иммунная система организма атакует саму себя. При миозите иммунная система атакует здоровую мышечную ткань, что приводит к воспалению, отёку, боли и, в конечном итоге, к слабости.
Что является причиной боли в предплечье без травмы?
Боль в предплечье может возникать по многим причинам, таким как травма, перегрузка, защемление нерва и артрит. Лечение зависит от причины. Однако прикладывание тёплых или холодных компрессов, приём обезболивающих препаратов и иммобилизация сустава могут помочь.
Чем снять мышечную боль в руке?
Для снятия мышечной боли в руке можно использовать тепло или холод, в зависимости от причины боли: холодные компрессы помогают при воспалении, а тепло — при напряжении мышц. Также рекомендуется легкий массаж, растяжка и отдых. При необходимости можно принимать обезболивающие препараты, такие как ибупрофен или парацетамол. Если боль не проходит или усиливается, стоит обратиться к врачу.
Советы
СОВЕТ №1
Обратите внимание на свою осанку и технику выполнения физических упражнений. Неправильная поза или чрезмерная нагрузка могут привести к болям в предплечье. Убедитесь, что вы выполняете упражнения правильно и не перегружаете свои мышцы.
СОВЕТ №2
Если вы испытываете постоянные или усиливающиеся боли в предплечье, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может помочь выявить серьезные патологии и предотвратить их дальнейшее развитие.
СОВЕТ №3
Регулярно выполняйте упражнения на растяжку и укрепление мышц предплечья. Это поможет улучшить гибкость и снизить риск травм. Включите в свою тренировочную программу упражнения, направленные на развитие силы и выносливости мышц рук.
СОВЕТ №4
Обратите внимание на свое питание. Убедитесь, что ваш рацион богат витаминами и минералами, особенно кальцием и витамином D, которые важны для здоровья костей и мышц. Правильное питание может помочь в восстановлении и профилактике болей в предплечье.