Причины хронического миелолейкоза
Причины хромосомных нарушений, приводящих к хроническому миелолейкозу, остаются недостаточно изученными.
Выделяют следующие факторы:
- Небольшие дозы радиации. Их влияние подтверждено лишь у 5% пациентов.
- Электромагнитные излучения, вирусы и некоторые химические вещества – их воздействие не имеет окончательных доказательств.
- Использование определенных медикаментов. Зафиксированы случаи развития хронического миелолейкоза при терапии цитостатиками в сочетании с лучевой терапией.
- Наследственные факторы. Люди с хромосомными аномалиями (например, синдром Клайнфелтера, синдром Дауна) имеют повышенный риск развития хронического миелоидного лейкоза.
В результате повреждений хромосом в клетках красного костного мозга формируется молекула ДНК с измененной структурой. Это приводит к образованию клона злокачественных клеток, которые вытесняют остальные и занимают основную часть красного костного мозга. Патологический ген вызывает три ключевых эффекта:
- Клетки начинают бесконтрольно размножаться.
- У этих клеток прекращают действовать механизмы апоптоза.
Эти клетки быстро покидают красный костный мозг и попадают в кровь, не успевая дозреть и трансформироваться в нормальные лейкоциты. В результате в крови накапливаются незрелые лейкоциты, неспособные выполнять свои функции.
Хронический миелолейкоз (ХМЛ) представляет собой злокачественное заболевание, возникающее в результате мутации стволовых клеток костного мозга. Врачи отмечают, что основными причинами развития ХМЛ могут быть генетические факторы и воздействие канцерогенов, таких как радиация. Симптомы заболевания часто проявляются постепенно и могут включать усталость, потливость, потерю веса и увеличение селезенки.
Диагностика ХМЛ основывается на анализах крови и костного мозга, где выявляются характерные изменения. Врачи подчеркивают важность раннего выявления заболевания для успешного лечения. Современные методы терапии, включая таргетную терапию и химиотерапию, значительно улучшили прогноз для пациентов. Тем не менее, несмотря на достижения медицины, ХМЛ остается хроническим заболеванием, требующим постоянного наблюдения и лечения. Прогноз зависит от стадии заболевания и индивидуальных особенностей пациента, но при правильном подходе многие пациенты могут достичь длительной ремиссии.

Фазы хронического миелолейкоза
- Хроническая фаза. Эта стадия охватывает около 85% пациентов. Средняя продолжительность — 3-4 года, в зависимости от своевременности и правильности лечения. На этом этапе симптомы минимальны и часто игнорируются. Хроническая фаза миелолейкоза иногда выявляется случайно при общем анализе крови.
- Фаза акселерации. Болезнь активизируется, уровень незрелых белых кровяных клеток в крови резко увеличивается. Это переходный этап к терминальной фазе.
-
Терминальная фаза. Завершающая стадия, сопровождающаяся прогрессирующими хромосомными изменениями. Красный костный мозг почти полностью заменяется злокачественными клетками, что приводит к летальному исходу.
-
На начальном этапе симптомы могут отсутствовать или быть незначительными, что заставляет пациента списывать их на усталость. Заболевание часто выявляется случайно во время общего анализа крови.
- Общее состояние: слабость, недомогание, потеря веса, снижение аппетита, ночная потливость.
- Увеличение селезенки: быстрое насыщение во время еды, боли в левом боку, опухолевидное образование, которое можно прощупать.
Менее распространенные симптомы хронической фазы миелолейкоза:
- Нарушения с тромбоцитами и белыми кровяными клетками: кровотечения или образование тромбов.
- Симптомы, связанные с повышением тромбоцитов: нарушения кровообращения в мозге (головные боли, головокружение, ухудшение памяти), инфаркт миокарда, проблемы со зрением, одышка.
В фазе акселерации симптомы усиливаются, появляются первые признаки заболевания, побуждающие пациента обратиться к врачу.
- Сильная слабость, резкое ухудшение состояния.
- Долгие боли в суставах и костях, связанные с разрастанием злокачественной ткани в красном костном мозге.
- Обильное потоотделение.
- Периодическое повышение температуры до 38-39°C с ознобом.
- Потеря веса.
- Повышенная кровоточивость, синяки под кожей из-за уменьшения тромбоцитов.
- Быстрое увеличение селезенки: чувство тяжести и боли из-за роста опухолевой ткани.
Лечением опухолевых заболеваний крови занимается врач-гематолог. Пациенты часто сначала обращаются к терапевту, который направляет их к гематологу.
Прием у гематолога включает:
- Сбор анамнеза. Врач выясняет жалобы пациента и уточняет время их появления.
- Ощупывание лимфатических узлов: подчелюстных, шейных, подмышечных, надключичных, локтевых, паховых и подколенных.
- Ощупывание живота для определения увеличения печени и селезенки.
Симптомы хронического миелолейкоза, особенно на ранних стадиях, не специфичны и могут наблюдаться при других заболеваниях. Поэтому диагноз не ставится только на основании осмотра и жалоб пациента. Обычно подозрение возникает на основании одного из двух исследований:
- Общий анализ крови. Выявляется повышенное количество лейкоцитов и незрелых форм.
- УЗИ органов брюшной полости. Определяется увеличение селезенки.
| Название исследования | Описание | Что выявляет? |
| Общий анализ крови | Рутинное исследование при подозрении на заболевания. Определяет общее количество лейкоцитов, их разновидности и незрелые формы. Кровь берут из пальца или вены утром. | Результаты зависят от фазы заболевания. Хроническая фаза: * постепенное увеличение лейкоцитов; * появление незрелых форм; * повышение тромбоцитов. Фаза акселерации: * продолжающееся увеличение лейкоцитов; * доля незрелых клеток 10-19%; * уровень тромбоцитов может быть повышенным или пониженным. Терминальная фаза: * количество незрелых лейкоцитов превышает 20%; * снижение тромбоцитов; |
| Пункция и биопсия красного костного мозга | Красный костный мозг – основной орган кроветворения. Во время процедуры берется небольшой фрагмент для лабораторного исследования. Процедура: * проводится в стерильных условиях; * местное обезболивание; * игла вводится в кость; * извлекается небольшое количество ткани. Выбор костей для пункции: * грудина; * крылья тазовых костей; * пяточная кость; * головка большеберцовой кости; * позвонки (редко). | В красном костном мозге наблюдается увеличение клеток-предшественников, которые дают начало лейкоцитам. |
| Цитохимическое исследование | При добавлении красителей к образцам крови и красного костного мозга происходит реакция с определенными веществами. Это исследование помогает установить активность ферментов и подтвердить диагноз хронического миелолейкоза. | При хроническом миелоидном лейкозе наблюдается снижение активности фермента щелочной фосфатазы в гранулоцитах. |
| Биохимический анализ крови | При хроническом миелолейкозе изменяется уровень некоторых веществ в крови. Кровь берут из вены натощак. | Уровень веществ, повышенных при хроническом миелолейкозе: * витамин B12; * ферменты лактатдегидрогеназа; * транскобаламин; * мочевая кислота. |
| Цитогенетическое исследование | Исследуется геном человека (набор хромосом и генов). Кровь берут из вены и отправляют в лабораторию. Результаты готовы через 20-30 дней. | При хроническом миелоидном лейкозе выявляется филадельфийская хромосома, указывающая на хромосомные нарушения. |
| УЗИ органов брюшной полости | Ультразвуковое исследование для выявления увеличения печени и селезенки. |
Общий анализ крови
- Лейкоциты: значительно повышены от 30,0·10^9/л до 300,0-500,0 ·10^9/л
- Сдвиг лейкоцитарной формулы влево: преобладают молодые формы лейкоцитов.
- Базофилы: повышено количество 1% и более.
- Эозинофилы: повышен уровень, более 5%.
- Тромбоциты: в норме или повышены.
Биохимический анализ крови
- Щелочная фосфатаза лейкоцитов снижена или отсутствует.
Генетическое исследование
- Выявляется аномальная хромосома (филадельфийская хромосома).
Проявление симптомов зависит от фазы заболевания.
I фаза (хроническая)
- Длительное время без симптомов (от 3 месяцев до 2 лет).
- Тяжесть в левом подреберье (из-за увеличения селезенки).
- Слабость.
- Снижение работоспособности.
- Потливость.
- Потеря в весе.
Возможно развитие осложнений (инфаркт селезенки, отек сетчатки, приапизм).
- Инфаркт селезенки – острые боли в левом подреберье, температура 37,5 -38,5 °C, иногда тошнота и рвота.
- Приапизм – болезненная, длительная эрекция.
II фаза (ускорения)
Эти симптомы предвещают тяжелое состояние (бластный криз), появляются за 6-12 месяцев до его начала.
- Снижается эффективность лекарств (цитостатиков).
- Развивается анемия.
- Увеличивается процент бластных клеток в крови.
- Ухудшается общее состояние.
- Увеличивается селезенка.
III фаза (острая или бластного криза)
- Симптомы соответствуют клинической картине острого лейкоза.
Цель лечения – снизить рост опухолевых клеток и уменьшить размеры селезенки.
Лечение начинается сразу после установления диагноза. Качество и своевременность терапии определяют прогноз.
Лечение включает: химиотерапию, лучевую терапию, удаление селезенки, пересадку костного мозга.
Химиотерапия
- Классические препараты: Миелосан, Гидроксиуреа, Цитозар, 6-меркаптопурин, альфа-интерферон.
- Новые препараты: Гливек, Спрайсел.
Лекарственные препараты при хроническом миелолейкозе
| Название | Описание |
| Препараты гидроксимочевины: * гидроксиуреа; * гидроксикарбамид; * гидреа. | Как действует: Подавляет синтез ДНК в опухолевых клетках. Когда назначают: При высоком уровне лейкоцитов. Как назначают: Препарат в капсулах по назначению врача. Побочные эффекты: * расстройства пищеварения; * аллергические реакции; * анемия; * нарушения работы почек и печени (редко). Обычно проходят после прекращения приема. |
| Гливек (иматиниба мезилат) | Как действует: Подавляет рост опухолевых клеток. Когда назначают: * в фазу акселерации; * в терминальную фазу; * в хронической фазе, если лечение интерфероном неэффективно. Как назначают: Препарат в таблетках, дозировку определяет врач. Побочные эффекты: Редкие: * тошнота и рвота; * жидкий стул; * боли в мышцах. Обычно легко устраняются. |
| Интерферон-альфа | Как действует: Повышает иммунитет и подавляет рост раковых клеток. Когда назначают: Обычно для поддерживающей терапии после нормализации уровня лейкоцитов. Как назначают: Внутримышечно. Побочные эффекты: Много побочных эффектов, но при правильном назначении риск минимален: * симптомы, похожие на грипп; * изменения в анализах крови; * снижение массы тела; * депрессия; * аутоиммунные заболевания. |
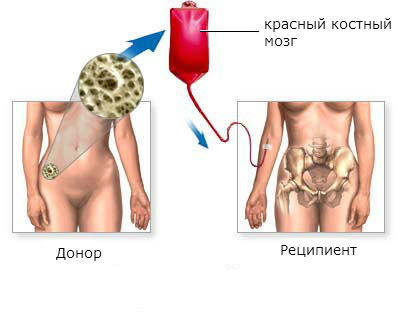
Пересадка костного мозга может привести к полному выздоровлению. Эффективность выше в хронической фазе, в других фазах она ниже.
Трансплантация красного костного мозга – наиболее эффективный метод лечения. Более половины пациентов достигают стойкого улучшения в течение 5 лет и более.
Наилучшие результаты у пациентов младше 50 лет в хронической фазе.
Этапы трансплантации:
- Поиск и подготовка донора. Лучший донор – близкий родственник. Если таких нет, ищут в банках стволовых клеток.
- Подготовка пациента. Длится от недели до 10 дней. Проводят химио- и радиотерапию для уничтожения опухолевых клеток.
- Пересадка. Процедура напоминает переливание крови. Стволовые клетки вводятся в вену пациента.
- Снижение иммунитета. Донорские клетки требуют времени для приживания (обычно 2-4 недели). Пациент находится в стационаре и защищен от инфекций.
- Приживление донорских клеток. Постепенно состояние пациента улучшается.
- Восстановление. Функция красного костного мозга восстанавливается в течение нескольких месяцев или лет. Пациент под наблюдением врача.
Применяется при отсутствии эффекта от химиотерапии и увеличении селезенки после медикаментозного лечения. Метод выбора при локальной опухоли.
В какой фазе заболевания применяется лучевая терапия?
Используется в развернутой стадии хронического миелолейкоза, характеризующейся:
- Значительным разрастанием опухолевой ткани в красном костном мозге.
- Ростом опухолевых клеток в трубчатых костях.
- Сильным увеличением печени и селезенки.
Как проводят лучевую терапию?
Применяется гамма-терапия – облучение области селезенки гамма-лучами. Основная задача – уничтожить или остановить рост злокачественных клеток. Дозу и режим облучения определяет врач.
| К длинным трубчатым костям относятся кости плеча, предплечья, пальцев, голени, бедра. |
Удаление селезенки проводится редко и только по строгим показаниям (инфаркт селезенки, тромбоцитопения, дискомфорт в животе).
Операция обычно выполняется в терминальной фазе. Удаление селезенки позволяет избавиться от опухолевых клеток и облегчить течение болезни. После операции эффективность медикаментозной терапии часто возрастает.
Основные показания к операции:
- Разрыв селезенки.
- Угроза разрыва.
- Значительное увеличение органа.
При высоком уровне лейкоцитов может применяться лейкаферез для предотвращения осложнений.
При развитии бластного криза лечение аналогично острым лейкозам.
Лейкоцитаферез – процедура, при которой очищают кровь от опухолевых клеток с помощью центрифуги.
В какой фазе заболевания проводят лейкоцитаферез?
Так же, как и лучевую терапию, лейкоцитаферез проводят в развернутой стадии миелолейкоза, часто когда медикаментозное лечение неэффективно.
| Характеристика | Подробности | Примечания |
|---|---|---|
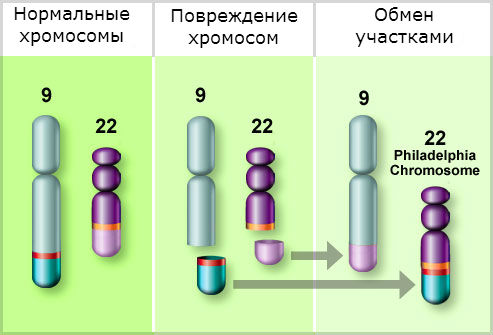
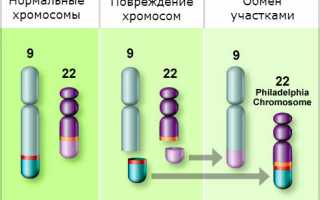
| Причины хронического миелолейкоза (ХМЛ) | Филадельфийская хромосома (реципрокная транслокация между хромосомами 9 и 22, приводящая к образованию BCR-ABL1 онкогена) | В большинстве случаев ХМЛ обусловлен именно этой генетической аномалией. |
| Спорадические мутации (случайные генетические изменения) | В редких случаях ХМЛ может развиваться без филадельфийской хромосомы. | |
| Воздействие ионизирующего излучения | Фактор риска, повышающий вероятность развития ХМЛ. | |
| Генетическая предрасположенность | Семейный анамнез по ХМЛ может незначительно повышать риск. | |
| Симптомы ХМЛ | Усталость, слабость | Часто является первым и наиболее распространенным симптомом. |
| Потеря веса | Может быть значительной. | |
| Потливость (ночная) | Интенсивная потливость, особенно по ночам. | |
| Лихорадка | Может быть субфебрильной или высокой. | |
| Боль в костях | Связана с увеличением селезенки и печени. | |
| Увеличение селезенки и печени (спленомегалия, гепатомегалия) | Может пальпироваться при физикальном осмотре. | |
| Частые инфекции | Из-за снижения иммунитета. | |
| Кровотечения | Из-за тромбоцитопении (снижения количества тромбоцитов). | |
| Анемия | Из-за снижения количества эритроцитов. | |
| Диагностика ХМЛ | Общий анализ крови (ОАК) | Выявляет лейкоцитоз, тромбоцитоз, анемию. |
| Цитогенетическое исследование (кариотипирование) | Подтверждает наличие филадельфийской хромосомы. | |
| Полимеразная цепная реакция (ПЦР) | Обнаруживает BCR-ABL1 генный транскрипт. | |
| Биопсия костного мозга | Для оценки клеточности костного мозга и подтверждения диагноза. | |
| Лечение ХМЛ | Интибиторы тирозинкиназы (ИТК) (иматиниб, дасатиниб, нилотиниб и др.) | Основной метод лечения, направленный на блокирование BCR-ABL1 киназы. |
| Аллогенная трансплантация костного мозга (ТКМ) | Применяется в некоторых случаях, особенно у молодых пациентов. | |
| Химиотерапия | Может использоваться в качестве дополнительного лечения или в случае резистентности к ИТК. | |
| Прогноз ХМЛ | Благоприятный при своевременной диагностике и адекватном лечении ИТК | Достижение глубокой молекулярной ремиссии возможно у большинства пациентов. |
| Зависит от ответа на лечение, наличия резистентности к ИТК, возраста пациента и сопутствующих заболеваний | Некоторые пациенты могут развивать резистентность к ИТК, что ухудшает прогноз. | |
| Без лечения – быстро прогрессирующее заболевание с летальным исходом | ХМЛ без лечения имеет неблагоприятный прогноз. |
Хронический миелолейкоз (ХМЛ) — это заболевание, при котором в костном мозге происходит аномальный рост миелоидных клеток. Люди, столкнувшиеся с этой болезнью, часто отмечают, что причиной могут быть генетические факторы и воздействие канцерогенов. Симптомы ХМЛ могут быть неочевидными на ранних стадиях: усталость, потливость, потеря веса и увеличение селезенки. Диагностика включает анализы крови и биопсию костного мозга, что позволяет выявить специфические хромосомные изменения. Лечение, как правило, основано на таргетной терапии, которая значительно улучшает прогноз и качество жизни пациентов. Многие отмечают, что при своевременном обращении к врачу и правильном лечении можно достичь длительной ремиссии.

Проявления хронического миелолейкоза
Симптомы хронической фазы:
На начальных стадиях заболевания симптомы могут отсутствовать или быть настолько слабыми, что пациент не обращает на них внимания, списывая на усталость. Заболевание часто выявляется случайно при общем анализе крови.
- Общее состояние: слабость, недомогание, постепенная потеря массы тела, снижение аппетита, ночная потливость.
- Увеличение селезенки: быстрая насыщаемость во время еды, боли в левой части живота, ощущение опухолевидного образования при пальпации.
Менее распространенные симптомы хронической стадии миелолейкоза:
- Нарушение работы тромбоцитов и лейкоцитов: возможны кровотечения или тромбообразование.
- Увеличение количества тромбоцитов и повышенная свертываемость крови: могут возникать нарушения кровообращения в головном мозге (головные боли, головокружение, ухудшение памяти и внимания), инфаркт миокарда, проблемы со зрением, одышка.

Симптомы фазы акселерации
В период акселерации симптомы хронической стадии усиливаются. Часто именно тогда возникают первые проявления болезни, заставляющие пациента обратиться к врачу.
Симптомы терминальной стадии хронического миелолейкоза:
- Выраженная усталость и ухудшение здоровья.
- Продолжительные боли в суставах и костях, иногда очень интенсивные, вызванные ростом злокачественных клеток в красном костном мозге.
- Интенсивное потоотделение.
- Периодическое повышение температуры до 38-39°C с ознобом.
- Потеря веса.
- Увеличенная склонность к кровотечениям и появление синяков под кожей из-за снижения тромбоцитов и ухудшения свертываемости крови.
- Быстрое увеличение селезенки: живот становится более объемным, возникает тяжесть и боль из-за роста опухолевой ткани.
Диагностика заболевания
К какому врачу следует обращаться при наличии симптомов хронического миелолейкоза?
Заболевания крови, связанные с опухолями, лечит врач-гематолог. Пациенты обычно сначала обращаются к терапевту, который направляет их к гематологу.
Осмотр в кабинете врача
Прием у гематолога проходит по следующему алгоритму:
- Сбор анамнеза. Врач расспрашивает пациента о жалобах и уточняет их появление, задавая важные вопросы.
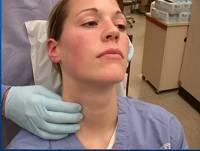
- Пальпация лимфатических узлов: осмотр подчелюстных, шейных, подмышечных, надключичных, подключичных, локтевых, паховых и подколенных узлов.
- Пальпация живота для выявления увеличения печени и селезенки. Печень проверяют под правым ребром в положении пациента на спине, селезенку – в левой части живота.
Когда врач может заподозрить у пациента хронический миелолейкоз?
Симптоматика хронического миелолейкоза на ранних этапах неспецифична и может встречаться при других заболеваниях. Поэтому диагноз не устанавливается только на основе визуального осмотра и жалоб пациента. Подозрение на заболевание возникает на основании результатов одного из двух исследований:
- Общий анализ крови. Указывает на повышенное количество лейкоцитов и значительное присутствие незрелых форм.
- УЗИ брюшной полости. Показывает увеличение размеров селезенки.
Как производится полное обследование при подозрении на хронический миелолейкоз?
| Название исследования | Описание | Что выявляет? |
| Общий анализ крови | Стандартное клиническое исследование при подозрении на заболевания. Позволяет установить количество лейкоцитов, их подвиды и незрелые формы. Кровь берется из пальца или вены, обычно утром. | Результаты зависят от стадии заболевания. Хроническая стадия: * увеличение лейкоцитов за счет гранулоцитов; * появление незрелых лейкоцитов; * рост тромбоцитов. Стадия акселерации: * уровень лейкоцитов продолжает расти; * доля незрелых клеток достигает 10 – 19%; * количество тромбоцитов может быть повышенным или пониженным. Терминальная стадия: * незрелых лейкоцитов более 20%; * снижение тромбоцитов. |
| Пункция и биопсия красного костного мозга | Красный костный мозг отвечает за кроветворение, расположен в костях. С помощью специальной иглы берется образец для микроскопического анализа. Процесс выполнения процедуры: * Пункция проводится в стерильных условиях. * Врач применяет местное обезболивание. * Игла вводится в кость на нужную глубину. * Берется небольшое количество ткани для исследования. Выбор костей для пункции: * грудина; * крылья тазовых костей; * пяточная кость; * головка большеберцовой кости; * позвонки (редко). | В красном костном мозге наблюдается увеличение клеток-предшественников, формирующих лейкоциты. |
| Цитохимическое исследование | К образцам крови и красного костного мозга добавляют красители, реагирующие с определенными веществами. Это позволяет определить активность ферментов и подтвердить диагноз хронического миелолейкоза, отличая его от других форм лейкозов. | При хроническом миелоидном лейкозе фиксируется снижение активности фермента щелочной фосфатазы в гранулоцитах. |
| Биохимический анализ крови | При хроническом миелолейкозе изменяется уровень некоторых веществ в крови, что может указывать на заболевание. Забор крови производится из вены натощак, обычно утром. | Повышены уровни: * витамин B12; * ферменты лактатдегидрогеназа; * транскобаламин; * мочевая кислота. |
| Цитогенетическое исследование | Исследование генома (набор хромосом и генов). Используется кровь из вены, которая отправляется в лабораторию. Результаты готовы через 20 – 30 дней. Применяются тесты для выявления участков ДНК. | При хроническом миелоидном лейкозе обнаруживается филадельфийская хромосома. Хромосома №22 укорочена, участок присоединяется к хромосоме №9, что нарушает работу генов и приводит к миелолейкозу. Также выявляются другие изменения на хромосоме №22, позволяющие оценить прогноз заболевания. |
| УЗИ органов брюшной полости | Ультразвуковое исследование выявляет увеличение печени и селезенки у пациентов с миелолейкозом, помогает отличить лейкоз от других заболеваний. |
Лабораторные показатели
Общий анализ крови
- Лейкоциты: уровень значительно повышен, колеблется от 30,0·10^9/л до 300,0-500,0·10^9/л.
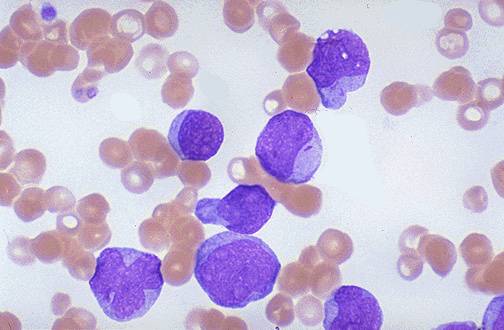
- Сдвиг лейкоцитарной формулы влево: преобладают молодые формы лейкоцитов (промиелоциты, миелоциты, метамиелоциты, бластные клетки).
- Базофилы: количество увеличено, составляет 1% и более.
- Эозинофилы: уровень превышает 5%.
- Тромбоциты: в норме или повышены.
Биохимический анализ крови
- Уровень щелочной фосфатазы лейкоцитов снижен или отсутствует.
Генетическое исследование
- В генетическом анализе обнаружена аномальная хромосома (филадельфийская хромосома).
Симптомы
Проявление симптомов зависит от стадии заболевания.
I стадия (хроническая)
- Длительный период без симптомов (от 3 месяцев до 2 лет)
- Дискомфорт в левом подреберье из-за увеличения селезенки (размеры зависят от уровня лейкоцитов)
- Общая слабость
- Снижение работоспособности
- Повышенная потливость
- Уменьшение массы тела
Существует риск осложнений (инфаркт селезенки, отек сетчатки, приапизм).
- Инфаркт селезенки: острые боли в левом подреберье, температура 37,5 — 38,5 °C, иногда тошнота и рвота, болезненные прикосновения к селезенке.
- Приапизм: болезненная и продолжительная эрекция.
II стадия (ускорение)
Эти симптомы предвещают серьезное состояние (бластный криз) и могут появляться за 6-12 месяцев до его начала.
- Снижение эффективности лечения (цитостатиков)
- Развитие анемии
- Увеличение количества бластных клеток в крови
- Ухудшение общего состояния здоровья
- Увеличение селезенки
III стадия (острая или бластного криз)
- Симптомы соответствуют клинической картине острого лейкоза ( см. Острый лимфолейоз).
Как лечат миелолейкоз?
Задача терапии — замедлить прогрессирование опухолевых клеток и уменьшить размеры селезенки.
Лечение следует начинать сразу после подтверждения диагноза. Эффективность и своевременность мероприятий существенно влияют на прогноз.
В терапии используются различные подходы: химиотерапия, радиотерапия, хирургическое удаление селезенки и трансплантация костного мозга.
Лечение лекарствами
Химиотерапия
- Традиционные препараты: Миелосан (Милеран, Бусульфан), Гидроксиуреа (Гидреа, Литалир), Цитозар, 6-меркаптопурин, альфа-интерферон.
- Современные препараты: Гливек, Спрайсел.
Лекарственные средства при хроническом миелолейкозе
| Название | Описание |
| Препараты гидроксимочевины: * гидроксиуреа; * гидроксикарбамид; * гидреа. | Механизм действия: Гидроксимочевина подавляет синтез ДНК в раковых клетках. Показания: Применяется при хроническом миелолейкозе с высоким уровнем лейкоцитов. Способ назначения: Доступен в капсулах, дозировку определяет врач. Побочные эффекты: * расстройства пищеварения; * кожные аллергические реакции (сыпь, зуд); * воспаление слизистой рта (редко); * анемия и снижение свертываемости крови; * нарушения функции почек и печени (редко). Обычно побочные эффекты исчезают после прекращения приема. |
| Гливек (иматиниба мезилат) | Механизм действия: Тормозит рост раковых клеток и способствует их гибели. Показания: * фаза акселерации; * терминальная стадия; * хроническая фаза при неэффективности лечения интерфероном. Способ назначения: Выпускается в таблетках, дозировку определяет врач. Побочные эффекты: Оценка побочных эффектов затруднена из-за серьезных нарушений у пациентов. Препарат редко отменяют из-за осложнений: * тошнота и рвота; * диарея; * мышечные боли и судороги. Врачи обычно успешно справляются с этими симптомами. |
| Интерферон-альфа | Механизм действия: Усиливает иммунный ответ и тормозит рост опухолевых клеток. Показания: Используется для поддерживающей терапии после нормализации уровня лейкоцитов. Способ назначения: Вводится инъекциями внутримышечно. Побочные эффекты: Может вызывать множество побочных эффектов, что усложняет применение. При правильном назначении и мониторинге можно минимизировать риск: * симптомы, напоминающие грипп; * изменения в анализах крови; * потеря веса; * депрессия; * неврозы; * развитие аутоиммунных заболеваний. |
Пересадка костного мозга
Пересадка костного мозга дает шанс на полное выздоровление пациентам с хроническим миелолейкозом. Наивысшая эффективность процедуры наблюдается в хронической стадии болезни, в других фазах результаты менее оптимистичны.
Трансплантация красного костного мозга — наиболее действенный метод лечения хронического миелоидного лейкоза. У более половины пациентов, прошедших эту процедуру, наблюдается устойчивое улучшение состояния на протяжении пяти лет и более.
Лучшие результаты достигаются при пересадке красного костного мозга пациентам младше 50 лет в хронической стадии заболевания.
Этапы трансплантации красного костного мозга:
- Поиск и подготовка донора. Идеальным донором стволовых клеток является близкий родственник, например, брат или сестра. Если подходящих родственников нет, начинается поиск альтернативного донора. Проводятся тесты для проверки совместимости донорских клеток с организмом пациента. В развитых странах существуют крупные банки доноров, что ускоряет поиск подходящих стволовых клеток.
- Подготовка пациента. Этот этап длится от одной недели до десяти дней. Применяются лучевая терапия и химиотерапия для уничтожения опухолевых клеток и предотвращения отторжения донорских клеток.
- Пересадка красного костного мозга. Процедура напоминает переливание крови. В вену пациента вводится катетер, через который поступают стволовые клетки. Они некоторое время циркулируют, затем оседают в костном мозге, приживаются и начинают функционировать. Для снижения риска отторжения назначаются противовоспалительные и противоаллергические препараты.
- Снижение иммунитета. Донорские клетки не могут сразу прижиться. Этот процесс занимает от двух до четырех недель. В течение этого времени иммунитет пациента ослаблен, его помещают в стационар, изолируя от инфекций, назначая антибиотики и противогрибковые средства. Этот период может быть сложным, с высокой температурой и активацией хронических инфекций.
- Приживление донорских стволовых клеток. Постепенно состояние пациента улучшается.
- Восстановление. В течение нескольких месяцев или лет функция красного костного мозга восстанавливается. Пациент возвращается к нормальной жизни и работоспособности, однако продолжает находиться под наблюдением врача. В некоторых случаях новый иммунитет может не справляться с определенными инфекциями, и примерно через год после трансплантации пациенту делают прививки.
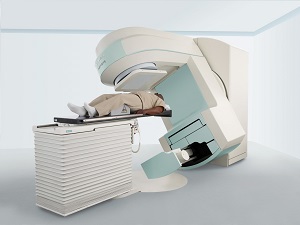
Лучевая терапия
Применяется, когда химиотерапия неэффективна, а также при увеличении селезенки после цитостатиков. Метод предпочтителен при локальной опухоли — гранулоцитарной саркоме.
На каком этапе заболевания используется лучевая терапия?
Лучевая терапия назначается на продвинутой стадии хронического миелолейкоза с такими симптомами:
- Значительное увеличение опухолевой ткани в красном костном мозге.
- Рост опухолевых клеток в трубчатых костях.
- Существенное увеличение печени и селезенки.
Как осуществляется лучевая терапия при хроническом миелолейкозе?
Применяется гамма-терапия, которая включает облучение области селезенки гамма-лучами. Цель процедуры — уничтожить или остановить рост злокачественных клеток. Дозировка и режим облучения определяются врачом.
| К длинным трубчатым костям относятся кости плеча, предплечья, пальцев, голени и бедра. В детском возрасте эти кости заполнены красным костным мозгом. У взрослых красный костный мозг сохраняется только в головках костей, в теле кости он заменяется на желтый костный мозг (жировую ткань). При хроническом миелоидном лейкозе желтый костный мозг может быть вытеснен опухолевыми клетками. |
Удаление селезенки (спленэктомия)
Удаление селезенки проводится редко и только при определенных показаниях: инфаркт селезенки, тромбоцитопения или значительный дискомфорт в области живота.
Операция обычно выполняется на последней стадии заболевания. Во время удаления селезенки из организма выводится много опухолевых клеток, что облегчает состояние пациента. После операции часто повышается эффективность медикаментозного лечения.
Основные показания для операции:
- Разрыв селезенки.
- Угроза разрыва селезенки.
- Существенное увеличение органа, вызывающее сильный дискомфорт.
Очистка крови от избыточного количества лейкоцитов (лейкаферез)
При высоких показателях лейкоцитов (500,0 · 10^9/л и выше) возможно применение лейкафереза для предотвращения осложнений, таких как отек сетчатки, приапизм и микротромбозы. При бластном кризе лечение аналогично тому, что применяется при острых лейкозах (подробности см. в разделе об остром лимфолейкозе).
Лейкоцитаферез – это процедура, схожая с плазмаферезом. У пациента берется кровь, которая проходит через центрифугу для удаления опухолевых клеток.
На какой стадии заболевания выполняется лейкоцитаферез? Лейкоцитаферез, как и лучевая терапия, применяется на развернутой стадии миелолейкоза, часто когда медикаментозное лечение неэффективно. В некоторых случаях он может дополнять лекарственную терапию.
Вопрос-ответ
Какой наиболее частый клинический симптом хронического миелолейкоза?
Симптомы и признаки ХМЛ: бледность, кровоточивость, лимфаденопатия. В дебюте заболевания они встречаются редко, однако в 60–70% случаев наблюдается умеренная или даже выраженная спленомегалия. При прогрессировании заболевания нарастает спленомегалия, возникают бледность и кровоточивость.
Каковы причины хронического миелолейкоза?
Хронический миелолейкоз считается первым заболеванием, при котором достоверно установлена связь между развитием патологии и определенным генетическим нарушением. В 95% случаев подтвержденной причиной хронического миелолейкоза является хромосомная транслокация, известная как «филадельфийская хромосома».
Сколько живет человек с диагнозом хронический миелолейкоз?
Среди пациентов НМИЦ гематологии общая выживаемость в хронической фазе ХМЛ составляет до 95% через семь лет наблюдения. В продвинутых фазах заболевания (фаза акселерации, бластный криз) этот показатель ниже.
Как определить хронический миелолейкоз?
Для точной диагностики хронического миелолейкоза обязательно назначаются цитогенетическое исследование биоптата костного мозга, флуоресцентная гибридизация in situ или метод ПЦР с обратной транскрипцией.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Хронический миелолейкоз может долгое время протекать бессимптомно, поэтому важно регулярно проверять уровень крови и проходить обследования, особенно если у вас есть предрасположенность к заболеваниям крови.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили такие симптомы, как усталость, частые инфекции, необъяснимую потерю веса или увеличение селезенки, не откладывайте визит к врачу. Раннее выявление заболевания может значительно улучшить прогноз.
СОВЕТ №3
Изучите доступные методы лечения. Хронический миелолейкоз лечится различными способами, включая таргетную терапию и химиотерапию. Обсудите с врачом все возможные варианты и выберите наиболее подходящий для вас.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь укрепить иммунную систему и улучшить общее состояние здоровья, что особенно важно при наличии хронического заболевания.